FUNZIONE RENALE E MINZIONE
|
|
|
- Carmelo Corradini
- 7 anni fa
- Visualizzazioni
Transcript
1 FUNZIONE RENALE E MINZIONE I reni sono organi emuntori capaci di espellere i prodotti di degradazione delle proteine, un liquido che somiglia al plasma filtra attraverso i capillari glomerulari e passa nei tubuli renali ( filtrazione glomerulare). Questo filtrato, mentre scorre lungo i tubuli, viene ridotto di volume ed alterato nella composizione ad opera di processi di riassorbimento tubulare ( rimozione di acqua e di soluti dal tubulo renale) e di secrezione tubulare ( secrezione di soluti nel liquido) per formare l urina che entra nella pelvi renale. Un confronto tra composizione dell urina e del plasma mostra come i prodotti di rifiuto siano eliminati, mentre acqua e importanti elettroliti e metabolici sono conservati. Sostanza Urina Plasma Glucosiomg/100ml Na+ meq/l Urea (mg/100ml) Creatinina (mg/100ml) Dalla pelvi renale, l urina passa in vescica e viene espulsa all esterno mediante il processo di orinazione o minzione. I reni sono anche organi endocrini in quanto producono le chinine, renina, eritropoietina e 1,25-diidrossicolecalciferolo. Permeabilità La permeabilità dei capillari glomerulari è circa 50 volte maggiore di quella dei capillari dei muscoli scheletrici. Le sostanze neutre con un diametro molecolare inferiore a 4 nm vengono filtrati liberamente, mentre la filtrazione delle sostanze con diametro superiore a 8 nm si avvicina a 0. la filtrazione è inversamente proporzionale al diametro,per quanto riguarda il peso molecolare è preso come riferimento limite quello dell albumina che è di Tuttavia, le sialoproteine presenti nella parete dei capillari glomerulari e nella membrana basale sono cariche negativamente quindi respingono le sostanze cariche negativamente, di conseguenza la filtrazione di sostanze anioniche con diametro di 4 nm è inferiore a quella delle sostanze neutre. Ciò spiga perché l albumina con un diametro di 7 nm, ha una concentrazione glomerulare di 0,2% rispetto alla sua concentrazione plasmatici, in quanto l albumina circolante è carica negativamente. La quantità di proteine nell urina è normalmente minore di 100gr/giorno,e gran parte di questa non è filtrata, ma proviene da cellule perdute dai tubuli. Il capillare glomerulare permette la filtrazione perché è fenestrato ed entra in rapporto con i podociti del foglietto viscerale della capsula di bowman ed ha un alta conduttività per l acqua. Pressione nei vasi renali La pressione nei capillari glomerulari e relativamente bassa. Quando la pressione arteriosa sistemica è di 100 mmhg, la pressione nei capillari glomerulari è di 45 mmhg. Attraversando il glomerulo la pressione cade solo di 1-3 mmhg, ma scende ancora nell arteriola efferente, così che nei capillari peritubulari è solo di circa 8 mmhg. Nella vena renale è circa 4 mmhg. Il capillare è particolare in quanto si trova tra due arteriose, il cui differente calibro porta la pressione idrostatica intorno ai 45 mmhg ( più alta rispetto ad altri capillari). La pressione colloidosmotica si modifica in quanto passano facilemte sostanze proteiche e dai 25mmHg dell estremità afferenti sale ai 35 mmhg dell estremità efferenti. 1
2 Flusso ematico Nell adulto a riposo, i reni ricevono 1,2-1.3 litri di sangue al minuto. Siccome il rene filtra plasma, il flusso plasmatici renale sarà uguale alla quantità di una data sostanza escreta nell unità di tempo divisa per la differenza arterovenosa renale, qualunque sostanza che venga escreta può essere usata, se si può misurare la sua concentrazione nel sangue arterioso e in quello venoso renale, se non vi è ne metabolizzazione, né trattenuta o prodotta dai reni. Filtrazione glomerulare La velocità di filtrazione glomerulare (VFG) può essere valutata negli animali intatti e nell uomo, msurando l escrezione urinaria e la concentrazione plasmatici di una sostanza che filtra liberamente attraverso i glomeruli e sia né secreta ne assorbita dai tubuli. Pertanto, se si indica la sostanza con la lettera X, la VFG sarà uguale al prodotto della concentrazione di X nell urina (Ux) per il flusso urinario nell unità di tempo (V), diviso per la concentrazione plasmatici di X nel sangue arterioso (Px): VGF: Ux V/Px Questo valore si chiama clearence di (X) La Px è naturalmente la stessa in tutte la arterie del corpo e se la X non viene metabolizzata dai tessuti, al posto della concentrazione plasmatici arteriosa si può utilizzare la concentrazione nel plasma del sangue venoso periferico. Sostanza usata per misurare la VFG Una sostanza, per essere adatta oltre a filtrare liberamente, deve essere atossica e non essere metabolizzata. L inulina, risponde a questi requisiti ed è largamente usata per calcolare la clareance della creatinina e ci dà la quantità di sangue che il rene può depurare da una data sostanza nell unità di tempo. C-inulina: Uin V/Pin Dove U: quantità della sostanza nell urina V: volume urinario P: quantità di sostanza nel plasma Se Uin: 35 mg/ml, V: 0,9 ml/min, Pin: 0,25 mg/ml allora: Cin: 35 x 0,9/0,25: 126 ml/min La clareance dell inulina corrisponde in questo caso alla velocità di filtrazione glomerulare che è indice di filtrazione glomerulara. La frazione di filtrazione è il rapporto tra la velocità di filtrazione glomerulare ed il flusso plasmatico renale ( generalmente intono a 0,16-0,2) 2
3 VFG normale Nell uomo normale di media taglia la VFG è di circa 125 ml/min il che significa 7,5 l/h e 180 l/giorno, mentre il volume normale dell urina è di circa 1-1,2 l/giorno. Dunque più del 99% del filtrato viene normalmente riassorbito. Dalla corticale alla midollare l osmolarità del liquido interstiziale scende gradualmente ( nel diabete insipido produce un litro di urina all ora). Il filtro può divenire meno selettivo con perdita di proteine ( nefrosi) mentre nella glomerulonefrite acuta la filtrazione non avviene proprio ( anuria) o in quantità minima (oliguria). Quando la pressione arteriosa cala, la circolazione renale non è salvaguardata come quella del cuore e del cervello. Il flusso plasmatici renale quindi si riduce come anche la filtrazione glomerulare. È pur vero che un incremento della pressione nell ambito di un determinato renge ( mmhg) non genera un incremento proporzionale della filtrazione che viene tenuta piuttosto costante. Regolazione del flusso ematico renale La noradrenalina determina costrizione dei vasi renali. La dopamina è prodotta nei reni e causa vasodilatazione renale e natriuresi. L angiotensina II eserciata un effetto vasocostrittore. L acetilcolina causa vasodilatazione renale. Una dieta ad elevato tenore proteico aumenta la pressione capillare glomerulare e il flusso ematico renale. Funzione dei nervi renali La stimolazione dei nervi renali aumenta la secrezione di renina, con azione diretta della noradrenalina liberata sui recettori b-adrenergici presenti sulle cellule iuxtaglomerulari, e fa aumentare il riassorbimento di Na+. La stimolazione simpatica provoca riduzione del flusso ematico nei reni, effetto mediato da recettori alfa1-adrenergici. Funzione tubulare Le cellule tubulari possono aggiungere sostanze al filtrato oppure riassorbire, in tutto o in parte, la sostanza filtrata, o fare entrambe le cose. Piccole proteine e di alcuni ormoni peptidici vengono riassorbiti nei TCP per endocitosi. Altre sostanze vengono secrete o riassorbite per diffusione passiva tra le cellule, per diffusione facilitata lungo i gradienti chimici ed elettrici, o per trasporto attivo. Riassorbimento di Na+ Il riassorbimento di Na+ e Cl- svolge un ruolo importante nel metabolismo degli elettroliti e dell acqua. Inoltre il trasporto di Na+ è accoppiato al movimento attraverso le pareti del tubulo di H+, elettroliti, glucosio, aminoacidi, acidi organici, fosfati ed altre sostanze. Nei TP, nella parte spessa dell ansa di henle, nei TD e nei dotti collettori, Na+ passa per cotrasporto. In tal modo è riassorbito attivamente da tutte le parti dei tubuli renali, eccetto l interstizio della parte sottile dell ansa di henle. Na+ è pompato nell interstizio dalla Na+ K+ ATPasi. Normalmente il 60% filtrato è riassorbito nel TP, principalmente per la scambio Na+ - H+. un altro 30% è assorbito tramite il cotrasportatore Na+ - 2Cl- - K+ nel tratto ascendente spesso dell ansa di henle e circa il 7 % tramite cotrasporto Na+ - Cl- nel TCD. Un 3% è assorbito a livello dei dotti collettori, parte regolata dall aldosterone. 3
4 Riassorbimento del glucosio Glucosio, aminoacidi e bicarbonato vengono riassorbiti insieme con il Na+ nella prima porzione del tubulo prossimale. È rimosso dall urina mediante trasporto attivo secondario e filtra ad una velocità di 100 mg/min. praticamente il glucosio viene tutto riassorbito, tanto che nell urina delle 24 ore se ne trova solo qualche mg. Viene riassorbito ad una velocità di circa 375 mg/min. la soglia renale per il glucosio è la concentrazione plasmatici alla quale il glucosio comincia a comparire nell urina in quantità superiori a quella minima presente. La soglia renale effettiva è di circa 200 mg/dl di plasma arterioso, che corrisponde ad una concentrazione venosa di 180mg/dl. Glucosio e Na+ si legano al trasportatore comune SGLT 2 nella membranan luminale. Il Na+ viene in seguito pompato fuori dalla cellula nell interstizio ed il glucosio è trasportato dal trasportatore GLUT2 nel liquido interstiziale. È presente anche un trasporto tramite SGLT 1- GLUT1. la glicemia normale dopo un pasto è di mg/dl Escrezione dell acqua Normalmente, in un giorno filtrano attraverso i glomeruli 180 l di liquido, mentre il volume medio dell urina e di 1 l. ciò significa che almeno l 87% dell acqua filtrata viene riassorbita, e tale riassorbimento può variare senza che vari la quantità totale dei soluti escreti. Pertanto, quando l urina è concentrata, vuol dire che è stata trattenuta acqua in eccesso rispetto ai soluti, mentre quando è diluita, vuol dire che è stata perduta acqua in eccesso rispetto ai soluti. La principale regolazione dell escrezione di acqua è esercitata dalla vasopressina che agisce sui dotti collettori.la rapida diffusione dell acqua dipende da canali proteici chiamate acquaporine. 4 acquaporine sono riconosciute Dunque, nel TP l acqua si sposta passivamente lungo il gradiente osmotico determinato dal trasporto attivo di soluti, e qui circa il 60% d acqua è riassorbito, in questa zona troviamo l aquaporina 1. Il braccio discendente dell ansa di henle è permeabile all acqua, mentre quello ascendete no. Nel passare attraverso l ansa un altro 15% è assorbito. Il restante % entra nel TD, dove solo il 5% viene riassorbito grazie all aldosterone che provoca un riassorbimento di acqua secondario allo scambio di Na+/K+ e Na+/H+. L Na+ essendo osmoticamente più attivo trascina con sé l H2O, l ormone aldosterone è secreto dalla corticale del surrene. Il TC riassorbe le restanti 15-20% di acqua, ma questa fase è detta riassorbimento facoltativo ed è regolata dalla vasopressina che fa aumentare l espressione delle acquporine-2 con l acqua che transita per gradiente osmotico ( qui l osmolalità aumenta da 300 a 1200 milleosmoli). Meccanismo a controcorrente Un sistema a controcorrente è un sistema nel quale la via di afflusso decorre molto vicina, parallelamente e in senso inverso alla via di efflusso". In base a questa definizione diremo che l'ansa di Henle si comporta da moltiplicatore a controcorrente e che invece i vasa recta si comportano da scambiatori a controcorrente. L'ansa di Henle è formata da un braccio discendente sottile che si approfonda nella midollare della piramide e da un braccio ascendente (diviso in segmento sottile e spesso) che invece risale verso la corticale, vicini e paralleli tra loro e in cui il flusso avviene in senso inverso: in uno dall'alto verso il basso e nell'altro dal basso verso l'alto. Ricordiamo alcuni presupposti importanti: - il lembo discendente dell ansa di Henle è molto permeabile all acqua e molto poco ad urea e sodio; - il segmento sottile del lembo ascendente dell ansa di Henle è impermeabile all acqua, poco permeabile all urea e molto permeabile a NaCl; - il segmento spesso del lembo ascendente dell ansa di Henle è impermeabile all acqua, all urea e a NaCl, ma effettua riassorbimento attivo di NaCl 4
5 L'azione dell'ansa come moltiplicatore infatti è dovuta al trasporto attivo di Na+ e Cl- fuori dal braccio ascendente spesso dell ansa e dalla grande permeabilità all'acqua del braccio discendente sottile, dall'interstizio interposto tra i bracci e dal flusso di liquido tubulare dal tubulo prossimale al braccio discendente e dal braccio ascendente al tubulo distale. Facciamo un esempio pratico, che è l'unico modo possibile per comprendere il meccanismo: ipotizziamo che dal tubulo prossimale arrivi un filtrato dell'osmolalità pari a 300 mosm/kg e che inizialmente ci sia una condizione di equilibrio tra il braccio discendente, l'interstizio, e il braccio ascendente. Il braccio ascendente spesso pompa attivamente Na+ e Cl- nell'interstizio così che nel braccio ascendente l'osmolalità si abbassa e nell'interstizio si alza: se assumiamo ad esempio che dal braccio ascendente siano stati pompati 100 mosm/kg di Na+ e Cl- avremo a questo punto una osmolalità nel braccio ascendente pari a 200 mosm/kg, nell'interstizio pari a 400 mosm/kg e nel braccio discendente pari ancora a 300 mosm/kg. Tuttavia, vista la situazione di disequilibrio osmotico e vista la permeabilità all'acqua del braccio discendente sottile, l'acqua tenderà a lasciare il braccio ipotonico per portarsi nell'interstizio ipertonico allo scopo di diluirlo e riportare una condizione di equilibrio: sappiamo infatti che l'acqua per osmosi tende sempre a portarsi da una soluzione più diluita (isotonica) ad una più concentrata (ipertonica) ed in effetti è questo lo scopo che volevamo raggiungere, ovvero produrre un riassorbimento di acqua da parte dell'interstizio. Quindi, avvenuta l'osmosi avremo un nuovo equilibrio tra il braccio discendente e l'interstizio, entrambi a 400 mosm/kg e nel braccio ascendente un'osmolalità di 200 mosm/kg. Tuttavia mentre sono avvenuti questi scambi il flusso di filtrato dal tubulo prossimale al braccio discendente, quello dal braccio discendente al braccio ascendente attraverso l'ansa e quello dal braccio ascendente al tubulo distale continuano. Nella parte iniziale del braccio discendente dunque è arrivato altro filtrato a 300 mosm/kg mentre parte del contenuto a 400 mosm/kg del braccio discendente è passato nella parte iniziale del braccio ascendente: quindi avremo un gradiente di osmolalità crescente dall'alto verso il basso in tutti i nostri compartimenti: nel braccio discendente e nell'intestizio la parte alta contiene filtrato a 300 mosm/kg e la parte bassa a 400 mosm/kg; nel braccio ascendente la parte iniziale (bassa) contiene liquido a 400 mosm/kg proveniente dal braccio discendente e la parte finale (alta) contiene liquido a 200 mosm/kg, per cui abbiamo dall'alto al basso un gradiente di concentrazione che va da 200 a 400 mosm/kg. Contemporaneamente il braccio ascendente continua a pompare Na+ e Cl- nell'interstizio e ciò richiama acqua dal braccio discendente: l'acqua diluisce l'interstizio e il fluido tubulare nel segmento sottile dell'ansa ascendente, ipertonico rispetto all'interstizio e permeabile al Na, lo cede per gradiente. Ecco perchè l'ansa di Henle è un moltiplicatore, perchè il gradiente di concentrazione varia gradualmente dall'alto verso il basso per opera attiva dell'ansa stessa, così da avere un'altissima ipertonicità all'apice delle piramidi che si riduce via via che ci si porta verso la corticale. Riassumendo: il fluido tubulare nel segmento discendente è ipotonico rispetto all interstizio (grazie a diversi meccanismi che abbiamo esposto) --- > per osmosi l acqua esce dal tubulo (permeabile ad essa) e diluisce l interstizio ---> il fluido tubulare nel segmento ascendente è ipertonico rispetto all interstizio: potrebbe tendere a richiamare acqua per osmosi, ma l acqua non può entrare essendo questo impermeabile ad essa ---> per equilibrare osmoticamente gli spazi Na passa per gradiente dal fluido tubulare nell interstizio, così da aumentare l ipertonicità della midollare e riassorbire i soluti utili ---> il fluido tubulare del segmento spesso dell ansa ascendente per riassorbimento attivo di NaCl diventa via via isotonico, fino a diventare ipotonico, effettuando così la diluizione delle urine. I vasa recta sono a loro volta sistemi a controcorrente, perchè seguono l'ansa di Henle: alcuni vanno dalla corticale alla midollare (come il braccio discendente), altri dalla midollare alla corticale (come il braccio ascendente), decorrendo parallelamente tra loro e molto vicini, portando il flusso in direzione opposta l'uno dall'altro. Immaginiamoli proprio come l'ansa di Henle: in essi il flusso ematico che viene dalla corticale poi risale verso la corticale stessa. Tuttavia i vasa recta non sono moltiplicatori, ma solo scambiatori (passivi). Questi infatti lavorano passivamente, senza pompe di sorta, per contribuire a mantenere il gradiente osmotico nell'ansa di Henle. Abbiamo detto infatti 5
6 che dal braccio ascendente all'interstizio (dove ci sono i vasa recta) sono attivamente pompati Na+ e Cl- fondamentali per il meccanismo di moltiplicazione a controcorrente. Se però i vasi portassero via verso la corticale con il flusso ematico questi Na+ e Cl- l'interstizio perderebbe la sua ipertonicità e il moltiplicatore smetterebbe di funzionare: i vasi allora si palleggiano tra loro Na+ e Cl- in modo da mantenerli sempre lì tra il braccio ascendente e il discendente, ovvero se li scambiano. Per la precisione: Na+ e Cl- dall'interstizio passano nei vasi che risalgono verso la corticale (vicini al braccio ascendente) e da questi per diffusione passiva passano nei vasi che invece discendono dalla corticale (vicini al braccio discendente): i soluti quindi tendono a ricircolare continuamente nell'interstizio midollare in modo da mantenere in vita il meccanismo moltiplicatore dell'ansa. Di contro l'acqua che fuoriesce dal braccio discendente e passa nell'interstizio fluisce nei vasa recta provenienti dalla corticale e da questi per osmosi passa nei vasi che vanno verso la corticale lasciando la midollare (riassorbimento): poichè quindi l'acqua non ricircola come i soluti si mantiene il gradiente di osmolalità nelle piramidi. Ruolo dell urea L urea contribuisce a stabilire il gradiente osmotico nelle piramidi della midollare ed alla capacità di concentrare l urina. Il trasporto dell urea è mediato da trasportatori UT-A per diffusione facilitata. Acidificazione delle urine Le cellule dei tubuli prossimali e ditali, al pari delle cellule delle ghiandole gastrice, secernano idrogenioni. Si ha acidificazione anche nei dotti collettori. La reazione che è principalmente responsabile della secrezione di H+ nei TP è lo scambiatore Na+ - H+. Nei TD e nei dotti collettori, la secrezione di H+ viene effettuata da una pompa protonica alimentata dall ATP. L aldosterone agisce su questa pompa per aumentare la secrezione distale di H+. parte dell H+ è secreto anche tramite una H+ - K+ - ATPasi. La quantita di acido secreto dipende dalla sequenza di eventi che si verificano nell urina tubulare, il massimo gradiente di H+ contro il quale i tubuli possono secernere è ad un ph di 4,5 vale a dire ad una concentrazione di H volte maggiore a quella del plasma. Questo Ph è limite. Se non vi fossero nell urina dei tamponi capaci di legare H+, questo ph sarebbe presto raggiunto e la secrezione di H+ cesserebbe. Secrezione ammoniaca La principale reazione ch produce NH4+ è la conversione della glutammina in glutammato ad opera della glutamminasi + NH4+ poi attraversa l acido glutammico deidrogenasi catalizza la conversione del glutammato al alfa chetoglutorato + NH4+. L ammonica è assorbita a livello del TCP e escreta nei dotti tubulari. Meccanismo riflesso della minzione: Non è controllato dalla volontà durante la prima infanzia per la mancanza del substarto anatomico. Al crescere della quantità di urina, aumenta la pressione intravescicale con un adattamento della parete vescicole stessa, un aumento di pressione considerevole si ha nell atto volontario della minzione ( nel caso contrario si innesca un arco riflesso). Abbiamo recettori di stiramento situati nella parete vescicole ( meccanocettori da distensione) che stimolano le vie afferenti ( nervi pelvici) che conducono lo stimolo al centro di integrazione ( porzione sacrale del midollo spinale); le vie efferenti parasimpatiche andranno ad innervare il muscolo detrusore. A questo riflesso dobbiamo aggiungere il controllo volontario degli spinteri. Funzione endocrina dei reni 6
7 Il sistema renina-angiotensina L aumento della pressione arteriosa è in parte caratterizzata da una proteasi acidica secreta in circolo dal rene, la renina. Questo enzima agisce di concreto con l enzima che converte l angiotensina per formare angiotensina II. La renina viene sintetizzata come preporenina con 406 aa, la renina attiva conterrà invece 340 residui aa. Viene prodotta dalle cellule iuxtaglomerulari.ha un emivita di 80 minuti, e la sua funzione conosciuta è il distacco del decapaptide angiotensina I dall estremità N-terminale dell angiotensinogeno. L angiotensoinogeno si trova nella frazione alfa-globulinica delle proteine plasmatiche, si forma per sintesi nel fegato. L enzima convertente l angiotensina ACE è una dipeptidil-carbossipeptidasi che converte l angiotensina I in angiotensina II. La conversione si verifica per gran parte quando il sangue passa attraverso i polmoni, ma può avvenire anche in altre parti del corpo. L angiotensina II ha un emività di 1-2 minuti, e determina contrazione arteriolare ed aumento della pressione sanguigna, sistolica e diastolica. Agisce anche sulla corteccia surrenalica aumentando la secrezione di aldosterone, facilita la liberazione di noradrenalina, contrazione delle cellule mesangliali con risultante diminuzione della velocità di filtrazione glomerulare, ed un effetto sui tubuli renali, con aumento del riassorbimento di Na+. Agisce anche sul cervello riducendo la sensibilità dei riflessi barocettivi, e questo potenzia l effetto pressorio della sostanza, fa aumentare la secrezione di ACTH e vasopressina. Recettori per l angiotensina II Vi sono almeno 2 classi di recettori. I recettori AT1 sono recettori a serpentina accoppiati, mediante una Gprotein, alla fosfolipasi C, ciò determina un aumento del livello di Ca2+ citosolico libero. Attiv apur enumerose tirosin-chinasi. Ci sono anche recettori AT2 anche essi recettori a serpentina con 7 domini transmembranari ch etramit euna Gprotein attivano varie fosfatasi, il che a sua volta antagonizza gli effetti di crescita e causa apertura si canali per il K+. Inoltre aumenta la produzione di NO e di GMPc intracellulare, si trovano nel cervello e in altri organi. I recettori AT1 nelle arteriole. Regolazione secrezione renina Uno dei fattori e un barocettore intrarenale che causa maggiore o minore produzione di renina colntrolando la pressione arteriosa, e regolato a retrazione negativa da angiotensina II, e vasopressina. L aumento dell attività del sistema simpatica fa aumentare la secrezione. Eritropoietina Quando un individuo perde sangue o diviene ipossico, risulta accelerata la sintesi di emoglobina, e aumenta la formazione e la immissione in circolo di globuli rossi da parte del midollo osseo ( eritropoiesi), inversamente quando accadono le condizioni inverse. Questi aggiustamenti si effettuano mediante variazioni del livello ematico dell eritropoietina, una glicoproteina. Questa glicoproteina fa aumentare i numero delle cellule staminali destinati nel midollo osseo a essere convertite in precursori di eritrociti e successivamente in eritrociti maturi. Il fegato è la sede principale dell inattivazione della proteina, che ha un emivita di 5 ore, ma l aumento degli eritrociti circolanti attivato compare dopo 2-3giorni, in quanto è un processo lento. Negli adulti l 85% dell eritropoietin proviene dai reni prodotta dalle cellule interstiziali del letto capillare peritubulare. 7
Funzioni del Rene. Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari)
 Il sistema urinario Funzioni del Rene Corticale Nefroni Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari) Midollare Pelvi
Il sistema urinario Funzioni del Rene Corticale Nefroni Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari) Midollare Pelvi
Anatomia funzionale del rene
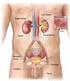 Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Sistema urinario: la funzione renale
 Sistema urinario: la funzione renale FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici, i reni ne regolano la concentrazione plasmatica
Sistema urinario: la funzione renale FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici, i reni ne regolano la concentrazione plasmatica
Funzioni. Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto
 La Funzione Renale Funzioni Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto Il Nefrone Distinguiamo un tubulo renale (trasporto) ed un corpuscolo renale
La Funzione Renale Funzioni Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto Il Nefrone Distinguiamo un tubulo renale (trasporto) ed un corpuscolo renale
Il sistema urinario. Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue
 Il sistema urinario Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue Funzioni dei reni Regolazione del volume del liquido extracellulare e plasmatico per evitare che
Il sistema urinario Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue Funzioni dei reni Regolazione del volume del liquido extracellulare e plasmatico per evitare che
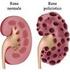
Fisiologia dell apparato urinario
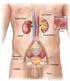 Fisiologia dell apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico, prodotti finali
Fisiologia dell apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico, prodotti finali
Anatomia funzionale del rene
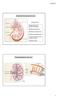 Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
LEZIONE 28: RIASSORBIMENTO E SECREZIONE TUBULARE
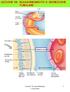 LEZIONE 28: RIASSORBIMENTO E SECREZIONE TUBULARE 1 2 capillare peritubulare 80% >19% : riassorbito 20% Frazione di filtrazione riassorbimento = movimento di soluti filtrati e di acqua dal lume tubulare
LEZIONE 28: RIASSORBIMENTO E SECREZIONE TUBULARE 1 2 capillare peritubulare 80% >19% : riassorbito 20% Frazione di filtrazione riassorbimento = movimento di soluti filtrati e di acqua dal lume tubulare
Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento.
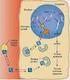 Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento. Lungo i tubuli renali viene riassorbita la maggior parte dei soluti e il
Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento. Lungo i tubuli renali viene riassorbita la maggior parte dei soluti e il
OSMOREGOLAZIONE DEI LIQUIDI CORPOREI
 OSMOREGOLAZIONE DEI LIQUIDI CORPOREI Lezione 25 1 Distribuzione dei liquidi corporei L H 2 O contenuta nel corpo è circa il 60% del peso totale ed è così ripartita: 67% 33% EXTRACELLULARE 33% INTRACELLULARE
OSMOREGOLAZIONE DEI LIQUIDI CORPOREI Lezione 25 1 Distribuzione dei liquidi corporei L H 2 O contenuta nel corpo è circa il 60% del peso totale ed è così ripartita: 67% 33% EXTRACELLULARE 33% INTRACELLULARE
L anatomia dell apparato urinario
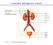 L anatomia dell apparato urinario Le funzioni del rene Secrezione (escrezione) Equilibrio idrico (controllo della pressione arteriosa) Equilibrio salino (controllo della composizione elettrolitica) Endocrina
L anatomia dell apparato urinario Le funzioni del rene Secrezione (escrezione) Equilibrio idrico (controllo della pressione arteriosa) Equilibrio salino (controllo della composizione elettrolitica) Endocrina
Sistema urinario: la funzione renale
 Sistema urinario: la funzione renale La principale funzione dei reni è il bilancio idrosalino FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici,
Sistema urinario: la funzione renale La principale funzione dei reni è il bilancio idrosalino FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici,
Anatomia funzionale del rene
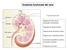 Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
www.slidetube.it Il nefrone è costituito dal corpuscolo renale e dal tubulo
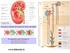 Il nefrone è costituito dal corpuscolo renale e dal tubulo Il corpuscolo renale è formato da : a) il glomerulo arterioso b) la capsula di Bowman www.slidetube.it Zona corticale Zona midollare Dall arteria
Il nefrone è costituito dal corpuscolo renale e dal tubulo Il corpuscolo renale è formato da : a) il glomerulo arterioso b) la capsula di Bowman www.slidetube.it Zona corticale Zona midollare Dall arteria
FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua
 FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi Funzioni
FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi Funzioni
Funzioni del sistema renale. I. Mantenimento della costanza del volume e della composizione elettrolitica del liquido extracellulare.
 APPARATO RENALE Funzioni del sistema renale. I Mantenimento della costanza del volume e della composizione elettrolitica del liquido extracellulare. Bilancio dell acqua corporea Funzioni del sistema renale:
APPARATO RENALE Funzioni del sistema renale. I Mantenimento della costanza del volume e della composizione elettrolitica del liquido extracellulare. Bilancio dell acqua corporea Funzioni del sistema renale:
CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI
 CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI Il rene è responsabile del controllo dell escrezione di acqua. Altre vie che consentono l eliminazione di acqua dall organismo includono sudorazione, feci
CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI Il rene è responsabile del controllo dell escrezione di acqua. Altre vie che consentono l eliminazione di acqua dall organismo includono sudorazione, feci
Principali funzioni renali
 FISIOLOGIA RENALE per le lezioni del prof. P. Paolo Battaglini v 3.5 Principali fonti delle figure: Conti et al., FISIOLOGIA MEDICA, Edi Ermes Guyton e Hall, FISIOLOGIA MEDICA, Elsevier Silverthorn, Fisiologia
FISIOLOGIA RENALE per le lezioni del prof. P. Paolo Battaglini v 3.5 Principali fonti delle figure: Conti et al., FISIOLOGIA MEDICA, Edi Ermes Guyton e Hall, FISIOLOGIA MEDICA, Elsevier Silverthorn, Fisiologia
Funzioni Funz del Rene Nefroni Corticale Midollare Pel e v l i i ren re ale Uretere Capsula
 Apparato Urinario Rene Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e sostanze esogene (farmaci,
Apparato Urinario Rene Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e sostanze esogene (farmaci,
Omeostasi idro-elettrolitica
 Omeostasi idro-elettrolitica Riassorbimento idrico isoosmotico o obbligatorio Riassorbimento idrico non-isoosmotico o facoltativo Il bilancio idrico richiede l azione integrata di molteplici sistemi 1
Omeostasi idro-elettrolitica Riassorbimento idrico isoosmotico o obbligatorio Riassorbimento idrico non-isoosmotico o facoltativo Il bilancio idrico richiede l azione integrata di molteplici sistemi 1
Il glomerulo. Membrana di filtrazione è formata da:
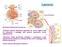 Il glomerulo Fessure di filtrazione Membrana di filtrazione è formata da: Endotelio capillare (fenestrato, tappezzato da cariche negative fisse che ostacolano il passaggio delle proteine plasmatiche, cariche
Il glomerulo Fessure di filtrazione Membrana di filtrazione è formata da: Endotelio capillare (fenestrato, tappezzato da cariche negative fisse che ostacolano il passaggio delle proteine plasmatiche, cariche
Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori:
 Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori: 1) Dalla differenza netta di pressione tra il lume del capillare ed il lume della capsula di Bowman; 2) dalla
Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori: 1) Dalla differenza netta di pressione tra il lume del capillare ed il lume della capsula di Bowman; 2) dalla
Fisiologia apparato urinario
 Fisiologia apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Fisiologia apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio
 Il rene Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio acido-base Regolazione Pressione Arteriosa Secrezione
Il rene Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio acido-base Regolazione Pressione Arteriosa Secrezione
Riassorbimento dell acqua lungo il nefrone
 Riassorbimento dell acqua lungo il nefrone La quota escreta di acqua varia fra 0.25% (0.5 L/giorno, massima antidiuresi) ed il 13% (24 L/giorno, massima diuresi), attestandosi in condizioni normali intorno
Riassorbimento dell acqua lungo il nefrone La quota escreta di acqua varia fra 0.25% (0.5 L/giorno, massima antidiuresi) ed il 13% (24 L/giorno, massima diuresi), attestandosi in condizioni normali intorno
Riassorbimento tubulare
 Riassorbimento tubulare Riassorbimento Secrezione Qtr = Qf- Qe Qts = Qe Qf Qtr = VFG*P UV Qts = UV VFG*P Le urine si formano mediante tre processi: Filtrazione glomerulare Riassorbimento di acqua e soluti
Riassorbimento tubulare Riassorbimento Secrezione Qtr = Qf- Qe Qts = Qe Qf Qtr = VFG*P UV Qts = UV VFG*P Le urine si formano mediante tre processi: Filtrazione glomerulare Riassorbimento di acqua e soluti
Escrezione renale di Na + e sua regolazione
 Escrezione renale di e sua regolazione L escrezione di dipende dal carico filtrato (e quindi dalla VFG) e dal carico riassorbito Il riassorbimento di avviene in tutti i segmenti del nefrone e nel nefrone
Escrezione renale di e sua regolazione L escrezione di dipende dal carico filtrato (e quindi dalla VFG) e dal carico riassorbito Il riassorbimento di avviene in tutti i segmenti del nefrone e nel nefrone
Analisi della funzione renale: CLEARANCE
 FISIOLOGIA RENALE Analisi della funzione renale: CLEARANCE L arteria renale costituisce l unico ingresso al rene, mentre le vie di uscita sono due: vena renale ed ureteri. Dal principio di Fick (conservazione
FISIOLOGIA RENALE Analisi della funzione renale: CLEARANCE L arteria renale costituisce l unico ingresso al rene, mentre le vie di uscita sono due: vena renale ed ureteri. Dal principio di Fick (conservazione
CORSO DI NEFROLOGIA Anno Accademico
 CORSO DI NEFROLOGIA Anno Accademico 2010-2011 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria Policlinico - Bari
CORSO DI NEFROLOGIA Anno Accademico 2010-2011 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria Policlinico - Bari
Alcuni esempi di ruoli fisiologici. Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale
 Alcuni esempi di ruoli fisiologici Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale Formazione e riassorbimento del liquido interstiziale Cellule
Alcuni esempi di ruoli fisiologici Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale Formazione e riassorbimento del liquido interstiziale Cellule
Processi di formazione dell urina
 Processi di formazione dell urina Formazione dell urina Filtrazione glomerulare (urina primaria, ultrafiltrato). Riassorbimento (trasporto attivo). Secrezione. Escrezione = Filtrazione glomerulare - Riassorbimento
Processi di formazione dell urina Formazione dell urina Filtrazione glomerulare (urina primaria, ultrafiltrato). Riassorbimento (trasporto attivo). Secrezione. Escrezione = Filtrazione glomerulare - Riassorbimento
La costanza di questi volumi dipende dall equilibrio tra assunzione ed eliminazione di acqua. Plasma 3 litri. Sistema linfatico. extracellulare (LEC)
 Equilibrio idrico-salino Liquidi corporei Plasma 3 litri Sistema linfatico Liquido extracellulare (LEC) 14 litri Endotelio capillare Liquido interstiziale 11 litri Nell adulto, in condizioni normali, i
Equilibrio idrico-salino Liquidi corporei Plasma 3 litri Sistema linfatico Liquido extracellulare (LEC) 14 litri Endotelio capillare Liquido interstiziale 11 litri Nell adulto, in condizioni normali, i
Fisiologia Renale 8. Bilancio idro-elettrolitico III. Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona
 Fisiologia Renale 8. Bilancio idro-elettrolitico III Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona Obiettivi Bilancio del sodio e regolazione del volume extracellulare
Fisiologia Renale 8. Bilancio idro-elettrolitico III Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona Obiettivi Bilancio del sodio e regolazione del volume extracellulare
Sodio. L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria
 Sodio L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria E elemento principale per il controllo dell osmolalità
Sodio L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria E elemento principale per il controllo dell osmolalità
CONTROLLO DEL VOLUME DEI LIQUIDI CORPOREI
 CONTROLLO DEL VOLUME DEI LIQUIDI CORPOREI Il rene costituisce la principale via di escrezione di NaCl dall organismo; solo il 10% del sodio perso dall organismo ogni giorno segue vie non renali: feci e
CONTROLLO DEL VOLUME DEI LIQUIDI CORPOREI Il rene costituisce la principale via di escrezione di NaCl dall organismo; solo il 10% del sodio perso dall organismo ogni giorno segue vie non renali: feci e
600 mosm/dì 1200 mosm/l. = 0.5 l/dì
 Il rene elimina acqua in eccesso attraverso l escrezione di urina diluita Il rene trattiene acqua mediante l escrezione di urina concentrata Il rene controlla l osmolarità e la concentrazione del sodio
Il rene elimina acqua in eccesso attraverso l escrezione di urina diluita Il rene trattiene acqua mediante l escrezione di urina concentrata Il rene controlla l osmolarità e la concentrazione del sodio
Riassorbimento tubulare
 Riassorbimento tubulare Le urine si formano mediante tre processi: Ultrafiltrazione (glomerulo) Riassorbimento (tubuli) di acqua e soluti dall ultrafiltrato Secrezione (tubuli) selettiva di alcune sostanze,
Riassorbimento tubulare Le urine si formano mediante tre processi: Ultrafiltrazione (glomerulo) Riassorbimento (tubuli) di acqua e soluti dall ultrafiltrato Secrezione (tubuli) selettiva di alcune sostanze,
Riassorbimento tubulare
 Riassorbimento tubulare Le urine si formano mediante tre processi: Ultrafiltrazione (glomerulo) Riassorbimento (tubuli) di acqua e soluti dall ultrafiltrato Secrezione (tubuli) selettiva di alcune sostanze,
Riassorbimento tubulare Le urine si formano mediante tre processi: Ultrafiltrazione (glomerulo) Riassorbimento (tubuli) di acqua e soluti dall ultrafiltrato Secrezione (tubuli) selettiva di alcune sostanze,
acqua, CO 2, O 2, sali e ioni H +
 Legge dell Equilibrio di Massa Se la quantità di una sostanza nell organismo deve rimanere costante, ad ogni sua acquisizione deve corrispondere una perdita di eguale entità acqua, CO 2, O 2, sali e ioni
Legge dell Equilibrio di Massa Se la quantità di una sostanza nell organismo deve rimanere costante, ad ogni sua acquisizione deve corrispondere una perdita di eguale entità acqua, CO 2, O 2, sali e ioni
I RENI I reni sono organi pari parenchimatosi escretori (nello specifico, emuntori) dei vertebrati. Insieme alle vie urinarie costituiscono l'apparato
 FISIOLOGIA RENALE I RENI I reni sono organi pari parenchimatosi escretori (nello specifico, emuntori) dei vertebrati. Insieme alle vie urinarie costituiscono l'apparato urinario, che filtra dal sangue
FISIOLOGIA RENALE I RENI I reni sono organi pari parenchimatosi escretori (nello specifico, emuntori) dei vertebrati. Insieme alle vie urinarie costituiscono l'apparato urinario, che filtra dal sangue
C x = QE x = V u x U x P x
 Clearance renale La clearance renale di una sostanza viene ricavata mediante la misura di parametri extrarenali: Concentrazione ematica della sostanza (P x ) Volume urinario/min Concentrazione urinaria
Clearance renale La clearance renale di una sostanza viene ricavata mediante la misura di parametri extrarenali: Concentrazione ematica della sostanza (P x ) Volume urinario/min Concentrazione urinaria
Fisiologia apparato urinario
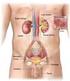 Fisiologia apparato urinario Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Fisiologia apparato urinario Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Rene ed equilibrio acido-base
 Rene ed equilibrio acidobase Produzione H Acidi volatili (15.000 mmol/dì) CO 2 H 2 O H 2 CO 3 H HCO 3 non costituisce guadagno H perché CO 2 (volatile) eliminata con la respirazione Acidi fissi, non volatili
Rene ed equilibrio acidobase Produzione H Acidi volatili (15.000 mmol/dì) CO 2 H 2 O H 2 CO 3 H HCO 3 non costituisce guadagno H perché CO 2 (volatile) eliminata con la respirazione Acidi fissi, non volatili
Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina);
 Funzioni del rene Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina); Regolare il volume e la composizione del liquido extracellulare;
Funzioni del rene Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina); Regolare il volume e la composizione del liquido extracellulare;
CLEARANCE RENALE. La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma.
 CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
Trasporto epiteliale
 Trasporto epiteliale Rivestono le cavità e le superfici corporee: interfaccia tra gli spazi interni dell organismo e l ambiente Semplice rivestimento o funzione di regolazione (es:osmoregolazione) Trasporto
Trasporto epiteliale Rivestono le cavità e le superfici corporee: interfaccia tra gli spazi interni dell organismo e l ambiente Semplice rivestimento o funzione di regolazione (es:osmoregolazione) Trasporto
Dichiarazione. Le immagini presenti in questo file sono state reperite in rete o modificate da testi cartacei.
 Per le lezioni del prof. P.P. Battaglini Schemi di Dichiarazione Le immagini presenti in questo file sono state reperite in rete o modificate da testi cartacei. Queste immagini vengono utilizzate per l
Per le lezioni del prof. P.P. Battaglini Schemi di Dichiarazione Le immagini presenti in questo file sono state reperite in rete o modificate da testi cartacei. Queste immagini vengono utilizzate per l
Faccia anteriore rene destro
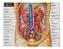 Faccia anteriore rene destro estremità superiore margine mediale margine laterale ilo arteria renale vena renale estremità inferiore uretere Rene destro sezionato sostanza corticale sostanza midollare
Faccia anteriore rene destro estremità superiore margine mediale margine laterale ilo arteria renale vena renale estremità inferiore uretere Rene destro sezionato sostanza corticale sostanza midollare
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra ). La stabilità del ph è insidiata da
 Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Apparato urinario. Reni: Vie urinarie: raccolta ed eliminazione dell urina. Martini, Timmons Anatomia Umana Capitolo 26
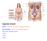 Apparato urinario Reni: filtrazione del sangue e produzione dell urina Vie urinarie: raccolta ed eliminazione dell urina Pelvi renale (bacinetto renale) Ureteri Vescica Uretra Reni - sono accolti nella
Apparato urinario Reni: filtrazione del sangue e produzione dell urina Vie urinarie: raccolta ed eliminazione dell urina Pelvi renale (bacinetto renale) Ureteri Vescica Uretra Reni - sono accolti nella
FUNZIONE RENALE. Rene: maggiore controllore della composizione del sangue
 FUNZIONE RENALE Rene: maggiore controllore della composizione del sangue Meccanismo di base: eliminazione specifica (selettiva) di soluti e H 2 O dal sangue 0 completa ritenzione sostanze non gradite massima
FUNZIONE RENALE Rene: maggiore controllore della composizione del sangue Meccanismo di base: eliminazione specifica (selettiva) di soluti e H 2 O dal sangue 0 completa ritenzione sostanze non gradite massima
Struttura del territorio circolatorio terminale
 Struttura del territorio circolatorio terminale Canale preferenziale passaggio principale Numero complessivo capillari nell uomo 30 40.10 9 Superficie di scambio 1000 m 2. Densità capillare funzionale
Struttura del territorio circolatorio terminale Canale preferenziale passaggio principale Numero complessivo capillari nell uomo 30 40.10 9 Superficie di scambio 1000 m 2. Densità capillare funzionale
CLEARANCE RENALE. La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma.
 CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
Corso di Fisiologia Umana APPARATO URINARIO
 Università degli Studi Di Milano - Laurea in Scienze Infermieristiche Polo Didattico Ospedale Civile Legnano - AA 2010-2011 Corso di Fisiologia Umana APPARATO URINARIO Dr. ALBERTO VIGNATI Medicina Nucleare
Università degli Studi Di Milano - Laurea in Scienze Infermieristiche Polo Didattico Ospedale Civile Legnano - AA 2010-2011 Corso di Fisiologia Umana APPARATO URINARIO Dr. ALBERTO VIGNATI Medicina Nucleare
17/05/2010. Equilibrio idrico. Variazioni del volume ematico indicono risposte omeostatiche
 Equilibrio idrico Variazioni del volume ematico indicono risposte omeostatiche 1 Ruolo del rene nel bilancio idrico Variazioni dell osmolarità attraverso la midollare 2 Scambio per controcorrente nella
Equilibrio idrico Variazioni del volume ematico indicono risposte omeostatiche 1 Ruolo del rene nel bilancio idrico Variazioni dell osmolarità attraverso la midollare 2 Scambio per controcorrente nella
APPARATO TEGUMENTARIO. APPARATO LOCOMOTORE: scheletrico e muscolare APPARATO CARDIO-VASCOLARE SISTEMA IMMUNITARIO APPARATO DIGERENTE
 APPARATO TEGUMENTARIO APPARATO LOCOMOTORE: scheletrico e muscolare APPARATO CARDIO-VASCOLARE SISTEMA IMMUNITARIO APPARATO DIGERENTE APPARATO RESPIRATORIO APPARATO URINARIO APPARATO GENITALE APPARATO ENDOCRINO
APPARATO TEGUMENTARIO APPARATO LOCOMOTORE: scheletrico e muscolare APPARATO CARDIO-VASCOLARE SISTEMA IMMUNITARIO APPARATO DIGERENTE APPARATO RESPIRATORIO APPARATO URINARIO APPARATO GENITALE APPARATO ENDOCRINO
LEZIONE 29: REGOLAZIONE NEUROORMONALE MECCANISMI NEUROORMONALI DI REGOLAZIONE DEL RENE
 LEZIONE 29: REGOLAZIONE NEUROORMONALE MECCANISMI NEUROORMONALI DI REGOLAZIONE DEL RENE 1 ALDOSTERONE Ormone steroideo rilasciato dalla corticale surrenale l aldosterone stimola: riassorbimento di Na +
LEZIONE 29: REGOLAZIONE NEUROORMONALE MECCANISMI NEUROORMONALI DI REGOLAZIONE DEL RENE 1 ALDOSTERONE Ormone steroideo rilasciato dalla corticale surrenale l aldosterone stimola: riassorbimento di Na +
BILANCIO IDRICO ED ELETTROLITICO REGOLAZIONE BILANCIO ACIDO-BASE CONTROLLO DELLA PRESSIONE EMATICA E DELLA VOLEMIA SECREZIONE DI ORMONI
 IL RENE LA PRINCIPALE FUNZIONE DEL RENE è QUELLA DI FILTRARE IL SANGUE (PRODUZIONE ED ESCREZIONE DELL'URINA): CONSERVANDO I COSTITUENTI ESSENZIALI AL'ORGANISMO E I NUTRIENTI UTILI ELIMINANDO I PRODOTTI
IL RENE LA PRINCIPALE FUNZIONE DEL RENE è QUELLA DI FILTRARE IL SANGUE (PRODUZIONE ED ESCREZIONE DELL'URINA): CONSERVANDO I COSTITUENTI ESSENZIALI AL'ORGANISMO E I NUTRIENTI UTILI ELIMINANDO I PRODOTTI
BCM NOME COGNOME MATRICOLA
 BCM COG 1 1 Trasporti attivi e trasporti passivi attraverso la membrana plasmatica 2 Ruolo del calcio nella contrazione del muscolo striato scheletrico 3 Il ritorno venoso: fattori che lo determinano e
BCM COG 1 1 Trasporti attivi e trasporti passivi attraverso la membrana plasmatica 2 Ruolo del calcio nella contrazione del muscolo striato scheletrico 3 Il ritorno venoso: fattori che lo determinano e
Plasma ph Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca
 Equilibrio acidobase Dieta: Acidi grassi Aminoacidi Assunzione H + CO 2, acido lattico, chetoacidi Plasma ph 7.357.42 Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca Ventilazione:
Equilibrio acidobase Dieta: Acidi grassi Aminoacidi Assunzione H + CO 2, acido lattico, chetoacidi Plasma ph 7.357.42 Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca Ventilazione:
L escrezione e l osmoregolazione
 L escrezione e l osmoregolazione 1 Gli scarti metabolici degli animali sono di tre tipi, secondo l ambiente La scissione delle biomolecole produce degli scarti azotati. Quando gli amminoacidi vengono degradati,
L escrezione e l osmoregolazione 1 Gli scarti metabolici degli animali sono di tre tipi, secondo l ambiente La scissione delle biomolecole produce degli scarti azotati. Quando gli amminoacidi vengono degradati,
La pressione diminuisce a causa dell ATTRITO
 Il gradiente pressorio generato dal cuore induce il sangue a scorrere nel sistema circolatorio Atrio destro La pressione diminuisce a causa dell ATTRITO PAM = 80 mmhg+1/3(120-80 mmhg) 1 Concetti base di
Il gradiente pressorio generato dal cuore induce il sangue a scorrere nel sistema circolatorio Atrio destro La pressione diminuisce a causa dell ATTRITO PAM = 80 mmhg+1/3(120-80 mmhg) 1 Concetti base di
Funzioni dei reni. 1) Regolazione del volume dei liquidi extracellulari (e quindi del volume di sangue e della pressione arteriosa)
 Funzioni dei reni 1) Regolazione del volume dei liquidi extracellulari (e quindi del volume di sangue e della pressione arteriosa) 2) Mantenimento del bilancio ionico dell organismo 3) Regolazione dell
Funzioni dei reni 1) Regolazione del volume dei liquidi extracellulari (e quindi del volume di sangue e della pressione arteriosa) 2) Mantenimento del bilancio ionico dell organismo 3) Regolazione dell
STRUTTURA DEL PARENCHIMA RENALE
 STRUTTURA DEL PARENCHIMA RENALE Capsula fibrosa Midollare Corticale Uretere Papille CAPSULA CONNETTIVALE È costituita da connettivo lasso con fibre collagene ed elastiche e fibre muscolari liscie. STRUTTURA
STRUTTURA DEL PARENCHIMA RENALE Capsula fibrosa Midollare Corticale Uretere Papille CAPSULA CONNETTIVALE È costituita da connettivo lasso con fibre collagene ed elastiche e fibre muscolari liscie. STRUTTURA
FISIOLOGIA RENALE. LEZ.Nr 2
 FISIOLOGIA RENALE LEZ.Nr 2 PROCESSI IMPLICATI NELLA FORMAZIONE DELL URINA ESCREZIONE URINARIA ESCREZIONE URINARIA QUANTIFICAZIONE MEDIANTE PARAMETRI QUALI Superficie filtrante ;Barriera di filtrazione
FISIOLOGIA RENALE LEZ.Nr 2 PROCESSI IMPLICATI NELLA FORMAZIONE DELL URINA ESCREZIONE URINARIA ESCREZIONE URINARIA QUANTIFICAZIONE MEDIANTE PARAMETRI QUALI Superficie filtrante ;Barriera di filtrazione
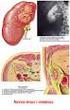
Quali sono le alterazioni nell insufficienza renale?
 Fisiologia apparato urinario Funzioni del Rene I reni hanno funzioni vitali Corticale Midollare Pelvi renale Uretere Nefroni Capsula Prima dell avvento dell emodialisi la perdita totale della funzione
Fisiologia apparato urinario Funzioni del Rene I reni hanno funzioni vitali Corticale Midollare Pelvi renale Uretere Nefroni Capsula Prima dell avvento dell emodialisi la perdita totale della funzione
Apparato Urinario. Fegato. Milza. Arteria Renale. Ghiandole Surrenali. Vena Renale. Costole. Rene Sinistro. Rene Destro. Vena Cava Inferiore
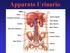 Apparato Urinario Fegato Milza Ghiandole Surrenali Arteria Renale Vena Renale Costole Vena Cava Inferiore Rene Sinistro Rene Destro Ureteri Aorta Arteria Pelvica Vena Pelvica Vescica Uretra APPARATO URINARIO
Apparato Urinario Fegato Milza Ghiandole Surrenali Arteria Renale Vena Renale Costole Vena Cava Inferiore Rene Sinistro Rene Destro Ureteri Aorta Arteria Pelvica Vena Pelvica Vescica Uretra APPARATO URINARIO
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance
 FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance. FGE aa
 FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance FGE aa.2015-16 Obiettivi Anatomia funzionale: il nefrone (glomerulo, tubulo, apparato iuxtaglomerulare) Filtrazione,
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance FGE aa.2015-16 Obiettivi Anatomia funzionale: il nefrone (glomerulo, tubulo, apparato iuxtaglomerulare) Filtrazione,
Apparato Urinario. Fegato. Milza. Arteria Renale. Ghiandole Surrenali. Vena Renale. Costole. Rene Sinistro. Rene Destro. Vena Cava Inferiore
 Apparato Urinario Fegato Milza Ghiandole Surrenali Arteria Renale Vena Renale Costole Vena Cava Inferiore Rene Sinistro Rene Destro Ureteri Aorta Arteria Pelvica Vena Pelvica Vescica Uretra APPARATO URINARIO
Apparato Urinario Fegato Milza Ghiandole Surrenali Arteria Renale Vena Renale Costole Vena Cava Inferiore Rene Sinistro Rene Destro Ureteri Aorta Arteria Pelvica Vena Pelvica Vescica Uretra APPARATO URINARIO
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da
 Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Concetto di clearance
 Concetto di clearance Una pentola contiene, dopo aver bollito a lungo, 00 cc di soluzione di NaCl ad una concentrazione di 2 g/l. Se so che, prima della bollitura, la concentrazione era di 1 g/l, quale
Concetto di clearance Una pentola contiene, dopo aver bollito a lungo, 00 cc di soluzione di NaCl ad una concentrazione di 2 g/l. Se so che, prima della bollitura, la concentrazione era di 1 g/l, quale
ESCREZIONE. processo attraverso il quale il farmaco e i suoi metaboliti vengono eliminati dall organismo
 ESCREZIONE processo attraverso il quale il farmaco e i suoi metaboliti vengono eliminati dall organismo Vie di escrezione: renale biliare polmonare cutanea salivare lacrimale mammaria ESCREZIONE RENALE
ESCREZIONE processo attraverso il quale il farmaco e i suoi metaboliti vengono eliminati dall organismo Vie di escrezione: renale biliare polmonare cutanea salivare lacrimale mammaria ESCREZIONE RENALE
Funzioni del sistema renale
 APPARATO RENALE Funzioni del sistema renale Mantenimento della costanza del volume e della composizione elettrolitica del liquido extracellulare Tramite il controllo del volume plasmatico, il rene controlla
APPARATO RENALE Funzioni del sistema renale Mantenimento della costanza del volume e della composizione elettrolitica del liquido extracellulare Tramite il controllo del volume plasmatico, il rene controlla
Volume liquidi corporei. Rene. Diuresi. A breve termine Riflesso barocettivo. A lungo termine Controllo volume ematico Quota introduzione liquidi
 A breve termine Riflesso barocettivo A lungo termine Controllo volume ematico Quota introduzione liquidi RPT GC Pa Volume liquidi corporei Rene Diuresi Un modo per regolare la Pa è quello di aggiungere
A breve termine Riflesso barocettivo A lungo termine Controllo volume ematico Quota introduzione liquidi RPT GC Pa Volume liquidi corporei Rene Diuresi Un modo per regolare la Pa è quello di aggiungere
I compartimenti liquidi corporei
 Bilancio idrico I compartimenti liquidi corporei E essenziale per l omeostasi mantenere costanti volume ed osmolalità dei liquidi corporei, attraverso il bilancio tra assunzione ed eliminazione di H 2
Bilancio idrico I compartimenti liquidi corporei E essenziale per l omeostasi mantenere costanti volume ed osmolalità dei liquidi corporei, attraverso il bilancio tra assunzione ed eliminazione di H 2
Riassorbimento dell acqua lungo il nefrone
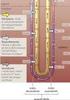 Riassorbimento dell acqua lungo il nefrone La quota escreta di acqua varia fra 0.25% (0.5 L/giorno, massima antidiuresi) ed il 13% (24 L/giorno, massima diuresi), attestandosi in condizioni normali intorno
Riassorbimento dell acqua lungo il nefrone La quota escreta di acqua varia fra 0.25% (0.5 L/giorno, massima antidiuresi) ed il 13% (24 L/giorno, massima diuresi), attestandosi in condizioni normali intorno
05/05/15. Un ruolo importante è giocato dalla glutammina sia come accettore o produttore di ammoniaca sia come substrato della gluconeogenesi.
 Nel rene si distinguono: una porzione esterna o corticale, comprendente la parte del nefrone costituita dal glomerulo, i tubuli prossimale, distale e di collegamento e l inizio del tubulo collettore una
Nel rene si distinguono: una porzione esterna o corticale, comprendente la parte del nefrone costituita dal glomerulo, i tubuli prossimale, distale e di collegamento e l inizio del tubulo collettore una
CONTROLLO DELLA FUNZIONE RENALE
 CONTROLLO DELLA FUNZIONE RENALE Ciascun rene è più piccolo del pugno di una persona, ma in un solo giorno i due organi filtrano circa 180 L di sangue e combinano i prodotti di scarto in circa 1.5 L di
CONTROLLO DELLA FUNZIONE RENALE Ciascun rene è più piccolo del pugno di una persona, ma in un solo giorno i due organi filtrano circa 180 L di sangue e combinano i prodotti di scarto in circa 1.5 L di
ph = log 1/[H + ] = log [H + ]
![ph = log 1/[H + ] = log [H + ] ph = log 1/[H + ] = log [H + ]](/thumbs/49/24977942.jpg) ph = log 1/[H ] = log [H ] Sangue arterioso ph = 7.4 Sangue venoso ph = 7.35 ph inferiori = acidosi (limite ph = 6.8) ph superiori = alcalosi (limite ph = 8) ph intracellulare = 6 7.4 ph urina 4.5 8 Produzione
ph = log 1/[H ] = log [H ] Sangue arterioso ph = 7.4 Sangue venoso ph = 7.35 ph inferiori = acidosi (limite ph = 6.8) ph superiori = alcalosi (limite ph = 8) ph intracellulare = 6 7.4 ph urina 4.5 8 Produzione
Unidirezionalità del trasporto di una sostanza è assicurata dalla polarizzazione morfologica e funzionale delle cellule epiteliali
 Unidirezionalità del trasporto di una sostanza è assicurata dalla polarizzazione morfologica e funzionale delle cellule epiteliali Lume tubulare (lato apicale, microvilli) Lume interstiziale/capillare
Unidirezionalità del trasporto di una sostanza è assicurata dalla polarizzazione morfologica e funzionale delle cellule epiteliali Lume tubulare (lato apicale, microvilli) Lume interstiziale/capillare
Rene e bilancio idrico-salino
 Rene e bilancio idrico-salino Il controllo dell osmolalità ( msm/kg ) e del volume del LEC dipende dalla capacità del rene di eliminare o trattenere indipendentemente dai soluti (principalmente NaCl).
Rene e bilancio idrico-salino Il controllo dell osmolalità ( msm/kg ) e del volume del LEC dipende dalla capacità del rene di eliminare o trattenere indipendentemente dai soluti (principalmente NaCl).
METABOLISMO CELLULARE
 METABOLISMO CELLULARE Il funzionamento della cellula Le cellule sono veri e propri esseri viventi: sono capaci di alimentarsi, di crescere, di produrre nuove sostanze, di riprodursi, di espellere rifiuti
METABOLISMO CELLULARE Il funzionamento della cellula Le cellule sono veri e propri esseri viventi: sono capaci di alimentarsi, di crescere, di produrre nuove sostanze, di riprodursi, di espellere rifiuti
I VASI SANGUIGNI. Giovanni Mirabella,PhD Dip. di Fisiologia e Farmacologia V. Espamer
 I VASI SANGUIGNI Giovanni Mirabella,PhD (giovanni.mirabella@uniroma1.it) Dip. di Fisiologia e Farmacologia V. Espamer Istituto Neurologico Mediterraneo Dipartimento di Neuroscienze SISTEMA CARDIOVASCOLARE:
I VASI SANGUIGNI Giovanni Mirabella,PhD (giovanni.mirabella@uniroma1.it) Dip. di Fisiologia e Farmacologia V. Espamer Istituto Neurologico Mediterraneo Dipartimento di Neuroscienze SISTEMA CARDIOVASCOLARE:
Potere depurativo dei reni o funzione emuntoria
 Potere depurativo dei reni o funzione emuntoria Concetto di riassorbimento gradiente-limitato valido per ioni inorganici Concetto di riassorbimento Tm-limitato valido per ioni inorganici Sostanze-soglia
Potere depurativo dei reni o funzione emuntoria Concetto di riassorbimento gradiente-limitato valido per ioni inorganici Concetto di riassorbimento Tm-limitato valido per ioni inorganici Sostanze-soglia
Funzionalmente, il cuore è costituito da due pompe in parallelo Il flusso unidirezionale è assicurato dalle valvole
 Sistema cardiovascolare Atrio destro Funzionalmente, il cuore è costituito da due pompe in parallelo Il flusso unidirezionale è assicurato dalle valvole 1 TESSUTO DEL MIOCARDIO 1. Masse atriali e ventricolari,
Sistema cardiovascolare Atrio destro Funzionalmente, il cuore è costituito da due pompe in parallelo Il flusso unidirezionale è assicurato dalle valvole 1 TESSUTO DEL MIOCARDIO 1. Masse atriali e ventricolari,
UNIVERSITA' DEGLI STUDI DI BARI
 UNIVERSITA' DEGLI STUDI DI BARI Aldo Moro FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN TECNICHE DI RADIOLOGIA MEDICA, PER IMMAGINI E RADIOTERAPIA SEZIONE DI DIAGNOSTICA PER IMMAGINI MEDICINA NUCLEARE
UNIVERSITA' DEGLI STUDI DI BARI Aldo Moro FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN TECNICHE DI RADIOLOGIA MEDICA, PER IMMAGINI E RADIOTERAPIA SEZIONE DI DIAGNOSTICA PER IMMAGINI MEDICINA NUCLEARE
Attivi (non equilibranti) Passivi (equilibranti) Migrazione attraverso canali membran. Diffusione semplice. Tasporto attivo secondario
 TRASPORTI Trasporti in forma libera Trasporti mediati Diffusione semplice Migrazione attraverso canali membran. Diffusione facilitata Trasporto attivo primario Tasporto attivo secondario Passivi (equilibranti)
TRASPORTI Trasporti in forma libera Trasporti mediati Diffusione semplice Migrazione attraverso canali membran. Diffusione facilitata Trasporto attivo primario Tasporto attivo secondario Passivi (equilibranti)
Sono vietati forme e modi di diffusione, gratuite od onerose, diverse da quelle stabilite dal compilatore.
 Apparato urinario Il presente materiale didattico e ciascuna sua componente sono protetti dalle leggi sul copyright, sono qui proposti in forma aggregata per soli fini di studio e per uso personale. Sono
Apparato urinario Il presente materiale didattico e ciascuna sua componente sono protetti dalle leggi sul copyright, sono qui proposti in forma aggregata per soli fini di studio e per uso personale. Sono
3000 anni fa in Tibet
 Il Rene 3000 anni fa in Tibet Definizione I Reni = sono 2 organi posti dietro il peritoneo, nella zona lombare, che insieme alle vie urinarie costituiscono l apparato escretore. Faccia anteriore rene destro
Il Rene 3000 anni fa in Tibet Definizione I Reni = sono 2 organi posti dietro il peritoneo, nella zona lombare, che insieme alle vie urinarie costituiscono l apparato escretore. Faccia anteriore rene destro
5. Trasporto di membrana
 5. Trasporto di membrana contiene materiale protetto da copyright, ad esclusivo uso personale; 1 non è consentita diffusione ed utilizzo di tipo commerciale Le membrane biologiche hanno una permeabilità
5. Trasporto di membrana contiene materiale protetto da copyright, ad esclusivo uso personale; 1 non è consentita diffusione ed utilizzo di tipo commerciale Le membrane biologiche hanno una permeabilità
Il controllo del flusso sanguigno. a cura di Antonio Incandela
 Il controllo del flusso sanguigno a cura di Antonio Incandela La frequenza cardiaca e i fattori che la influenzano La frequenza cardiaca è il numero di battiti del cuore al minuto (bpm). Insieme alla temperatura
Il controllo del flusso sanguigno a cura di Antonio Incandela La frequenza cardiaca e i fattori che la influenzano La frequenza cardiaca è il numero di battiti del cuore al minuto (bpm). Insieme alla temperatura
Funzioni renali. Omeostatiche
 I Reni nell Uomo L importanza della funzione renale è evidenziata dalla notevole entità del flusso ematico renale (circa 1.25 litri/min), il 25% della gittata cardiaca a riposo consumo metabolico di O2
I Reni nell Uomo L importanza della funzione renale è evidenziata dalla notevole entità del flusso ematico renale (circa 1.25 litri/min), il 25% della gittata cardiaca a riposo consumo metabolico di O2
LEZIONE 1_TRASPORTI DI MEMBRANA
 LEZIONE 1_TRASPORTI DI MEMBRANA 1 2 I TRASPORTI DI MEMBRANA Diffusione semplice Diffusione facilitata Trasporto attivo 3 La diffusione semplice Lezione_1_trasporti 4 La diffusione semplice Relazione tra
LEZIONE 1_TRASPORTI DI MEMBRANA 1 2 I TRASPORTI DI MEMBRANA Diffusione semplice Diffusione facilitata Trasporto attivo 3 La diffusione semplice Lezione_1_trasporti 4 La diffusione semplice Relazione tra
L APPARATO CIRCOLATORIO
 L APPARATO CIRCOLATORIO I SISTEMI CIRCOLATORI Negli organismi più complessi si sono evoluti due tipi di sistemi circolatori: i SISTEMI APERTI ed i SISTEMI CHIUSI Entrambi questi sistemi sono caratterizzati
L APPARATO CIRCOLATORIO I SISTEMI CIRCOLATORI Negli organismi più complessi si sono evoluti due tipi di sistemi circolatori: i SISTEMI APERTI ed i SISTEMI CHIUSI Entrambi questi sistemi sono caratterizzati
Trasporto di membrana
 Trasporto di membrana CdL Tecnici di Lab Biomedico AA. 2011/12 Prof.ssa Frabetti Trasporto di membrana molecole piccole molecole grosse trasporto passivo trasporto attivo (con pompe o cotrasportatori)
Trasporto di membrana CdL Tecnici di Lab Biomedico AA. 2011/12 Prof.ssa Frabetti Trasporto di membrana molecole piccole molecole grosse trasporto passivo trasporto attivo (con pompe o cotrasportatori)
Caratteristiche delle membrane biologiche
 Membrane Biologiche Caratteristiche delle membrane biologiche 1. Le membrane sono strutture a foglio che formano setti di separazione tra compartimenti con composizione diversa tra loro. 2. Sono costituite
Membrane Biologiche Caratteristiche delle membrane biologiche 1. Le membrane sono strutture a foglio che formano setti di separazione tra compartimenti con composizione diversa tra loro. 2. Sono costituite
Misura della pressione arteriosa massima (sistolica) e minima (diastolica)
 LEZIONE 21: MISURA E REGOLAZIONE PRESSIONE ARTERIOSA Misura della massima (sistolica) e minima (diastolica) strumenti: sfigmomanometro + stetoscopio blocco parziale e temporale dell arteria brachiale rumori
LEZIONE 21: MISURA E REGOLAZIONE PRESSIONE ARTERIOSA Misura della massima (sistolica) e minima (diastolica) strumenti: sfigmomanometro + stetoscopio blocco parziale e temporale dell arteria brachiale rumori
Mantenimento dell omeostasi
 Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
