UN ASSENTE GIUSTIFICATO
|
|
|
- Adelmo Manzo
- 9 anni fa
- Просмотров:
Транскрипт
1 U.O.C. Pediatria, Neonatologia e UTIN Ospedale Fatebenefratelli Benevento UN ASSENTE GIUSTIFICATO Giuseppe Furcolo Benevento, 10 febbraio 2010
2 Antonia 7 anni la piccola da alcuni giorni urina frequentemente di notte (enuresi notturna), presenta inoltre polidipsia
3 per tale motivo è stata condotta a visita dal curante
4 Pratica glicemia: I determinazione: 550 mg/dl II determinazione: 517 mg/dl
5 ore 19:00 del 14 ottobre 2008
6 Glicemia: 489 mg/dl Combur test: chetoni (+++); glucosio (++++) Prelievo per: EAB (ph 7.38; HCO 3-27,2; BE 1,5; Glu 465; Hct 42%) Emocromo, PCR, elettroliti, profilo epatico, profilo renale
7 DIAGNOSI IPERGLICEMIA CHETOSICA
8 CRITERI BIOCHIMICI DIAGNOSTICI E GRAVITÀ DELLA DKA IPERGLICEMIA > 200 mg/dl (> 10 mmol/l) CHETONURIA ACIDOSI ph arterioso < 7,3 Bicarbonati < 15 meq/l LIEVE MODERATA ph arterioso < 7,3 ph arterioso < 7,2 Bicarbonati < 15 mmol/l Bicarbonati < 10 mmol/l GRAVE ph arterioso < 7,1 Bicarbonati < 5 mmol/l CONSENSUS condiviso da ESPE, LWPES, ISPAD Arch Dis Child 2004; 89: Pediatrics 2004; 113: 133-9
9 Cosa fare? Consulto telefonico con l esperto
10 19:15 PROTOCOLLO G.E.T.REM (Glucose Evaluation Trial for REMission) Valutare peso, altezza e superficie corporea (vedi apposito nomogramma) Praticare prelievo per: Emocromo EAB Azotemia, creatinina, glicemia, elettroliti con Cloro e Calcio, protidemia, transaminasi Profilo lipemico (trigliceridi, colesterolo totale, LDL, HDL) (eventualmente conservare il siero CONGELATO se non fosse possibile la determinazione immediata) HbA1c (in provetta da emocromo) Chetonemia+glicemia (reflettometro) Raccolta urine per: Combur test Esame urine
11 19:15 Conservare siero congelato (2 provette) per: C-peptide Insulinemia ICA (Islet Cell Antibodies) GAD (Glutammato Antibodies Diabetes) IA 2 (Tirosinchinasi antibodies) IAA (Insulin antibodies) ZnT 8 (antilinfociti T) Ab-antivirali (Coxsakie, Rotavirs, Echovirus)
12 Antonia 7 anni kg 21; cm 124,5; superficie corporea m 2 0,87 Calo ponderale di kg 3 (-12,5 %) PA 100/68 mmhg; FC 110 bpm; FR 35 a/min; T refill < 2 sec; SpO 2 96% a.a.; T 37,0 C Apre gli occhi spontaneamente (4) Leggermente confusa (4) Obbedisce ai comandi (6) G.C.S. = 14 SI DISPONE: Cardiosaturimetro fisso Ogni ora: FC, FR, PA, GCS Diuresi quantitativa Emoglobina glicosilata= 8,9 % (v.n. 2,9-4,2)
13 19:20 (tempo 0) TEMPO 0: Glicemia INFUSIONE DI SOLUZIONE FISIOLOGICA 5-10 ml/kg /h per 2 ore Antonia 7 anni; kg 21; cm 124,5; superficie corporea m 2 0,87 Calo ponderale di kg 3 (-12,5 %) PA 100/68 mmhg; FC 110 bpm; FR 35 a/min; T refill < 2 sec. 19:20 (0) Glicemia: 489 mg/dl Inizia infusione con SF: 200 ml/h
14 19:20 (0) Glicemia: 489 mg/dl DOPO 2 ORE se glicemia > 250 mg/dl MACROPOMPA: Soluzione fisiologica 500 ml MICROPOMPA: Sol n 4 (KCl) Sol. n. 6 (K 3 PO 4 ) Calcolo velocità macropompa: BISOGNI (litri): 1500 ml/mq di s.c./die 5 ml (solo se il Pz ha urinato) 5 ml (solo se il Pz ha urinato) DEFICIT (litri) : peso (kg) / % deficit ½ in 12 ore+½ successive 24 ore In una flebo di SF da ml 100 aggiungere ml 1 di HUMULIN R (importante: far scendere a vuoto almeno ml 20 nel fagiolo) Calcolo velocità micropompa: 0,1 ml / kg / ora CONTROLLA LA GLICEMIA OGNI ORA fin quando la glicemia scende per la prima volta al di sotto di 250 mg/dl.
15 21:20 (2) Glicemia: 361 mg/dl diuresi: 200 ml DOPO 2 ORE se glicemia > 250 mg/dl MACROPOMPA: Soluzione fisiologica 500 ml Sol n 4 (KCl) 5 ml (solo se il Pz ha urinato) Sol. n. 6 (K 3 PO 4 ) 5 ml (solo se il Pz ha urinato) Calcolo velocità macropompa: BISOGNI (litri): 1500 ml/mq di s.c./die DEFICIT (litri) : peso (kg) / % deficit ½ in 12 ore + ½ successive 24 ore Calcolo velocità MACROPOMPA kg 21; cm 124,5; superficie corporea m 2 0,87; Calo ponderale di kg 3 (-12,5 %) BISOGNI (litri) = 1500 ml x 0,87 mq = 1305 ml /die DEFICIT (litri) = 24 (kg) x 12,5 x 10 = 3000 ml ½ in 12 ore ½ in 24 ore
16 21:20 (2) Glicemia: 361 mg/dl diuresi: 200 ml DOPO 2 ORE se glicemia > 250 mg/dl MACROPOMPA: Soluzione fisiologica 500 ml Sol n 4 (KCl) Sol. n. 6 (K 3 PO 4 ) Calcolo velocità macropompa: BISOGNI (litri): 1500 ml/mq di s.c./die 5 ml (solo se il Pz ha urinato) 5 ml (solo se il Pz ha urinato) DEFICIT (litri) : peso (kg) / % deficit ½ in 12 ore+½ successive 24 ore Calcolo velocità MACROPOMPA 0 12 ore ore ore ore BISOGNI ml 1500 ml/mq/die DEFICIT ml Px%deficit (½ in 12 h + ½ in 24 h) TOTALE ml Velocità ml/h ALLARME 4 litri /mq s.c. / 24 ore 3,6 litri / mq s.c. / 24 ore 3,2 litri / mq s.c. / 24 ore 2,3 litri / mq s.c. / 24 ore
17 21:20 (2) Glicemia: 361 mg/dl diuresi: 200 ml DOPO 2 ORE se glicemia > 250 mg/dl MICROPOMPA: In una flebo di SF da ml 100 aggiungere ml 1 di HUMULIN R (100 U/ml) 1 U = 1 ml (importante: far defluire almeno ml 20 nel raccordo, per saturare i siti di legame per l insulina presenti sulla superficie interna del tubo di deflusso in plastica) Calcolo velocità micropompa: 0,1 ml / kg / ora Calcolo velocità MICROPOMPA HUMULIN R 0,1 ml / kg / ora 2,1 ml / ora
18 CONTROLLA LA GLICEMIA OGNI ORA fin quando la glicemia scende per la prima volta al di sotto di 250 mg/dl. 22:20(3) Glicemia: 292 mg/dl MICROPOMPA 2,1 ml/h 23:20(4) Glicemia: 86 mg/dl MICROPOMPA 2,1 ml/h Se dopo 2 ore la glicemia è ancora superiore a 250 cambia la composizione della macropompa: MACROPOMPA: Soluzione fisiologica 250 ml Acqua distillata 250 ml Sol n 4 (KCl) 5 ml (solo se il Pz ha urinato) Sol. n. 6 (K 3 PO 4 ) 5 ml (solo se il Pz ha urinato) Non variare la velocità della micropompa. Continua a controllare la glicemia ogni ora.
19 23:20(4) Glicemia: 86 mg/dl MICROPOMPA 2,1 ml/h Quando la glicemia scende per la prima volta al di sotto di 250 mg/dl MACROPOMPA: Soluzione glucosata 10% 500 ml Sol n 7 (NaCl rap 20/10) 8,5 ml Sol. n. 4 (KCl) 5 ml (solo se il Pz ha urinato) Sol. n. 6 (K 3 PO 4 ) 5 ml (solo se il Pz ha urinato) MICROPOMPA: Calcolo velocità micropompa: 0,05 ml / kg / ora LIQUIDI 0 12 ore ore ore 23:20 MACROPOMPA Velocità ml/h INSULINA 0 2 ore 2 4 ore 4 micropompa Velocità ml/h 0 2,1 1 23:20
20 DA QUESTO MOMENTO CONTROLLA LA GLICEMIA OGNI 2 ORE se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina se glicemia < 70 mg/dl e crisi ipoglicemica sintomatica (sudorazione fredda, tremori, fame intensissima) sospende l infusione dell insulina e controlla la glicemia dopo 1 ora DOPO 1 ORA se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina
21 23:20(4) Glicemia: 86 mg/dl MICROPOMPA 1,0 ml/h DA QUESTO MOMENTO CONTROLLA LA GLICEMIA OGNI 2 ORE 01:20(6) Glicemia: 66 mg/dl MICROPOMPA 1,0 ml/h se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina se glicemia < 70 mg/dl e crisi ipoglicemica sintomatica (sudorazione fredda, tremori, fame intensissima) sospende l infusione dell insulina e controlla la glicemia dopo 1 ora INSULINA 0 2 ore 2 4 ore 4 6 ore 6 micropompa Velocità ml/h 0 2,1 1 0,5 01:20 01:20
22 03:20(8) Glicemia: 136 mg/dl MICROPOMPA 0,5 ml/h DA QUESTO MOMENTO CONTROLLA LA GLICEMIA OGNI 2 ORE se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina se glicemia < 70 mg/dl e crisi ipoglicemica sintomatica (sudorazione fredda, tremori, fame intensissima) sospende l infusione dell insulina e controlla la glicemia dopo 1 ora 05:20(10) Glicemia: 212 mg/dl MICROPOMPA 0,5 ml/h INSULINA 0 2 ore 2 4 ore 4 6 ore 6-10 ore 10 micropompa Velocità ml/h 2,1 1 0,5 1 05:20 05:20
23 05:20(10) Glicemia: 212 mg/dl MICROPOMPA 1 ml/h se glicemia > 150 mg/dl DA QUESTO MOMENTO CONTROLLA LA GLICEMIA OGNI 2 ORE aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina se glicemia < 70 mg/dl e crisi ipoglicemica sintomatica (sudorazione fredda, tremori, fame intensissima) sospende l infusione dell insulina e controlla la glicemia dopo 1 ora 07:20(12) 11:20(16) ogni 2 h 06:20(35) INSULINA Glicemia: Glicemia: Glicemie Glicemia: 0 2 ore 150 mg/dl ph 7, mg/dl Combur: ket++, glu ++++ [70-150] mg/dl 53 mg/dl 2 4 ore 4 6 ore 6-10 ore ore 35 micropompa Velocità ml/h 2,1 1 0,5 1 0,5 06:20 06:20
24 06:20(35) Glicemia: 53 mg/dl MICROPOMPA 0,5 ml/h Combur test: NEGATIVO DA QUESTO MOMENTO CONTROLLA LA GLICEMIA OGNI 2 ORE se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina se glicemia < 70 mg/dl e crisi ipoglicemica sintomatica (sudorazione fredda, tremori, fame intensissima) sospende l infusione dell insulina e controlla la glicemia dopo 1 ora 08:20 10:20 12:20 Glicemia: 76 mg/dl Glicemia: 73 mg/dl INIZIA ALIMENTAZIONE
25 12:20 41 ore MICROPOMPA 0,5 ml/h MACROPOMPA 55 ml/h solo fabbisogno INIZIA ALIMENTAZIONE SE IL BAMBINO DEVE MANGIARE (colazione, pranzo, cena): quando il bambino mangia per 1 ora e 30 minuti deve praticare insulina: 0,1 ml / kg / h Tale quantità va aumentata o diminuita dei ml che sta praticando in quel momento in più o in meno rispetto alla dose che avrebbe dovuto praticare lontano dai pasti (0,05 ml/kg/h). DOPO 1 ORA e 30 MINUTI La velocità della micropompa tornerà ad essere quella impostata precedentemente e dopo 30 minuti praticherà il controllo glicemico, quindi: se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,3 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,3 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina
26 12:20 41 ore MICROPOMPA 0,5 ml/h MACROPOMPA 55 ml/h solo fabbisogno INIZIA ALIMENTAZIONE SE IL BAMBINO DEVE MANGIARE (colazione, pranzo, cena): quando il bambino mangia per 1 ora e 30 minuti deve praticare insulina: 0,1 ml / kg / h Tale quantità va aumentata o diminuita dei ml che sta praticando in quel momento in più o in meno rispetto alla dose che avrebbe dovuto praticare lontano dai pasti (0,05 ml/kg/h). Antonia kg 21; INSULINA LONTANO DAI PASTI 0,05 ml / kg / h quindi 0,05 x 21 = 1,05 INSULINA AI PASTI 0,1 ml / kg / h quindi 0,1 x 21 = 2,1 Quindi Antonia, dopo i cambiamenti di velocità di infusione della micropompa sta praticando INSULINA ad una velocità di 0,5 ml/h cioè (0,5 ml/h in meno rispetto al suo target) Per poterla far mangiare dovremo impostare la vel. della micropompa a (2,1 0,5) = 1,6 ml /h fino alle 13:50
27 SE IL BAMBINO DEVE MANGIARE (colazione, pranzo, cena): quando il bambino mangia per 1 ora e 30 minuti deve praticare insulina: 0,1 ml / kg / h Tale quantità va aumentata o diminuita dei ml che sta praticando in quel momento in più o in meno rispetto alla dose che avrebbe dovuto praticare lontano dai pasti (0,05 ml/kg/h). DOPO 1 ORA e 30 MINUTI La velocità della micropompa tornerà ad essere quella impostata precedentemente e dopo 30 minuti praticherà il controllo glicemico, quindi: 12:19 12:20 12:20 13:50 MICROPOMPA 0,5 ml/h MACROPOMPA 55 ml/h solo fabbisogno INIZIA ALIMENTAZIONE MICROPOMPA 1,6 ml/h MICROPOMPA 0,5 ml/h 14:20(43) Glicemia 171 mg/dl
28 14:20(43) MICROPOMPA 0,5 ml/h MACROPOMPA 55 ml/h solo fabbisogno Glicemia: 171 mg/dl SE IL BAMBINO DEVE MANGIARE (colazione, pranzo, cena): quando il bambino mangia per 1 ora e 30 minuti deve praticare insulina: 0,1 ml / kg / h Tale quantità va aumentata o diminuita dei ml che sta praticando in quel momento in più o in meno rispetto alla dose che avrebbe dovuto praticare lontano dai pasti (0,05 ml/kg/h). DOPO 1 ORA e 30 MINUTI La velocità della micropompa tornerà ad essere quella impostata precedentemente e dopo 30 minuti praticherà il controllo glicemico, quindi: se glicemia > 150 mg/dl aumenta la velocità di infusione dell insulina di 0,5 ml/h se glicemia < 70 mg/dl diminuisci la velocità di infusione dell insulina di 0,5 ml/h se glicemia > 70 mg/dl e < 150 lasciare invariata la velocità di infusione dell insulina MICROPOMPA 1 ml/h MACROPOMPA 55 ml/h solo fabbisogno
29 dopo 87 ore Antonia viene dimessa e inviata al Centro di Diabetologia della S.U.N.
30 CONCLUSIONI e Leitmotiv 1) avere a disposizione un protocollo chiaro, semplice, capito e condiviso da tutti i medici e personale infermieristico del Reparto 2) individuare eventuali criticità 3) revisionare ed aggiornare, periodicamente il protocollo 4) avere la possibilità di consultare un esperto in ogni momento in caso di necessità
31 kg 21; cm 124,5; superficie corporea m 2 0,87 Disidratazione pari al 5 % Sup. corporea Holliday- Segar Holliday- Segar semplificato Darrow Nuovo GETREM BISOGNI ml % 10% 5% 10% 5% 10% 5% 10% 5% 10% DEFICIT * ml Peso (kg) x %deficit TOTALE ml Velocità ml/h Litri / mq s.c. / 24 ore 2,5 3,6 2,9 3,9 2,8 3,8 2,6 3,6 1,6 * Deficit nelle prime 24 ore
32 COSA NON FARE Somministrare troppi liquidi superando il limite soglia di 4 litri/mq s.c./die Confondere il coma diabetico per uno stato di shock Non chiedere aiuto, se necessario, all esperto
Un caso non difficile ma ricco di spunti
 U.O.C. Pediatria, Neonatologia e UTIN Ospedale Fatebenefratelli Benevento Un caso non difficile ma ricco di spunti Giuseppe Furcolo Benevento, 24 maggio 2011 ore 21:30 del 17 febbraio 2010 Richiesta di
U.O.C. Pediatria, Neonatologia e UTIN Ospedale Fatebenefratelli Benevento Un caso non difficile ma ricco di spunti Giuseppe Furcolo Benevento, 24 maggio 2011 ore 21:30 del 17 febbraio 2010 Richiesta di
DEFINIZIONE GESTIONE PRIME 2 ORE. Chetoacidosi Diabetica bambino Protocolli Rapidi
 Per il Pediatra Chetoacidosi Diabetica nel bambino (DKA): l essenziale da avere sotto mano per la gestione della chetoacidosi diabetica attingendo alle linee guida SIEDP pubblicate su Acta Biomedica Vol
Per il Pediatra Chetoacidosi Diabetica nel bambino (DKA): l essenziale da avere sotto mano per la gestione della chetoacidosi diabetica attingendo alle linee guida SIEDP pubblicate su Acta Biomedica Vol
IL CASO DI GIACOMO. Motivo dell accesso in PS
 UNIVERSITA DEGLI STUDI «La Sapienza» Roma Facoltà di Medicina e Chirurgia Master II livello Terapia intensiva dell età pediatrica (0-18 anni) Direttore prof Corrado Moretti AA 2014-2015 Una strana dispnea
UNIVERSITA DEGLI STUDI «La Sapienza» Roma Facoltà di Medicina e Chirurgia Master II livello Terapia intensiva dell età pediatrica (0-18 anni) Direttore prof Corrado Moretti AA 2014-2015 Una strana dispnea
LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali
 LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali Roma, 13 ottobre 2018 La dr.sa Maria Luisa Manca Bitti dichiara
LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali Roma, 13 ottobre 2018 La dr.sa Maria Luisa Manca Bitti dichiara
IL RUOLO INFERMIERISTICO NEL TRATTAMENTO DELLA CHETOACIDOSI DIABETICA. Chiantore Daniela CPSIP Pediatria specialistica OIRM
 IL RUOLO INFERMIERISTICO NEL TRATTAMENTO DELLA CHETOACIDOSI DIABETICA Chiantore Daniela CPSIP Pediatria specialistica OIRM INTRODUZIONE La chetoacidosi diabetica (DKA) è una complicanza acuta ancora oggi
IL RUOLO INFERMIERISTICO NEL TRATTAMENTO DELLA CHETOACIDOSI DIABETICA Chiantore Daniela CPSIP Pediatria specialistica OIRM INTRODUZIONE La chetoacidosi diabetica (DKA) è una complicanza acuta ancora oggi
LA DR.SSA ERSILIA CASTALDO DICHIARA DI NON AVER RICEVUTO NEGLI ULTIMI DUE ANNI COMPENSI O FINANZIAMENTI DA AZIENDE FARMACEUTICHE E/O DIAGNOSTICHE
 LA DR.SSA ERSILIA CASTALDO DICHIARA DI NON AVER RICEVUTO NEGLI ULTIMI DUE ANNI COMPENSI O FINANZIAMENTI DA AZIENDE FARMACEUTICHE E/O DIAGNOSTICHE DICHIARA ALTRESÌ IL PROPRIO IMPEGNO AD ASTENERSI, NELL
LA DR.SSA ERSILIA CASTALDO DICHIARA DI NON AVER RICEVUTO NEGLI ULTIMI DUE ANNI COMPENSI O FINANZIAMENTI DA AZIENDE FARMACEUTICHE E/O DIAGNOSTICHE DICHIARA ALTRESÌ IL PROPRIO IMPEGNO AD ASTENERSI, NELL
Il trattamento delle emergenze nel diabete mellito in età pediatrica Dalla chetoacidosi alle ipoglicemie
 Corso di formazione per le emergenze in Diabetologia Pediatrica per Medici ed Infermieri della regione Campania Ottobre 2015-Marzo 2016 * Il trattamento delle emergenze nel diabete mellito in età pediatrica
Corso di formazione per le emergenze in Diabetologia Pediatrica per Medici ed Infermieri della regione Campania Ottobre 2015-Marzo 2016 * Il trattamento delle emergenze nel diabete mellito in età pediatrica
Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo
 Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo Anamnesi e indagini diagnostiche (1) Al nostro ambulatorio giunge per visita di controllo un paziente maschio
Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo Anamnesi e indagini diagnostiche (1) Al nostro ambulatorio giunge per visita di controllo un paziente maschio
Raccomandazioni per il trattamento della chetoacidosi diabetica nell adulto. Daniela Bracaglia. Servizio di Diabetologia Casa della Salute ASL RM2
 Raccomandazioni per il trattamento della chetoacidosi diabetica nell adulto Daniela Bracaglia Servizio di Diabetologia Casa della Salute ASL RM2 LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL
Raccomandazioni per il trattamento della chetoacidosi diabetica nell adulto Daniela Bracaglia Servizio di Diabetologia Casa della Salute ASL RM2 LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL
I sintomi sono compatibili con. Polmonite basale Crisi asmatica Chetoacidosi diabetica Stato settico Tossinfezione alimentare
 IL CASO DI CRISTINA CRISTINA EC 14 anni Ore 20.00 del 9/12/2009. Viene accompagnata dai genitori al PPIP dell Ospedale del Ponte perché da 12 ore presenta astenia, vomito, dispnea, cefalea e addominalgie.
IL CASO DI CRISTINA CRISTINA EC 14 anni Ore 20.00 del 9/12/2009. Viene accompagnata dai genitori al PPIP dell Ospedale del Ponte perché da 12 ore presenta astenia, vomito, dispnea, cefalea e addominalgie.
Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C.
 Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C. di Pediatria e Neonatologia Ospedale San Paolo di Savona ASL-2 Diabete Terapia
Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C. di Pediatria e Neonatologia Ospedale San Paolo di Savona ASL-2 Diabete Terapia
Anamnesi. Segnalamento 24/11/2014. Cane Meticcio M Anni 10 Kg 8.5. Università di Padova 22 Novembre 2014 LA GESTIONE TERAPEUTICA DELLA PANCREATITE
 Università di Padova 22 Novembre 2014 LA GESTIONE TERAPEUTICA DELLA PANCREATITE Federico Fracassi Dipartimento di Scienze Mediche Veterinarie, Università di Bologna Segnalamento Cane Meticcio M Anni 10
Università di Padova 22 Novembre 2014 LA GESTIONE TERAPEUTICA DELLA PANCREATITE Federico Fracassi Dipartimento di Scienze Mediche Veterinarie, Università di Bologna Segnalamento Cane Meticcio M Anni 10
LE «DOLCI ATTESE» DI DONATELLA. Elisa Manicardi - Reggio Emilia 31 Maggio 2013
 LE «DOLCI ATTESE» DI DONATELLA Elisa Manicardi - Reggio Emilia 31 Maggio 2013 Donatella ha 40 anni. Familiarità di 1 grado per - DM (padre diabetico) e per - tireopatia autoimmune (madre con TCA) - vitiligine
LE «DOLCI ATTESE» DI DONATELLA Elisa Manicardi - Reggio Emilia 31 Maggio 2013 Donatella ha 40 anni. Familiarità di 1 grado per - DM (padre diabetico) e per - tireopatia autoimmune (madre con TCA) - vitiligine
INTERPRETAZIONE DELL EMOGASANALISI ACQUA ELETTROLITI ED EQUILIBRIO ACIDI-BASE
 INTERPRETAZIONE DELL EMOGASANALISI ACQUA ELETTROLITI ED EQUILIBRIO ACIDI-BASE Il prelievo arterioso può essere eseguito a livello di arteria femorale e arteria radiale (più doloroso) Il prelievo venoso
INTERPRETAZIONE DELL EMOGASANALISI ACQUA ELETTROLITI ED EQUILIBRIO ACIDI-BASE Il prelievo arterioso può essere eseguito a livello di arteria femorale e arteria radiale (più doloroso) Il prelievo venoso
CALENDIARIO DIARIO DI: Nome: Indirizzo: Tel.: Cell.:
 CALENRIO RIO DI: Nome: Indirizzo: Tel.: Cell.: E-mail: La mia terapia Colazione FARMACO DOSE NOTE Pranzo Cena Prima Altri ri La glicata e la : alcune informazioni Emoglobina glicata: detta anche emoglobina
CALENRIO RIO DI: Nome: Indirizzo: Tel.: Cell.: E-mail: La mia terapia Colazione FARMACO DOSE NOTE Pranzo Cena Prima Altri ri La glicata e la : alcune informazioni Emoglobina glicata: detta anche emoglobina
Insulina. Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo
 Insulina Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo Cellula beta del pancreas Glut-2 Preproinsulina Glucosio Sintesi Proinsulina Aminoacidi ed ormoni G.I. Glut-2 Insulina Calcio
Insulina Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo Cellula beta del pancreas Glut-2 Preproinsulina Glucosio Sintesi Proinsulina Aminoacidi ed ormoni G.I. Glut-2 Insulina Calcio
Protocollo di infusione di insulina secondo Markowitz. 100 U di insulina regolare / 100 ml SF
 Protocollo di infusione di insulina secondo Markowitz 100 U di insulina regolare / 100 ml SF Protocollo di Yale algoritmo dinamico che prevede la determinazione della dose insulinica non solamente sulla
Protocollo di infusione di insulina secondo Markowitz 100 U di insulina regolare / 100 ml SF Protocollo di Yale algoritmo dinamico che prevede la determinazione della dose insulinica non solamente sulla
CHETOACIDOSI DIABETICA
 CHETOACIDOSI DIABETICA Dott.ssa Elena Caresta UOC Pediatria d urgenza e Terapia Intensiva Pediatrica Policlinico Umberto I Chetoacidosi diabetica Definizione: Iperglicemia (glicemia > 200 mg/dl) Evidenza
CHETOACIDOSI DIABETICA Dott.ssa Elena Caresta UOC Pediatria d urgenza e Terapia Intensiva Pediatrica Policlinico Umberto I Chetoacidosi diabetica Definizione: Iperglicemia (glicemia > 200 mg/dl) Evidenza
Metformina + Altro ipoglicemizzante orale. Storia Clinica. Fisiologica COSA LO HA REALMENTE PORTATO DA NOI??
 PRIMA VISITA (Giugno 2018) In precedenza seguito presso altro centro Luigi C, 75 anni 2003 Diagnosi di Diabete tipo II 2017 Modifica terapia Metformina + Altro ipoglicemizzante orale Dapagliflozin/Metformina
PRIMA VISITA (Giugno 2018) In precedenza seguito presso altro centro Luigi C, 75 anni 2003 Diagnosi di Diabete tipo II 2017 Modifica terapia Metformina + Altro ipoglicemizzante orale Dapagliflozin/Metformina
PREVENIRE LA CHETOACIDOSI: CASI EMBLEMATICI
 PREVENIRE LA CHETOACIDOSI: CASI EMBLEMATICI Matteo Castagno 1, Francesco Cadario 1,2, Silvia Parlamento 1, Silvia Savastio 1, Simonetta Bellone 1,3,4, Gianni Bona 1,2,4 1 Division of Pediatrics, Department
PREVENIRE LA CHETOACIDOSI: CASI EMBLEMATICI Matteo Castagno 1, Francesco Cadario 1,2, Silvia Parlamento 1, Silvia Savastio 1, Simonetta Bellone 1,3,4, Gianni Bona 1,2,4 1 Division of Pediatrics, Department
La sindrome iperglicemica-iperosmolare: diagnosi e protocollo di terapia Dott.ssa Tittania Musella
 La sindrome iperglicemica-iperosmolare: diagnosi e protocollo di terapia Dott.ssa Tittania Musella Definizione Sindrome iperglicemica iperosmolare Complicanza metabolica acuta del diabete mellito: Severa
La sindrome iperglicemica-iperosmolare: diagnosi e protocollo di terapia Dott.ssa Tittania Musella Definizione Sindrome iperglicemica iperosmolare Complicanza metabolica acuta del diabete mellito: Severa
Caso clinico : Infarto miocardico acuto (IMA)
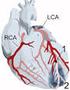 La gestione del Paziente Diabetico in Ospedale Caso clinico : Infarto miocardico acuto (IMA) Anna Vittoria Ciardullo Anna Morselli Lorella Rossetti UO Medicina Interna Ospedale Ramazzini AUSL Modena Bologna,
La gestione del Paziente Diabetico in Ospedale Caso clinico : Infarto miocardico acuto (IMA) Anna Vittoria Ciardullo Anna Morselli Lorella Rossetti UO Medicina Interna Ospedale Ramazzini AUSL Modena Bologna,
Terapia insulinica intensiva in fase acuta
 XXXVII CONGRESSO NAZIONALE DI CARDIOLOGIA CARDIONURSING ANMCO 2006 Terapia insulinica intensiva in fase acuta Firenze, 2 giugno 2006 Gianluca Montefrancesco U.O. Cardiologia Ospedale Maggiore Bologna Diabete
XXXVII CONGRESSO NAZIONALE DI CARDIOLOGIA CARDIONURSING ANMCO 2006 Terapia insulinica intensiva in fase acuta Firenze, 2 giugno 2006 Gianluca Montefrancesco U.O. Cardiologia Ospedale Maggiore Bologna Diabete
Quadri emogasanalitici complessi in terapia intensiva. Dott.ssa Valentina Alvisi U.O. Anestesia e Rianimazione Universitaria
 Quadri emogasanalitici complessi in terapia intensiva. Dott.ssa Valentina Alvisi U.O. Anestesia e Rianimazione Universitaria Normali valori dell EGA ph 7.35 7.45 PCO 2 PO 2 HCO 3 35 45 mmhg 80 100 mmhg
Quadri emogasanalitici complessi in terapia intensiva. Dott.ssa Valentina Alvisi U.O. Anestesia e Rianimazione Universitaria Normali valori dell EGA ph 7.35 7.45 PCO 2 PO 2 HCO 3 35 45 mmhg 80 100 mmhg
Dieta Tisanoreica e diabete di tipo 2
 Dieta Tisanoreica e diabete di tipo 2 Autori dello studio - Fancelli Maria, MD, Medico Specializzato in Scienze dell Alimentazione, collaboratrice con l Ospedale Unico della Versilia, Forte dei Marmi,
Dieta Tisanoreica e diabete di tipo 2 Autori dello studio - Fancelli Maria, MD, Medico Specializzato in Scienze dell Alimentazione, collaboratrice con l Ospedale Unico della Versilia, Forte dei Marmi,
Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo
 Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo Presentazione del caso DDM è un sacerdote di 43 anni, giunto per la prima volta
Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo Presentazione del caso DDM è un sacerdote di 43 anni, giunto per la prima volta
Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1
 DIABETE IN GRAVIDANZA: Raccomandazioni in dimissione e presa in carico sul territorio Cuneo 30 gennaio 2016 Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1 ORGANIZZAZIONE S.C Diabetologia,
DIABETE IN GRAVIDANZA: Raccomandazioni in dimissione e presa in carico sul territorio Cuneo 30 gennaio 2016 Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1 ORGANIZZAZIONE S.C Diabetologia,
EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO
 EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO Edith Angellotti 1, Papa Michela 1, Boccardi Virginia 1, Esposito Antonietta 1, Ambrosino Immacolata
EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO Edith Angellotti 1, Papa Michela 1, Boccardi Virginia 1, Esposito Antonietta 1, Ambrosino Immacolata
Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI.
 Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI. Riduzione rischio relativo:31% DIGAMI study JACC 1995;26:57-65 65 I pazienti con diabete mellito hanno
Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI. Riduzione rischio relativo:31% DIGAMI study JACC 1995;26:57-65 65 I pazienti con diabete mellito hanno
La Gestione del paziente Diabetico in Ospedale
 La Gestione del paziente Diabetico in Ospedale 1 Caso Clinico: Ictus Cerebrale Ischemico Moderatore : Norina Marcello Tutor : Massimo Michelini Rossella Ceci Reggio Emilia, 11 Dicembre 2009 anamnesi patologica
La Gestione del paziente Diabetico in Ospedale 1 Caso Clinico: Ictus Cerebrale Ischemico Moderatore : Norina Marcello Tutor : Massimo Michelini Rossella Ceci Reggio Emilia, 11 Dicembre 2009 anamnesi patologica
Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia
 Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia Presentazione del caso (1) Una donna di 20 anni, con diabete mellito tipo 1 da circa
Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia Presentazione del caso (1) Una donna di 20 anni, con diabete mellito tipo 1 da circa
AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1
 AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1 A. Bellomo Damato, G. Lisco, F. Giorgino Dipartimento dell Emergenza e dei Trapianti di Organi Sezione di Medicina Interna,
AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1 A. Bellomo Damato, G. Lisco, F. Giorgino Dipartimento dell Emergenza e dei Trapianti di Organi Sezione di Medicina Interna,
Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia. UOC Medicina I per l urgenza Breve Osservazione CPSI Piera Grattarola
 Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia S S S Corretto trattamento iperglicemia: Correzione : disidratazione iperglicemia squilibri idroelettrolitici Identificazione e cura
Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia S S S Corretto trattamento iperglicemia: Correzione : disidratazione iperglicemia squilibri idroelettrolitici Identificazione e cura
COMPLICANZE DEL DIABETE
 COMPLICANZE DEL DIABETE Prof. Alfonso Bellia ACUTE (prevalentemente metaboliche) Ipoglicemia acuta (
COMPLICANZE DEL DIABETE Prof. Alfonso Bellia ACUTE (prevalentemente metaboliche) Ipoglicemia acuta (
Elevata variabilità glicemica in apparente buon compenso glicometabolico
 Elevata variabilità glicemica in apparente buon compenso glicometabolico Presentazione del caso (1) Il caso clinico presentato descrive una situazione di reale difficoltà a perseguire un idoneo compenso
Elevata variabilità glicemica in apparente buon compenso glicometabolico Presentazione del caso (1) Il caso clinico presentato descrive una situazione di reale difficoltà a perseguire un idoneo compenso
LABORATORIO ANALISI SISTEMA Elettroforesi delle Sieroproteine
 LABORATORIO ANALISI SISTEMA 2000 Via Sforza 4/6-47900 RIMINI Sig. CAVACCHIOLI ANTONIO Campione nr. 3 del 21/05/2018 ID : 18016189 Nato il : 28/10/1963 Età : 54 Sesso : M Data prelievo : Reparto : Elettroforesi
LABORATORIO ANALISI SISTEMA 2000 Via Sforza 4/6-47900 RIMINI Sig. CAVACCHIOLI ANTONIO Campione nr. 3 del 21/05/2018 ID : 18016189 Nato il : 28/10/1963 Età : 54 Sesso : M Data prelievo : Reparto : Elettroforesi
La FPIES Food Protein-Induced Enterocolitis Syndrome
 La FPIES Food Protein-Induced Enterocolitis Syndrome Commissione Allergie Alimentari della SIAIP Dott. Alberto Martelli (Responsabile Scientifico) Dott.ssa Loredana Chini Dott.ssa Iride dello Iacono Dott.ssa
La FPIES Food Protein-Induced Enterocolitis Syndrome Commissione Allergie Alimentari della SIAIP Dott. Alberto Martelli (Responsabile Scientifico) Dott.ssa Loredana Chini Dott.ssa Iride dello Iacono Dott.ssa
Anamnesi. Segnalamento. Iguacu Gatto F(s) Orientale Anni 9 Kg=2,3 kg CHETOACIDOSI DIABETICA 13/03/16. Apatia. Anoressia. Vomito.
 CHETOACIDOSI DIABETICA Federico Fracassi Dipartimento di Scienze Mediche Veterinarie Università di Bologna Segnalamento Iguacu Gatto F(s) Orientale Anni 9 Kg=2,3 kg Apatia Anamnesi Anoressia Vomito Perdita
CHETOACIDOSI DIABETICA Federico Fracassi Dipartimento di Scienze Mediche Veterinarie Università di Bologna Segnalamento Iguacu Gatto F(s) Orientale Anni 9 Kg=2,3 kg Apatia Anamnesi Anoressia Vomito Perdita
screening SINDROME METABOLICA
 screening SINDROME METABOLICA La prevenzione è la migliore arma di difesa per la tua salute. Fai lo Screening Sindrome Metabolica. Affidati a Lifebrain, la rete di laboratori più grande d Italia. Il paziente
screening SINDROME METABOLICA La prevenzione è la migliore arma di difesa per la tua salute. Fai lo Screening Sindrome Metabolica. Affidati a Lifebrain, la rete di laboratori più grande d Italia. Il paziente
LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali
 LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali Roma, 13 ottobre 2018 Il dr. Emanuele Gilardi dichiara di NON aver
LA GESTIONE DELLE URGENZE METABOLICHE DIABETOLOGICHE NELL AREA DELL EMERGENZA Protocolli diagnostico terapeutici e percorsi assistenziali Roma, 13 ottobre 2018 Il dr. Emanuele Gilardi dichiara di NON aver
Attività fisica,sport e. Diabete
 Attività fisica,sport e Diabete Dieta ed esercizio fisico - un ruolo chiave nella gestione terapeutica del diabete mellito di tipo 2 Dieta ed esercizio fisico Insulino- resistenza Grazie a una restrizione
Attività fisica,sport e Diabete Dieta ed esercizio fisico - un ruolo chiave nella gestione terapeutica del diabete mellito di tipo 2 Dieta ed esercizio fisico Insulino- resistenza Grazie a una restrizione
IPOGLICEMIZZANTE NEL GRANDE OBESO
 TERAPIA IPOGLICEMIZZANTE NEL GRANDE OBESO Dr.ssa A. Pissarelli AME Torino, 19-21/3/2015 CLASSIFICAZIONE DELL OBESITA BMI < 18.5 BMI 18.5-25 BMI 25-30 BMI 30-35 BMI 35-40 BMI 40-50 BMI 50-60 BMI > 60 SOTTOPESO
TERAPIA IPOGLICEMIZZANTE NEL GRANDE OBESO Dr.ssa A. Pissarelli AME Torino, 19-21/3/2015 CLASSIFICAZIONE DELL OBESITA BMI < 18.5 BMI 18.5-25 BMI 25-30 BMI 30-35 BMI 35-40 BMI 40-50 BMI 50-60 BMI > 60 SOTTOPESO
La gestione infermieristica del paziente diabetico: dal triage alla dimissione.
 La gestione infermieristica del paziente diabetico: dal triage alla dimissione. Dott.ssa Antonella Cocorocchio CPSI UOC PS/BO AO San Giovanni Addolorata ROMA Coordinatore Nazionale Area Nursing SIMEU Dichiaro
La gestione infermieristica del paziente diabetico: dal triage alla dimissione. Dott.ssa Antonella Cocorocchio CPSI UOC PS/BO AO San Giovanni Addolorata ROMA Coordinatore Nazionale Area Nursing SIMEU Dichiaro
A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori
 A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori Diabete Mellito ed esercizio fisico Dr Pietro Rampini Milano 01.02.2003 Scopo dell incontro Fornire informazioni sugli effetti
A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori Diabete Mellito ed esercizio fisico Dr Pietro Rampini Milano 01.02.2003 Scopo dell incontro Fornire informazioni sugli effetti
Iperglicemia indotta da steroidi. Maurizia Battezzati
 Iperglicemia indotta da steroidi Maurizia Battezzati Iperglicemia Nel soggetto già diabetico (circa 2/3) Nel soggetto sano (circa 1/3) Nelle persone con patologie tumorali, l incidenza di diabete è circa
Iperglicemia indotta da steroidi Maurizia Battezzati Iperglicemia Nel soggetto già diabetico (circa 2/3) Nel soggetto sano (circa 1/3) Nelle persone con patologie tumorali, l incidenza di diabete è circa
E tutto il giorno che vomita ed ha avuto diverse scariche di diarrea.lo vediamo molto stanco ed abbattuto
 E tutto il giorno che vomita ed ha avuto diverse scariche di diarrea.lo vediamo molto stanco ed abbattuto Dott.ssa Elena Caresta Terapia Intensiva Pediatrica Sapienza Università di Roma-Policlinico Umberto
E tutto il giorno che vomita ed ha avuto diverse scariche di diarrea.lo vediamo molto stanco ed abbattuto Dott.ssa Elena Caresta Terapia Intensiva Pediatrica Sapienza Università di Roma-Policlinico Umberto
IPONATREMIA IPONATREMIA.. DIAGNOSI, CLINICA E TERAPIA TROINA 13 OTTOBRE 2018
 IPONATREMIA IPONATREMIA.. DIAGNOSI, CLINICA E TERAPIA TROINA 13 OTTOBRE 2018 DOTT. ANTONIO BURGIO RESPONSABILE MALATTIE ENDOCRINE P.O. S. ELIA CALTANISSETTA PRINCIPI FONDAMENTALI DELLA VITA PRINCIPIO DI
IPONATREMIA IPONATREMIA.. DIAGNOSI, CLINICA E TERAPIA TROINA 13 OTTOBRE 2018 DOTT. ANTONIO BURGIO RESPONSABILE MALATTIE ENDOCRINE P.O. S. ELIA CALTANISSETTA PRINCIPI FONDAMENTALI DELLA VITA PRINCIPIO DI
IL COMA IPERGLICEMICO: DIAGNOSI DIFFERENZIALE E TRATTAMENTO IN URGENZA
 IL COMA IPERGLICEMICO: DIAGNOSI DIFFERENZIALE E TRATTAMENTO IN URGENZA Dott.ssa Michela Berdini UOC Medicina e Chirurgia d Accettazione e d Urgenza-Area vasta n. 4 - Fermo DIAGNOSI DIFFERENZIALE - DIABETIC
IL COMA IPERGLICEMICO: DIAGNOSI DIFFERENZIALE E TRATTAMENTO IN URGENZA Dott.ssa Michela Berdini UOC Medicina e Chirurgia d Accettazione e d Urgenza-Area vasta n. 4 - Fermo DIAGNOSI DIFFERENZIALE - DIABETIC
LABORATORIO ANALISI SISTEMA Elettroforesi delle Sieroproteine
 LABORATORIO ANALISI SISTEMA 2000 Via Sforza 4/6-47900 RIMINI Sig. MAIS MONICA Campione nr. 4 del 21/05/2018 ID : 18016190 Nato il : 27/11/1967 Età : 50 Sesso : F Data prelievo : Reparto : Elettroforesi
LABORATORIO ANALISI SISTEMA 2000 Via Sforza 4/6-47900 RIMINI Sig. MAIS MONICA Campione nr. 4 del 21/05/2018 ID : 18016190 Nato il : 27/11/1967 Età : 50 Sesso : F Data prelievo : Reparto : Elettroforesi
Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali
 Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali Letizia Tomaselli UO Endocrinologia, ARNAS Garibaldi, Catania Presentazione del caso GD, anni 19. Peso
Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali Letizia Tomaselli UO Endocrinologia, ARNAS Garibaldi, Catania Presentazione del caso GD, anni 19. Peso
Diabetologo. Medico di famiglia. Nome. Indirizzo. Telefono. Orari. Centro di Diabetologia. Nome. Telefono. Orari
 Diario Accu-Chek. Diabetologo Nome Indirizzo Telefono Orari Centro di Diabetologia Medico di famiglia Nome Telefono Orari Numero Verde per avere assistenza tecnica sull utilizzo dei prodotti della linea
Diario Accu-Chek. Diabetologo Nome Indirizzo Telefono Orari Centro di Diabetologia Medico di famiglia Nome Telefono Orari Numero Verde per avere assistenza tecnica sull utilizzo dei prodotti della linea
Caso clinico 2. Pz. di 50 anni, obeso (IMC: 32Kg/mq) Familiarità per diabete mellito. Asintomatico. Glicemia plasmatica di 130 mg/dl.
 Caso clinico 1 Pz di 15 anni, di sesso femminile, lievemente sottopeso (IMC: 18Kg/mq). Manifesta nausea, vomito, dolori addominali, poliuria, polidipsia e dispnea. Nel giro di poche ore, manifesta obnubilamento
Caso clinico 1 Pz di 15 anni, di sesso femminile, lievemente sottopeso (IMC: 18Kg/mq). Manifesta nausea, vomito, dolori addominali, poliuria, polidipsia e dispnea. Nel giro di poche ore, manifesta obnubilamento
Linee guida per il trattamento della chetoacidosi diabetica
 Linee guida per il trattamento della chetoacidosi diabetica Prof. Giovanni Federico Sez. di Diabetologia pediatrica U.O Pediatria Universitaria Dipartimento Materno Infantile Azienda Ospedaliero-Universitaria
Linee guida per il trattamento della chetoacidosi diabetica Prof. Giovanni Federico Sez. di Diabetologia pediatrica U.O Pediatria Universitaria Dipartimento Materno Infantile Azienda Ospedaliero-Universitaria
BD Medical Diabetes Care Becton Dickinson Italia Via Enrico Cialdini, Milano Tel.: Fax.:
 BD Medical Diabetes Care Becton Dickinson Italia Via Enrico Cialdini, 16 20161 Milano Tel.: +39 02 482401 Fax.: +39 02 48240 353 www.bddiabete.it BD, il Logo BD e tutti gli altri marchi sono di proprietà
BD Medical Diabetes Care Becton Dickinson Italia Via Enrico Cialdini, 16 20161 Milano Tel.: +39 02 482401 Fax.: +39 02 48240 353 www.bddiabete.it BD, il Logo BD e tutti gli altri marchi sono di proprietà
Nuova gestione dell ambulatorio diabetologico sul territorio. Dott Livio Valente Diabetologo ASL Frosinone
 Nuova gestione dell ambulatorio diabetologico sul territorio Dott Livio Valente Diabetologo ASL Frosinone Ambulatorio di Mmg CORREVA L ANNO 2015 La nostra Piera 64 anni l SI RECA DAL SUO Mmg Glicemia :
Nuova gestione dell ambulatorio diabetologico sul territorio Dott Livio Valente Diabetologo ASL Frosinone Ambulatorio di Mmg CORREVA L ANNO 2015 La nostra Piera 64 anni l SI RECA DAL SUO Mmg Glicemia :
STAR BENE A SCUOLA CON IL DIABETE
 STAR BENE A SCUOLA CON IL DIABETE INFORMAZIONI E CONSIGLI PER GLI INSEGNANTI E IL PERSONALE SULLA GESTIONE DEGLI STUDENTI CON DIABETE MELLITO A SCUOLA Referenti Commissione Salute: Prof.ssa Tatiana Erzen,
STAR BENE A SCUOLA CON IL DIABETE INFORMAZIONI E CONSIGLI PER GLI INSEGNANTI E IL PERSONALE SULLA GESTIONE DEGLI STUDENTI CON DIABETE MELLITO A SCUOLA Referenti Commissione Salute: Prof.ssa Tatiana Erzen,
PROTOCOLLO ASSISITENZIALE PER SEPSI SEPSI GRAVE
 STRUTTURA COMPLESSA MEDICINA E CHIRURGIA DI ACCETTAZIONE E URGENZA PROTOCOLLO ASSISITENZIALE PER SINDROME INFLUENZALE SEPSI SEPSI GRAVE SURVIVING SEPSIS CAMPAIGN 2008 Direttore Dott. Vito Procacci PERCORSO
STRUTTURA COMPLESSA MEDICINA E CHIRURGIA DI ACCETTAZIONE E URGENZA PROTOCOLLO ASSISITENZIALE PER SINDROME INFLUENZALE SEPSI SEPSI GRAVE SURVIVING SEPSIS CAMPAIGN 2008 Direttore Dott. Vito Procacci PERCORSO
Dose: 2-5 mg/kg a bolo in 20/30 minuti; successivamente 0,7-1 mg/kg in infusione continua
 CASO 1 Un bambino di 3 anni (14 kg) giunge in Pronto Soccorso, accompagnato dai genitori per difficoltà respiratoria. In Triage vengono rilevati i seguenti parametri vitali: Spo2 in aria ambiente 89%,
CASO 1 Un bambino di 3 anni (14 kg) giunge in Pronto Soccorso, accompagnato dai genitori per difficoltà respiratoria. In Triage vengono rilevati i seguenti parametri vitali: Spo2 in aria ambiente 89%,
DKA: le linee guida ed efficacia pratica
 DKA: le linee guida ed efficacia pratica Dr Riccardo Bonfanti Diabetologia Pediatrica Diabetes Research Institute(OSR-DRI) Ospedale San Raffaele Ai sensi dell art. 3.3 del Regolamento applicativo dell
DKA: le linee guida ed efficacia pratica Dr Riccardo Bonfanti Diabetologia Pediatrica Diabetes Research Institute(OSR-DRI) Ospedale San Raffaele Ai sensi dell art. 3.3 del Regolamento applicativo dell
ISTRUZIONE PER LA GESTIONE DELLA PERSONA CON DIABETE IN CASA
 ISTRUZIONE PER LA GESTIONE DELLA PERSONA CON DIABETE IN CASA Per prendersi cura della persona malata occupandosi dell organizzazione dell ambiente e delle risorse necessarie a garantirgli una migliore
ISTRUZIONE PER LA GESTIONE DELLA PERSONA CON DIABETE IN CASA Per prendersi cura della persona malata occupandosi dell organizzazione dell ambiente e delle risorse necessarie a garantirgli una migliore
È possibile migliorare il compenso glicometabolico con il calcolatore di bolo? Conferma mediante holter glicemico
 È possibile migliorare il compenso glicometabolico con il calcolatore di bolo? Conferma mediante holter glicemico Presentazione del caso Nel diabete mellito il rischio di complicanze micro/macrovascolari
È possibile migliorare il compenso glicometabolico con il calcolatore di bolo? Conferma mediante holter glicemico Presentazione del caso Nel diabete mellito il rischio di complicanze micro/macrovascolari
EMERGENZE ENDOCRINO-METABOLICHE
 EMERGENZE ENDOCRINO-METABOLICHE CHETOACIDOSI DIABETICA (I) SQUILIBRIO ACUTO TRA DISPONIBILITÀ DI INSULINA ED ESIGENZE METABOLICHE CON IPERGLICEMIA E LIBERAZIONE DI ACIDI GRASSI LIBERI CONVERTITI IN CHETONI
EMERGENZE ENDOCRINO-METABOLICHE CHETOACIDOSI DIABETICA (I) SQUILIBRIO ACUTO TRA DISPONIBILITÀ DI INSULINA ED ESIGENZE METABOLICHE CON IPERGLICEMIA E LIBERAZIONE DI ACIDI GRASSI LIBERI CONVERTITI IN CHETONI
LA CHETOACIDOSI DIABETICA DR LUIGI DI RUZZA U.O.C. PEDIATRIA P.O. FROSINONE
 LA CHETOACIDOSI DIABETICA DR LUIGI DI RUZZA U.O.C. PEDIATRIA P.O. FROSINONE La Chetoacidosi Diabetica Definizione La chetoacidosi diabetica è causata da una carenza assoluta o relativa di insulina con
LA CHETOACIDOSI DIABETICA DR LUIGI DI RUZZA U.O.C. PEDIATRIA P.O. FROSINONE La Chetoacidosi Diabetica Definizione La chetoacidosi diabetica è causata da una carenza assoluta o relativa di insulina con
IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO
 Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
DIABETE E IPERGLICEMIA
 DIABETE E IPERGLICEMIA Il glucosio è fondamentale per l organismo poiché è il nutriente essenziale per tutte le cellule che lo prelevano direttamente dal sangue. La principale fonte di glucosio risiede
DIABETE E IPERGLICEMIA Il glucosio è fondamentale per l organismo poiché è il nutriente essenziale per tutte le cellule che lo prelevano direttamente dal sangue. La principale fonte di glucosio risiede
Chetoacidosi diabetica Sindrome iperosmolare
 Chetoacidosi diabetica Sindrome iperosmolare DKA Cheto-acidosi Diabetica Insufficienza Insulinica (relativa!) corpi chetonici Acidosi metabolica Disidratazione (grave) shock Metabolismo epatico Corpi chetonici
Chetoacidosi diabetica Sindrome iperosmolare DKA Cheto-acidosi Diabetica Insufficienza Insulinica (relativa!) corpi chetonici Acidosi metabolica Disidratazione (grave) shock Metabolismo epatico Corpi chetonici
Il gatto disidratato: come intervenire e quali fluidi utilizzare
 Mestre, 25 settembre 2011 Il gatto disidratato: come intervenire e quali fluidi utilizzare Veronica Marchetti Ospedale Didattico Veterinario Mario Modenato Università di Pisa v.marche)@vet.unipi.it TOTAL
Mestre, 25 settembre 2011 Il gatto disidratato: come intervenire e quali fluidi utilizzare Veronica Marchetti Ospedale Didattico Veterinario Mario Modenato Università di Pisa v.marche)@vet.unipi.it TOTAL
MI PUO CAPITARE! L URGENZA IN PEDIATRIA. sul territorio, in pronto soccorso, in reparto
 MI PUO CAPITARE! L URGENZA IN PEDIATRIA sul territorio, in pronto soccorso, in reparto LA REIDRATAZIONE ORALE. INFERMIERA, BAMBINO, GENITORE; NON E SEMPRE FACILE Mariagrazia Nucci Gradi di disidratazione
MI PUO CAPITARE! L URGENZA IN PEDIATRIA sul territorio, in pronto soccorso, in reparto LA REIDRATAZIONE ORALE. INFERMIERA, BAMBINO, GENITORE; NON E SEMPRE FACILE Mariagrazia Nucci Gradi di disidratazione
Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini Giuliana Cavani
 Nuovo Ospedale Civile Sant Agostino Estense Unità Operativa di Medicina d Urgenza e PS Direttore Dott. Giovanni Pinelli Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini
Nuovo Ospedale Civile Sant Agostino Estense Unità Operativa di Medicina d Urgenza e PS Direttore Dott. Giovanni Pinelli Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini
Dott. Michele Campanile. Università degli Studi di Siena
 Terapia insulinica del DM2: le nuove insuline e le nuove tecnologie di monitoraggio Dott. Michele Campanile Tutor: dott.ssa Caterina Formichi Università degli Studi di Siena Anamnesi Patologica: CASO tetano
Terapia insulinica del DM2: le nuove insuline e le nuove tecnologie di monitoraggio Dott. Michele Campanile Tutor: dott.ssa Caterina Formichi Università degli Studi di Siena Anamnesi Patologica: CASO tetano
ALTERAZIONI IDROELETTROLITICHE. ACIDO-BASE (2 parte) scaricato da EQUILIBRIO ACIDO-BASE (EAB) NECESSITA : EQUILIBRIO ACIDO-BASE
 (EAB) ALTERAZIONI IDROELETTROLITICHE ED ACIDOBASE (2 parte) NECESSITA : Mantenere costante il ph dei liquidi dell organismo su valori di 7,407,41 a fronte della produzione continua di acidi fissi ( 1mEq/kg
(EAB) ALTERAZIONI IDROELETTROLITICHE ED ACIDOBASE (2 parte) NECESSITA : Mantenere costante il ph dei liquidi dell organismo su valori di 7,407,41 a fronte della produzione continua di acidi fissi ( 1mEq/kg
Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo
 Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo Luciano Zenari, Servizio di Diabetologia, Ospedale Sacro Cuore -
Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo Luciano Zenari, Servizio di Diabetologia, Ospedale Sacro Cuore -
La competenza infermieristica nell applicazione dei protocolli di gestione dell iperglicemia Anna Morselli
 La competenza infermieristica nell applicazione dei protocolli di gestione dell iperglicemia Anna Morselli Il sottoscritto ANNA MORSELLI ai sensi dell art. 3.3 sul Conflitto di Interessi, pag. 17 del Reg.
La competenza infermieristica nell applicazione dei protocolli di gestione dell iperglicemia Anna Morselli Il sottoscritto ANNA MORSELLI ai sensi dell art. 3.3 sul Conflitto di Interessi, pag. 17 del Reg.
Gestione dell iperglicemia in PS
 Gestione dell iperglicemia in PS Dr. Gabriele Valli D.E.A. GB Grassi Ostia ASL RMD Ragazzo di 22 anni. Da alcuni giorni dolori addominali, vomito, epigastralgia. Il curante prescrive lopemid e buscopan
Gestione dell iperglicemia in PS Dr. Gabriele Valli D.E.A. GB Grassi Ostia ASL RMD Ragazzo di 22 anni. Da alcuni giorni dolori addominali, vomito, epigastralgia. Il curante prescrive lopemid e buscopan
CAMPO SCUOLA NEVERA QUESTIONARIO MEDICO per terapia con Microinfusore. Papà. Diagnosi il Ultima HbA1C: il. Medico diabetologo. Altre patologie.
 CAMPO SCUOLA NEVERA 2013 QUESTIONARIO MEDICO per terapia con Microinfusore COGNOME.. Nato il.. Residente a... Via... NOME. C.F.. Tessera sanitaria.. Numeri telefonici utili durante la permanenza al campo:
CAMPO SCUOLA NEVERA 2013 QUESTIONARIO MEDICO per terapia con Microinfusore COGNOME.. Nato il.. Residente a... Via... NOME. C.F.. Tessera sanitaria.. Numeri telefonici utili durante la permanenza al campo:
Metabolismo glucidico
 Metabolismo glucidico Glicemia a digiuno La concentrazione del glucosio nel sangue è una variabile omeostatica: l organismo tende a mantenere le oscillazioni della glicemia entro valori stretti Scopi:
Metabolismo glucidico Glicemia a digiuno La concentrazione del glucosio nel sangue è una variabile omeostatica: l organismo tende a mantenere le oscillazioni della glicemia entro valori stretti Scopi:
