Protocollo ictus - trattamento trombolitico INDICE
|
|
|
- Agata Angeli
- 7 anni fa
- Visualizzazioni
Transcript
1 Pag. 1 di 36 INDICE MODIFICHE... 3 SCOPO... 3 CAMPO DI APPLICAZIONE... 3 DOCUMENTI DI RIFERIMENTO... 3 CONTENUTO... 3 TROMBOLISI ENDOVENOSA... 3 TRATTAMENTI ENDOARTERIOSI... 5 INDICAZIONI AL TRATTAMENTO... 8 TRATTAMENTO INTRARTERIOSO / ENDOVASCOLARE TRATTAMENTO RESCUE (TRATTAMENTO I.A. SUCCESSIVO A TROMBOLISI E.V. A DOSE PIENA) TRATTAMENTI ENDOARTERIOSI IN CASO DI PRESENZA DI CRITERI ASSOLUTI DI ESCLUSIONE DALLA TROMBOLISI E.V.. 18 Insorgenza dell ictus > 4.5 ore Intervento chirurgico maggiore o grave trauma recente Pazienti in terapia anticoagulante orale con farmaco a-vk e INR > Paziente in terapia con anticoagulante diretto (NAO) Paziente in terapia anticoagulante con eparine a basso peso molecolare Rimanenti criteri UTILIZZO DELLE NEUROIMMAGINI AVANZATE PROCEDURA APPLICATIVA Fase pre-ospedaliera Fase intra-ospedaliera VALUTAZIONE DEGLI ESITI GESTIONE DELLE COMPLICANZE Emorragie in pazienti sottoposti a terapia trombolitica (e.v. i.a.) Edema maligno ictus ischemico dell arteria cerebrale media Complicanze in corso di terapia intra-arteriosa BIBLIOGRAFIA... 26
2 Pag. 2 di 36 Documento redatto da: Dr. Andrea Zini Stroke Unit Clinica Neurologica Dr. Guido Bigliardi Stroke Unit Clinica Neurologica Dr.ssa Maria Luisa Dell Acqua Stroke Unit Clinica Neurologica Dr.ssa Roberta Pentore Stroke Unit Clinica Neurologica Dr. Livio Picchetto Stroke Unit Clinica Neurologica Dr. Filippo Barbi Stroke Unit Clinica Neurologica Dr. Paolo Carpeggiani U.O. Neuroradiologia Dr. Stefano Vallone U.O. Neuroradiologia Dr. Federico Menetti U.O. Neuroradiologia Dr. Claudio Moratti U.O. Neuroradiologia Dr. Luca Verganti U.O. Neuroradiologia Dr. Carlo Serantoni 118 Modena Soccorso Dr.ssa Alessandra Silvestri 118 Modena Soccorso Dr. Geminiano Bandiera Dipartimento Emergenza Urgenza Dr. Giovanni Pinelli Dipartimento Emergenza Urgenza Dr.ssa Elisabetta Bertellini U.O. Neurorianimazione Dr. Miriam Musiani U.O. Neurorianimazione Dr. Andrea Marudi U.O. Neurorianimazione Verifica Approvazione Emissione Direttore Dipartimento Integrato di Neuroscienze Prof. Paolo Frigio Nichelli Direttore Dipartimento Interaziendale Emergenza Urgenza Dr. Carlo Tassi Direttore Presidio Ospedaliero Dr. Giorgio Lenzotti Responsabile Sistema Qualità e Accreditamento Dr.ssa Viola Damen Data di emissione 10/07/2014
3 Pag. 3 di 36 MODIFICHE Rev. Approvazione Pagine Data Visto Modificate Tipo - natura della modifica 0 22/11/2011 Prima emissione 1 10/07/2014 Revisione completa per applicazione a livello di Presidio Ospedaliero Il presente protocollo è stato completamente rivisto rispetto alla precedente versione del 2011, in particolare nei criteri di inclusione ed esclusione al trattamento endovenoso. Rispetto alla precedente versione è stato inoltre integrato maggiormente il work-up diagnostico neuroradiologico e la procedura applicativa nel suo complesso. SCOPO Il presente protocollo definisce i criteri e le modalità operative per la gestione dei pazienti candidati al trattamento alla luce delle più recenti evidenze scientifiche e degli studi attualmente in corso presso l U.O. di Neurologia. CAMPO DI APPLICAZIONE Il protocollo si applica ogni qualvolta sia identificato un paziente eleggibile (secondo i criteri definiti nel documento) al trattamento presso il centro di riferimento provinciale. DOCUMENTI DI RIFERIMENTO Protocollo trombolisi 2011 Rev. 0 del 22/11/2011, NE3.PC.006 Linee Guida ISO-Spread 2014 Progetto SITS-WATCH Karolinska Stroke Update 2012 CONTENUTO Trombolisi endovenosa La trombolisi endovenosa (e.v.) è ormai un trattamento consolidato nell ictus ischemico. L European Medicines Agency (EMA) ha approvato nel Settembre 2002 l uso dell attivatore tessutale del plasminogeno prodotto con tecnica ricombinante (rt-pa) entro 3 ore dall esordio dell ictus, a seguito della pubblicazione dei risultati dei trial randomizzati controllati NINDS, 1 ECASS, 2 ECASS II, 3 ATLANTIS, 4 e dell analisi combinata dei dati individuali dei pazienti arruolati in quei trial. 5 Questa ha evidenziato una chiara correlazione fra intervallo esordio sintomi/trattamento ed efficacia, con un OR a favore del rt-pa per il raggiungimento di un punteggio Rankin 0-1 di 2,8 (IC 95% 1,7-4,5) quando i pazienti sono trattati entro 90 minuti, che diminuisce a 1,5 (IC 95% 1,1-2,1) nei pazienti trattati fra 91 e 180 minuti, a 1,4 (IC 95% 1,1-1,8) in quelli trattati fra 181 ed 270 minuti e, infine, a 1,16 (IC 95% 0,91-1,49) in quelli trattati fra 271 e 360 minuti. Quindi, il trattamento è risultato efficace fino a 270 minuti dall esordio dei sintomi, con un efficacia tendenziale, che sfiorava la significatività statistica, in caso di somministrazione oltre le 4.5 ore. Comunque, quanto più precocemente il rt-pa viene somministrato, tanto maggiori sono le
4 Pag. 4 di 36 probabilità di guarigione del paziente. Inoltre, l analisi ha evidenziato che la maggior incidenza di complicanze emorragiche tipo PH2 (parenchymal hematoma type 2) fra i pazienti trattati (5,8% rt- PA vs. 1,1% placebo) è correlata con l età e, appunto, col trattamento ma non con l intervallo fra inizio sintomi e terapia. In base a questi dati, l EMA ha dato un approvazione all uso del rt-pa condizionale e non definitiva, poiché dati veramente convincenti a favore del trattamento provenivano solo dallo studio NINDS, 1 mentre gli studi ECASS 2 ed ECASS II 3 non avevano singolarmente dato risultati altrettanto definitivi, così da far temere che in Europa soprattutto la sicurezza della terapia potesse non essere assicurata. Quindi la condizione posta dall EMA era che il trattamento venisse effettuato solo nel contesto di uno studio osservazionale post-marketing, denominato Safe Implementation of Thrombolysis in Stroke Monitoring Study(SITS-MOST) e che contestualmente in centri selezionati venisse realizzato anche un nuovo studio randomizzato controllato contro placebo nella finestra terapeutica 3-4,5 ore, denominato ECASS III. Lo studio SITS-MOST, realizzato fra il Dicembre 2002 e l Aprile 2006, ha portato al trattamento di 6483 pazienti in 285 centri in 14 paesi europei. La trasformazione emorragica sintomatica, intesa come peggioramento clinico di almeno 1 punto alla scala NIHSS in presenza di qualunque tipo di sanguinamento, è stata riscontrata nel 7,3% (IC 95% 6,7-7,9) dei pazienti, contro l 8,6% (IC 95% 6,3-11,6) negli studi randomizzati controllati (RCT); la mortalità a 3 mesi è risultata dell 11,3% (IC 95% 10,5-12,1), contro il 17,3% (IC 95% 14,1-21,1) negli RCT, e l indipendenza funzionale a 3 mesi è stata conseguita dal 54,8% dei pazienti (IC 95% 53,5-56,0) contro il 49,0% (IC 95% ,6) negli RCT. 6 I dati sono poi stati sostanzialmente confermati anche da una successiva analisi multivariata aggiustata per gli inevitabili sbilanciamenti fra pazienti SITS-MOST e controlli storici, relativamente a variabili basali fortemente correlate con l esito clinico, come ad esempio età e gravità neurologica. 7 Quindi, l EMA ha definitivamente approvato il rt-pa entro 3 ore dall esordio di un ictus ischemico nel 2006, approvazione recepita dall AIFA nel Il trial ECASS III ha randomizzato 820 pazienti a trattamento con rt-pa e.v. o placebo fra le 3 ore e le 4.5 ore successive all esordio dei sintomi. La trasformazione emorragica sintomatica, secondo la definizione più estensiva di peggioramento clinico di almeno 1 punto alla NIHSS in presenza di qualunque tipo di sanguinamento, si è verificata nel 7.9% dei pazienti trattati con rt-pa e nel 3.5% dei pazienti placebo (O.R. 2.38, IC 95% , p = 0.006); la mortalità a 3 mesi è stata riscontrata rispettivamente nel 7.7% e nell 8.4% (O.R. 0.90, IC 95% , p=0.68) dei casi e il recupero funzionale (mrs 0-1) è stato raggiunto rispettivamente dal 52.4% e dal 45.2% dei pazienti (analisi non aggiustata O.R. 1.34, IC 95% , p=0.04; analisi aggiustata O.R. 1.42, IC 95% , p=0.04). 8 Contemporaneamente, il registro SITS-International Stroke Registry (SITS-ISTR), prosecuzione del SITS-MOST, ha confrontato l esito clinico di 664 pazienti trattati con rt-pa e.v. fra le 3 e le 4.5 ore con quello di pazienti trattati entro 3 ore. La trasformazione emorragica sintomatica è stata riscontrata nel 8.0% dei pazienti trattati fra le 3 e le 4.5 ore e nel 7.3% di quelli trattati entro le 3 ore (analisi aggiustata O.R. 1.13, IC 95% , p=0.11); la mortalità è stata rispettivamente del 12.7% e del 12.2% (analisi aggiustata OR 1 15, IC 95% , p=0.053) e l indipendenza funzionale è stata raggiunta rispettivamente dal 58.0% e dal 56.3% dei pazienti (analisi aggiustata OR 0.93, IC 95% , p=0.18). 9 L aggiornamento della analisi combinata dei dati individuali dei pazienti arruolati nei trial con rt- PA che ha aggiunto alla precedente 5 i dati dei trial ECASS III 8 ed EPITHET, 10 ha confermato che
5 Pag. 5 di 36 l efficacia della trombolisi e.v. è correlata con l intervallo di tempo fra esordio dei sintomi e trattamento. Infatti, il trattamento entro 90 minuti ha un O.R. per esito clinico favorevole di 2.55 (IC 95% ), che scende a 1.64 (IC 95% ) con il trattamento fra 91 e 180 minuti, a 1.34 (IC 95% ) fra 181 e 270 minuti e a 1.22 ( ) fra 271 e 360 minuti. E stato anche evidenziato un chiaro rapporto della mortalità con l intervallo di tempo esordio sintomi/trattamento, con un O.R. di 0.78 (IC 95% ) in pazienti trattati entro 90 minuti, che aumenta a 1.13 (IC 95% ) per trattamenti fra 91 e 180 minuti, a 1.22 (IC 95% ) fra 181 e 270 minuti e diventa statisticamente significativa con O.R (IC 95% ) per trattamenti effettuati fra 271 e 360 minuti. Invece è stata confermata l assenza di correlazione fra incidenza di ematoma tipo PH2 e intervallo di tempo esordio dei sintomi/trattamento (p=0.4140). 11 L insieme di questi dati ha finalmente portato all approvazione dell estensione a 4.5 ore della finestra terapeutica per il rt-pa e.v., nel Novembre 2010 da parte dell EMA e nell ottobre 2013 da parte dell AIFA. Lo studio International Stroke Trial 3 (IST 3) 12 ha incluso 3035 pazienti con ictus ischemico acuto, randomizzati a rt-pa o controllo, senza limiti di età o gravità, entro 6 ore dall inizio dei sintomi. Il 53% dei pazienti era di età > 80 anni e complessivamente il 95% dei pazienti non rientrava nei criteri dell attuale licenza ministeriale per l uso del rt-pa. A 6 mesi, il 37% dei pazienti trattati ed il 35% dei controlli erano vivi ed indipendenti (O.R. 1.13, IC 95% , p = 0.18). L analisi ordinale ha mostrato un beneficio del 27% per i pazienti trattati con rt-pa (p=0.001). Le emorragie intracraniche sono risultate del 7% nel gruppo trattato, contro l 1% nei controlli. La mortalità a 6 mesi è risultata del 27% nei due gruppi. Quindi, contrariamente a quanto si sarebbe potuto supporre prima dell IST 3, i pazienti ultraottantenni e quelli con deficit neurologico più grave hanno ottenuto un beneficio maggiore dal trattamento, che è risultato particolarmente elevato per coloro che sono stati trattati entro 3 ore. I dati dello studio IST 3 sono stati aggiunti alla meta analisi della revisione Cochrane, che è ora relativa a 7012 pazienti. 13 I risultati mostrano che il rt-pa somministrato entro 6 ore dall ictus aumenta in modo significativo la probabilità di essere vivi e indipendenti al termine del follow-up (46.3% vs 42.1%, O.R. 1.17, IC 95% ; p = 0 001). Il beneficio del rt-pa è maggiore nei pazienti trattati entro 3 ore (40.7% vs 31.7%, O.R. 1.53, IC 95% , p<0 0001). La mortalità globale al termine del follow-up è simile nei due gruppi (19.1% vs 18.5%, 1.06, IC 95% ; p=0.33). L emorragia cerebrale sintomatica (7.7% vs 1.8%, OR 3.72, 95% CI ; p<0 0001) è risultata responsabile della maggior parte dell eccesso precoce di mortalità. I pazienti di età > 80 anni hanno ottenuto un beneficio simile a quello dei più giovani, specialmente se trattati precocemente. Ulteriori analisi su sottogruppi saranno possibili quando sarà disponibile la metanalisi sui dati dei singoli pazienti, prevista per il Trattamenti endoarteriosi Farmacologici La trombolisi farmacologica intrarteriosa è stata studiata in pazienti con occlusione dell arteria cerebrale media, in tre piccoli trial randomizzati controllati dei quali due con pro-urokinasi (pro- UK) ricombinante e uno con urokinasi (UK). 16 La metanalisi dei tre trial, 17 per un totale di 334 pazienti randomizzati entro sei ore dall esordio dei sintomi, ha evidenziato una riduzione significativa di morte/invalidità a 3 mesi (58.8% vs 69.2%, O.R.0.58, IC 95% ; p = 0.03), a fronte di un rischio di emorragia sintomatica a 24 ore del 10% con pro-uk 15 e del 9% con UK. 16 In mancanza di conferma su una casistica più ampia e numericamente adeguata, la trombolisi farmacologica intra-arteriosa non è stata approvata né dalla FDA né dall EMA.
6 Pag. 6 di 36 Asportazione meccanica del trombo In pazienti con occlusioni arteriose intra-craniche (ACM 1 o 2, Carotide terminale, vertebrobasilare), non eleggibili per la trombolisi e.v. o che avevano risposto a questa in maniera insufficiente, sono stati impiegati diversi sistemi di asportazione meccanica del trombo in studi in aperto, non randomizzati, con finestra terapeutica fino a 8 ore. Gli studi con i sistemi MERCI, 18 multimerci 19 e PENUMBRA 20 hanno riportato tassi di ricanalizzazione dal 46% 18 al 82%, 20 con una percentuale di complicazioni intra-procedurali e di emorragie secondarie variabile dal 6% 19 al 13%, 20 una mortalità fra il 34% 19 ed il 37% 20 ed una chiara correlazione fra ricanalizzazione ed esito clinico favorevole. Due recenti trial randomizzati di non inferiorità hanno confrontato il sistema MERCI con lo stent retriever SOLITAIRE 21 e con il sistema TREVO. 22 Il trial SWIFT ha riportato un tasso di ricanalizzazione del 24% con il sistema MERCI, contro il 61% con il SOLITAIRE, 21 mentre il trial TREVO ha evidenziato una ricanalizzazione del 60% con il sistema MERCI e del 86% con il TREVO. 22 Anche in questi trial, a maggior tasso di ricanalizzazione corrisponde una percentuale più elevata di esito clinico favorevole (58% con SOLITAIRE vs 33% con MERCI 21 e 40% con TREVO vs 22% con MERCI 22 ). Il limite comune a tutti questi studi è quello del disegno non randomizzato, al quale si aggiunge l aver utilizzato una finestra terapeutica troppo ampia, nella presunzione che l intervento non farmacologico consentisse un contenimento del rischio di emorragia secondaria, ma in contraddizione con le conoscenze sulla durata limitata di sopravvivenza del tessuto cerebrale in penombra. Nel Marzo 2013 sono stati pubblicati i risultati di tre trial che hanno finalmente valutato in maniera randomizzata controllata efficacia e sicurezza di trattamenti endoarteriosi con il gold standard della tombolisi e.v. Il trial SYNTHESIS 23 ha randomizzato 362 pazienti con ictus ischemico entro 4.5 ore dall esordio dei sintomi a trattamento endoarterioso (trombolisi farmacologica intra-arteriosa con t-pa, asportazione meccanica del trombo o una combinazione dei due approcci) (N=181) o a trombolisi e.v. con t-pa (N=181). L intervallo di tempo mediano fra esordio dei sintomi e trattamento è stato di 3.75 ore per il trattamento endoarterioso e 2.75 ore per la trombolisi e.v.(p<0.001). A 3 mesi, il 30.4% dei pazienti sottoposti a trattamento endoarterioso ed il 34.8% di quelli trattati con trombolisi e.v hanno avuto un esito clinico favorevole, con un O.R. (aggiustato per età, sesso, gravità dell ictus, presenza di fibrillazione atriale all ingresso) di 0.71, IC 95% (p=0.16). Emorragia cerebrale sintomatica, fatale o non fatale, entro 7 giorni si è verificata nel 6% dei pazienti in entrambi i gruppi. Il trial IMS III 24 ha randomizzato pazienti che avevano iniziato la trombolisi e.v. con t-pa entro 3 ore dall esordio dei sintomi, a passare al trattamento endoarterioso (bridging) o a completare la trombolisi e.v., in un rapporto numerico di 2:1. Il trial è stato interrotto prematuramente, a seguito di un analisi intermedia eseguita su 656 pazienti (434 nel braccio bridging e 222 nel braccio trombolisi e.v.). L analisi ha evidenziato che un esito clinico favorevole (mrs 0-2) a 3 mesi era stato raggiunto dal 40.8% dei pazienti nel braccio bridging e dal 38.7% di quelli nel braccio trombolisi e.v. (differenza assoluta aggiustata 1.5%, IC 95% ). Non si sono evidenziate differenze significative di esito clinico neanche in sottogruppi predefiniti di pazienti con punteggio NIHSS basale 8-19 (differenza 1.0%, IC 95% 10.8 to 8.8) o 20 (differenza 6.8%, IC 95% ). Anche la mortalità a 3 mesi era simile nei due gruppi (19.1% nel braccio bridging e 21.6% nel braccio trombolisi e.v., p=0.52), così come l incidenza di emorragia cerebrale sintomatica (rispettivamente 6.2% e 5.9%, p=0.83).
7 Pag. 7 di 36 Il trial MR RESCUE 25 ha randomizzato 118 pazienti con ictus ischemico conseguente ad occlusione di grossa arteria del circolo anteriore, a trattamento di embolectomia meccanica,con device Merci o Penumbra, o a trattamento standard (In media circa il 40% dei pazienti in tutti i bracci ha ricevuto trombolisi e.v.). Tutti i pazienti sono stati sottoposti a TC o a RM prima del trattamento e la randomizzazione è stata stratificata in base alla presenza di un quadro di penombra ischemica favorevole (piccolo core infartuale e sostanziale quantità di tessuto cerebrale salvabile) riscontrato nel 58% dei pazienti, o sfavorevole (core infartuale esteso o penombra piccola o assente) evidenziato nel 42% dei pazienti. I pazienti senza penombra hanno avuto l esito clinico peggiore, qualunque fosse il trattamento. Ma il dato più importante è che fra i pazienti con penombra, a 3 mesi la mortalità di quelli sottoposti a trattamento endoarterioso è risultata sovrapponibile a quella dei pazienti sottoposti a trattamento standard (18% vs 21%), così come l incidenza di emorragia cerebrale sintomatica (9% vs 6%) o l esito clinico favorevole (14% vs 23%). Nell analisi della mrs a 3 mesi, non è stata evidenziata alcuna interazione fra il pattern di neuroimmagini pre-trattamento ed il trattamento ricevuto (p=0.14) Quindi, nell insieme i trial descritti non hanno consentito di dimostrare la superiorità del trattamento endoarterioso rispetto al trattamento fibrinolitico sistemico sul piano dell efficacia clinica. Tuttavia hanno dimostrato che il trattamento endoarterioso è sicuro, non emergendo differenze significative in tassi di emorragie sintomatiche tra pazienti trattati con terapia endovenosa e pazienti trattati per via i endoarteriosa. Le emorragie asintomatiche risultano invece più alte nei gruppi dei pazienti trattati (IMSIII 27% vs 19%) Anche questi studi hanno dei limiti, fra i quali un reclutamento lento con pochi pazienti trattati per centro per anno, con verosimile bias di selezione per arruolamento non consecutivo o la mancata dimostrazione di un occlusione arteriosa al momento della randomizzazione. 23,24 Ci sono, inoltre, limiti tecnici come l uso di sistemi meccanici di asportazione del trombo solo in 1/3 dei pazienti arruolati nel trial SYNTHESIS, 23 o l utilizzo, nei trial IMS III e MR RESCUE dei sistemi MERCI 24,25 o PENUMBRA, 25 laddove almeno del primo è dimostrata, come già detto, la minor efficacia rispetto a sistemi stent retrievers. 21,22 Anche se va sottolineato che i tassi di ricanalizzazione parziale o completa ottenuti nel trial IMS III vanno dal 81% in caso di occlusione di carotide, al 86% in occlusioni di ACM1, al 88% in occlusioni di ACM 2, 24 e nel trial MR RESCUE sono stati in media del 67%. 25 Altro e più importante limite è l intervallo di tempo fra esordio sintomi e ricanalizzazione mediamente troppo lungo, motivo principale per cui in letteratura è riportato che almeno il 50% delle ricanalizzazioni è inutile, 26 cioè non si associa a un esito clinico favorevole (ricanalizzazioni futili). E infatti nel trial IMS III l esito clinico dei pazienti trattati con bridging entro 90 minuti dalla trombolisi e.v., in particolare quando questa è stata effettuata entro 120 minuti dall esordio dei sintomi, è risultato tendenzialmente, anche se in modo statisticamente non significativo, migliore rispetto a quello dei pazienti trattati con sola trombolisi e.v. 24 Il limite rappresentato dai sistemi di intervento è difficilmente superabile, poiché lo sviluppo tecnologico è più rapido dei tempi necessari per organizzare e portare a termine un trial. A meno che la comunità dei neurologi vascolari e dei neuroradiologi interventisti non entri nell ordine di idee che qualunque sistema di intervento necessita di una prova di efficacia e sicurezza. Il limite dell intervallo di tempo fra esordio dei sintomi e trattamento chiama in causa aspetti organizzativi e in particolare l implementazione di un numero adeguato di neuroradiologie interventistiche che siano fornite di personale numericamente congruo. Ma è chiaro che lo sforzo organizzativo ed economico necessario sarebbe giustificato solo a seguito della dimostrazione scientifica della superiorità degli approcci endoarteriosi, in termini sia di esito clinico che di costi. Il dato della maggior efficacia dei trattamenti intrateriosi nel riaprire i grossi vasi occlusi, e gli iniziali dati sulla sicurezza del trattamento, e sulla necessità di rispettare tempi limitati nel trattamento
8 Pag. 8 di 36 fanno ritenere possibile, anche se ancora non dimostrata, una maggiore efficacia dei trattamenti intrarteriosi se eseguiti in tempi rapidi, in situazioni di mismatch favorevole in caso di occlusione di grossi vasi intracranici che non hanno risposto al trattamenti intravenoso. Nessun trial randomizzato ha confrontato efficacia e sicurezza dei trattamenti endoarteriosi con quelle della trombolisi e.v. in pazienti con occlusione di carotide interna extra-cranica. Una revisione sistematica ha messo a confronto studi su casistiche di pazienti con occlusione di carotide interna extra-cranica trattati con interventi endoarteriosi (N = 193) o con trombolisi e.v. (N = 338). Esito clinico favorevole è risultato più frequente fra i pazienti sottoposti a trattamento endoarterioso (43.5% vs 26.3%, O.R IC 95% ;p < 0.001), malgrado la più elevata incidenza di trasformazione emorragica sintomatica (11.4% vs 3.9%, O.R IC 95% ; p = ). La mortalità è invece risultata simile fra i due gruppi (26.4% vs 27.2%, O.R IC 95% ; p = 0.85). 27 Il confronto, tuttavia, non è randomizzato e gli studi sono molto eterogenei, per cui questi risultati non possono tradursi in una indicazione preferenziale ai trattamenti endoarteriosi in pazienti con occlusione di carotide interna extra-cranica. Peraltro, uno studio caso-controllo multicentrico e prospettico, che ha confrontato 324 pazienti con occlusione di carotide extra-cranica trattati con trombolisi e.v. entro 4.5 ore dall esordio dei sintomi, con 342 pazienti con analoga occlusione, appaiati per età, sesso e gravità neurologica, sottoposti a trattamento endoarterioso entro 6 ore dall esordio dell ictus, ha riportato risultati diversi. Infatti, esito clinico favorevole si è avuto nel 32.4% dei pazienti sottoposti a trattamento endoarterioso e nel 27.4% di quelli trattati con trombolisi e.v. (OR 1.37; IC 95% ; p=0.1), mentre il decesso si è verificato rispettivamente nel 17.6% e nel 23.1% dei pazienti (OR 0.61; IC 95% ; p=0.023), e complicanze emorragiche intracraniche fatali nel 5.8% e nel 2.2% dei casi (OR 3.31; 95% CI, ; p=0.01). 28 La nostra esperienza locale in pazienti con occlusione di carotide interna, ACM o arteria basilare selezionati con neuroimmagini avanzate trattati con trombolisi e.v. seguita da trombectomia meccanica (Rescue therapy) ha dimostrato una maggiore efficacia di questa terapia rispetto alla sola trombolisi e.v. nei pazienti a maggior gravità clinica, in una casistica modenese in collaborazione con il Karolinska Institute di Stoccolma. 66bis Indicazioni al trattamento Trombolisi endovenosa Tabella 1. Trombolisi endovenosa: Criteri Inclusione Pazienti di ambo i sessi di età 18 anni Ictus ischemico responsabile di un deficit misurabile di linguaggio, motorio, cognitivo, di sguardo, del visus e/o di neglect Inizio dei sintomi entro 4.5 ore (alla somministrazione di rt-pa) Sintomi presenti per almeno 30 minuti. I sintomi vanno distinti da quelli di un episodio di ischemia generalizzata (cioè una sincope), di una crisi epilettica o di una crisi di emicrania. I pazienti (o un familiare) devono aver ricevuto informazione sul trattamento e aver dato il consenso all utilizzo dei loro dati e alle procedure di follow-up
9 Pag. 9 di 36 Tabella 2. Trombolisi endovenosa: Criteri Assoluti di Esclusione Emorragia intracranica alla TAC cerebrale Sospetto clinico di ESA, anche se TAC normale Somministrazione di eparina endovena nelle precedenti 48 ore e aptt eccedente limite normale superiore del laboratorio Conta piastrinica < /mm 3 Diatesi emorragica nota Sanguinamento grave in atto o recente Sospetto di emorragia intracranica in atto Endocardite batterica, pericardite Pancreatite acuta Neoplasia con aumentato rischio emorragico Grave epatopatia, compresa insufficienza epatica, cirrosi, ipertensione portale (varici esofagee), epatite attiva Retinopatia emorragica, es in diabetici alterazioni del visus Alto rischio emorragico per comorbidità Recenti (< 10 giorni) massaggio cardiaco esterno traumatico, parto, puntura di vaso sanguigno non comprimibile (es. vena succlavia o giugulare) Malattia ulcerosa del tratto gastroenterico (<3mesi) Tabella 3. Trombolisi endovenosa: Criteri relativi di esclusione Insorgenza dell ictus > 4.5 ore Deficit lieve o rapido miglioramento dei sintomi (30 minuti) Ora di insorgenza non nota o ictus presente al risveglio Crisi convulsiva all esordio dell ictus Paziente con storia di ictus e diabete concomitante Glicemia < 50 o > 400 mg/dl Pregresso ictus negli ultimi 3 mesi Ipertensione arteriosa grave non controllata
10 Pag. 10 di 36 Ictus grave clinicamente (es. NIHSS >25) e/o sulla base di adeguate tecniche di neuroimmagini Paziente in terapia anticoagulante orale Paziente in terapia anticoagulante con eparine a basso peso molecolare Storia di patologie del SNC: neoplasia, intervento chirurgico cerebrale o midollare, aneurisma Aneurisma arterioso, malformazione artero-venosa Storia di emorragia intracranica (parenchimale o subarcnoidea) Stato di gravidanza Intervento chirurgico maggiore o grave trauma (< 3 mesi) I criteri di inclusione e quelli assoluti di esclusione dalla trombolisi e.v. sono riportati nelle tabelle 1 e 2. Alcuni criteri di esclusione dall uso di Actilyse, riportati in tabella 3, vanno interpretati in maniera non assoluta, essendo stati introdotti in base non ad evidenze scientifiche ma ad opinioni di esperti, finalizzate esclusivamente a massimizzare il criterio di sicurezza. Si tratta quindi di criteri di esclusione relativi e l esperienza accumulata negli anni dai centri che praticano la trombolisi e.v. ha portato alla consapevolezza che anche in presenza di questi l uso del farmaco è efficace e sufficientemente sicuro. I dati di letteratura di seguito riportati possono essere utili per dare informazione attenta al paziente e/o ai familiari su rischi e benefici della terapia off-label in presenza di questi criteri relativi. Età Per quanto riguarda l età, l attuale RCP dell Actilyse riporta un limite superiore di età di 80 anni. Tuttavia, come già accennato in precedenza il trial IST 3 12 e l ultima metanalisi Cochrane dei trial con rt-pa 13 hanno dimostrato che i pazienti ultraottantenni per i quali vi era incertezza del clinico se trattare o meno, si giovano della trombolisi e.v. in maniera analoga ai pazienti di età inferiore agli 80 anni. Pertanto, un limite superiore di età non è ulteriormente giustificato. Nel nostro Ospedale l estensione al trattamento nei pazienti con >80 anni è stato già registrato con presa d atto del Comitato Etico Provinciale di Modena (Prot. 3635/CE del 12/09/2013) Deficit lieve o rapido miglioramento dei sintomi Il trial IST 3 12 ha dimostrato che pazienti con deficit lieve (NIHSS <5) traggono giovamento dalla trombolisi e.v. Per questo motivo, il rapido miglioramento può essere considerato come un criterio di esclusione dal trattamento solo se porta ad un punteggio NIHSS di 0, perché fin quando persiste un deficit misurabile c è indicazione alla trombolisi e.v.. A maggior ragione, se il rapido miglioramento si ferma a valori di NIHSS 10 il paziente va trattato, perché ha una probabilità superiore al 90% di avere un occlusione di una principale arteria extra- o intra-cranica. 29 Il rapido miglioramento
11 Pag. 11 di 36 potrebbe essere correlato ad iniziale spontanea parziale ricanalizzazione che a sua volta potrebbe essere seguita da ri-occlusione definitiva. 30 E stato dimostrato che il 25% dei pazienti esclusi dal trattamento perché con deficit neurologico lieve, hanno presentato successivamente un peggioramento clinico con conseguente esito sfavorevole. 31 Peraltro, il trattamento e.v. di pazienti con ictus lieve è sostanzialmente sicuro. 32 Nell intento di raccogliere ulteriori e definitive evidenze su questa categoria di pazienti è in fase di partenza un trial clinico randomizzato (MINOR study) a cui parteciperà anche la Stroke Unit di Baggiovara. Ora d insorgenza non nota o ictus presente al risveglio Per i pazienti con ictus cerebrale non databile è talora impossibile definire esattamente l ora di esordio dei sintomi. Per convenzione, questa si fa risalire all ultima volta che i pazienti sono stati visti o sentiti in condizione di normalità (da un parente, da un vicino di casa ecc.). Anche in caso di ictus presente al risveglio non è possibile definire con esattezza l ora di esordio che, per convenzione, viene fatta risalire al momento in cui il paziente è andato a dormire. Queste definizioni convenzionali di ora d esordio portano spesso il primo tipo di paziente (trovato in casa) e in pratica sempre il secondo tipo di paziente (ictus al risveglio) fuori dalla finestra terapeutica delle 4.5 ore. Tuttavia con la RM in diffusione (DW) e perfusione (PW) è possibile evidenziare se esiste una zona di mismatch (piccola lesione in DW, ampia ipoperfusione in PW) che dà indicazione al trattamento. 33,34 Analoga informazione sull esistenza di un mismatch si può ottenere con la TC perfusion (ptc). Inoltre, alla RM FLAIR la non visibilità o una tenue iperintensità dell area che appare lesa nelle sequenze in DW è indicativa di un esordio dei sintomi almeno entro le 3 ore. 35 Peraltro, anche in una serie di pazienti con ictus non databile o al risveglio e segni precoci di ischemia alla TC assenti o coinvolgenti <1/3 del territorio dell arteria cerebrale media, la trombolisi e.v. è risultata sicura ed efficace. 36 Nella nostra casistica, in uno studio che ha confrontato l efficacia della terapia di 361 pazienti trattati con trombolisi on label (entro 4.5h) con 65 pazienti trattati con trombolisi e.v. off-label di tempo (>4.5h, non databili, al risveglio), selezionati con neuroimaging avanzato, la mrs 0-2 a 3 mesi è risultata sovrapponibile (rispettivamente 62.9% e 61.5%). Crisi convulsiva all esordio dell ictus La crisi epilettica all esordio non è una controindicazione assoluta al trattamento, ma occorre dimostrare con tecniche di neuroimmagini la diagnosi certa di ictus. Pubblicazioni su serie di pazienti 37,38 hanno suggerito che la trombolisi e.v. può essere somministrata a pazienti con crisi epilettiche all esordio dei sintomi, quando ci siano evidenze cliniche, eventualmente supportate con neuroimmagini, 39 che il deficit neurologico residuo non è un deficit post-critico ma è attribuibile ad ischemia cerebrale. Quindi, se il quadro clinico è suggestivo di ictus, la trombolisi e.v. può essere effettuata. 40,41 In caso di dubbio, la RM DW, la TC perfusion o l angiotc consentono di confermare la diagnosi di ictus ischemico. Paziente con storia di ictus e diabete concomitante Uno studio caso-controllo su pazienti tratti dal registro SITS-ISTR (casi, trattati con trombolisi e.v.) e dal registro VISTA (Virtual International Stroke Trials Archive) (controlli, non trattati con trombolisi e.v.), ha confrontato l esito di pazienti diabetici (19%), con pregresso ictus
12 Pag. 12 di 36 (17%) o con entrambe le condizioni (6%). I pazienti con pregresso ictus e diabete trattati con trombolisi e.v. hanno avuto esito clinico migliore dei controlli non trombolisati. 42 Pertanto la presenza concomitante di pregresso ictus ischemico e diabete non rappresenta una controindicazione assoluta al trattamento. Glicemia < 50 O > 400 mg/dl Valori di glicemia <50 mg/dl richiedono l immediata correzione per escludere che l ipoglicemia sia responsabile dei segni neurologi focali mimando un ictus. Se il disturbo neurologico permane, è possibile effettuare la trombolisi e.v. entro 4.5 ore dall esordio dei sintomi. In caso di dubbio diagnostico, si può ricorrere a RM con sequenze DW/PW o a TC con ptc. In caso di valori di glicemia >400 mg/dl, prima di escludere il paziente dal trattamento si deve procedere a ridurre la glicemia con insulina rapida s.c. o eventualmente in infusione e.v.. Se i valori glicemici scendono sotto i 200 mg/dl entro le 4.5 ore dall esordio dei sintomi si può procedere con la trombolisi e.v. Endocardite batterica L endocardite batterica è una controindicazione relativa alla trombolisi endovenosa, per il rischio di disgregazione del trombo ed embolizzazione settica. Pochi sono i dati di letteratura, relativi a casi clinici di trattamenti trombolitici per ictus e IMA. Oltre ai rischi emorragici e di embolizzazione settica ciò che pone più limiti al trattamento è la mancanza di un meccanismo fisiopatologico che porti a documentare come il tpa possa avere un effetto su un embolo settico. Si consiglia pertanto nel paziente con ictus ischemico acuto con nota/sospetta endocardite batterica dopo valutazione clinica, studio neuroradiologico (TC perfusion, angiotac TSA e intracranica) di considerare come prima scelta terapeutica la trombolisi intra-arteriosa (trombectomia). Pregresso ictus negli ultimi 3 mesi I pochi dati disponibili in letteratura non evidenziano un incremento significativo del rischio di esito clinico peggiore o di complicanza emorragica nell area cerebrale colpita dal primo ictus. 43,44 La decisione di trattare va presa caso per caso tenendo in considerazione: dimensione e tempo del primo ictus (rischio di emorragia maggiore per lesioni più estese e più recenti); età del paziente (rischio di emorragia maggiore con età più avanzata e rapporto rischio/beneficio in funzione dell aspettativa di vita); gravità potenziale del nuovo evento (definibile anche con neuroimmagini come MR DW/PW o ptc). Ipertensione arteriosa grave non controllata PAS > 185 mmhg, o PAD > 110 mmhg, o terapia aggressiva (più di una somministrazione di Urapidil o Labetalolo e.v.) necessaria per riportare la PA entro questi limiti. La terapia trombolitica e.v. può essere somministrata una volta raggiunto e mantenuto il range pressorio PAS <185 e PAD <110. Tale range dovrà essere mantenuto anche nelle successive 24 ore dopo la terapia trombolitica. Ictus grave clinicamente (es. NIHSS >25) e/o sulla base di adeguate tecniche di Neuroimmagini Il trial IST 3 ha dimostrato che pazienti gravi (NIHSS 25) traggono beneficio dalla trombolisi e.v. 12 Lo stesso trial ha dimostrato che anche in presenza di segni precoci di lesione visibili alla TC, il beneficio della trombolisi e.v. si mantiene. Tuttavia, cautela è opportuna nei casi con segni precoci
13 Pag. 13 di 36 molto estesi (>1/3 del territorio dell arteria cerebrale media o ASPECTS score <7, in presenza dei quali è opportuno discutere il rapporto rischi/benefici del trattamento. Pazienti con ictus da occlusione dell arteria basilare possono presentarsi in condizioni molto gravi (tetraplegia o coma) e comunque giovarsi della trombolisi e.v. 45 È tuttora in corso presso il nostro centro uno studio clinico randomizzato controllato (BASICS) nei pazienti con occlusione di arteria basilare che confronta la terapia endovenosa con la Rescue Therapy, considerando come onset l episodio clinico compatibile con occlusione dell arteria basilare. Per i pazienti con ictus grave, da circolo anteriore o posteriore, considerare anche l opzione endoarteriosa immediatamente dopo la trombolisi e.v. Paziente in terapia anticoagulante orale con farmaco avk E INR 1.7. Il confronto fra 768 pazienti in terapia con warfarin e con INR 1.7 al momento del trattamento con rt-pa e.v. con pazienti non in terapia anticoagulante orale prima della trombolisi e.v., ha evidenziato che la pregressa terapia anticoagulante con INR 1.7 non incrementa il rischio di emorragia sintomatica o di morte e non ha alcun impatto negativo sull esito clinico a lungo termine. 46 Quindi i pazienti in TAO con INR 1.7 possono essere sottoposti a trombolisi e.v. 40,41 Paziente in terapia con un anticoagulante diretto (inibitore della trombina o del fattore XA) In letteratura non ci sono dati su pazienti in terapia con Apixaban, mentre fino ad oggi sono stati pubblicati nove casi clinici di pazienti in terapia con Dabigatran e due di pazienti in terapia con Rivaroxaban sottoposti a trombolisi e.v ,53bis Dei pazienti in terapia con Dabigatran, solo uno, sottoposto a trombolisi 6 ore dopo l ultima di tre dosi di Dabigatran, ha sviluppato una trasformazione emorragica fatale, ma si trattava di un paziente di per sé a rischio emorragico in quanto diabetico (con glicemia basale di 233 mg/dl), con un ictus cardioembolico con un ipoperfusione alla RM-PW coinvolgente tutto il territorio dell arteria cerebrale media e sottoposto recentemente a cardioversione per fibrillazione atriale. 49 Negli altri casi non sono state riportate complicanze emorragiche sintomatiche, con esito clinico soddisfacente o molto buono (non riportato in 1 caso). In tutti i casi, i parametri di coagulazione standard (aptt, PT, INR) e la conta piastrinica erano nella norma o appena al di sopra della norma. Uno studio recente ha confrontato le terapie di ricanalizzazione in pazienti con ictus ischemico in terapia con NAO e avk. I risultati di tale studio suggeriscono un non eccessivo rischio di emorragie sintomatiche dopo terapia trombolitica nei pazienti in terapia con NAO 54. Considerato il profilo di maggior sicurezza dei nuovi farmaci anticoagulanti orali rispetto al Warfarin relativamente al rischio di emorragie intracerebrali, confermato nel sottogruppo dei pazienti con storia di pregresso TIA o ictus, è possibile prendere in considerazione la trombolisi e.v. in pazienti trattati con i nuovi anticoagulanti orali con effetto sub terapeutico, evidenziato da test specifici e standardizzati. 54bis A tal fine, sono in corso di standardizzazione anche presso il nostro ospedale il dosaggio del tempo di Trombina diluito (dtt) per i pazient in terapia con Dabigatran e il dosaggio dell Anti Xa specifico per i pazienti in terapia con Rivaroxaban e Apixaban. Possibili valori di Cut-off sono riportati nella tabella sottostante.
14 Pag. 14 di 36 Tabella (per gentile concessione del Dr. S. Engelter, Stroke Unit Neurologia Università di Basilea, Svizzera) Paziente in terapia anticoagulante con eparine a basso peso molecolare In uno studio multicentrico prospettico su pazienti trattati con trombolisi e.v., 21 (1.4%) erano in trattamento con eparina a basso peso molecolare (EBPM) prima dell ictus, dei quali 5 a dosi terapeutiche ( 60 mg x2/die) per trombosi venosa profonda o embolia polmonare o profilassi di embolia sistemica, e 16 a bassa dose (40 mg/die) per prevenzione di trombosi venosa profonda. In un paziente l intervallo di tempo fra ultima dose di EBPM e somministrazione di alteplase era <6 ore, in 2 casi era <12 ore e in 18 casi <24 ore. Rispetto a quelli non trattati con precedente terapia anticoagulante, questi pazienti hanno presentato un più elevato rischio di emorragia secondaria sintomatica (O.R. 8.42; IC 95% ; p= 0.002) e di mortalità (O.R. 5.3, IC 95% ; p = 0.002), con una minor probabilità di esito clinico favorevole (O.R. 0.3; IC 95% ; p = 0.043). 55 Nel complesso, i limitati dati a disposizione non consentono di valutare il rapporto fra diversi dosaggi e tempi di somministrazione e rischio emorragico. Pertanto, è necessario valutare nel singolo caso la possibilità di trattare il paziente con trombolisi e.v., tenendo conto del rapporto rischio-beneficio calcolabile sulla base dei dati disponibili e della prognosi presumibile del paziente in assenza di trombolisi. In sintesi, nel caso di paziente in terapia con EBPM a dosi di profilassi (es. Clexane 4000U/die) tale terapia non è da considerarsi controindicazione assoluta al trattamento. Nel caso invece di paziente in terapia con EBPM a dosaggio terapeutico, è da considerarsi controindicata la trombolisi e.v., prendendo invece in considerazione l opportunità di un trattamento endovascolare. Paziente in terapia antiaggregante singola o doppia Pur non essendo la terapia antiaggregante precedente l ictus fra i criteri di esclusione dalla trombolisi e.v., merita di essere discusso in questa sede il possibile rischio emorragico ad essa correlato.
15 Pag. 15 di 36 Gli studi finalizzati all identificazione di variabili predittive di rischio di emorragia secondaria sintomatica dopo trombolisi e.v., hanno dato risultati discordanti su un possibile ruolo della terapia con singolo antiaggregante. Più consistente, invece, appare il ruolo di una doppia terapia antiaggregante 55bis. Tuttavia, il trial IST 3 12 ha dimostrato che pazienti con pregressa terapia antiaggregante si giovano della trombolisi e.v. in maniera analoga a quella di pazienti senza pregressa terapia antiaggregante (analisi ordinale: O.R. 1.27, IC 95% vs 1.24, IC 95% ; p = 0.792). Pertanto, si conferma che la pregressa terapia antiaggregante non controindica la trombolisi e.v., ma è consigliabile informare il paziente del maggior rischio emorragico. Storia di patologie del SNC: neoplasia, intervento chirurgico cerebrale o midollare, aneurisma I pochi dati disponibili in letteratura, non evidenziano un maggior rischio di esito clinico peggiore o di complicanza emorragica in pazienti trattati con trombolisi e.v. e patologie del SNC come: interventi per ematoma subdurale o contusione cerebrale (N=8), meningiomi (N=3) o shunt per un idrocefalo normoteso (N=2), 56 o concomitanza di tumori come meningiomi (N=3), colesteatomi (N=1) o tumori paranasali. (N=1) 57 Circa la presenza in storia clinica di aneurismi cerebrali vedi sotto. Aneurisma arterioso, malformazione artero-venosa In un analisi retrospettiva di 236 pazienti trattati con trombolisi e.v., 22 (9.3%) avevano un aneurisma cerebrale non rotto. Emorragia cerebrale post-trombolisi si è verificata nel 14% dei pazienti con aneurismi contro il 19% di quelli senza aneurismi, ed emorragia cerebrale sintomatica si è verificata in nessuno dei pazienti con aneurismi contro il 5% di quelli senza aneurismi. 58 I casi riportati in letteratura di pazienti con malformazioni artero-venose sottoposti a trombolisi e.v. sono troppo pochi 59,60 per poter esprimere un indicazione. Valutare l opportunità di un trattamento i.a. primario. Storia di emorragia intracranica (parenchimale o subaracnoidea) In letteratura sono riportati 3 casi di pazienti con storia di emorragia parenchimale o subaracnoidea sottoposti a trombolisi e.v., 56 senza nessuna complicanza emorragica e in due casi con esito funzionale favorevole. In questi casi è fondamentale valutare il rapporto rischio/beneficio del trattamento, eventualmente tenendo conto anche di condizioni di rischio specifiche come presenza di microemorragie, grave leucoaraiosi o angiopatia amiloide ben evidenziabili con RM multimodale. Gravidanza L'esperienza sull'impiego di rt-pa durante la gravidanza è relativamente limitata. Una revisione sistematica di 172 donne in gravidanza trattate con agenti trombolitici per varie patologie tromboemboliche, ha riportato complicanze emorragiche nell 8% dei casi. 61 In letteratura sono riportati in totale dati su 8 pazienti con ictus in gravidanza trattate con trombolisi e.v., con un solo caso di sanguinamento uterino importante, e con un esito clinico positivo nella maggioranza dei casi. 62 Il rt-pa è una molecola di grosse dimensioni e non passa la placenta, così da non avere effetti teratogeni. Tuttavia, può agire sulla placenta con il rischio potenziale di travaglio prematuro, distacco della placenta o morte del feto 63. Discutere il rischio/beneficio con la paziente e/o i familiari.
16 Pag. 16 di 36 Trombolisi e mestruazione Un sanguinamento in atto è una controindicazione alla terapia trombolitica. Tuttavia, i pochi dati disponibili in letteratura (in tutto 30 pazienti) dimostrano che il rt-pa può essere somministrato in maniera sicura a donne con mestruazione. 64 Le pazienti possono avere un incremento del flusso e possono richiedere una trasfusione (solo 2 pazienti su 30 trattate), in particolare se si è all inizio della mestruazione o la donna ha una storia di dismenorrea. Quindi, informare la paziente e predisporre un eventuale trasfusione. Intervento chirurgico maggiore o trauma maggiore Casi di pazienti con ictus ischemico acuto e recente intervento chirurgico maggiore o recente trauma maggiore non cranico (<14 giorni secondo le linee guida AHA, <3 mesi secondo la licenza EMA) trattati off-label 56,57,65 suggeriscono la possibilità di somministrare trombolisi e.v. dopo valutazione clinica, valutazione del rischio emorragico ed esecuzione di esame di neuroimaging avanzato (TC perfusion, angiotc TSA e intracranica). In tali casi è comunque da preferire la possibilità di trombolisi intrarteriosa (vedi in seguito). Trattamento intrarterioso / endovascolare La trombolisi i.a. farmacologica non offre vantaggi certi rispetto alla trombolisi e.v., come emerso dallo studio RCT SYNTHESIS EXPANSION 23 Le varie tecniche di trombectomia meccanica, eventualmente coadiuvate dall uso di farmaci trombolitici o antiaggreganti, consentono di ottenere elevati tassi di ricanalizzazione. Poiché, come già detto sopra, attualmente la loro superiorità in termini di efficacia e sicurezza rispetto alla trombolisi e.v. non è dimostrata, il loro utilizzo va indirizzato ai seguenti pazienti: - pazienti che non rispondono alla trombolisi e.v. (Rescue Therapy) - pazienti che non possono essere trattati con trombolisi e.v. (trombolisi i.a. primaria). Si configurano, pertanto, i seguenti scenari (tabella 4) Tabella 4. Trattamenti intrarteriosi. Criteri di inclusione Secondari Dopo trombolisi e.v. a dose piena (rescue) in caso di punteggio NIHSS 10, con occlusione di arteria intracranica (MCA, ACA, PCA, basilare, vertebrale), con/senza concomitante occlusione di arteria extracranica (carotide interna o vertebrale) documentata da EcoDoppler, AngioTC o AngioRM, eseguite prima o dopo la trombolisi e.v. Primari Insorgenza dell ictus > 4.5 ore Intervento chirurgico maggiore o grave trauma recente (< 3 mesi) Paziente in terapia anticoagulante orale con farmaci anti-vit K e con INR > 1.7 Paziente in terapia anticoagulante con eparine a basso peso molecolare
17 Pag. 17 di 36 Neoplasia con aumentato rischio emorragico; Storia di emorragia cerebrale o subaracnoidea Grave epatopatia, compresa insufficienza epatica, cirrosi, ipertensione portale (varici esofagee), epatite attiva Retinopatia emorragica Alto rischio emorragico per comorbidità Recenti (< 10 giorni) massaggio cardiaco esterno traumatico, parto, puntura di vaso sanguigno non comprimibile (es. vena succlavia o giugulare) Malattia ulcerosa del tratto gastroenterico (<3mesi) Trattamento RESCUE (trattamento i.a. successivo a trombolisi e.v. a dose piena) La combinazione di trombolisi e.v. e trombectomia non si accompagna ad un incremento del rischio delle complicanze emorragiche rispetto al solo trattamento e.v. 24,66,66bis In uno studio caso-controllo su pazienti con occlusione di carotide interna intracranica, ACM, arteria basilare o ACP, non responders alla trombolisi e.v come evidenziato con il doppler transcranico, la combinazione di trombolisi e.v. con trombectomia ha consentito di raggiungere tassi di ricanalizzazione significativamente più alti rispetto alla sola trombolisi e.v. (a 12 ore: 45.2% versus 18.1%, p=0.002; a 24 ore: 46.3% versus 25.3%, p=0.016 ). Inoltre, a 3 mesi il 40% dei pazienti trattati con approccio combinato era indipendente contro il 14.9% dei pazienti trattati con sola trombolisi e.v. (p = 0.012), mentre la mortalità nei due gruppi era simile (50% vs 35.8%, p=0.154). 67 La nostra esperienza locale in pazienti con occlusione di carotide interna, ACM o arteria basilare selezionati con neuroimmagini avanzate trattati con trombolisi e.v. seguita da trombectomia meccanica (Rescue therapy) ha dimostrato una maggiore efficacia di questa terapia rispetto alla sola trombolisi e.v. nei pazienti a maggior gravità clinica, in una casistica modenese in collaborazione con il Karolinska Institute di Stoccolma. 66bis Quindi, il paziente sottoposto a trombolisi e.v. che entro la fine dell infusione di rt-pa presenta un punteggio NIHSS 10, 29 con occlusione di arteria intracranica (MCA, ACA, PCA, basilare, vertebrale) con/senza concomitante occlusione di arteria extracranica (carotide interna o vertebrale), documentate da EcoDoppler o AngioTC o AngioRM, eseguite prima o dopo la trombolisi e.v., è eleggibile ad un trattamento endoarterioso secondario (paziente non-responder alla terapia trombolitica endovenosa). Se si verifica che l intervallo di tempo tra fine della trombolisi endovenosa e inizio del trattamento endoarterioso sia superiore a 90 minuti, è opportuno prima della procedura una TC encefalo o in casi selezionati ripetere la TC perfusion o RMN encefalo.
18 Pag. 18 di 36 Trattamenti endoarteriosi in caso di presenza di criteri assoluti di esclusione dalla trombolisi e.v. In presenza di alcuni dei criteri di esclusione dalla trombolisi e.v. riportati in tabella 2, si può prendere in considerazione l opzione endoarteriosa primaria Insorgenza dell ictus > 4.5 ore Come visto in precedenza, studi in aperto di asportazione meccanica del trombo hanno suggerito la possibilità di un intervento meccanico fino a 8 ore dall esordio dei sintomi, ma Il trial MR RESCUE non ha dimostrato la superiorità della trombectomia meccanica (con sistema MERCI o con PENUMBRA) rispetto al trattamento standard entro 8 ore dall esordio dell ictus in pazienti con area di penombra ischemica salvabile. 9 Quindi, in pazienti con ictus esordito oltre le 4.5 ore, l opzione endoarteriosa va realizzata preferibilmente entro un massimo di 6 ore dall esordio dei sintomi, che significa inizio della procedura possibilmente entro 5 ore dall esordio. Se si prevede che i tempi d inizio procedura siano superiori alle 5 ore dall esordio dei sintomi, è opportuno evidenziare la presenza di mismatch alla RM DW-PW o alla ptc. In presenza di occlusione di rami arteriosi distali si può valutare l opportunità di somministrare agenti trombolitici per via intra-arteriosa. Intervento chirurgico maggiore o grave trauma recente In pazienti con ictus ischemico acuto e recente intervento chirurgico maggiore o recente trauma maggiore non cranico (<14 giorni secondo le linee guida AHA, <3 mesi per EMA), dopo valutazione clinica e valutazione del rischio emorragico, può essere preso in considerazione il trattamento i.a. 41,68 Pazienti in terapia anticoagulante orale con farmaco a-vk e INR >1.7. In questi pazienti è possibile il trattamento i.a., 68 previa valutazione del rapporto rischi/benefici della procedura. Paziente in terapia con anticoagulante diretto (NAO) Ad oggi, in letteratura sono stati pubblicati tre casi clinici di pazienti con ictus in terapia con dabigatran trattati con trombectomia meccanica, con ricanalizzazione raggiunta entro un massimo di 3.5 ore dall esordio dei sintomi. 68bis, 68ter Tutti e tre hanno avuto esito clinico favorevole, senza complicanze emorragiche. In tutti i casi l aptt prima del trattamento era nel range di normalità. Paziente in terapia anticoagulante con eparine a basso peso molecolare Non ci sono dati di letteratura sull esito di pazienti in terapia con eparine a basso peso molecolare prima dell ictus e sottoposti a trattamenti endoarteriosi. Tuttavia, laddove possibile è ragionevole valutare in questi pazienti l opportunità di un intervento i.a. meccanico primario Rimanenti criteri Per i rimanenti criteri di esclusione dalla trombolisi e.v. come: neoplasia con aumentato rischio emorragico; grave epatopatia, compresa insufficienza epatica, cirrosi, ipertensione portale (varici esofagee), epatite attiva; retinopatia emorragica; alto rischio emorragico per comorbidità; recenti (< 10 giorni) massaggio cardiaco esterno traumatico, parto, puntura di vaso sanguigno non comprimibile (es. vena succlavia o giugulare); malattia ulcerosa del tratto gastroenterico (< 3 mesi),
19 Pag. 19 di 36 non esistono dati di letteratura su trattamenti i.a. Tuttavia, è ragionevole valutare individualmente il rapporto rischio/benefico di un intervento i.a. meccanico che come tale comporta un limitato rischio emorragico. Utilizzo delle neuroimmagini avanzate Studi di coorte sull utilizzo di RM multimodale (mrm), che comprende almeno sequenze in diffusione e perfusione (DW e PW) e studio angiografico (angiorm), o di TC multimodale (mtc), che comprende studio di perfusione (ptc) e studio angiografico (angiotc), hanno evidenziato la fattibilità e la sicurezza di entrambi gli approcci e il loro valore nell aiutare a meglio definire il tessuto cerebrale salvabile, in particolare in presenza di intervalli di tempo dall esordio dei sintomi superiori alle 4.5 ore. 69 Il limite principale di queste metodiche diagnostiche è al momento la mancanza di standardizzazione dei criteri di acquisizione delle immagini, oltre che di definizione operativa di penombra. 10,70-72 Altro importante limite è che i trial randomizzati che hanno utilizzato queste metodiche per identificare predittori di esito o per selezionare i pazienti da sottoporre a trombolisi e.v. o a placebo, hanno dato risultati non univoci e non pienamente convincenti. Il trial EPITHET, 10 che ha randomizzato 101 pazienti a trattamento con rt-pa o placebo fra 3 e 6 ore dall esordio dei sintomi, ha evidenziato che in presenza di mismatch fra RM-DW e RM-PW il trattamento con rt-pa correlava con maggior incidenza di riperfusione ma non con una minor crescita di volume della lesione finale, end-point primario dello studio. Il campione numericamente limitato arruolato nello studio è il motivo principale per il non raggiungimento dell end-point. Il trial DIAS 2 ha randomizzato a trattamento con desmoteplase 90µg/kg (N=57) o 125 µg/kg (N=66) o con placebo (N=63), 186 pazienti con tessuto ischemico a rischio evidenziato con RM- DW/PW o con ptc fra 3 e 9 ore dall esordio dei sintomi. Una risposta clinica positiva a 3 mesi (miglioramento di 8 o più punti alla NIHSS o punteggio NIHSS finale di 0-1 e mrs 0-2 e Barthel Index ) è stata raggiunta rispettivamente dal 47%, 36% e 46% dei pazienti, mentre la trasformazione emorragica sintomatica si è verificata nel 3.5%, 4.5% e 0% dei casi e la mortalità rispettivamente nel 5%, 21% e 6% dei pazienti. 73 Pertanto il trial DIAS 2 non ha confermato i risultati promettenti che erano stati ottenuti nei trial pilota DIAS 74 e DEDAS, 75 ma i pazienti randomizzati nel DIAS 2 sono decisamente diversi da quelli randomizzati nei due precedenti studi (punteggio NIHSS basale più basso, minor volume del core ischemico e del mismatch e minor incidenza di occlusioni intracraniche), il che spiega l alta incidenza di risultato clinico positivo dei pazienti placebo. Quindi, i dati attualmente a disposizione porterebbero a non raccomandare l uso routinario di mrm o mtc per la selezione di tutti i pazienti da sottoporre a trombolisi entro le 4.5 ore dall esordio dei sintomi, mentre sono certamente utili per selezionare pazienti che possano giovarsi della trombolisi dopo le 4.5 ore. 76,77 Tra i criteri utilizzati per selezionare i pazienti da avviare in urgenza allo studio con il neuroimaging avanzato c è la gravità clinica, considerando in particolare i pazienti con NIHSS 10, perché, come detto in precedenza, hanno una probabilità superiore al 90% di avere un occlusione di una
20 Pag. 20 di 36 principale arteria extra- o intra-cranica. 29 In collaborazione con il servizio di Neuroradiologia e con la Medicina d Urgenza-Pronto Soccorso, tenendo in considerazione i dati di letteratura più recenti, la Clinica Neurologica del Nuovo Ospedale S.Agostino-Estense ha concordato l utilizzo e l ottimizzazione delle neuroimmagini avanzate, per consentire l esecuzione di tali indagini solo nei casi in cui tali approfondimenti possano portare un reale contributo alla comprensione del quadro clinico ed emodinamico e di conseguenza una ripercussione pratica sul trattamento. Sono previsti due scenari: Trombolisi on-label: NIHSS <10, TC encefalo senza iperdensità dei vasi e senza segni precoci, o comunque con ASPECT >7: no imaging avanzato, il paziente viene sottoposto a trombolisi e.v. standard (si esegue AngioTC solo se esiste dubbio clinico di ictus del circolo posteriore) NIHSS >10 o iperdensità vasale alla TC basale, TC encefalo completata da AngioTC vasi collo e intracranici e TC perfusion, quest ultima non sempre necessaria se clinicamente è chiaro che si tratta di un ictus del circolo posteriore. Trombolisi off-label: (>4.5 h, ictus al risveglio o non databile, ecc.) il paziente esegue TC encefalo, AngioTC vasi collo e intracranici e TC perfusion, e se il mismatch è favorevole, viene sottoposto a trombolisi e.v. o i.a. In casi selezionati o all interno di trial clinici o nei casi vi siano controindicazioni note all esecuzione della AngioTC e TC perfusione (es. insufficienza renale, allergia al mezzo di contrasto iodato) il paziente può essere studiato con RMN encefalo (a seconda dei casi: protocollo minimo: DWI, FLAIR assiale, angiorm intracranica; protocollo esteso: DWI, PWI, FLAIR assiale, T2 gradient Echo, angiorm extra ed intracranica) Procedura applicativa Le modifiche alla procedura applicativa rispetto al protocollo precedente prendono spunto dalle indicazioni fornite dallo studio europeo SITS-WATCH, che si pone l obiettivo di raggiungere nei centri SITS un tempo door-to-needle inferiore ai 40 minuti. Fase pre-ospedaliera Il 118 in caso di sospetto ictus contatta direttamente il medico di guardia della Neurologia (32545) e/o quello della Stroke Unit (32549, disponibile dalle 9 alle 14.30, al momento), e in base alla discussione del caso si attiverà il Codice Stroke. Il Neurologo di guardia (o della Stroke Unit) raccoglie già al telefono con l equipaggio del 118 tutti i dati salienti del paziente (in particolare nome e cognome, ora di esordio dei sintomi, età, gravità clinica, precedenti anamnestici, storia farmacologica e terapia assunta, grado di autonomia precedente l evento con calcolo indicativo della mrs) utilizzando l apposito modulo di raccolta dati, sotto riportato (Allegato 1), unitamente al numero di telefono di un parente a conoscenza dello stato di salute del paziente (se possibile, il parente accompagna il paziente in ambulanza) e richiede il tempo stimato di arrivo all ospedale HUB. In particolare non sussistendo più un criterio di esclusione legato all età è molto importante individuare pazienti non autosufficienti (motori e/o cognitivi), al fine di evitare una attivazione impropria del codice stroke ed evitare la centralizzazione al centro Hub di Baggiovara.
Cosa dicono le Linee Guida? Dr Vincenzo Lucivero Stroke Unit UOC Neurologia Ospedale Mons. Dimiccoli Barletta
 Cosa dicono le Linee Guida? Dr Vincenzo Lucivero Stroke Unit UOC Neurologia Ospedale Mons. Dimiccoli Barletta Trombolisi endovenosa con rt-pa OR per esito favorevole a 3 mesi nei pazienti trattati con
Cosa dicono le Linee Guida? Dr Vincenzo Lucivero Stroke Unit UOC Neurologia Ospedale Mons. Dimiccoli Barletta Trombolisi endovenosa con rt-pa OR per esito favorevole a 3 mesi nei pazienti trattati con
Trombolisi sistemica: l evoluzione dei criteri di inclusione. Dr.ssa Raffaella Valenti Ospedale S. Stefano, Prato ASL Toscana Centro
 Trombolisi sistemica: l evoluzione dei criteri di inclusione Dr.ssa Raffaella Valenti Ospedale S. Stefano, Prato ASL Toscana Centro Firenze 7 Aprile 2018 Trombolisi sistemica: l evoluzione dei criteri
Trombolisi sistemica: l evoluzione dei criteri di inclusione Dr.ssa Raffaella Valenti Ospedale S. Stefano, Prato ASL Toscana Centro Firenze 7 Aprile 2018 Trombolisi sistemica: l evoluzione dei criteri
Il Codice Ictus Gestione della vasculopatia cerebrale ischemica in emergenza/urgenza
 II Congresso Interregionale SIMEU Abruzzo Molise ITINERARI IN EMERGENZA URGENZA Il Codice Ictus Gestione della vasculopatia cerebrale ischemica in emergenza/urgenza Anastasia Drudi U.O.C. di Medicina e
II Congresso Interregionale SIMEU Abruzzo Molise ITINERARI IN EMERGENZA URGENZA Il Codice Ictus Gestione della vasculopatia cerebrale ischemica in emergenza/urgenza Anastasia Drudi U.O.C. di Medicina e
Terapia della fase acuta dello stroke ischemico. Silvia Manetti U.O. Medicina Generale Ospedale del Casentino
 Terapia della fase acuta dello stroke ischemico Silvia Manetti U.O. Medicina Generale Ospedale del Casentino Rete tempo-dipendente TIME IS BRAIN E stata istituita una rete tempo dipendente. Fibrinolisi
Terapia della fase acuta dello stroke ischemico Silvia Manetti U.O. Medicina Generale Ospedale del Casentino Rete tempo-dipendente TIME IS BRAIN E stata istituita una rete tempo dipendente. Fibrinolisi
DIAGNOSTICA NEURORADIOLOGICA E TERAPIA ENDOVASCOLARE DELL ICTUS ISCHEMICO ACUTO. Andrea Saletti
 DIAGNOSTICA NEURORADIOLOGICA E TERAPIA ENDOVASCOLARE DELL ICTUS ISCHEMICO ACUTO Andrea Saletti Responsabile Modulo Dipartimentale di Neuroradiologia Interventistica Dipartimento di Neuroscienze e Riabilitazione
DIAGNOSTICA NEURORADIOLOGICA E TERAPIA ENDOVASCOLARE DELL ICTUS ISCHEMICO ACUTO Andrea Saletti Responsabile Modulo Dipartimentale di Neuroradiologia Interventistica Dipartimento di Neuroscienze e Riabilitazione
Maria Antonietta Lepore Indagini sperimentali sui nuovi anticoagulanti orali. Meccanismo di azione e interazioni farmacologiche
 A06 Maria Antonietta Lepore Indagini sperimentali sui nuovi anticoagulanti orali Meccanismo di azione e interazioni farmacologiche Copyright MMXV Aracne editrice int.le S.r.l. www.aracneeditrice.it info@aracneeditrice.it
A06 Maria Antonietta Lepore Indagini sperimentali sui nuovi anticoagulanti orali Meccanismo di azione e interazioni farmacologiche Copyright MMXV Aracne editrice int.le S.r.l. www.aracneeditrice.it info@aracneeditrice.it
Dott. Antonio Latorre Dirigente Medico I livello UOSD Stroke Unit Ospedale Civile di Pescara
 Dott. Antonio Latorre Dirigente Medico I livello UOSD Stroke Unit Ospedale Civile di Pescara Le linee guida internazionali in una realtà periferica Green et al. TIPS24:402, 2003 Riperfusione E dimostrato
Dott. Antonio Latorre Dirigente Medico I livello UOSD Stroke Unit Ospedale Civile di Pescara Le linee guida internazionali in una realtà periferica Green et al. TIPS24:402, 2003 Riperfusione E dimostrato
30 MARZO 2019 L URGENZA IN EMERGENCY ROOM
 30 MARZO 2019 ICTUS CEREBRALE: PERCORSO TEMPO-DIPENDENTE L URGENZA IN EMERGENCY ROOM Dr. Eduardo Quartarolo S.O.C. Pronto Soccorso e Medicina di Urgenza EPIDEMIOLOGIA L ictus costituisce la 2 causa di
30 MARZO 2019 ICTUS CEREBRALE: PERCORSO TEMPO-DIPENDENTE L URGENZA IN EMERGENCY ROOM Dr. Eduardo Quartarolo S.O.C. Pronto Soccorso e Medicina di Urgenza EPIDEMIOLOGIA L ictus costituisce la 2 causa di
Ictus Acuto: Fase di Ospedalizzazione (Diagnosi) Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento
 Ictus Acuto: Fase di Ospedalizzazione (Diagnosi) Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento L'approccio clinico al paziente con sospetto ictus cerebrale che arriva in ospedale deve
Ictus Acuto: Fase di Ospedalizzazione (Diagnosi) Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento L'approccio clinico al paziente con sospetto ictus cerebrale che arriva in ospedale deve
Ictus acuto: fase di ospedalizzazione
 Raccomandazioni e Sintesi 79 Il testo completo delle Linee Guida è disponibile sul sito www.iso-spread.it Codice QR Capitolo 9 Ictus acuto: fase di ospedalizzazione Raccomandazione 9.1 Grado A Il trattamento
Raccomandazioni e Sintesi 79 Il testo completo delle Linee Guida è disponibile sul sito www.iso-spread.it Codice QR Capitolo 9 Ictus acuto: fase di ospedalizzazione Raccomandazione 9.1 Grado A Il trattamento
RETE DI 1 LIVELLO STROKE UNIT DI BASE
 RETE DI 1 LIVELLO STROKE UNIT DI BASE La rete di I livello per l assitenza all ictus ischemico in fase acuta, dati i tempi strettissimi di intervento, deve essere strutturata in modo capillare sul territorio
RETE DI 1 LIVELLO STROKE UNIT DI BASE La rete di I livello per l assitenza all ictus ischemico in fase acuta, dati i tempi strettissimi di intervento, deve essere strutturata in modo capillare sul territorio
Le terapie dell ictus in fase acuta: la trombectomia meccanica Moderano Anselmo Campagna, Salvatore Ferro
 Giornata Mondiale Ictus Vedo, riconosco, chiamo Il riconoscimento precoce e tempestivo dei sintomi dell ictus cerebrale Campagna regionale di informazione e sensibilizzazione Introducono Kyriakoula Petropulacos
Giornata Mondiale Ictus Vedo, riconosco, chiamo Il riconoscimento precoce e tempestivo dei sintomi dell ictus cerebrale Campagna regionale di informazione e sensibilizzazione Introducono Kyriakoula Petropulacos
Progetto Tempore: 15 anni dopo. Prospettive nei traumi e nelle cerebrovasculopatie
 Progetto Tempore: 15 anni dopo. Prospettive nei traumi e nelle cerebrovasculopatie Tavola Rotonda: Prospettive - Sviluppi - Confronto interregionale Torino 13 giugno 2012 Marco De Mattei S.C. Neurologia
Progetto Tempore: 15 anni dopo. Prospettive nei traumi e nelle cerebrovasculopatie Tavola Rotonda: Prospettive - Sviluppi - Confronto interregionale Torino 13 giugno 2012 Marco De Mattei S.C. Neurologia
Trombolisi sistemica Safety e complicanze
 Scuola Superiore di Neurologia IV CORSO Nuovi sviluppi nel trattamento acuto dell'ictus ischemico Genova, 16-17 febbraio 2016 Trombolisi sistemica Safety e complicanze Danilo Toni UTN di II livello - Facoltà
Scuola Superiore di Neurologia IV CORSO Nuovi sviluppi nel trattamento acuto dell'ictus ischemico Genova, 16-17 febbraio 2016 Trombolisi sistemica Safety e complicanze Danilo Toni UTN di II livello - Facoltà
Il paziente fragile in Cardiologia Torino, 11 maggio Dott.sa M.Anselmino S.C. Cardiologia Ospedale «G.Bosco» Torino
 Il paziente fragile in Cardiologia Torino, 11 maggio 2019 CHIUSURA DELL AURICOLA SX EFFICACIA E SICUREZZA DELLA PROCEDURA. PRESENTAZIONE CASISTICA DEL NOSTRO CENTRO Dott.sa M.Anselmino S.C. Cardiologia
Il paziente fragile in Cardiologia Torino, 11 maggio 2019 CHIUSURA DELL AURICOLA SX EFFICACIA E SICUREZZA DELLA PROCEDURA. PRESENTAZIONE CASISTICA DEL NOSTRO CENTRO Dott.sa M.Anselmino S.C. Cardiologia
Fase intraospedaliera: reti e percorsi Parte medica
 Fase intraospedaliera: reti e percorsi Parte medica Fase intraospedaliera precoce Ruolo degli operatori e rispetto dei tempi Trombolisi sistemica o endovascolare? Stroke Unit vs Neurologia d Urgenza Riabilitazione
Fase intraospedaliera: reti e percorsi Parte medica Fase intraospedaliera precoce Ruolo degli operatori e rispetto dei tempi Trombolisi sistemica o endovascolare? Stroke Unit vs Neurologia d Urgenza Riabilitazione
IL PERCORSO DIAGNOSTICO TERAPEUTICO ASSISTENZIALE ICTUS
 IL PERCORSO DIAGNOSTICO TERAPEUTICO ASSISTENZIALE ICTUS VALERIA TUGNOLI (Direttore Neurologia Ospedale di Cona) ANDREA SALETTI (Direttore Facente Funzione Neuroradiologia Ospedale di Cona) ADELINA RICCIARDELLI
IL PERCORSO DIAGNOSTICO TERAPEUTICO ASSISTENZIALE ICTUS VALERIA TUGNOLI (Direttore Neurologia Ospedale di Cona) ANDREA SALETTI (Direttore Facente Funzione Neuroradiologia Ospedale di Cona) ADELINA RICCIARDELLI
CRITERI DI INCLUSIONE ED ESCLUSIONE ALLA TROMBOLISI VENOSA. Pistoia, 30 marzo 2019 Chiara Menichetti
 CRITERI DI INCLUSIONE ED ESCLUSIONE ALLA TROMBOLISI VENOSA Pistoia, 30 marzo 2019 Chiara Menichetti Criteri iniziali mutuati dalla letteratura di area cardiologica e da altre pubblicazioni di scienza di
CRITERI DI INCLUSIONE ED ESCLUSIONE ALLA TROMBOLISI VENOSA Pistoia, 30 marzo 2019 Chiara Menichetti Criteri iniziali mutuati dalla letteratura di area cardiologica e da altre pubblicazioni di scienza di
Sinossi Studio MAS TITOLO DELLO STUDIO CODICE DELLO STUDIO
 Sinossi Studio MAS TITOLO DELLO STUDIO CODICE DELLO STUDIO SPONSOR BACKGROUND E RAZIONALE Misura dei livelli di anticoagulazione in pazienti con fibrillazione atriale in trattamento con farmaci anticoagulanti
Sinossi Studio MAS TITOLO DELLO STUDIO CODICE DELLO STUDIO SPONSOR BACKGROUND E RAZIONALE Misura dei livelli di anticoagulazione in pazienti con fibrillazione atriale in trattamento con farmaci anticoagulanti
Neuroimmagini nell ictus acuto
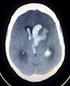 Neuroimmagini nell ictus acuto Enrico Fainardi Unità Operativa di Neuroradiologia, Dipartimento di Neuroscienze e Riabilitazione, Azienda Ospedaliero-Universitaria, Arcispedale S. Anna, Ferrara Ischemia
Neuroimmagini nell ictus acuto Enrico Fainardi Unità Operativa di Neuroradiologia, Dipartimento di Neuroscienze e Riabilitazione, Azienda Ospedaliero-Universitaria, Arcispedale S. Anna, Ferrara Ischemia
L embolia polmonare: diagnosi e trattamento
 Eventi tromboembolici nel paziente neoplastico L embolia polmonare: diagnosi e trattamento Valbusa F. U.O. Medicina Generale Ospedale Sacro Cuore - Don Calabria Negrar www.escardio.org/guidelines Fattori
Eventi tromboembolici nel paziente neoplastico L embolia polmonare: diagnosi e trattamento Valbusa F. U.O. Medicina Generale Ospedale Sacro Cuore - Don Calabria Negrar www.escardio.org/guidelines Fattori
Classificazioni dell ictus. Carmelo Labate SC Neurologia AO Ordine Mauriziano Torino
 Classificazioni dell ictus Carmelo Labate SC Neurologia AO Ordine Mauriziano Torino Classificazioni dell ictus Ictus ischemico (80%) Ictus emorragico (20 %) Emorragia cerebrale Ematoma intracerebrale ESA
Classificazioni dell ictus Carmelo Labate SC Neurologia AO Ordine Mauriziano Torino Classificazioni dell ictus Ictus ischemico (80%) Ictus emorragico (20 %) Emorragia cerebrale Ematoma intracerebrale ESA
PREVENZIONE SECONDARIA
 PREVENZIONE SECONDARIA dell ictus ischemico N. Lovera, Neurologia, Ospedale G. Bosco Dalla malattia al..futuro Consapevolezza Pregiudizi Affollamento terapeutico Pericolosità dei farmaci Identificazione
PREVENZIONE SECONDARIA dell ictus ischemico N. Lovera, Neurologia, Ospedale G. Bosco Dalla malattia al..futuro Consapevolezza Pregiudizi Affollamento terapeutico Pericolosità dei farmaci Identificazione
Chirurgia EndoVascolare Accesso Femorale e Brachiale
 Chirurgia EndoVascolare Accesso Femorale e Brachiale PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT Ecocolor PTA E STENT Ecocolor PTA E STENT PTA E STENT
Chirurgia EndoVascolare Accesso Femorale e Brachiale PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT PTA E STENT Ecocolor PTA E STENT Ecocolor PTA E STENT PTA E STENT
La fibrinolisi nello stroke: indicazioni e risultati. Dr.ssa Francesca Roman Pezzella A.O. San Camillo Forlanini Roma
 La fibrinolisi nello stroke: indicazioni e risultati Dr.ssa Francesca Roman Pezzella A.O. San Camillo Forlanini Roma FARMACI TROMBOLITICI NELL ICTUS ISCHEMICO ACUTO STREPTOKINASI UROKINASI PROUROKINASI
La fibrinolisi nello stroke: indicazioni e risultati Dr.ssa Francesca Roman Pezzella A.O. San Camillo Forlanini Roma FARMACI TROMBOLITICI NELL ICTUS ISCHEMICO ACUTO STREPTOKINASI UROKINASI PROUROKINASI
Trombolisi endovenosa dopo infusione di idarucizumab in pazienti in terapia con dabigatran: casi personali e revisione della letteratura
 USL UMBRIA 1 U.O NEUROLOGIA CENTRO ICTUS OSP. GUBBIO E GUALDO T. Trombolisi endovenosa dopo infusione di idarucizumab in pazienti in terapia con dabigatran: casi personali e revisione della letteratura
USL UMBRIA 1 U.O NEUROLOGIA CENTRO ICTUS OSP. GUBBIO E GUALDO T. Trombolisi endovenosa dopo infusione di idarucizumab in pazienti in terapia con dabigatran: casi personali e revisione della letteratura
Scuola di Specializzazione in Medicina Interna. Direttore: Prof. Paolo Martelletti
 Scuola di Specializzazione in Medicina Interna Direttore: Prof. Paolo Martelletti TERAPIA ANTICOAGULANTE: COME MUOVERSI? Dott. M. Luciani Dott. V. Spuntarelli Pagina 2 ANTICOAGULANTI DISPONIBILI EPARINA
Scuola di Specializzazione in Medicina Interna Direttore: Prof. Paolo Martelletti TERAPIA ANTICOAGULANTE: COME MUOVERSI? Dott. M. Luciani Dott. V. Spuntarelli Pagina 2 ANTICOAGULANTI DISPONIBILI EPARINA
PROFILASSI ANTITROMBOTICA IN CHIRURGIA GENERALE
 CHIRURGIA GENERALE MAGGIORE (tutti gli interventi di durata > 30 minuti o di chirurgia addominale) TIPO DI PATOLOGIA TIPO DI CHIRURGIA MIRE (tutti gli interventi di durata < 30 minuti, esclusa la chirurgia
CHIRURGIA GENERALE MAGGIORE (tutti gli interventi di durata > 30 minuti o di chirurgia addominale) TIPO DI PATOLOGIA TIPO DI CHIRURGIA MIRE (tutti gli interventi di durata < 30 minuti, esclusa la chirurgia
TROMBOLISI LOCOREGIONALE NELL ICTUS ISCHEMICO Costruzione di un percorso HUB-SPOKE
 TROMBOLISI LOCOREGIONALE NELL ICTUS ISCHEMICO Costruzione di un percorso HUB-SPOKE Ictus ischemico in numeri Thrift Global stroke statistic 2014 2 CAUSA DI MORTE 3 CAUSA DI DISABILITA Ictus ischemico in
TROMBOLISI LOCOREGIONALE NELL ICTUS ISCHEMICO Costruzione di un percorso HUB-SPOKE Ictus ischemico in numeri Thrift Global stroke statistic 2014 2 CAUSA DI MORTE 3 CAUSA DI DISABILITA Ictus ischemico in
Deficit neurologici focali
 II Congresso Nazionale ANEU Algoritmi decisionali in Neurologia d Urgenza Vibo Valentia, 18-20 Novembre 2016 Deficit neurologici focali Danilo Toni UTN di II livello e Neurologia d Urgenza Facoltà di Medicina
II Congresso Nazionale ANEU Algoritmi decisionali in Neurologia d Urgenza Vibo Valentia, 18-20 Novembre 2016 Deficit neurologici focali Danilo Toni UTN di II livello e Neurologia d Urgenza Facoltà di Medicina
Le complicanze tromboemboliche nella fibrillazione atriale trattata con cardioversione elettrica Dott.
 25-05-2018 Le complicanze tromboemboliche nella fibrillazione atriale trattata con cardioversione elettrica Dott.ssa Ernesta Dores La maggior parte degli ictus cerebrali che insorgono in pazienti con fibrillazione
25-05-2018 Le complicanze tromboemboliche nella fibrillazione atriale trattata con cardioversione elettrica Dott.ssa Ernesta Dores La maggior parte degli ictus cerebrali che insorgono in pazienti con fibrillazione
Il farmacista nel percorso ictus. L attacco ischemico transitorio: «angina del cervello» XXXXXXXXX XXXXXX
 Il farmacista nel percorso ictus L attacco ischemico transitorio: «angina del cervello» XXXXXXXXX XXXXXX Che cos è un TIA? Definizione classica: improvvisa comparsa di segni e/o sintomi riferibili a deficit
Il farmacista nel percorso ictus L attacco ischemico transitorio: «angina del cervello» XXXXXXXXX XXXXXX Che cos è un TIA? Definizione classica: improvvisa comparsa di segni e/o sintomi riferibili a deficit
IL TRATTAMENTO IN URGENZA-
 II Congresso AINAT Sicilia Catania 16-17-18 Novembre 2017 IL TRATTAMENTO IN URGENZA- EMERGENZA, DAL TERRITORIO ALLA STROKE UNIT Dott.ssa Maria Giovanna Pennisi U. O. C. Neurologia Azienda ospedaliera per
II Congresso AINAT Sicilia Catania 16-17-18 Novembre 2017 IL TRATTAMENTO IN URGENZA- EMERGENZA, DAL TERRITORIO ALLA STROKE UNIT Dott.ssa Maria Giovanna Pennisi U. O. C. Neurologia Azienda ospedaliera per
Dott. Francesco De Santis Chirurgia Vascolare e Toracica
 Riunione Angio-radio radio-chirurgica (05/10/04) Indicazioni alla fibrinolisi Dott. Francesco De Santis Chirurgia Vascolare e Toracica Ruolo della fibrinolisi nel trattamento delle ischemie acute degli
Riunione Angio-radio radio-chirurgica (05/10/04) Indicazioni alla fibrinolisi Dott. Francesco De Santis Chirurgia Vascolare e Toracica Ruolo della fibrinolisi nel trattamento delle ischemie acute degli
European Heart Journal (2010)
 European Heart Journal (2010) Definizione Aritmia Cardiaca che presenta le seguenti caratteristiche: 1) assoluta irregolarità degli intervalli RR 2) Assenza di una onda P identificabile (talvolta può essere
European Heart Journal (2010) Definizione Aritmia Cardiaca che presenta le seguenti caratteristiche: 1) assoluta irregolarità degli intervalli RR 2) Assenza di una onda P identificabile (talvolta può essere
La sorveglianza dei pazienti in Terapia Anticoagulante Orale. Indicazioni alla Terapia Anticoagulante Orale. Dott Daniela Poli 17 giugno 2008
 La sorveglianza dei pazienti in Terapia Anticoagulante Orale Indicazioni alla Terapia Anticoagulante Orale Dott Daniela Poli 17 giugno 2008 Indicazione Protesi valvolari cardiache Intervallo terapeutico
La sorveglianza dei pazienti in Terapia Anticoagulante Orale Indicazioni alla Terapia Anticoagulante Orale Dott Daniela Poli 17 giugno 2008 Indicazione Protesi valvolari cardiache Intervallo terapeutico
GESTIONE OSPEDALIERA DELL ICTUS ISCHEMICO OSPEDALE SANDRO PERTINI
 GESTIONE OSPEDALIERA DELL ICTUS ISCHEMICO DOTT SSA FPAGLIA DOTT.SSA F.PAGLIA OSPEDALE SANDRO PERTINI Stroke Team ED Doctor Diagnosi clinica i «imaging» Gestione clinica Terapia ancillare Terapia eziologica
GESTIONE OSPEDALIERA DELL ICTUS ISCHEMICO DOTT SSA FPAGLIA DOTT.SSA F.PAGLIA OSPEDALE SANDRO PERTINI Stroke Team ED Doctor Diagnosi clinica i «imaging» Gestione clinica Terapia ancillare Terapia eziologica
Percorso Diagnostico Terapeutico dell Ictus Cerebrale
 Percorso Diagnostico Terapeutico dell Ictus Cerebrale Rev. 00/RM Del 23/02/2017 Approvata da: Comitato Rischio Clinico Verificato da: Direttore Sanitario Aziendale Dr. Giuseppe Drago Autorizzato alla diffusione
Percorso Diagnostico Terapeutico dell Ictus Cerebrale Rev. 00/RM Del 23/02/2017 Approvata da: Comitato Rischio Clinico Verificato da: Direttore Sanitario Aziendale Dr. Giuseppe Drago Autorizzato alla diffusione
Le demenze vascolari riconoscono come momento fisiopatologico comune un danno cerebrale di natura vascolare (ischemico, ipossico, emorragico), che si
 DEMENZE VASCOLARI Le demenze vascolari riconoscono come momento fisiopatologico comune un danno cerebrale di natura vascolare (ischemico, ipossico, emorragico), che si manifesta clinicamente con un quadro
DEMENZE VASCOLARI Le demenze vascolari riconoscono come momento fisiopatologico comune un danno cerebrale di natura vascolare (ischemico, ipossico, emorragico), che si manifesta clinicamente con un quadro
Ruolo della RM nella validazione del Test VerifyNow nei pazienti sottoposti a trattamento endovascolare
 Alma Mater Studiorum Università degli Studi di Bologna SCUOLA DI MEDICINA E CHIRURGIA Master in Radiologia Vascolare Interventistica e Neuroradiologia Ruolo della RM nella validazione del Test VerifyNow
Alma Mater Studiorum Università degli Studi di Bologna SCUOLA DI MEDICINA E CHIRURGIA Master in Radiologia Vascolare Interventistica e Neuroradiologia Ruolo della RM nella validazione del Test VerifyNow
Sessione 3.1 Il controllo farmacologico
 Modulo 3 La prevenzione secondaria Sessione 3.1 Il controllo farmacologico durata: 30 min. 0 di 11 Obiettivi di apprendimento della sessione conoscere le tecniche di controllo farmacologico a LT descrivere
Modulo 3 La prevenzione secondaria Sessione 3.1 Il controllo farmacologico durata: 30 min. 0 di 11 Obiettivi di apprendimento della sessione conoscere le tecniche di controllo farmacologico a LT descrivere
II CORSO INTERAZIENDALE DI FORMAZIONE SULLE MALATTIE CEREBROVASCOLARI Responsabile scientifico Prof. R. Musolino
 II CORSO INTERAZIENDALE DI FORMAZIONE SULLE MALATTIE CEREBROVASCOLARI Responsabile scientifico Prof. R. Musolino I Giornata 21/1/2017 Presentazione del corso Saluti delle Autorità L ictus ischemico: la
II CORSO INTERAZIENDALE DI FORMAZIONE SULLE MALATTIE CEREBROVASCOLARI Responsabile scientifico Prof. R. Musolino I Giornata 21/1/2017 Presentazione del corso Saluti delle Autorità L ictus ischemico: la
UNIVERSITÀ DEGLI STUDI DI PADOVA TERAPIA ANTICOAGULANTE ORALE NEI PAZIENTI MOLTO ANZIANI CON FIBRILLAZIONE ATRIALE: È REALMENTE SICURA?
 UNIVERSITÀ DEGLI STUDI DI PADOVA DIPARTIMENTO di MEDICINA - DIMED - CLINICA GERIATRICA Granziera S, Marigo L, Bertozzo G, Rossi K, Petruzzellis F, Gesmundo A, Infante T, Pletti S, Simioni F, Nante G, Manzato
UNIVERSITÀ DEGLI STUDI DI PADOVA DIPARTIMENTO di MEDICINA - DIMED - CLINICA GERIATRICA Granziera S, Marigo L, Bertozzo G, Rossi K, Petruzzellis F, Gesmundo A, Infante T, Pletti S, Simioni F, Nante G, Manzato
Le sindromi coronariche acute
 Le sindromi coronariche acute Infarto miocardico acuto con sopraslivellamento di S-T Infarto miocardico acuto senza sopraslivellamento di S-T Angina instabile => STEMI => NSTEMI => UA 1 Terapia dello STEMI
Le sindromi coronariche acute Infarto miocardico acuto con sopraslivellamento di S-T Infarto miocardico acuto senza sopraslivellamento di S-T Angina instabile => STEMI => NSTEMI => UA 1 Terapia dello STEMI
Convegno Stroke System Azienda USL Toscana Centro Ruolo del 118
 Empoli, 28/03/2019 Convegno Stroke System Azienda USL Toscana Centro Ruolo del 118 Dr.ssa Camilla Golzio Area Vasta Centro Procedura operativa rete ictus Modulo 1 Ictus ischemico-trombolisi sistemica e/o
Empoli, 28/03/2019 Convegno Stroke System Azienda USL Toscana Centro Ruolo del 118 Dr.ssa Camilla Golzio Area Vasta Centro Procedura operativa rete ictus Modulo 1 Ictus ischemico-trombolisi sistemica e/o
ALLEGATO CONCLUSIONI SCIENTIFICHE PRESENTATE DALL'EMEA
 ALLEGATO CONCLUSIONI SCIENTIFICHE PRESENTATE DALL'EMEA 1 CONCLUSIONI SCIENTIFICHE PRESENTATE DALL EMEA RIASSUNTO COMPLESSIVO DELLA VALUTAZIONE SCIENTIFICA DI RESCUPASE Qualità Si ritiene che la qualità
ALLEGATO CONCLUSIONI SCIENTIFICHE PRESENTATE DALL'EMEA 1 CONCLUSIONI SCIENTIFICHE PRESENTATE DALL EMEA RIASSUNTO COMPLESSIVO DELLA VALUTAZIONE SCIENTIFICA DI RESCUPASE Qualità Si ritiene che la qualità
Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi. Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa
 Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa C.Mazzone, G.Sola Nei mesi scorsi al rivaroxaban (Xarelto) si sono successivamente
Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa C.Mazzone, G.Sola Nei mesi scorsi al rivaroxaban (Xarelto) si sono successivamente
Percorso ECD Trombosi Venosa Profonda (Ceva)
 Percorso ECD Trombosi Venosa Profonda (Ceva) l uso delle EBPM/TAO e recentemente di NAO/DOAC permette di trattare a domicilio la TVP con sicurezza, grazie all interazione tra MMG e struttura ospedaliera.
Percorso ECD Trombosi Venosa Profonda (Ceva) l uso delle EBPM/TAO e recentemente di NAO/DOAC permette di trattare a domicilio la TVP con sicurezza, grazie all interazione tra MMG e struttura ospedaliera.
Vasculopatie venose. Dr. Giovanni Papa Coordinatore FIMMG FORMAZIONE LAZIO
 Vasculopatie venose Dr. Giovanni Papa Coordinatore FIMMG FORMAZIONE LAZIO CASO CLINICO Manfredi, 63 anni Anamnesi patologica remota: Ipertensione arteriosa Dislipidemia Insufficienza venosa di grado lieve
Vasculopatie venose Dr. Giovanni Papa Coordinatore FIMMG FORMAZIONE LAZIO CASO CLINICO Manfredi, 63 anni Anamnesi patologica remota: Ipertensione arteriosa Dislipidemia Insufficienza venosa di grado lieve
Linee guida sulla gestione di terapie preoperatorie antiaggreganti ed anticoagulanti
 Linee guida sulla gestione di terapie preoperatorie antiaggreganti ed anticoagulanti Marco Moia Centro Emofilia e Trombosi A. Bianchi Bonomi Fondazione IRCCS Ca Granda Ospedale Maggiore Policlinico di
Linee guida sulla gestione di terapie preoperatorie antiaggreganti ed anticoagulanti Marco Moia Centro Emofilia e Trombosi A. Bianchi Bonomi Fondazione IRCCS Ca Granda Ospedale Maggiore Policlinico di
SISAV Sistema di indicatori per la salute dell anziano nel Veneto. L analisi regionale. L ictus
 Ostuni, 26/08/2005 SISAV Sistema di indicatori per la salute dell anziano nel Veneto L analisi regionale L ictus Paolo Spolaore Indicatori SISAV proposti per l ictus e ricavabili dalla SDO Proporzione
Ostuni, 26/08/2005 SISAV Sistema di indicatori per la salute dell anziano nel Veneto L analisi regionale L ictus Paolo Spolaore Indicatori SISAV proposti per l ictus e ricavabili dalla SDO Proporzione
INDICE PROCEDURA INTER PRO 03 PROTOCOLLO OPERATIVO 118 PER LA GESTIONE DELL ICTUS CEREBRALE IN FASE ACUTA
 Pag.1/17 INDICE 1. SCOPO 2. CAMPO DI APPLICAZIONE 3. TERMINOLOGIA E ABBREVIAZIONI 4. RESPONSABILITÀ 5. DESCRIZIONE DELLE ATTIVITÀ 6. RIFERIMENTI 7. ARCHIVIAZIONE 8. ALLEGATI 9. APPARECCHIATURE 10. REQUISITI
Pag.1/17 INDICE 1. SCOPO 2. CAMPO DI APPLICAZIONE 3. TERMINOLOGIA E ABBREVIAZIONI 4. RESPONSABILITÀ 5. DESCRIZIONE DELLE ATTIVITÀ 6. RIFERIMENTI 7. ARCHIVIAZIONE 8. ALLEGATI 9. APPARECCHIATURE 10. REQUISITI
EMORRAGIE INTRACRANICHE
 EMORRAGIE INTRACRANICHE Ematoma extradurale Ematoma sottodurale Emorragia subaracnoidea: della convessità della base Ematoma intraparenchimale: cerebrale Emorragia intraventricolare Ematoma del tronco
EMORRAGIE INTRACRANICHE Ematoma extradurale Ematoma sottodurale Emorragia subaracnoidea: della convessità della base Ematoma intraparenchimale: cerebrale Emorragia intraventricolare Ematoma del tronco
Approccio Terapeutico all iperglicemia a digiuno e postprandiale. Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013
 Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
LA TERAPIA ANTICOAGULANTE ORALE NELLA FIBRILLAZIONE ATRIALE
 LA TERAPIA ANTICOAGULANTE ORALE NELLA FIBRILLAZIONE ATRIALE Dott.ssa Elena Piovano Cardiologia - Ospedale Agnelli Pinerolo Dott. Rosario Tripodi Cardiologia Ospedale degli Infermi - Rivoli Risultati di
LA TERAPIA ANTICOAGULANTE ORALE NELLA FIBRILLAZIONE ATRIALE Dott.ssa Elena Piovano Cardiologia - Ospedale Agnelli Pinerolo Dott. Rosario Tripodi Cardiologia Ospedale degli Infermi - Rivoli Risultati di
Università degli Studi di Foggia C.di L. nella Professione Sanitaria di INFERMIERE LO STROKE ISCHEMICO. Dott. Cristiano Capurso
 Università degli Studi di Foggia C.di L. nella Professione Sanitaria di INFERMIERE LO STROKE ISCHEMICO Dott. Cristiano Capurso ICTUS ACUTO l ictus è una sindrome caratterizzata dall improvviso e rapido
Università degli Studi di Foggia C.di L. nella Professione Sanitaria di INFERMIERE LO STROKE ISCHEMICO Dott. Cristiano Capurso ICTUS ACUTO l ictus è una sindrome caratterizzata dall improvviso e rapido
START-Register Primi Dati Nazionali. Emilia Antonucci
 START-Register Primi Dati Nazionali Emilia Antonucci OBIETTIVO -Registro informatizzato, prospettico osservazionale -Raccogliere in modo standardizzato informazioni cliniche sull impiego dei diversi farmaci
START-Register Primi Dati Nazionali Emilia Antonucci OBIETTIVO -Registro informatizzato, prospettico osservazionale -Raccogliere in modo standardizzato informazioni cliniche sull impiego dei diversi farmaci
La realtà locale da diversi punti di vista: la visione del Neurologo
 La realtà locale da diversi punti di vista: la visione del Neurologo Dr Emanuele Puca U.O.C. Neurologia/Stroke Unit Ospedale Madonna del Soccorso S. Benedetto del Tronto 28-29 Ottobre 2016 CASO CLINICO
La realtà locale da diversi punti di vista: la visione del Neurologo Dr Emanuele Puca U.O.C. Neurologia/Stroke Unit Ospedale Madonna del Soccorso S. Benedetto del Tronto 28-29 Ottobre 2016 CASO CLINICO
SINDROME CORONARICA ACUTA
 SINDROME CORONARICA ACUTA Terapia antiaggregante e anticoagulante Quale e per quanto tempo Silvia Brach Prever Cardiologia Ospedale San Giovanni Bosco STUDI SUGLI ANTIAGGREGANTI Terapia antiaggregante
SINDROME CORONARICA ACUTA Terapia antiaggregante e anticoagulante Quale e per quanto tempo Silvia Brach Prever Cardiologia Ospedale San Giovanni Bosco STUDI SUGLI ANTIAGGREGANTI Terapia antiaggregante
Il trattamento della trombosi venosa profonda
 Il trattamento della trombosi venosa profonda Fiumicino, 19 dicembre 2015 www.cos.it/mediter Trombosi Venosa Profonda (DVT) [NOACs Anticoagulant therapy for venous thromboembolism] Glossario DVT (Deep
Il trattamento della trombosi venosa profonda Fiumicino, 19 dicembre 2015 www.cos.it/mediter Trombosi Venosa Profonda (DVT) [NOACs Anticoagulant therapy for venous thromboembolism] Glossario DVT (Deep
Trattamento dell ictus ischemico acuto: revisione della letteratura e dati da una serie clinica di 241 pazienti
 Università degli Studi di Firenze Scuola di Dottorato di Ricerca in Neuroscienze di base ed applicate Direttore Prof. Renato Corradetti Dottorato di Ricerca in Neuroscienze (XXII ciclo) Coordinatore Prof.
Università degli Studi di Firenze Scuola di Dottorato di Ricerca in Neuroscienze di base ed applicate Direttore Prof. Renato Corradetti Dottorato di Ricerca in Neuroscienze (XXII ciclo) Coordinatore Prof.
I piani terapeutici regionali e l appropriatezza d uso dei NAO
 I piani terapeutici regionali e l appropriatezza d uso dei NAO Giulio Formoso Anna Maria Marata ISS, 14 luglio 2016 Servizio Assistenza Territoriale Area Farmaco e Dispositivi Medici 1. Il contesto: studi
I piani terapeutici regionali e l appropriatezza d uso dei NAO Giulio Formoso Anna Maria Marata ISS, 14 luglio 2016 Servizio Assistenza Territoriale Area Farmaco e Dispositivi Medici 1. Il contesto: studi
U.O. UTIC Chiara Valbusa NUOVO APPROCCIO ALLA GESTIONE DEL PAZIENTE IN TERAPIA ANTICOAGULANTE ORALE: L INFERMIERE NAO
 NUOVO APPROCCIO ALLA GESTIONE DEL PAZIENTE IN TERAPIA ANTICOAGULANTE ORALE: L INFERMIERE NAO La fibrillazione atriale (FA) è l aritmia cardiaca più comune nella popolazione, con una prevalenza del 5,5%,
NUOVO APPROCCIO ALLA GESTIONE DEL PAZIENTE IN TERAPIA ANTICOAGULANTE ORALE: L INFERMIERE NAO La fibrillazione atriale (FA) è l aritmia cardiaca più comune nella popolazione, con una prevalenza del 5,5%,
PT Xarelto (rivaroxaban)- FANV. E ai fini dell'eleggibili tà. O Campo obbligatorio
 PT Xarelto (rivaroxaban)- FANV Campo obbligatorio ai fini dell'eleggibili tà Campo obbligatorio NTA BN: la presente scheda, una volta stampata, in nessun caso può essere utilizzata per Registrazione Paziente
PT Xarelto (rivaroxaban)- FANV Campo obbligatorio ai fini dell'eleggibili tà Campo obbligatorio NTA BN: la presente scheda, una volta stampata, in nessun caso può essere utilizzata per Registrazione Paziente
ICTUS CEREBRALE E TIA
 ICTUS CEREBRALE E TIA Diagnosi, diagnosi differenziale e gestione all interno del PDTA Dott. L. Zanet Dott. S. Novello Riconoscimento e diagnosi differenziale di un ictus o TIA da parte del MMG alla chiamata
ICTUS CEREBRALE E TIA Diagnosi, diagnosi differenziale e gestione all interno del PDTA Dott. L. Zanet Dott. S. Novello Riconoscimento e diagnosi differenziale di un ictus o TIA da parte del MMG alla chiamata
*Gliomi, meningiomi (extracerebrali), adenomi ipofisari, neurinomi **piu del 10% dei tumori cerebrali originano da Ca polmonari.
 CAUSE DI LESIONI CEREBRALI 1. tumori 2. malattie cerebro-vascolari 3. traumi cranici 4. infezioni 5. malattie degenerative 6. intossicazioni 7. fattori genetici/congeniti TUMORI Neoplasia= massa di cellule
CAUSE DI LESIONI CEREBRALI 1. tumori 2. malattie cerebro-vascolari 3. traumi cranici 4. infezioni 5. malattie degenerative 6. intossicazioni 7. fattori genetici/congeniti TUMORI Neoplasia= massa di cellule
Prospettive future e Proposte. Prof. Gaetano Lanza
 Prospettive future e Proposte SottoCommissione interdisciplinare per la valutazione delle procedure chirurgiche vascolari ed endovascolari nel trattamento della patologia carotidea Prof. Gaetano Lanza
Prospettive future e Proposte SottoCommissione interdisciplinare per la valutazione delle procedure chirurgiche vascolari ed endovascolari nel trattamento della patologia carotidea Prof. Gaetano Lanza
NOTA INFORMATIVA IMPORTANTE CONCORDATA CON L AGENZIA EUROPEA DEI MEDICINALI (EMA) E L AGENZIA ITALIANA DEL FARMACO (AIFA)
 NOTA INFORMATIVA IMPORTANTE CONCORDATA CON L AGENZIA EUROPEA DEI MEDICINALI (EMA) E L AGENZIA ITALIANA DEL FARMACO (AIFA) Agosto 2012 Comunicazione diretta agli operatori sanitari sull associazione tra
NOTA INFORMATIVA IMPORTANTE CONCORDATA CON L AGENZIA EUROPEA DEI MEDICINALI (EMA) E L AGENZIA ITALIANA DEL FARMACO (AIFA) Agosto 2012 Comunicazione diretta agli operatori sanitari sull associazione tra
Sessione 2.2 Strategie assistenziali
 Modulo 2 Strategie preventive e assistenziali Sessione 2.2 Strategie assistenziali durata: 60 h 0 di 40 Obiettivi di apprendimento della sessione descrivere le diverse fasi del percorso assistenziale (dal
Modulo 2 Strategie preventive e assistenziali Sessione 2.2 Strategie assistenziali durata: 60 h 0 di 40 Obiettivi di apprendimento della sessione descrivere le diverse fasi del percorso assistenziale (dal
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO
 EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO - Definizione Per ASL di residenza: proporzione di pazienti sopravvissuti
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO - Definizione Per ASL di residenza: proporzione di pazienti sopravvissuti
Perché gli ultrasuoni nella Stroke Unit e quali le applicazioni future?
 Perché gli ultrasuoni nella Stroke Unit e quali le applicazioni future? Dr. Massimo Filippini U.O. di Angiologia e Malattie della Coagulazione Marino Golinelli Direttore Prof. Gualtiero Palareti Dipartimento
Perché gli ultrasuoni nella Stroke Unit e quali le applicazioni future? Dr. Massimo Filippini U.O. di Angiologia e Malattie della Coagulazione Marino Golinelli Direttore Prof. Gualtiero Palareti Dipartimento
Prevenzione secondaria: terapia farmacologica a lungo termine. Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento
 Prevenzione secondaria: terapia farmacologica a lungo termine Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Per migliorare l implementazione delle misure di prevenzione secondaria
Prevenzione secondaria: terapia farmacologica a lungo termine Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Per migliorare l implementazione delle misure di prevenzione secondaria
SINDROME DA ANTICORPI ANTI-FOSFOLIPIDI
 SINDROME DA ANTICORPI ANTI-FOSFOLIPIDI Malattia caratterizzata da trombosi arteriose e/o venose ricorrenti, aborti ripetuti, trombocitopenia,, in associazione a titoli medio-alti di anticorpi anti-fosfolipidi
SINDROME DA ANTICORPI ANTI-FOSFOLIPIDI Malattia caratterizzata da trombosi arteriose e/o venose ricorrenti, aborti ripetuti, trombocitopenia,, in associazione a titoli medio-alti di anticorpi anti-fosfolipidi
macrovascolari del diabete: insulina umana vs analoghi
 Complicanze metaboliche, micro- e macrovascolari del diabete: insulina umana vs analoghi Giuseppe Roberto XXIV Seminario Nazionale di Farmacoepidemiologia Roma, 14-15 dicembre 2015 Dichiarazione di conflitto
Complicanze metaboliche, micro- e macrovascolari del diabete: insulina umana vs analoghi Giuseppe Roberto XXIV Seminario Nazionale di Farmacoepidemiologia Roma, 14-15 dicembre 2015 Dichiarazione di conflitto
IL SISTEMA VENTRICOLARE
 IL SISTEMA VENTRICOLARE VENTRICOLI LATERALI TERZO VENTRICOLO ACQUEDOTTO CEREBRALE QUARTO VENTRICOLO Canale spinale ventricoli cerebrali VENTRICOLI LATERALI TERZO VENTRICOLO ACQUEDOTTO CEREBRALE QUARTO
IL SISTEMA VENTRICOLARE VENTRICOLI LATERALI TERZO VENTRICOLO ACQUEDOTTO CEREBRALE QUARTO VENTRICOLO Canale spinale ventricoli cerebrali VENTRICOLI LATERALI TERZO VENTRICOLO ACQUEDOTTO CEREBRALE QUARTO
Terapia del tromboembolismo venoso: il ruolo di dabigatran
 APPROFONDIMENTI, 17 luglio 2015 Terapia del tromboembolismo venoso: il ruolo di dabigatran A cura di Raffaella Benedetti e Davide Imberti SOMMARIO Il trattamento del tromboembolismo venoso (TEV) sino a
APPROFONDIMENTI, 17 luglio 2015 Terapia del tromboembolismo venoso: il ruolo di dabigatran A cura di Raffaella Benedetti e Davide Imberti SOMMARIO Il trattamento del tromboembolismo venoso (TEV) sino a
La Trombosi venosa profonda, l embolia polmonare, la fibrillazione atriale non valvolare: ruolo dei nuovi anticoagulanti orali nella pratica clinica
 La Trombosi venosa profonda, l embolia polmonare, la fibrillazione atriale non valvolare: ruolo dei nuovi anticoagulanti orali nella pratica clinica 10 aprile e 19 Giugno 2018 - Clinica Villa dei fiori,
La Trombosi venosa profonda, l embolia polmonare, la fibrillazione atriale non valvolare: ruolo dei nuovi anticoagulanti orali nella pratica clinica 10 aprile e 19 Giugno 2018 - Clinica Villa dei fiori,
Presentazione delle schede di valutazione rischio TEV aziendali
 Presentazione delle schede di valutazione rischio TEV aziendali Dr. Alessandro Aiello ANGIOLOGIA A.S.P. Catania Corso di formazione ECM Prevenzione del tromboembolismo venoso e utilizzo della relativa
Presentazione delle schede di valutazione rischio TEV aziendali Dr. Alessandro Aiello ANGIOLOGIA A.S.P. Catania Corso di formazione ECM Prevenzione del tromboembolismo venoso e utilizzo della relativa
Basi epidemiologiche ed inquadramento diagnostico. Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento
 Basi epidemiologiche ed inquadramento diagnostico Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Basi epidemiologiche In Italia l ictus è la terza (la seconda, stando ad alcune stime)
Basi epidemiologiche ed inquadramento diagnostico Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Basi epidemiologiche In Italia l ictus è la terza (la seconda, stando ad alcune stime)
EFFICACIA DI DULOXETINA E PREGABALIN NELLA TERAPIA A BREVE TERMINE DELLA NEUROPATIA DIABETICA
 EFFICACIA DI DULOXETINA E PREGABALIN NELLA TERAPIA A BREVE TERMINE DELLA NEUROPATIA DIABETICA In Italia sono attualmente approvati per il trattamento del DPNP soltanto tre farmaci; tra questi i due più
EFFICACIA DI DULOXETINA E PREGABALIN NELLA TERAPIA A BREVE TERMINE DELLA NEUROPATIA DIABETICA In Italia sono attualmente approvati per il trattamento del DPNP soltanto tre farmaci; tra questi i due più
CRITERI DI ESCLUSIONE (devono essere assenti)
 Data Inserimento DATI DEL PAZIENTE Codice.START Data di nascita: Sesso M F Peso (Kg) Hb(g) PLT Trans.ALT Altezza (cm) GR Creatinina(mg/dl) Trans. AST Gruppo Sanguigno Tempo in range terapeutico % o Labile
Data Inserimento DATI DEL PAZIENTE Codice.START Data di nascita: Sesso M F Peso (Kg) Hb(g) PLT Trans.ALT Altezza (cm) GR Creatinina(mg/dl) Trans. AST Gruppo Sanguigno Tempo in range terapeutico % o Labile
TIA E OBI. Dott. Angelo Fracchiolla. Matera 19/ U.O. Pronto Soccorso e Osservazione Breve Primario : C. Sinno
 TIA E OBI azienda sanitaria locale matera Dott. Angelo Fracchiolla U.O. Pronto Soccorso e Osservazione Breve Primario : C. Sinno Matera 19/20.03.2010 Attacco Ischemico Transitorio TIA recentemente definito
TIA E OBI azienda sanitaria locale matera Dott. Angelo Fracchiolla U.O. Pronto Soccorso e Osservazione Breve Primario : C. Sinno Matera 19/20.03.2010 Attacco Ischemico Transitorio TIA recentemente definito
PT ELIQUIS (apixaban) E Campo obbligatorio ai fini dell'eleggibilità O Campo obbligatorio
 PT ELIQUIS (apixaban) E Campo obbligatorio ai fini dell'eleggibilità Campo obbligatorio RP E_DC RF RV FT Registrazione Paziente Eleggibilità e Dati Clinici Richiesta Farmaco RiValutazione Fine Trattamento
PT ELIQUIS (apixaban) E Campo obbligatorio ai fini dell'eleggibilità Campo obbligatorio RP E_DC RF RV FT Registrazione Paziente Eleggibilità e Dati Clinici Richiesta Farmaco RiValutazione Fine Trattamento
Malattie cerebrovascolari acute e ictus
 Malattie cerebrovascolari acute e ictus ICTUS Definizioni Improvvisa comparsa di segni e/o sintomi riferibili a deficit focale e/o globale (coma) delle funzioni cerebrali di durata superiore alle 24 ore
Malattie cerebrovascolari acute e ictus ICTUS Definizioni Improvvisa comparsa di segni e/o sintomi riferibili a deficit focale e/o globale (coma) delle funzioni cerebrali di durata superiore alle 24 ore
Regione Campania. Struttura Commissariale - Reti per Emergenza - Urgenza MANUALE OPERATIVO
 Regione Campania Struttura Commissariale - Reti per Emergenza - Urgenza Rete Stroke MANUALE OPERATIVO INDICE GLOSSARIO MINIMO, ACRONIMI Pag. 1 TEMPISTICA RILEVANTE Pag. 1 PREMESSA Pag. 2 PDTA Pag. 2 CONFERMA
Regione Campania Struttura Commissariale - Reti per Emergenza - Urgenza Rete Stroke MANUALE OPERATIVO INDICE GLOSSARIO MINIMO, ACRONIMI Pag. 1 TEMPISTICA RILEVANTE Pag. 1 PREMESSA Pag. 2 PDTA Pag. 2 CONFERMA
La Salute raggiungibile per...
 La Salute raggiungibile per... 79 Nota introduttiva per la lettura delle patologie La scelta di descrivere le patologie più frequenti attraverso l analisi dell andamento dei ricoveri ospedalieri è stata
La Salute raggiungibile per... 79 Nota introduttiva per la lettura delle patologie La scelta di descrivere le patologie più frequenti attraverso l analisi dell andamento dei ricoveri ospedalieri è stata
Fase intraospedaliera, reti e percorsi
 Fase intraospedaliera, reti e percorsi Parte endovascolare Il neuroradiologo interventista Trattamento endovascolare dello stroke ischemico Trattamento endovascolare dello stroke emorragico Salvatore Mangiafico
Fase intraospedaliera, reti e percorsi Parte endovascolare Il neuroradiologo interventista Trattamento endovascolare dello stroke ischemico Trattamento endovascolare dello stroke emorragico Salvatore Mangiafico
Eventi maggiori cardiovascolari e cerebrovascolari (MACCE) entro 12 mesi da un ricovero per infarto acuto del miocardio.
 Eventi maggiori cardiovascolari e cerebrovascolari (MACCE) entro 12 mesi da un ricovero per infarto acuto del miocardio. - Definizione Per struttura di ricovero o area di residenza: proporzione di eventi
Eventi maggiori cardiovascolari e cerebrovascolari (MACCE) entro 12 mesi da un ricovero per infarto acuto del miocardio. - Definizione Per struttura di ricovero o area di residenza: proporzione di eventi
Teleconsulto neurologico Forum P.A. Roma 19 maggio Dott.ssa Maria Grazia Carraro Direttore dell Ospedale ULSS 7 Veneto
 Teleconsulto neurologico Forum P.A. Roma 19 maggio 2012 Dott.ssa Maria Grazia Carraro Direttore dell Ospedale ULSS 7 Veneto Incidenza dell ICTUS nel mondo, in europa e in Italia In Europa o 1 causa di
Teleconsulto neurologico Forum P.A. Roma 19 maggio 2012 Dott.ssa Maria Grazia Carraro Direttore dell Ospedale ULSS 7 Veneto Incidenza dell ICTUS nel mondo, in europa e in Italia In Europa o 1 causa di
LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO DOTT. FULVIO D ANGELO
 LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO AZIENDA OSPEDALIERA G. SALVINI DOTT. FULVIO D ANGELO Garbagnate Milanese DEFINIZIONE ICTUS ISCHEMICO ACUTO E UN A TERMINOLOGIA GENERICA
LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO AZIENDA OSPEDALIERA G. SALVINI DOTT. FULVIO D ANGELO Garbagnate Milanese DEFINIZIONE ICTUS ISCHEMICO ACUTO E UN A TERMINOLOGIA GENERICA
LA COMPETENZA INFERMIERISTICA NELLA GESTIONE DELLA TERAPIA ANTICOAGULANTE ALLA LUCE DELLA INTRODUZIONE DEI NUOVI ANTICOAGULANTI ORALI
 LA COMPETENZA INFERMIERISTICA NELLA GESTIONE DELLA TERAPIA ANTICOAGULANTE ALLA LUCE DELLA INTRODUZIONE DEI NUOVI ANTICOAGULANTI ORALI Il sottoscritto Battaglieri Alessandro In qualità di relatore all'
LA COMPETENZA INFERMIERISTICA NELLA GESTIONE DELLA TERAPIA ANTICOAGULANTE ALLA LUCE DELLA INTRODUZIONE DEI NUOVI ANTICOAGULANTI ORALI Il sottoscritto Battaglieri Alessandro In qualità di relatore all'
Università degli Studi di Ferrara
 Università degli Studi di Ferrara EP Ostruzione anatomica, ipossia, effetti neuro-umorali Resistenze arteriose polmonari Post-carico Vdx Dilatazione Vdx Shift setto interventricolare verso il Vsn Disfunzione
Università degli Studi di Ferrara EP Ostruzione anatomica, ipossia, effetti neuro-umorali Resistenze arteriose polmonari Post-carico Vdx Dilatazione Vdx Shift setto interventricolare verso il Vsn Disfunzione
SCHEDA INFORMATIVA PER IL CONSENSO INFORMATO alla RIVASCOLARIZZAZIONE INTRA-ARTERIOSA NELLO STROKE ISCHEMICO ACUTO
 SCHEDA INFORMATIVA PER IL CONSENSO INFORMATO alla RIVASCOLARIZZAZIONE INTRA-ARTERIOSA NELLO STROKE ISCHEMICO ACUTO INTRODUZIONE SCOPO DELLA PROCEDURA E BENEFICI ATTESI Lo scopo è la ricanalizzazione del
SCHEDA INFORMATIVA PER IL CONSENSO INFORMATO alla RIVASCOLARIZZAZIONE INTRA-ARTERIOSA NELLO STROKE ISCHEMICO ACUTO INTRODUZIONE SCOPO DELLA PROCEDURA E BENEFICI ATTESI Lo scopo è la ricanalizzazione del
Efficacia e sicurezza dei nuovi anticoagulanti orali rispetto agli anticoagulanti anti-vitamina K : risultati di uno studio prospettico
 Efficacia e sicurezza dei nuovi anticoagulanti orali rispetto agli anticoagulanti anti-vitamina K : risultati di uno studio prospettico osservazionale multicentrico italiano Marco Marietta AOU Modena.
Efficacia e sicurezza dei nuovi anticoagulanti orali rispetto agli anticoagulanti anti-vitamina K : risultati di uno studio prospettico osservazionale multicentrico italiano Marco Marietta AOU Modena.
PT PRADAXA (dabigatran) E Campo obbligatorio ai fini dell'eleggibilità O Campo obbligatorio
 cognome) Tel. e-mail Cognome me CF Data di nascita PT PRADAXA (dabigatran) Campo obbligatorio ai fini dell'eleggibilità Campo obbligatorio RP Registrazione Paziente NTA BN: la presente scheda, una volta
cognome) Tel. e-mail Cognome me CF Data di nascita PT PRADAXA (dabigatran) Campo obbligatorio ai fini dell'eleggibilità Campo obbligatorio RP Registrazione Paziente NTA BN: la presente scheda, una volta
Terapia endovascolare dello stroke ischemico
 Terapia endovascolare dello stroke ischemico Mauro Bergui Neuroradiologia, Università di Torino Ischemia da occlusione basilare L arteria basilare vascolarizza il tronco encefalico ed alcune regioni alla
Terapia endovascolare dello stroke ischemico Mauro Bergui Neuroradiologia, Università di Torino Ischemia da occlusione basilare L arteria basilare vascolarizza il tronco encefalico ed alcune regioni alla
Ictus acuto: fase preospedaliera e ricovero
 Raccomandazioni e Sintesi 73 Il testo completo delle Linee Guida è disponibile sul sito www.iso-spread.it Codice QR Capitolo 8 Ictus acuto: fase preospedaliera e ricovero Raccomandazione 8.1 Forte a favore
Raccomandazioni e Sintesi 73 Il testo completo delle Linee Guida è disponibile sul sito www.iso-spread.it Codice QR Capitolo 8 Ictus acuto: fase preospedaliera e ricovero Raccomandazione 8.1 Forte a favore
