NEFROLOGIA LEZIONE N.1 02/10/2012 PROF. CAPASSO
|
|
|
- Leonzio Micheli
- 7 anni fa
- Visualizzazioni
Transcript
1 NEFROLOGIA LEZIONE N.1 02/10/2012 PROF. CAPASSO La prima cosa che vi dico è alcune cose che dovreste aver fatto in Fisiologia, in Patologia, in Semeiotica Quindi, quali sono le funzioni del rene? Emuntoria, secretoria, endocrina, regola la composizione del plasma, regola la pressione arteriosa Il rene fa parecchie cose, noi diciamo che senza rene non si campa, però oggi, anche se la funzione renale è zero, i pazienti non muoiono più. 1. Una delle prime cose che diciamo è che il rene rimuove tutte le sostanze, spazzatura (wastes). Il rene fondamentalmente, insieme col fegato, l intestino e la cute, ha la capacità di allontanare tutto quello che non serve. 2. L altra cosa importante che voi avete sottolineate è che regola il volume e la composizione dell ECF, fluido extra cellulare, quindi la composizione di tutto ciò che è al di fuori del plasma è di pertinenza quasi esclusivamente del rene. 3. Poi ha una funzione di regolazione dell equilibrio acido base e questo è estremamente importante, è una questione pratica perché quando la funzione del rene viene a diminuire a causa di varie noxae patogene, per cui i soggetti vanno in insufficienza renale o acuta o cronica, una condizione fondamentale che si verifica qual è? E l acidosi. Se il rene non funziona e il soggetto va in acidosi metabolica, significa che il rene qualcosa fa per mantenere l equilibrio acido base. E quando i soggetti vanno in insufficienza epatica che tipo di alterazioni abbiamo? L alcalosi metabolica. Quindi, vedete, l equilibrio acido base non è una questione nefrologica, è una questione medica, chirurgica. 4. L altra cosa che qualcuno di voi ha detto è che il rene rientra nei meccanismi di regolazione della pressione arteriosa, e questa è una cosa che è difficile far capire ai medici. Qual è secondo voi lo specialista che segue di più gli ipertesi? Il cardiologo. Ma i cardiologi di pressione arteriosa non ne capiscono niente, perché se un soggetto c ha un insufficienza renale, generalmente com è la pressione? Alta. È iperteso. Se un soggetto ha un insufficienza renale, in genere, anzi nella stragrande maggioranza dei casi, è iperteso. Se un soggetto c ha un insufficienza cardiaca, la pressione com è? È bassa. La pressione arteriosa a cosa è dovuta? È il prodotto tra gittata cardiaca e resistenze periferiche. Nell insufficienza cardiaca la gittata diminuisce, per cui il soggetto è ipoteso. Quindi se avete una defaillance del sistema cardiaco c è ipotensione, solo alcune patologie ipercinetiche possono causare ipertensione, ma in genere l insufficienza miocardica si accompagna a ipotensione; se avete una defaillance del sistema, diciamo, nefrotico c è ipertensione. Perché c è questo concetto che la pressione dev essere eseguita dai colleghi cardiologi? Perché sono gli effetti del processo ipertensivo che colpiscono prevalentemente il sistema cardiovascolare. Quando uno c ha la pressione alta gli possono venire un infarto, un ictus, o fenomeni trombotici. Di pressione arteriosa alta si muore perché ha effetti sul sistema cardiovascolare. Parentesi sull ipertensione: [Per quanto riguarda la patogenesi del processo ipertensivo, voi sapete che nel 95% dei casi si esce con la diagnosi di ipertensione arteriosa essenziale. Che significa? Significa che noi non conosciamo i motivi per cui si è instaurato il processo ipertensivo. Solo nel 4 5% dei casi noi possiamo fare una diagnosi di ipertensione arteriosa patogenetica, cioè riusciamo a identificare le cause. E una delle cause che interessa il rene qual è? La stenosi dell arteria renale. Ci fu un certo numero di anni fa un signore che vinse il premio Nobel, cosa fece? Prese un cane, gli mise una clip intorno all arteria renale e vide che, nel corso delle settimane successive, si sviluppava un processo ipertensivo, segno che, quando c hai un alterazione del flusso ematico a livello del rene, si sviluppa un ipertensione. Successivamente si è capito che questo processo era dovuta all increzione del sistema renina angiotensina aldosterone che fondamentale ha due effetti: uno: effetto vasocostrittivo (angiotensina) e due: ritenzione di sodio (angiotensina e aldosterone fanno assorbire più sodio), quindi se tu c hai da una parte vasocostrizione del letto vascolare, quindi aumentano le resistenze periferiche, e dall altra un espansione del volume
2 plasmatico circolante, è chiaro che come effetto consequenziale tu hai un aumento della pressione arteriosa. Ciò fa sì che il rene abbia un ruolo non certamente secondario nel processo di regolazione della pressione arteriosa. Si calcola che il 10 20% dei soggetti siano ipertesi e questo è uno dei fattori di rischio per mortalità cardiovascolare, per cui l ipertensione è una malattia sociale molto, molto importante. Quali sono i metodi che noi utilizziamo per evitare che un soggetto diventi iperteso, quali sono i consigli che noi diamo? Non mangiare salato. Quando dici non mangiare sale, a cosa ti riferisci? Sodio. Tu? Cloruro di sodio. Secondo voi tra questi due colleghi chi ha ragione? Fate un ragionamento di questo genere. Tu, per esempio, sei normotesa, no? Prendi per una settimana quantità abbondanti di NaCl. Invece la tua compagna si prende la stessa quantità, equimolare, di Na, ma sottoforma di bicarbonato di sodio. E dopo una settimana vedete se tu sei ipertesa e se lei è ipertesa. Io scommetto una bella cena che a chi prende il sodio bicarbonato il Na non gli fa assolutamente niente, al massimo c ha un po di flatulenza, perché il sodio bicarbonato determina qualche problema gastrico, ma chi si prende NaCl, cioè sale, il sale da cucina, quello ha l ipertensione. Anche questo venne fuori da una serie di ricerche che furono fatte negli ambulatori nefrologici. Il processo ipertensivo è legato all accumulo di NaCl, non di Na, perché per poter espandere il volume questa è una cosa su cui noi ci torneremo quando parleremo dell ipertensione arteriosa oltre al catione (Na), ci vuole l anione (Cl). Sono stati fatti studi su una proteina particolare, la PENDRINA, che è in grado di riassorbire il cloro, non il sodio, ed è legata all instaurarsi del processo ipertensivo. Noi esaminiamo il problema al letto del paziente e poi cerchiamo di dissecarlo dal punto di vista biologico, molecolare, vi porterò anche esempi di animali che hanno in qualche modo un alterazione genica, quindi animali transgenici, che riproducono l effetto, in modo che voi avete una visione piuttosto moderna, perché dire che prendendo NaCl si ha ipertensione, questo lo sapevano anche i nostri nonni. Però noi oggi sappiamo perché dando NaCl si causa ipertensione e quali proteine sono coinvolte nel trasporto del sodio. Quindi abbiamo detto qualcosa sulla pressione arteriosa ] 5. Poi la rimozione di sostanze esterne. Questo è importante. Per sostanze esterne che intendiamo? Vabbè, gli alimenti, i wastes, ma anche cosa? Qualcosa di cui facciamo uso I farmaci. I farmaci purtroppo sono croce e delizia del rene perché da una parte tendono ad accumularsi a livello del rene quindi hanno un effetto terapeutico importantissimo, dall altra parte determinano nefrotossicità. E non parliamo solo degli antibiotici, parliamo anche dei farmaci immunologici, cioè di tutti i farmaci. Ma anche di mezzi radiodiagnostici e oggi se ne usano in modo abbondante cioè quando noi sottoponiamo i nostri pazienti a un check up radiologico usiamo un mezzo di contrasto. I mezzi di contrasto sono in genere iperosmolari e danno luogo a patologie che fino a qualche tempo fa non conoscevamo, perché noi pensavamo che l insufficienza renale potesse dividersi in insufficienza renale acuta e insufficienza renale cronica, dettata dal fatto che avevamo l aumento di una sostanza, che chiamiamo creatinina. Invece oggi abbiamo imparato che prima della stessa insufficienza renale acuta vi può essere un danno del rene che non è documentato dal rialzo della creatininemia, che è un indice piuttosto tardivo di una disfunzione renale. Per cui abbiamo oggi il concetto di danno renale acuto e qui entrano in gioco i cosiddetti BIOMARCATORI: sostanze che sono in grado di poter leggere, di poter determinare la funzione del rene molto prima, ore o giorni prima, che si abbia un aumento della creatinina. E qui rientra il discorso della spettrometria di massa, che ci ha complicato un po la vita perché ha messo in evidenza che ci sono delle patologie che possono determinare danno renale acuto non documentato attraverso aumento della creatinina, uno non se ne accorge, lascia le cose come vanno e si ritrova con un insufficienza renale ormai non più reversibile dopo qualche settimana o qualche mese. E uno di questi motivi è proprio l uso di antibiotici o di sostanze che servono per la radiodiagnostica. Molto spesso abbiamo soggetti che vanno in IRC, non sappiamo per quale motivo, poi vai a vedere trovi che questi soggetti hanno fatto uso di antibiotici per un lungo periodo, erano piuttosto defedati, hanno fatto diverse indagini radiologiche e forse avevano una piccola proteinuria e non se n erano accorti, insomma c è molto da fare in senso preventivo. 6. Poi un altra cosa RBC significa red blood count. Il rene ha la funzione di stimolare l eritropoiesi. L eritropoiesi sapete che oggi è di moda, soprattutto per chi fa attività sportiva, il concetto di essere dopati, no? Il modo migliore non è usare amfetamine o quelle bombe che usavano Bartali e Coppi, ma
3 sostanze che non fanno altro che aumentare la capacità di produzione di emoglobina e di globuli rossi, come l eritropoietina. Da ciò deriva che il rene ha anche una funzione endocrina. 7. Così come un altra cosa importante è il problema dell osteoporosi, sapete che è un problema che interessa moltissimo le donne, che da luogo a conseguenze piuttosto importanti durante la terza giovinezza. E l osteoporosi viene aggravata quando non c è abbastanza produzione di vitamina D. il rene è una di quelle sedi in cui la vitamina D viene attivata, agisce sul metabolismo del calcio e del fosforo e quindi sulla malattia osteoporotica. Credo che queste siano tutte le funzioni del rene, non possiamo parlare di tutto. La struttura del nefrone ve la risparmio, tanto per dire abbiamo glomerulo e tubulo, il tubulo avete studiato si compone di 4 parti: prossimale, ansa di Henle, distale e collettore; la cosa è vetusta e datata, il tubulo prossimale si divide addirittura in 3 sub segmenti, il distale in 4 sub segmenti, il tubulo collettore in 4. I sub segmenti hanno caratteristiche diverse perché hanno composizione cellulare diversa, ma di questo parleremo a tempo debito quando faremo le malattie tubulari. Un altra cosa importante che spesso viene dimenticata e che ha una sua valenza clinica è che il rene è innervato. Il rene ha un innervazione simpatica, e l alterazione del sistema nervoso simpatico conduce a un alterazione della funzione renale. Parentesi sul trapianto: [Voi sapete che cos è il trapianto? Il trapianto è questa tecnica, questa metodica la trapiantologia è una disciplina che è iniziata nel 56 quando per la prima volta fu effettuato un trapianto d organo tra due soggetti, uno affetto da insufficienza renale e l altro sano, che erano gemelli omozigoti. L intervento fu fatto a Boston, si prese il rene di questo donatore e lo si trapiantò al fratello affetto da IRC. Andò benissimo e questo iniziò una nuova era. Oggi riusciamo a fare trapianti tra soggetti che non hanno lo stesso gruppo sanguigno, e voi sapete che per fare trapianto c è tutta una legislazione, c è bisogno che si determini la cosiddetta morte cerebrale : il donatore deve avere una normofunzione cardiaca, una normofunzione renale, cioè dev essere una persona mantenuta in vita da un respiratore artificiale, cioè non è un soggetto morto, ma decerebrato, ha tutte le funzioni vitali ottimali tranne quella cerebrale. Ma oggi c è anche la possibilità di prelevare organi da donatore a cuore non battente. Infatti, per aumentare il numero di possibilità, si comincia a trapiantare organi, tra cui il rene, da soggetti classicamente deceduti, in cui il cuore non batte più. Si è visto che in questi trapianti c è qualche problema iniziale però dopo qualche anno la curva di sopravvivenza è uguale a quella dei soggetti trapiantati da donatore a cuore battente. I confini della medicina cominciano veramente ad allargarsi molto. Se l organo viene mantenuto in condizioni adeguate, purchè non passino 24 h, si riesce in qualche modo a rigenerare la funzione renale, ci vuole un po di tempo, ci sono dei problemi iniziali, il soggetto inizialmente va in insufficienza acuta da necrosi tubulare però poi si aggiusta.] Perché abbiamo parlato del trapianto? Perché il soggetto ricevente in genere ha IRC, sta in dialisi, quindi non urina, l output urinario è molto basso o ridotto quasi a zero. Se il trapianto riesce, nei minuti e nei giorni susseguenti,la sintomatologia caratteristica è la poliuria. Urina non qualche centinaio di cc, ma diversi litri, litri nelle 24 h. Perché questo? Si è sempre pensato che la poliuria del pz trapiantato fosse dovuta al fatto che avesse alti livelli di azotemia, l urea è una sostanza osmoticamente attiva, viene filtrata da questo rene nuovo, si accumula a livello del lume tubulare e funge da diuretico osmotico. Man mano che l urea si normalizza, la poliuria tende a scemare, ma non ad annullarsi completamente. Un altra ragione per cui abbiamo la poliuria è che quando noi trapiantiamo il rene, trapiantiamo ovviamente tutto il parenchima renale, le arterie e le vene, ma il rene trapiantato è un rene denervato. Studi su animali in cui è possibile stimolare l innervazione simpatica del rene, portano come conseguenza al fatto che si tende a riassorbire sodio, e quindi più acqua. La cosa interessante che io non avevo imparato sui libri di scuola e che ci dicevano sempre è che il sistema nervoso non tende a rigenerarsi. Invece se voi prendete questi soggetti con trapianto renale e gli fate biopsie seriate, soprattutto a livello della porzione spessa ascendente dell ansa di Henle vedete che si sono riformate delle terminazioni nervose simpatiche. Quindi il sistema nervoso si rigenera e, riformandosi l innervazione simpatica, questa poliuria tende a mano a mano a esaurirsi, per cui dopo 2 3 mesi questi soggetti hanno un volume urinario più o meno normale, intorno ai 2 3 litri al giorno. Questo concetto dell innervazione simpatica ha una valenza nella
4 terapia attuale dell ipertensione arteriosa. Voi sapete che ci sono alcune forme di IA maligna, cioè che non riescono a essere domate con l utilizzo di almeno 3 farmaci. Una delle cause di ipertensione maligna è che il rene riassorbe un eccessiva quantità di sodio cloruro, ci sono farmaci potentissimi che tentano di inibire il trasporto del sodio cloruro, però nessuno di questi farmaci ha la capacità di agire sul sistema nervoso simpatico afferente che innerva il rene. Uno dei modi attualmente per abbassare la pressione arteriosa è la denervazione chimica di una delle due arterie renali. Si mettono delle sonde a livello di un arteria renale, poi si mandano delle onde che tendono a denervarla, portando a un abbassamento della PA. Questo non è più un esperimento ma una pratica clinica di natura terapeutica che ci dice che denervando uno dei reni, soprattutto quello più piccolo perché in genere quando si ha ipertensione nefro vascolare si ha diminuzione del volume del rene impedisci allo stimolo simpatico di giungervi e questa è la terapia dell ipertensione maligna. Adesso come andiamo a misurare la funzione renale? Voi sapete che i cardiologi misurano la gittata cardiaca, i diabetologi misurano i livelli di insulina, noi nefrologi siamo abituati a misurare la velocità di filtrazione glomerulare. E questo lo facciamo attraverso il concetto di CLEARANCE. Dobbiamo ricordarci come si viene a formare l urina. Molto semplice, nozioni basilari, l avete fatto in Fisiologia: noi abbiamo un processo di filtrazione glomerulare, riassorbimento, una parte di secrezione e finisce con l escrezione. Si forma un ultra filtrato di plasma praticamente privo di proteine, perché il plasma, per passare dalla parte endovascolare a quella endotubulare, deve attraversare tre barriere: endotelio, membrana basale e capsula di Bowmann con queste cellule particolari che si chiamano podociti. Ora il fatto che l ultrafiltrato plasmatico sia praticamente privo di proteine anche se non è proprio vero, perché qualche proteina c è è legato al fatto che esiste una barriera meccanica legata alla presenza di queste tre strutture che impediscono alle proteine grosse di passare il filtro glomerulare. Se voi fate un grafico e mettete sull asse delle X il raggio molecolare delle proteine e su quello delle Y il rapporto tra la concentrazione delle proteine nella capsula di Bowmann e la concentrazione nel plasma, questo rapporto sarà uguale a 1 quando la sostanza risulta essere liberamente diffusibile, perché se la concentrazione nel lume tubulare è identica a quella plasmatica vuol dire che la sostanza passa liberamente; man mano che il rapporto scende da 1 verso 0 vuol dire che ce n è sempre di meno a livello tubulare che plasmatico. Prendiamo l albumina, che è piuttosto grossa, il rapporto è 0, cioè non passa. Man mano che il raggio della proteina diminuisce, il rapporto tende ad avvicinarsi a 1, fin quando arriviamo a una sostanza molto interessante, scoperta verso gli anni 30 35, che è l inulina: il rapporto equivale a 1, che significa? Che la concentrazione plasmatica di inulina è uguale a quella presente nel primo tratto del tubulo prossimale, quindi è liberamente filtrabile. È uno zucchero, quindi è atossica. Vediamo cosa succede quando, oltre a variare il raggio delle molecole, variamo anche la carica elettrica. Per questo si usa un altra sostanza che è il destrano, un polimero del glucosio. Voi potete aumentare a vostro piacimento la grandezza del destrano, e lo potete caricare positivamente o negativamente. Questo è il destrano neutro: la sua concentrazione a livello del tubulo prossimale tende ad aumentare (rapporto=1) man mano che la sua grandezza tende a diminuire, da 40 Angstrom verso 0. Però quando risulta essere carico positivamente, il rapporto tende ad essere più alto rispetto a quello carico negativamente. Cioè la sostanza carica positivamente passa più facilmente, questo vi fa intuire che la carica elettrica in qualche modo influenza la capacità filtrante della proteina attraverso la barriera glomerulare. Vi porta a pensare che il filtro glomerulare, oltre a dipendere dal diametro dei pori, dipende anche dalla presenza nel filtro di cariche. Le proteine sono cariche negativamente, quindi il fatto che una proteina in genere non passi attraverso il filtro non dipende solo dal raggio, dalla grandezza della molecola proteica, ma anche dal fatto che sono cariche negativamente. Ci possono essere delle patologie umane del rene in cui ci può anche non essere nessuna alterazione della grandezza dei pori della membrana basale o dei podociti, ma delle proprietà elettro fisiologiche dei podociti o della membrana basale. Alcune patologie, frequenti soprattutto nei bambini, sono caratterizzate da abbondante proteinuria. Uno fa una biopsia renale e si aspetta di vedere un sovvertimento dell architettura morfologica del podocita o del glomerulo, e invece alla microscopia ottica non vedi assolutamente niente. Abbiamo proteinuria in range nefrosico, oltre i 3 g al giorno, cui corrisponde paucità del reperto istologico alla microscopia ottica. Qualcosa non quadra. Invece le cose quadrano perché sono alterazioni della carica elettrica dei podociti. Se si passa alla microscopia elettronica, dove il potere risoluzione è maggiore, si apprezza la morfologia del podocita: i podociti, invece di essere normali, hanno i processi pedicellari fusi. In genere questi processi sono
5 distanziati perché ci sono delle carice negative che fanno sì esistano pori stretti; quando le cariche vengono a mancare abbiamo la fusione dei processi e l apertura di pori più larghi e le proteine passano. Quindi quando i pedicelli si fondono, si formano dei pori più ampi, dei veri e propri buchi. Le cariche elettronegative sono aumentate o diminuite? Alla base della malattia c è un processo immunologico che comporta una riduzione delle cariche elettronegative. La quantità di ultrafiltrato è di circa 180 L di acqua al giorno, di questa quota il rene riassorbe circa 178 litri di acqua in quanto ne caccia circa 1litro e mezzo. CLEARANCE: Tutte le patologie nefrologiche fanno riferimento alla clearance. Per clearance si intende un volume di plasma che viene depurato e da cui viene rimossa una sostanza nell unità di tempo. Matematicamente, si esprime con una formula: Cx = Uf x Ux. Px dove: Uf = quantità di filtrato glomerulare in cui è contenuta la sostanza (flusso urinario) Ux = concentrazione di una data sostanza x nell urina Px = concentrazione di x nel plasma Sostituiamo al posto di x una sostanza, cioè l inulina. L inulina ha delle caratteristiche: 1. è una sostanza liberamente filtrabile, cioè la concentrazione di inulina nel plasma è perfettamente uguale alla concentrazione nel primo tratto del tubulo prossimale perché l inulina passa facilmente attraverso la barriera glomerulare; 2. È una sostanza che non viene riassorbita passando indenne lungo le anse glomerulari; 3. È una sostanza che non viene secreta; 4. Non è una sostanza metabolizzabile, come lo è invece il glucosio ad es.; 5. Non ha effetti tossici; 6. È una sostanza esogena, non viene prodotta dall organismo. Date queste caratteristiche, ne deduciamo che la quantità dell inulina filtrata deve essere uguale alla quantità che viene escreta. La quantità di inulina filtrata come la calcoliamo? È la quantità della filtrazione glomerulare moltiplicata per la concentrazione plasmatica dell inulina, quindi GFR x Pin. La quantità di inulina che viene escreta è data dal volume di urine formato in un periodo di tempo moltiplicato per la concentrazione di inulina nelle urine, quindi Uf x Uin. Quindi, poiché la quantità di inulina filtrata è uguale a quella escreta, avremo che: GFR x Pin = Uf x Uin Razionalizzando l equazione, GFR = Uf x Uin = Cin. Pin dove Cin è la clearance dell inulina La clearance dell inulina è un indice dell entità della filtrazione glomerulare, in particolare della velocità di filtrazione glomerulare. Ci dà informazioni quindi sulla funzionalità renale. Come si fa la clearance? Essendo una sostanza esogena, bisogna darla al soggetto per via endovena. Il soggetto viene invitato a bere in modo da attivare una diuresi costante, si mette un infusore di inulina a concentrazioni note per circa un ora in modo da determinare livelli plasmatici di inulina costanti. Poi si raccolgono le urine ogni 60 minuti e si fa un prelievo di sangue 30 minuti dall inizio e 30 dalla fine dalla raccolta di urine, in modo da avere nei 60 minuti un volume di urine Uf, nel quale si
6 misura la concentrazione di inulina, a 30 minuti si misura la concentrazione di inulina nel plasma e si sostituiscono i dati ottenuti alle variabili dell equazione. In questo modo si ottiene il valore di GFR che va da 80 a 120 ml/min in condizioni normali. In genere le determinazioni di GFR non si fanno solo una volta, ma 3 o 4 volte e poi facendo la media si ottiene un GFR di riferimento. Questa metodica dura 4 5 ore, può essere fatta solo su pazienti ospedalizzati, perciò nel corso degli anni si è cercato un sostituto dell inulina da poter utilizzare nella pratica clinica, cioè la creatinina. La creatinina non è una sostanza esogena a differenza dell inulina, ma è endogena poiché è il prodotto del metabolismo della creatina, una proteina muscolare. Come l inulina, invece, è una sostanza liberamente filtrabile a livello del glomerulo, non è riassorbibile e (si dice che) non è nemmeno secreta quando la creatinina è presente in livelli plasmatici elevati, la cellula tubulare tende a secernere creatinina, questo a differenza dell inulina, e per effetto della secrezione si verifica un accumulo di creatinina nell urina che fa arrotondare per eccesso il valore di GFR. La creatinina non và infusa, quindi la procedura è semplice. Come si fa la clearance? Si invita il soggetto a raccogliere le urine in un unità di tempo determinata, più lunga è la raccolta delle urine minore sarà l errore, quindi in genere si fa la raccolta nelle 24 ore. In genere si scarta la prima urina del mattino, mentre si raccolgono le urine nelle successive 24 ore fino al mattino della giornata successiva comprese le urine della notte. Vanno raccolte in recipiente tarato in modo da misurarle in ml, si preleva poi un aliquota (4 5 ml) dopo aver misurato la quantità di urina raccolta, la si porta in laboratorio, si fa un prelievo di sangue e si misura la creatinina plasmatica presupponendo che il suo valore non cambi nelle 24 ore. Dal momento che questa sostanza è simile all inulina, la sua clearance è indice di GFR. GFR = Uf x Ucreat. Pcreat Il GFR ci permette di dire se un soggetto ha una funzione renale normale o patologica e ci fa distinguere anche i gradi di alterazione della funzionalità renale, come ad esempio un insufficienza renale in stato iniziale o in stato finale. Non insistiamo sulla clearance della creatinina, giacchè per esemplificare la vita ai pazienti considerando che sarebbe necessaria la raccolta delle urine nelle 24 ore, nel corso degli anni si è tentato di sostituire l indice della clearance della creatinina con un altro indice, la creatinina plasmatica. Se la creatinina ha un valore tra 0.8 e 1.2 mg/dl, la funzionalità renale possiamo dire che è normale; se il valore è 5 possiamo dire che la funzionalità è alterata. Ma la nefrologia oggi si è affinata e quindi ci interessa oggi sia per un fatto prognostico che terapeutico non tanto identificare i pazienti con valori di 4 5 mg di creatinina plasmatica perché sono pazienti con sicura riduzione della funzionalità renale, ci interessa invece fare prevenzione identificando persone con iniziale insufficienza renale, in cui il GFR invece di essere tra 80 e 120 ml/min è di ml/min. Infatti è in questa fase che si può intervenire con efficacia. Se proiettiamo i valori di GFR misurati con la clearance dell inulina con i livelli di creatinina plasmatica (che può essere misurata con metodica colorimetrica o enzimatica che è più precisa), man mano che GFR tende a diminuire, ci aspetteremmo che la creatinina aumenti in modo rettilineo, invece come vediamo nel grafico notiamo che in una prima fase che può durare anche anni la creatinina plasmatica non varia o varia di pochissimo mentre la GFR scende da 120 fino anche a 60 ml/min, e questo che significa? Significa che a 60 ml/min il 50% della funzionalità renale è compromessa! Una variazione dei livelli di creatinina così poco significativa ( ) è un dato che anche molti specialisti non tengono sempre in considerazione, mentre corrisponde invece a riduzione del 50% della funzionalità. Da un punto di vista diagnostico è importante fare diagnosi di insufficienza renale in fase iniziale perché possiamo fare molto in ambito terapeutico. In un secondo momento infatti quando la GFR arriva a 60, la creatininemia tende ad alzarsi invece in maniera esponenziale e quindi si passa da range quasi di normalità a range di sicura patologia nel corso non più di anni ma di mesi.
7 Nefrologia:2lez 2012 Prof.Pollastro Glomerulonefriti La glomerulonefrite è un processo infiammatorio che interessa una parte specifica del rene:i glomeruli. Le distinguiamo in: 1 Glomerulonefriti primitive(quando il danno interessa solo ed esclusivamente il rene) 2 Glomerulonefriti secondarie(sono forme di glomerulonefriti in cui il coinvolgimento del glomerulo è conseguente ad un processo morboso che inizialmente è extrarenale) Per fare diagnosi di glomerulonefrite l indagine di cui abbiamo bisogno è la biopsia renale. Esistono diverse forme di glomerulo nefriti che spesso richiedono un approccio terapeutico diverso a seconda della malattia di base,per questo motivo è indispensabile la biopsia renale:permette la diagnosi e l identificazione precisa di un tipo di glomerulo nefrite. la biopsia renale ha permesso negli anni di effettuare una classificazione delle varie forme e di poter conoscere i processi patogenetici ovvero i meccanismi responsabili del danno glomerulare che sono essenzialmente meccanismi su base immunologica,di effettuare anche una prognosi. bisogna valutare quando è utile effettuare la biopsia ricordando che possono manifestarsi effetti collaterali quindi:decidere se c è indicazione alla biopsia valutando le condizioni cliniche del paziente. Le indicazioni alla biopsia:quando si ipotizzano 1 Alterazioni glomerulari(nella maggior parte dei casi) 2 Alterazioni tubulo interstiziali In particolare,i quadri clinici e patologici che possono far richiede una biopsia renale possono essere: 1. Quadro di insufficienza renale acuta che non deve essere attribuibile a deplezione di volume(es in caso di perdite di sangue,disidratazione..in questi casi basta rimpiazzare i liquidi persi per risolvere l insufficienza)o ad una patologia ostruttiva(es in caso di calcolo, neoplasia che ostruisce non c è indicazione alla biopsia) 2. Presenza di insufficienza renale cronica lieve:lieve perché bisogna tener presente che quando c è uno stato di insufficienza renale cronica i glomeruli vanno incontro a sclerosi e la corticale,dove sono presenti i glomeruli,si riduce quindi quando si effettua la biopsia si può non prendere un frustolo rappresentativo e la metodica non fornisce in questo caso alcuna informazione utile;più l insufficienza cronica è grave più glomeruli vanno in sclerosi, appare chiaro quindi che la probabilità di trovare un certo numero di glomeruli intatti in tale condizione si riduce notevolmente. anche in caso di glomeruli soggetti a sclerosi parziale non siamo in grado con la biopsia di effettuare diagnosi precisa. ecco perché l irc deve essere di grado lieve. la biopsia si effettua solo se si pensa di raccogliere dati utili per il paziente. 3. Anomalie urinarie riscontrate attraverso un esame delle urine :in caso di proteinuria persistente, intendendo per proteinuria la presenza di proteine nelle urine al di sopra di 1 gr se è una proteinuria isolata, oppure anche se è al di sotto di 1gr se associata ad altre manifestazioni. ad esempio se riscontriamo una proteinuria al disotto del grammo ma associata ad ematuria ecco che c è indicazione alla biopsia se invece c è solo una proteinuria al di sotto del grammo che persiste bisogna semplicemente osservarne l andamento e se tende ad aumentare si effettua biopsia. In caso di ematuria isolata;in caso di sindrome nefritica che si manifesta con macroematuria,ritenzione urinaria quindi contrazione della diuresi, con eventualmente una condizione di insufficienza renale in genere modesta e spesso ipertensione arteriosa;in caso di sindrome
8 nefrosica (o proteinuria propriamente detta),una sindrome caratterizzata in genere da una proteinuria >3,5gr/24h. In pratica c è sempre indicazione a fare una biopsia ad eccezione per pazienti di età compresa fra i 2 3anni agli8 9 anni poiché in questo range di età è più frequente un tipo di glomerulo nefrite detta a lesioni minime in cui c è indicazione a fare direttamente la terapia,se poi non si ha una risposta evidente alla terapia si procede con la biopsia. al di sotto dei 2 anni invece la glomerulo nefrite a lesioni minime è meno frequente quindi maggior indicazione alla biopsia soprattutto se compare una sindrome nefrosica questo perché esistono una serie di forme di glomerulonefrite su base genetica che richiedono un trattamento terapeutico particolare,in queste forme l uso del cortisone è controindicato nel senso che non si ha alcuna risposta. In caso di trapianto renale: un rene trapiantato potrebbe andare incontro ad insufficienza renale quindi bisogna cercare la causa di questa insufficienza,ad esempio ci può essere stato un rigetto oppure una tossicità da farmaci,la comparsa di una nuova patologia,una glomerulonefrite ex novo. quindi indicazione alla biopsia in presenza di un trapianto renale. Esistono tuttavia anche diverse controindicazioni alla biopsia renale,quindi bisogna SEMPRE valutare le condizioni cliniche e di salute del paziente prima di effettuare una biopsia renale;le controindicazioni possono essere assolute e relative. Tra le controindicazioni ASSOLUTE abbiamo: 1 Diatesi emorragiche (in caso di difetti di coagulazione non è possibile effettuare la biopsia per le complicanze che comporta in tali pazienti ) 2 Terapia anticoagulante(è necessario sospendere,ove possibile,la terapia prima di effettuare la biopsia) 3 Obesità severa(in caso di obesità severa si ha difficoltà enorme a raggiungere il rene per biopsia) 4 Rene unico non trapiantato 5 Posizione anomala del rene Condizioni RELATIVE:in generale sono tutte quelle condizioni che devono essere trattate, risolte prima di effettuare una biopsia renale: 1 Ipertensione arteriosa 2 Ipotensione arteriosa 3 Presenza di tumori (bisogna andare a valutare bene dove sono localizzati) 4 Idronefrosi 5 Ascesso 6 Presenza di cisti(non devono essere presenti dove si effettua il prelievo) 7 Pielonefriti 8 Sintomi di uremia(per le maggiori complicanze soprattutto emorragiche) Il prelievo per la biopsia di solito viene effettuato a livello del polo inferiore del rene di sinistra quindi se c è ad esempio una cisti al rene di dx o al polo superiore del rene di sx non c è nessuna problematica,se invece c è un interessamento del polo inferiore la metodica diventa più difficile; quindi prima di effettuare una biopsia è indispensabile una valutazione del paziente pre biopsia mediante un anamnesi accurata,un esame obiettivo,esami
9 di laboratorio e indagini strumentali questo per essere sicuri che non esistono le controindicazioni dette in precedenza. Per quanto riguarda le indagini strumentali un ecografia renale bilaterale è sufficiente infatti attualmente la biopsia viene effettuata sotto controllo ecografico ma in caso di dubbi o in presenza di problematiche si procede con altre indagini come urografia,tac,scintigrafia renale. Gli esami di laboratorio servono invece innanzitutto a valutare se c è un indicazione effettiva alla biopsia,a volte capita che un paziente presenta un episodio di microematuria ed al momento della biopsia invece è risolta,in tal caso non deve essere effettuata la biopsia quindi va richiesto un esame delle urine;va richiesta un urinocoltura poiché in caso di infezione alle vie urinarie bisogna prima trattare l infezione;sicuramente va valutata la funzionalità renale quindi vedere se c è insufficienza renale e l entità dell insufficienza;l emocromo con formula e piastrine;tempo di coagulazione e attività protrombinica ed infine gruppo sanguigno perché si predispone in caso di biopsia una sacca di sangue pronta per il paziente in caso di eventuali complicanze (evenienza rara ma possibile). Il quadro ematologico che permette di sottoporre il paziente a biopsia prevede: Hb >10g/dl(in caso di valore <10g/dl bisogna fare trasfusione prima di biopsia perché ci potrebbe essere di per sé un sanguinamento durante la procedura e l emocromo tende a scendere) Piastrine> mm3 QUADRO COAGULATIVO:attività protrombinica e APTT;TEMPO DI EMORRAGIA(3 7 min) La biopsia viene effettuata sotto controllo ecografico,praticamente l ago viene introdotto mediante?(non si capisce la parola min21.25)la sonda e sul monitor si vede l ago che scende e deve arrivare al polo inferiore del rene,proprio sulla capsula,nel momento in cui si è sicuri di aver raggiunto la capsula si effettua il prelievo,cioè si effettua il taglio perché ovviamente così si è sicuri di prendere la corticale;è importante non entrare troppo nel rene perché se si entra troppo,l ago ha un oscillazione di almeno 2 cm e si può prendere la midollare e in quel caso la diagnosi non si riesce a farla,quindi mantenere una posizione superficiale per poter prendere i glomeruli. Bisogna sempre valutare le eventuali complicanze possibili,le più frequenti sono: 1 ematoma perirenale con un incidenza variabile tra 1 85%(l incidenza ha un range ampio perché sono stati presi in considerazione report di anni passati in cui venivano considerati gli ematomi solo in casi particolari,oggi l ecografia viene fatta anche immediatamente post biopsia quindi anche se c è un piccolo ematoma questo viene riportato e quindi oggi l incidenza è decisamente più alta); 2 macroematuria 5 9% (bisogna ricordare che il rene è un organo ampiamente vascolarizzato quindi è possibile quando si effettua il taglio andare a ledere un arteriola che può essere di dimensioni variabili,una macroematuria potrebbe provocare la formazione di un coagulo lungo le vie urinarie con addirittura un quadro di ostruzione delle vie urinarie quando il coagulo è di certe dimensioni) 3 anemia importante %(se il paziente sanguina molto) 4 infezioni 01 6% 5 nefrectomia % oggi è evenienza rara poiché la biopsia si effettua sotto guida ecografica ma in passato ci sono stati alcuni casi di nefrectomia da biopsia 6 morte del paziente,anche questa,evenienza rara 0.1 1%,in caso di forti emorragie che non si riesco a controllare ecco perché è importante avere già pronta,a disposizione una sacca di sangue da poter utilizzare nell immediato 7 IRA OSTRUTTIVA DA COAGULI,occasionale ad esempio come abbiamo detto prima in caso di formazione
10 coaguli che vanno ad ostruire le vie urinarie La biopsia è la metodica che permette di effettuare diagnosi di glomerulo nefrite ma per poter ottenere delle informazioni utili alla diagnosi il campione deve essere innanzitutto RAPPRESENTATIVO cioè contenere una quota adeguata di glomeruli perché a volte avere un solo glomerulo può non essere sufficiente per fare la diagnosi;il campione DEVE essere esaminato alla MICROSCOPIA OTTICA e alla IMMUNOFLUORENSCENZA,più raramente con la MICROSCOPIA ELETTRONICA.microscopia ottica e immunofluorescenza sono sufficienti per effettuare una diagnosi corretta,invece in caso di difficoltà diagnostiche si può utilizzare anche la microscopia elettronica: ad esempio quando il numero di glomeruli è esiguo o perché le lesioni non sono ben evidenti o in alcuni casi patologici specifici,ematurie familiari,come la SINDROME DI ALPORT che si presenta come alterazione delle membrane basali glomerulari evidenziabili solo alla microscopia elettronica e non alla microscopia ottica e immunofluorescenza,oppure in caso di GLOMERULONEFRITE MEMBRANO PROLIFERATIVO DI TIPO II. con la microscopia ottica si riescono ad evidenziare le caratteristiche del glomerulo:capsula del bowmann,anse capillari,lume capillare,cellule endoteliali;in particolare per valutare se c è proliferazione delle cellule endoteliali bisogna andare a guardare all interno del lume capillare;nello spazio interposto fra le anse capillari ci sono gli assi mesangiali quindi matrice mesangiale e si può dire se c è matrice aumentata e qual è il numero di cellule mesangiali(in linea di massima 2 3 cellule mesangiali).quindi si deve valutare se c è PROLIFERAZIONE CELLULARE,l aspetto DELLE MEMBRANE GLOMERULARI,se sono normali o ispessite. Al di fuori delle anse capillari ci sono i podociti,se si trova una proliferazione in questa zona sarà EXTRACAPILLARE. Bisogna far attenzione però perché la presenza di una proliferazione nello spazio extracapillare non è attribuibile ai podociti in quanto i podociti sono cellule non proliferanti,proliferano invece le cellule parietali oppure si tratta di cellule che passano dal lume capillare all interno della capsula. Dopo la microscopia ottica si effettua l immunofluorescenza:l immunofluorescenza si fa generalmente su un pezzo di tessuto congelato oppure su tessuto conservato in paraffina;vengono allestiti una serie di vetrini,si fissano i vetrini con anticorpi fluoresceinati anti igg,iga,igm,c1q,c3,c4,fibrinogeno e poi catene κ e λ se c è il sospetto di patologie particolari ad esempio mieloma (anche se monoclonale);una volta fissati questi antisieri bisogna valutare se l immunofluorescenza è positiva o negativa(se c è o meno la deposizione degli immunocomplessi).l IF. positiva può essere di 2 tipi,lineare E GRANULARE a seconda della sede in cui si depositano gli immuno complessi e della forma. L IF lineare è dovuta soprattutto al legame di anticorpi con antigeni presenti lungo la membrana glomerulare,essenzialmente si verifica nei confronti di alcuni antigene del collagene e siccome il collageneiv è presente in maniera diffusa nella membrana basale glomerulare si avrà una immunofluorescenza di tipo lineare perché gli anticorpi legano una serie di ag che sono estremamente vicini. I meccanismi patogenetici delle glomerulo nefriti sono legati,nella maggior parte dei casi,alla formazione di immunocomplessi. questi immunocomplessi possono 1)FORMARSI IN CIRCOLO e poi attraverso il circolo arrivare al glomerulo e depositarsi,in questo caso l IF è essenzialmente granulare,2) possono DEPOSITARSI IN SITU,cioè si formano direttamente a livello del glomerulo per interazione tra un AB circolante e un Ag strutturale fisso della membrana basale glomerulare (esempio collagene; unica situazione di IF LINEARE),(in passato si riconoscevano solo questi 2 meccanismi patogenetici,oggi si sono ipotizzate altre forme di deposito)3)possono DEPOSITARSI IN SITU per interazione tra AB circolanti e Ag strutturali mobili con IF GRANULARE,4)possono DEPOSITARSI IN SITU per interazione tra AB circolanti e Ag secreti o dismessi da cellule glomerulari,ad esempio le cellule endoteliali o le cellule mesangiali potrebbero,in qualche condizione particolare,liberare un antigene che non è evidenziato inducendo la produzione di anticorpi(if GRANULARE). Ricapitolando,gli immunocomplessi possono formarsi 1 In circolo e poi arrivare al glomerulo dando luogo ad un immunofluorescenza granulare 2 In situ dando luogo ad un immunofluorescenza lineare se si legano ad antigene fisso di membrana basale glomerulare,oppure possono legarsi ad ag secreti da cellule endoteliali,oppure possono legarsi ad antigeni
11 mobili che si ritrovano sulla MBG in questi casi l immunofluorescenza è granulare(nb:granulare RISPETTO PROPRIO ALLA SEDE DI DEPOSIZIONE DEGLI IC E QUINDI ALL IMMAGINE CHE SI OSSERVA,manca la continuità tipica della forma lineare lungo tutta la MB). Altri meccanismi patogenetici sono(la prof. continua la classificazione precedente) 5) DEPOSIZIONE IC IN SITU per legame di anticorpi con antigeni non glomerulari,esogeni o endogeni ma non di natura glomerulare che si impiantano nel glomerulo. In altre situazioni invece si può avere DANNO GLOMERULARE senza però la formazione di immunocomplessi. 6)LESIONI GLOMERULARI DA IPERSENSIBILITà cellulare,in genere legata ad una attivazione di linfociti, essenzialmente linfociti T che producono una serie di citochine che vanno ad alterare l indennità della membrana basale glomerulare,quindi c è un danno glomerulare con un meccanismo diverso da quello degli immunocomplessi e in questo caso l immunofluorescenza è NEGATIVA. 7)LESIONI GLOMERULARI DETTE pauci immuni perché sono legate alla presenza di anticorpi, ma NON di anticorpi contro antigeni glomerulari bensì anticorpi anticitoplasma dei neutrofili(anca),situazione che si verifica nelle VASCULITI(causano glomerulo nefriti secondarie)in cui al danno legato ai distretti vascolari si associa il danno renale(immunofluorescenza positiva). Appare chiaro da quanto detto finora che l immunofluorescenza è una metodica importante perché alcune forme di glomerulo nefriti si possono diagnosticare SOLO con questa tecnica e sono : 1 GN da Ab anti membrana basale glomerulare,con l IF LINEARE 2 GN a depositi mesangiali di IgA(forma più frequente) o IgM. In altri casi invece l immunofluorescenza serve a confermare la diagnosi,con l aiuto della microscopia ottica; si può in questi casi dire se il paziente ha una GN proliferativa ENDOCAPILLARE che è la forma tipica post infettiva oppure ha una GN membranosa,o membrano proliferativa : 1 GN proliferativa endocapillare 2 GN membranosa 3 GN membranoproliferativa(tipo I e II) Anche quando l immunofluorescenza è negativa essa risulta utile proprio per distinguere le forme da immunocomplessi da altre forme senza immunocompessi dette GN con depositi aspecifici o assenti: 1 GN a lesioni minime,forma dovuta all attivazione dei linfociti T 2 GLOMERULOSCLEROSI focale e segmentale,anch essa dovuta all attivazione dei linfociti T e produzione di citochine che vanno ad alterare la barriera della membrana glomerulare dando proteinuria PERò all immunofluorescenza si osservano dei depositi focali non tanto espressione di immunocomplessi ma per la presenza nelle aree di sclerosi di antigeni che fissano C3 o C4 quindi più opportuno parlare di intrappolamento di immunoglobuline e frazioni del complemento nell area di sclerosi.questa forma di GN è detta a depositi focali. questa classificazione si riferisce all immagine che vediamo al microscopio,ricordando la struttura di un glomerulo
12 quando si descrive una lesione dign BISOGNA vedere se c è proliferazione di cellule endoteliali,se c è proliferazione di cellule mesangiali,se c è proliferazione extracapillare,se c è alterazione della membrana basale glomerulare. con un esempio pratico se c è GLOMERULONEFRITE MEMBRANOSA bisogna trovare un alterazione a carico della membrana;considerando questa classificazione,risulta più semplice descrivere la patologia anche da un punto di vista istologico e ricordarla meglio. pertanto la classificazione delle GN PRIMITIVE che andremo a considerare sarà quella che associa il danno istologico al danno clinico,quindi: glomerulo nefriti primitive le classifichiamo in proliferative e non proliferative. Le GN non proliferative si manifestano in genere con una sindrome nefrosica e sono: 1 GN A LESIONI MINIME 2 GLOMERULOSCLEROSI FOCALE E SEGMENTALE 3 GN MEMBRANOSA Nel descrivere queste 3 forme bisogna ricordare che nella maggior parte dei casi danno una sindrome nefrosica. Le GN proliferative invece si manifestano NELLA MAGGIORPARTE DEI CASI con una sindrome nefritica e sono: 1 GN PROLIFERATIVA ENDOCAPILLARE ESSUDATIVA 2 GN PROLIFERATIVA MESANGIALE(IG A o IGM) 3 GN MEMBRANOPROLIFERATIVA 4 GN PROLIFERATIVA EXTRACAPILLARE Secondo il registro italiano delle biopsie renali la forma più riscontrata,più frequente è la GN proliferativa mesangiale ad Ig A(35%),seguita dalla GN membranosa(21%) e dalla GLOMERULOSCLEROSI focale e segmentale(12%). Altri lavori statistici mettono in relazione tipo di GN ed esordio con SINDROME NEFROSICA osservando la diversa frequenza:al primo posto c è la GN MEMBRANOSA che si manifesta nel 30% di casi con sindrome nefrosica,segue la GLOMERULOSCLEROSI focale e segmentale(13%) ed infine la GN a lesioni minime(12%). Glomerulonefrite a lesioni minime
13 La GN a lesioni minime è la forma che più frequentemente si manifesta con una sindrome nefrosica,soprattutto in età pediatrica;il 60 % dei bambini ha un età compresa fra i 2 ed i 6 anni;infatti abbiamo detto precedentemente che in un range di età tra i 2 e gli 8 anni di solito non si effettua biopsia ma si procede con un trattamento farmacologico e se ne valuta la risposta proprio perché nel 90% dei casi si tratta di GN a lesioni minime.è invece rara al di sotto di un anno di età(al di sotto di un anno quindi la biopsia va fatta),il rapporto M/F è di 2:1 nei bambini piccoli. Etiologia:nel 90% dei casi è IDIOPATICA,non si riconosce una causa scatenante,nel 10% dei casi invece è associata a LINFOMA DI HODGKIN oppure associata a farmaci come interferone,fans,o ad infezioni virali. DOMANDA STUDENTE:quando è associata a linfoma oppure a virus è secondaria? Risposta prof:si, quando è associata È secondaria, a volte ad esempio può anche capitare che l infezione virale non compare a prima istanza ma la malattia si presenta caratterizzata dalla comparsa di questa sindrome nefrosica importante che va in remissione con la malattia poi però se il pz ha un infezione la malattia recidiva,ricompare quindi c è sicuramente un fatto immunologico non legato però agli immunocomplessi ma probabilmente ai linfociti che per qualche motivo si attivano. ALTRA DOMANDA STUDENTE:esiste una predisposizione genetica? Risposta prof:si,potrebbe esserci,attualmente però non c è una dimostrazione chiara;per alcune forme sicuramente c è una predisposizione genetica ad esempio rispetto alla produzione di IgA(ma nn c entra con quella a lesioni minime!?) Patogenesi:non ci sono depositi di immunocomplessi ma l anomalia di base è un attivazione dei linfociti T. clone di cellule aberrante con produzione di citochine permeabilizzanti. Quadro clinico:sindrome nefrosica la cui prima manifestazione è la comparsa di edema,edema degli arti inferiori o edema palpebrale(edema prima ortostatico poi generalizzato),l edema ovviamente è dovuto ad una ritenzione di liquidi quindi il paziente aumenta di peso;se poi il quadro dura da tempo si può avere anche versamento ascitico o versamento pleurico,in queste situazioni particolari possono comparire dolore addominale e diarrea. Ritornando alla patogenesi,il primum movens del danno è l alterazione dei linfociti che producendo tante citochine vanno ad alterare l integrità della membrana basale,non è chiaro ancora completamente tutto il meccanismo,prima si pensava che ci fosse un alterazione dell endotelio,oggi si ipotizza un alterazione a livello dei podociti,i podociti esprimono tutta una serie di molecole che si intersecano tra loro formando una barriera sul versante esterno della membrana basale a questo punto basta che una di queste proteine non sia più integra(azione citochine?) per slargare la barriera e lasciar passare le proteine attraverso la mbg. Il paziente può quindi all inizio presentare solo una proteinuria senza avere gli edemi,gli edemi COMPAIONO quando la proteinuria supera i 2,5g/24h;chiaramente più il quadro persiste più si associano i vari segni e sintomi della malattia. Esame obiettivo :essenzialmente correla con la gravità dell edema quindi ricercare il segno della fovea; il paziente può avere difficoltà respiratoria in caso di versamento pleurico,in caso di versamento ascitico importante potrebbe comparire addirittura ernia ombelicale o ingiunale,invece di solito la pressione arteriosa è normale. Indagini di laboratorio: proteinuria >3,5 gr/die/1.73 superficie corporea,ovviamente nei bambini la superficie corporea è più piccola quindi anche valori più bassi di proteinuria possono determinare edema;la perdita di albumina nelle urine porterà una sua riduzione plasmatica quindi altro dato importante è l alterazione del quadro proteico: < albumina plasmatica,>delle α2 e βglobuline,< delle IgG, in alcuni casi,quando la patologia dura da tanto tempo per la perdita attraverso la membrana non solo di globuline ma anche di immunoglobuline,in queste situazioni a volte anche i tubuli non riescono ad assorbire la quantità di immunoglobuline filtrata e quindi ne consegue una loro riduzione plasmatica;a volte addirittura può capitare che il paz vada incontro a pleurite inspiegabile e poi si ritrova una sindrome nefrosica con proteinuria importante e riduzione delle immunoglobuline
Fisiologia dell apparato urinario
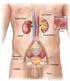 Fisiologia dell apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico, prodotti finali
Fisiologia dell apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico, prodotti finali
Introduzione alla Nefrite Lupica. Dott. Massimiliano Mancini
 Introduzione alla Nefrite Lupica Dott. Massimiliano Mancini Cenni introduttivi Il coinvolgimento renale è presente in circa il 50% di tutti i pazienti con LES e costituisce il primo sintomo in circa 15-20%
Introduzione alla Nefrite Lupica Dott. Massimiliano Mancini Cenni introduttivi Il coinvolgimento renale è presente in circa il 50% di tutti i pazienti con LES e costituisce il primo sintomo in circa 15-20%
DANNO PRIMARIO DEL GLOMERULO,
 GLOMERULONEFRITI DANNO PRIMARIO DEL GLOMERULO, bilaterale, diffuso Primitive / Secondarie (diabetica, lupica, Schoenlein- Henoch, amiloidea, metabolica cistinosi, ossalosi) Acute subacute croniche Patogenesi:
GLOMERULONEFRITI DANNO PRIMARIO DEL GLOMERULO, bilaterale, diffuso Primitive / Secondarie (diabetica, lupica, Schoenlein- Henoch, amiloidea, metabolica cistinosi, ossalosi) Acute subacute croniche Patogenesi:
OSMOREGOLAZIONE DEI LIQUIDI CORPOREI
 OSMOREGOLAZIONE DEI LIQUIDI CORPOREI Lezione 25 1 Distribuzione dei liquidi corporei L H 2 O contenuta nel corpo è circa il 60% del peso totale ed è così ripartita: 67% 33% EXTRACELLULARE 33% INTRACELLULARE
OSMOREGOLAZIONE DEI LIQUIDI CORPOREI Lezione 25 1 Distribuzione dei liquidi corporei L H 2 O contenuta nel corpo è circa il 60% del peso totale ed è così ripartita: 67% 33% EXTRACELLULARE 33% INTRACELLULARE
INSUFFICIENZA RENALE CRONICA ASPETTI ASSICURATIVI
 Associazione Italiana di Medicina dell Assicurazione Vita, Malattia e Danni alla Persona Milano 6 ottobre 2015 GIORNATA DI FORMAZIONE SULL ASSUNZIONE DEL RISCHIO E LA GESTIONE DEI SINISTRI INSUFFICIENZA
Associazione Italiana di Medicina dell Assicurazione Vita, Malattia e Danni alla Persona Milano 6 ottobre 2015 GIORNATA DI FORMAZIONE SULL ASSUNZIONE DEL RISCHIO E LA GESTIONE DEI SINISTRI INSUFFICIENZA
www.slidetube.it Il nefrone è costituito dal corpuscolo renale e dal tubulo
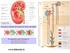 Il nefrone è costituito dal corpuscolo renale e dal tubulo Il corpuscolo renale è formato da : a) il glomerulo arterioso b) la capsula di Bowman www.slidetube.it Zona corticale Zona midollare Dall arteria
Il nefrone è costituito dal corpuscolo renale e dal tubulo Il corpuscolo renale è formato da : a) il glomerulo arterioso b) la capsula di Bowman www.slidetube.it Zona corticale Zona midollare Dall arteria
Funzioni. Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto
 La Funzione Renale Funzioni Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto Il Nefrone Distinguiamo un tubulo renale (trasporto) ed un corpuscolo renale
La Funzione Renale Funzioni Regola composizione ionica plasmatica Volume plasmatico Osmolarità ph Rimuove I prodotti di scarto Il Nefrone Distinguiamo un tubulo renale (trasporto) ed un corpuscolo renale
Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina);
 Funzioni del rene Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina); Regolare il volume e la composizione del liquido extracellulare;
Funzioni del rene Eliminare dall organismo prodotti di rifiuto e sostanze tossiche idrosolubili(soprattutto prodotti azotati e creatinina); Regolare il volume e la composizione del liquido extracellulare;
Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio
 Il rene Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio acido-base Regolazione Pressione Arteriosa Secrezione
Il rene Escrezione cataboliti, farmaci, droghe Regolazione equilibrio idrico Regolazione osmolarità concentrazione elettroliti Regolazione equilibrio acido-base Regolazione Pressione Arteriosa Secrezione
Criteri di classificazione
 GLOMERULONEFRITI Malattie del glomerulo. Sono la più comune causa di dialisi Fondamentale l introduzione della biopsia renale per l individuazione delle diverse forme Criteri di classificazione 1) Eziologico
GLOMERULONEFRITI Malattie del glomerulo. Sono la più comune causa di dialisi Fondamentale l introduzione della biopsia renale per l individuazione delle diverse forme Criteri di classificazione 1) Eziologico
Anatomia funzionale del rene
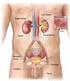 Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Funzioni del Rene. Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari)
 Il sistema urinario Funzioni del Rene Corticale Nefroni Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari) Midollare Pelvi
Il sistema urinario Funzioni del Rene Corticale Nefroni Escrezione prodotti di scarto del metabolismo (urea, creatinina, acido urico) e di sostanze estranee (farmaci, additivi alimentari) Midollare Pelvi
INSUFFICIENZA RENALE ACUTA
 INSUFFICIENZA RENALE ACUTA Sindrome clinico-metabolica caratterizzata da una rapida (ore, giorni) riduzione del filtrato glomerulare (VFG) con conseguente ritenzione dei prodotti del catabolismo azotato
INSUFFICIENZA RENALE ACUTA Sindrome clinico-metabolica caratterizzata da una rapida (ore, giorni) riduzione del filtrato glomerulare (VFG) con conseguente ritenzione dei prodotti del catabolismo azotato
CORSO DI NEFROLOGIA Diapositive delle lezioni Anno Accademico
 CORSO DI NEFROLOGIA Diapositive delle lezioni Anno Accademico 2011-2012 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria
CORSO DI NEFROLOGIA Diapositive delle lezioni Anno Accademico 2011-2012 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria
M A L A T T I E D E L G L O M E R U L O
 M A L A T T I E D E L G L O M E R U L O Unità 2.3 CI Semeiotica e Patologia Medica Veterinaria, modulo di Patologia Medica AA 2017/18 MALATTIE DEL GLOMERULO DEL CANE E DEL GATTO Glomerulonefrite da Immuno-complessi
M A L A T T I E D E L G L O M E R U L O Unità 2.3 CI Semeiotica e Patologia Medica Veterinaria, modulo di Patologia Medica AA 2017/18 MALATTIE DEL GLOMERULO DEL CANE E DEL GATTO Glomerulonefrite da Immuno-complessi
Primaria Secondaria. Classificazione
 Nefrosi e Nefrite Sindrome Nefrosica Lesione glomerulare con anomala filtrazione. E caratterizzata da grave proteinuria (> 3.5 g/die), ipoalbuminemia, edema severo, iperlipidemia e lipiduria. Quasi sempre
Nefrosi e Nefrite Sindrome Nefrosica Lesione glomerulare con anomala filtrazione. E caratterizzata da grave proteinuria (> 3.5 g/die), ipoalbuminemia, edema severo, iperlipidemia e lipiduria. Quasi sempre
Corso di Nefrologia. Le Malattie renali. Prof Giovanni Pertosa. Università di Bari DETO - Sezione di Nefrologia Direttore: Prof. F.P.
 Università di Bari DETO - Sezione di Nefrologia Direttore: Prof. F.P. Schena Corso di Nefrologia Le Malattie renali Prof Giovanni Pertosa MALATTIE DEL PARENCHIMA RENALE Glomeruli Tubuli Interstizio Vasi
Università di Bari DETO - Sezione di Nefrologia Direttore: Prof. F.P. Schena Corso di Nefrologia Le Malattie renali Prof Giovanni Pertosa MALATTIE DEL PARENCHIMA RENALE Glomeruli Tubuli Interstizio Vasi
Alcuni esempi di ruoli fisiologici. Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale
 Alcuni esempi di ruoli fisiologici Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale Formazione e riassorbimento del liquido interstiziale Cellule
Alcuni esempi di ruoli fisiologici Effetto di trascinamento nei capillari arteriosi e venosi Effetto di trascinamento nel glomerulo renale Formazione e riassorbimento del liquido interstiziale Cellule
CLEARANCE RENALE. La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma.
 CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
CLEARANCE RENALE. La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma.
 CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
CLEARANCE RENALE La clearance renale esprime l efficacia con cui i reni rimuovono varie sostanze dal plasma. La clearance renale di una sostanza (Cs) è definita come il volume ipotetico di plasma completamente
Le Ematurie. Le Ematurie. Definizione
 Le Ematurie Le Ematurie Le Ematurie Definizione L ematuria è un segno clinico di frequente riscontro in età pediatrica con una prevalenza dello 0,4-4,1 % che spesso pone molti quesiti e dubbi diagnostici
Le Ematurie Le Ematurie Le Ematurie Definizione L ematuria è un segno clinico di frequente riscontro in età pediatrica con una prevalenza dello 0,4-4,1 % che spesso pone molti quesiti e dubbi diagnostici
L anatomia dell apparato urinario
 L anatomia dell apparato urinario Le funzioni del rene Secrezione (escrezione) Equilibrio idrico (controllo della pressione arteriosa) Equilibrio salino (controllo della composizione elettrolitica) Endocrina
L anatomia dell apparato urinario Le funzioni del rene Secrezione (escrezione) Equilibrio idrico (controllo della pressione arteriosa) Equilibrio salino (controllo della composizione elettrolitica) Endocrina
PROPOSTA DI PERCORSO DIAGNOSTICO TERAPEUTICO DEL PAZIENTE NEFROPATICO
 OSPEDALE CIVILE DI CHIOGGIA U.O.C NEFROLOGIA E DIALISI DIRETTORE DOTT. MICHELE URSO PROPOSTA DI PERCORSO DIAGNOSTICO TERAPEUTICO DEL PAZIENTE NEFROPATICO Dottor Michele Urso Dottor Massimo Naccari (MMG)
OSPEDALE CIVILE DI CHIOGGIA U.O.C NEFROLOGIA E DIALISI DIRETTORE DOTT. MICHELE URSO PROPOSTA DI PERCORSO DIAGNOSTICO TERAPEUTICO DEL PAZIENTE NEFROPATICO Dottor Michele Urso Dottor Massimo Naccari (MMG)
 Glomerulonefrite proliferativa mesangiale caratterizzata da deposizione prevalente di IgA nel mesangio. Descritta per la prima volta nel 1968, dopo la introduzione della tecnica di immunofluorescenza (malattia
Glomerulonefrite proliferativa mesangiale caratterizzata da deposizione prevalente di IgA nel mesangio. Descritta per la prima volta nel 1968, dopo la introduzione della tecnica di immunofluorescenza (malattia
INSUFFICIENZA RENALE ACUTA. Classificazione. Prerenale. Post-renale. Renale
 INSUFFICIENZA RENALE ACUTA Improvvisa e grave compromissione di funzionalità renale Accumulo acuto di liquidi e sostanze tossiche nel sangue Sovraccarico acuto e uremia Classificazione 1) Prerenale :una
INSUFFICIENZA RENALE ACUTA Improvvisa e grave compromissione di funzionalità renale Accumulo acuto di liquidi e sostanze tossiche nel sangue Sovraccarico acuto e uremia Classificazione 1) Prerenale :una
Seconda Parte Specifica di scuola - Nefrologia - 29/07/2015
 Domande relative alla specializzazione in: Nefrologia Domanda #1 (codice domanda: n.491) : In quale delle seguenti situazioni si potrà prevedere un'evoluzione più rapida verso l'insufficienza renale avanzata
Domande relative alla specializzazione in: Nefrologia Domanda #1 (codice domanda: n.491) : In quale delle seguenti situazioni si potrà prevedere un'evoluzione più rapida verso l'insufficienza renale avanzata
 Glomerulonefrite Membranoproliferativa Denominata anche glomerulonefrite mesangiocapillare, è una glomerulopatia che alla microscopia ottica è caratterizzata da aumento della cellularità endocapillare,
Glomerulonefrite Membranoproliferativa Denominata anche glomerulonefrite mesangiocapillare, è una glomerulopatia che alla microscopia ottica è caratterizzata da aumento della cellularità endocapillare,
Patologia renale nel Mieloma ( Rene da Mieloma )
 www.fisiokinesiterapia.biz Patologia renale nel Mieloma ( Rene da Mieloma ) Patologia Renale nel Mieloma Condizione in cui la presenza di catene leggere di immunoglobuline monoclonali porta ad insufficienza
www.fisiokinesiterapia.biz Patologia renale nel Mieloma ( Rene da Mieloma ) Patologia Renale nel Mieloma Condizione in cui la presenza di catene leggere di immunoglobuline monoclonali porta ad insufficienza
Fisiologia apparato urinario
 Fisiologia apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Fisiologia apparato urinario Funzioni del Rene Nefroni Corticale Midollare Pelvi renale Uretere Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
VALUTAZIONE DEL LIVELLO DELLA FUNZIONE RENALE
 VALUTAZIONE DEL LIVELLO DELLA FUNZIONE RENALE La stima del Filtrato Glomerulare (FG) èil miglior indicatore complessivo della funzione renale. La sola creatininemia non deve essere usata come indice di
VALUTAZIONE DEL LIVELLO DELLA FUNZIONE RENALE La stima del Filtrato Glomerulare (FG) èil miglior indicatore complessivo della funzione renale. La sola creatininemia non deve essere usata come indice di
FISIOLOGIA RENALE. LEZ.Nr 2
 FISIOLOGIA RENALE LEZ.Nr 2 PROCESSI IMPLICATI NELLA FORMAZIONE DELL URINA ESCREZIONE URINARIA ESCREZIONE URINARIA QUANTIFICAZIONE MEDIANTE PARAMETRI QUALI Superficie filtrante ;Barriera di filtrazione
FISIOLOGIA RENALE LEZ.Nr 2 PROCESSI IMPLICATI NELLA FORMAZIONE DELL URINA ESCREZIONE URINARIA ESCREZIONE URINARIA QUANTIFICAZIONE MEDIANTE PARAMETRI QUALI Superficie filtrante ;Barriera di filtrazione
FUNZIONE ESCRETORIA. La funzione escretoria si esplica attraverso
 FUNZIONE ESCRETORIA La funzione escretoria si esplica attraverso l efficienza dell unità funzionale del rene : il nefrone costituito: 1. Glomerulo invaginato da una capsula epiteliale 2. Tubulo che nella
FUNZIONE ESCRETORIA La funzione escretoria si esplica attraverso l efficienza dell unità funzionale del rene : il nefrone costituito: 1. Glomerulo invaginato da una capsula epiteliale 2. Tubulo che nella
Nefropatia Diabetica
 Nefropatia Diabetica Defne complicanza tardiva di diabete tipo I e II segni iniziali dopo 10 anni di diabete da quel momento progressiva che in circa 10 anni porta ad uremia Epidemiologia causa più comune
Nefropatia Diabetica Defne complicanza tardiva di diabete tipo I e II segni iniziali dopo 10 anni di diabete da quel momento progressiva che in circa 10 anni porta ad uremia Epidemiologia causa più comune
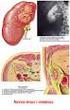
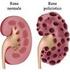
3000 anni fa in Tibet
 Il Rene 3000 anni fa in Tibet Definizione I Reni = sono 2 organi posti dietro il peritoneo, nella zona lombare, che insieme alle vie urinarie costituiscono l apparato escretore. Faccia anteriore rene destro
Il Rene 3000 anni fa in Tibet Definizione I Reni = sono 2 organi posti dietro il peritoneo, nella zona lombare, che insieme alle vie urinarie costituiscono l apparato escretore. Faccia anteriore rene destro
Sistema urinario: la funzione renale
 Sistema urinario: la funzione renale FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici, i reni ne regolano la concentrazione plasmatica
Sistema urinario: la funzione renale FUNZIONI: Regolazione della composizione ionica del sangue: aumentando o diminuendo l escrezione di ioni specifici, i reni ne regolano la concentrazione plasmatica
Concetto di clearance
 Concetto di clearance Una pentola contiene, dopo aver bollito a lungo, 00 cc di soluzione di NaCl ad una concentrazione di 2 g/l. Se so che, prima della bollitura, la concentrazione era di 1 g/l, quale
Concetto di clearance Una pentola contiene, dopo aver bollito a lungo, 00 cc di soluzione di NaCl ad una concentrazione di 2 g/l. Se so che, prima della bollitura, la concentrazione era di 1 g/l, quale
Fisiologia Renale 8. Bilancio idro-elettrolitico III. Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona
 Fisiologia Renale 8. Bilancio idro-elettrolitico III Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona Obiettivi Bilancio del sodio e regolazione del volume extracellulare
Fisiologia Renale 8. Bilancio idro-elettrolitico III Carlo Capelli, Fisiologia Generale e dell Esercizio Facoltà di Scienze Motorie di Verona Obiettivi Bilancio del sodio e regolazione del volume extracellulare
Potere depurativo dei reni o funzione emuntoria
 Potere depurativo dei reni o funzione emuntoria Concetto di riassorbimento gradiente-limitato valido per ioni inorganici Concetto di riassorbimento Tm-limitato valido per ioni inorganici Sostanze-soglia
Potere depurativo dei reni o funzione emuntoria Concetto di riassorbimento gradiente-limitato valido per ioni inorganici Concetto di riassorbimento Tm-limitato valido per ioni inorganici Sostanze-soglia
NEFROPATIE INTERSTIZIALI
 NEFROPATIE INTERSTIZIALI Nefropatie in cui le alterazioni sono primitivamente e prevalentemente localizzate nell'interstizio renale, associate a compromissione tubulare di entità variabile. 1) Da infezione
NEFROPATIE INTERSTIZIALI Nefropatie in cui le alterazioni sono primitivamente e prevalentemente localizzate nell'interstizio renale, associate a compromissione tubulare di entità variabile. 1) Da infezione
Escrezione renale di Na + e sua regolazione
 Escrezione renale di e sua regolazione L escrezione di dipende dal carico filtrato (e quindi dalla VFG) e dal carico riassorbito Il riassorbimento di avviene in tutti i segmenti del nefrone e nel nefrone
Escrezione renale di e sua regolazione L escrezione di dipende dal carico filtrato (e quindi dalla VFG) e dal carico riassorbito Il riassorbimento di avviene in tutti i segmenti del nefrone e nel nefrone
Il sistema urinario. Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue
 Il sistema urinario Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue Funzioni dei reni Regolazione del volume del liquido extracellulare e plasmatico per evitare che
Il sistema urinario Regolazione della concentrazione di sali e acqua, del volume e osmolarità del sangue Funzioni dei reni Regolazione del volume del liquido extracellulare e plasmatico per evitare che
BILANCIO IDRICO ED ELETTROLITICO REGOLAZIONE BILANCIO ACIDO-BASE CONTROLLO DELLA PRESSIONE EMATICA E DELLA VOLEMIA SECREZIONE DI ORMONI
 IL RENE LA PRINCIPALE FUNZIONE DEL RENE è QUELLA DI FILTRARE IL SANGUE (PRODUZIONE ED ESCREZIONE DELL'URINA): CONSERVANDO I COSTITUENTI ESSENZIALI AL'ORGANISMO E I NUTRIENTI UTILI ELIMINANDO I PRODOTTI
IL RENE LA PRINCIPALE FUNZIONE DEL RENE è QUELLA DI FILTRARE IL SANGUE (PRODUZIONE ED ESCREZIONE DELL'URINA): CONSERVANDO I COSTITUENTI ESSENZIALI AL'ORGANISMO E I NUTRIENTI UTILI ELIMINANDO I PRODOTTI
FISIOPATOLOGIA RENALE.
 FISIOPATOLOGIA RENALE www.fisiokinesiterapia.biz Introduzione Ruolo fisiologico essenziale Equilibrio idro-elettrolitico (H 2 O, Na +, K +, Ca ++,.) Equilibrio acido-basi Eliminazione dei prodotti del
FISIOPATOLOGIA RENALE www.fisiokinesiterapia.biz Introduzione Ruolo fisiologico essenziale Equilibrio idro-elettrolitico (H 2 O, Na +, K +, Ca ++,.) Equilibrio acido-basi Eliminazione dei prodotti del
Trasporto epiteliale
 Trasporto epiteliale Rivestono le cavità e le superfici corporee: interfaccia tra gli spazi interni dell organismo e l ambiente Semplice rivestimento o funzione di regolazione (es:osmoregolazione) Trasporto
Trasporto epiteliale Rivestono le cavità e le superfici corporee: interfaccia tra gli spazi interni dell organismo e l ambiente Semplice rivestimento o funzione di regolazione (es:osmoregolazione) Trasporto
Flusso x resistenza = pressione IPERTENSIONE ARTERIOSA. Meccanismi di regolazione della pressione arteriosa
 IPERTENSIONE ARTERIOSA Flusso x resistenza = pressione Gettata cardiaca x resistenze vascolari = pressione arteriosa Meccanismi di regolazione della pressione arteriosa 1) Sistema nervoso simpatico ( controllo
IPERTENSIONE ARTERIOSA Flusso x resistenza = pressione Gettata cardiaca x resistenze vascolari = pressione arteriosa Meccanismi di regolazione della pressione arteriosa 1) Sistema nervoso simpatico ( controllo
UNI-A.T.E.Ne.O. Ivana Torretta
 UNI-A.T.E.Ne.O. Ivana Torretta Anno Accademico 2013 2014 Argomenti di Medicina Generale e terapia EVOLUZIONE E UOMO: è sempre lotta per l esistenza? LA CRONOBIOLOGIA: occhio all orologio; devo prendere
UNI-A.T.E.Ne.O. Ivana Torretta Anno Accademico 2013 2014 Argomenti di Medicina Generale e terapia EVOLUZIONE E UOMO: è sempre lotta per l esistenza? LA CRONOBIOLOGIA: occhio all orologio; devo prendere
Omeostasi idro-elettrolitica
 Omeostasi idro-elettrolitica Riassorbimento idrico isoosmotico o obbligatorio Riassorbimento idrico non-isoosmotico o facoltativo Il bilancio idrico richiede l azione integrata di molteplici sistemi 1
Omeostasi idro-elettrolitica Riassorbimento idrico isoosmotico o obbligatorio Riassorbimento idrico non-isoosmotico o facoltativo Il bilancio idrico richiede l azione integrata di molteplici sistemi 1
PROPOSTA DI PROTOCOLLO DI STUDIO
 PROPOSTA DI PROTOCOLLO DI STUDIO Espressione di marcatori di senescenza nelle biopsie renali di pazienti affetti da glomerulonefrite membranosa/ glomerulosclerosi focale. Rapporti clinico-istologici e
PROPOSTA DI PROTOCOLLO DI STUDIO Espressione di marcatori di senescenza nelle biopsie renali di pazienti affetti da glomerulonefrite membranosa/ glomerulosclerosi focale. Rapporti clinico-istologici e
1. L INSUFFICIENZA RENALE CRONICA (IRC)
 1. L INSUFFICIENZA RENALE CRONICA (IRC) L insufficienza renale cronica (IRC) è caratterizzata dalla perdita progressiva ed irreversibile della funzione renale in conseguenza della riduzione di tessuto
1. L INSUFFICIENZA RENALE CRONICA (IRC) L insufficienza renale cronica (IRC) è caratterizzata dalla perdita progressiva ed irreversibile della funzione renale in conseguenza della riduzione di tessuto
PROTEINURIA Filtrato glomerulare Eliminazione di: (>150 mg/die) Tubuli renali mg/dl g/24 h - Proteine plasmatiche 99% riassorbito nel tubu
 Le Proteinurie Simona Brambilla Laboratorio Analisi 31 marzo 2011 - Istituto Clinico Humanitas, IRCCS Rozzano, Milano PROTEINURIA Filtrato glomerulare Eliminazione di: (>150 mg/die) Tubuli renali 10-25
Le Proteinurie Simona Brambilla Laboratorio Analisi 31 marzo 2011 - Istituto Clinico Humanitas, IRCCS Rozzano, Milano PROTEINURIA Filtrato glomerulare Eliminazione di: (>150 mg/die) Tubuli renali 10-25
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra ). La stabilità del ph è insidiata da
 Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Le variazioni di ph nei liquidi organici devono mantenute entro limiti molto ristretti (mammiferi tra 6.8 7.8). La stabilità del ph è insidiata da acidi forti (solforico, cloridrico e fosforico) prodotti
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica
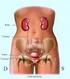 Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica I miei riferimenti per questa relazione: le linee-guida nazionali e internazionali Clinical Practice Guidelines
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica I miei riferimenti per questa relazione: le linee-guida nazionali e internazionali Clinical Practice Guidelines
Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento.
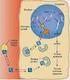 Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento. Lungo i tubuli renali viene riassorbita la maggior parte dei soluti e il
Il rene regola l escrezione dei diversi soluti indipendentemente l uno dall altro, controllandone la velocità di riassorbimento. Lungo i tubuli renali viene riassorbita la maggior parte dei soluti e il
scaricato da sunhope.it Edema
 Edema rigonfiamento cutaneo evidente all esame obiettivo, quindi visibile e/o palpabile, da aumento liquido interstiziale sede consistenza evidenza localizzato, se alterazione non sistemica generalizzato,
Edema rigonfiamento cutaneo evidente all esame obiettivo, quindi visibile e/o palpabile, da aumento liquido interstiziale sede consistenza evidenza localizzato, se alterazione non sistemica generalizzato,
Anatomia funzionale del rene
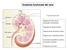 Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
Anatomia funzionale del rene Funzione dei reni: Regolazione del volume del liquido extracellulare Regolazione dell osmolarità Mantenimento del bilancio idrico Regolazione omeostatica del ph Escrezione
MALATTIE CISTICHE DEI RENI
 MALATTIE CISTICHE DEI RENI GENETICHE Autosomica dominante Reni policistici dell adulto Sclerosi tuberosa Malattia di von Hippel-Lindau Autosomica recessiva Reni policistici del bambino Nefroftisi giovanile
MALATTIE CISTICHE DEI RENI GENETICHE Autosomica dominante Reni policistici dell adulto Sclerosi tuberosa Malattia di von Hippel-Lindau Autosomica recessiva Reni policistici del bambino Nefroftisi giovanile
Lupus Eritematoso Sistemico (LES)
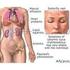 Lupus Eritematoso Sistemico (LES) Criteri diagnostici del LES (ARA 1982)* 1) Eritema a farfalla 2) Eritema discoide 3) Fotosensibilità 4) Ulcere orali 5) Sierosite 6) Artrite Eritema in regione zigomatica
Lupus Eritematoso Sistemico (LES) Criteri diagnostici del LES (ARA 1982)* 1) Eritema a farfalla 2) Eritema discoide 3) Fotosensibilità 4) Ulcere orali 5) Sierosite 6) Artrite Eritema in regione zigomatica
APPROCCIO DIETETICO NEL PAZIENTE CON INSUFFICIENZA RENALE CRONICA. Dott.ssa Maria Paola Rescio Università Campus Bio Medico di Roma
 APPROCCIO DIETETICO NEL PAZIENTE CON INSUFFICIENZA RENALE CRONICA Dott.ssa Maria Paola Rescio Università Campus Bio Medico di Roma L INSUFFICIENZA RENALE CRONICA sindrome a genesi multipla: decorso cronico
APPROCCIO DIETETICO NEL PAZIENTE CON INSUFFICIENZA RENALE CRONICA Dott.ssa Maria Paola Rescio Università Campus Bio Medico di Roma L INSUFFICIENZA RENALE CRONICA sindrome a genesi multipla: decorso cronico
IL RENE E LE SUE PATOLOGIE
 IL RENE E LE SUE PATOLOGIE L APPARATO URINARIO È composto da: - Reni - Vie urinarie: calici renali pelvi renali ureteri vescica uretra I RENI Sono due voluminosi organi situati nella parete posteriore
IL RENE E LE SUE PATOLOGIE L APPARATO URINARIO È composto da: - Reni - Vie urinarie: calici renali pelvi renali ureteri vescica uretra I RENI Sono due voluminosi organi situati nella parete posteriore
Anemia Problemi nefrologici Proteinuria TVP
 Problemi internistici in medicina dello Sport Corso di Laurea in Scienze Motorie Prof G Galanti Dr.ssa L Stefani Anno 2008-20092009 Problemi internistici in medicina dello Sport Anemia Problemi nefrologici
Problemi internistici in medicina dello Sport Corso di Laurea in Scienze Motorie Prof G Galanti Dr.ssa L Stefani Anno 2008-20092009 Problemi internistici in medicina dello Sport Anemia Problemi nefrologici
CORSO DI NEFROLOGIA Anno Accademico
 CORSO DI NEFROLOGIA Anno Accademico 2010-2011 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria Policlinico - Bari
CORSO DI NEFROLOGIA Anno Accademico 2010-2011 Prof. Giovanni PERTOSA U.O. NEFROLOGIA, DIALISI E TRAPIANTI Dip. delle Emergenze e dei Trapianti d Organo Azienda Ospedaliero-Universitaria Policlinico - Bari
Plasma ph Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca
 Equilibrio acidobase Dieta: Acidi grassi Aminoacidi Assunzione H + CO 2, acido lattico, chetoacidi Plasma ph 7.357.42 Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca Ventilazione:
Equilibrio acidobase Dieta: Acidi grassi Aminoacidi Assunzione H + CO 2, acido lattico, chetoacidi Plasma ph 7.357.42 Tamponi: LEC: HCO 3 LIC: Proteine, Emoglobina, Fosfati Urina: Fosfati e ammoniaca Ventilazione:
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance
 FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi
CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI
 CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI Il rene è responsabile del controllo dell escrezione di acqua. Altre vie che consentono l eliminazione di acqua dall organismo includono sudorazione, feci
CONTROLLO DELL OSMOLALITA DEI LIQUIDI CORPOREI Il rene è responsabile del controllo dell escrezione di acqua. Altre vie che consentono l eliminazione di acqua dall organismo includono sudorazione, feci
Prof. Francesco Rapisarda
 Con il termine di Insufficienza Renale Acuta ( IRA ) si indica la riduzione acuta della funzione renale caratterizzata dall aumento improvviso e repentino della creatininemia e della azotemia in soggetti
Con il termine di Insufficienza Renale Acuta ( IRA ) si indica la riduzione acuta della funzione renale caratterizzata dall aumento improvviso e repentino della creatininemia e della azotemia in soggetti
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance. FGE aa
 FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance FGE aa.2015-16 Obiettivi Anatomia funzionale: il nefrone (glomerulo, tubulo, apparato iuxtaglomerulare) Filtrazione,
FISIOLOGIA RENALE 1. Principi generali, filtrazione, riassorbimento, escrezione, clearance FGE aa.2015-16 Obiettivi Anatomia funzionale: il nefrone (glomerulo, tubulo, apparato iuxtaglomerulare) Filtrazione,
Malattie del glomerulo renale
 Malattie del glomerulo renale Malattie del glomerulo renale Da disordini genetici Sdr. Alport Da disordini immunologici (le più frequenti) Da immunocomplessi (Ab combinato con un Ag non correlato con il
Malattie del glomerulo renale Malattie del glomerulo renale Da disordini genetici Sdr. Alport Da disordini immunologici (le più frequenti) Da immunocomplessi (Ab combinato con un Ag non correlato con il
Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori:
 Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori: 1) Dalla differenza netta di pressione tra il lume del capillare ed il lume della capsula di Bowman; 2) dalla
Il processo di ultrafiltrazione è interamente passivo e dipende sostanzialmente da tre fattori: 1) Dalla differenza netta di pressione tra il lume del capillare ed il lume della capsula di Bowman; 2) dalla
ELIMINAZIONE DEI FARMACI. L eliminazione di un farmaco avviene per escrezione e/o per biotrasformazione.
 ELIMINAZIONE DEI FARMACI L eliminazione di un farmaco avviene per escrezione e/o per biotrasformazione. Possono essere escreti: il farmaco immodificato i suoi metaboliti Le principali vie di escrezione
ELIMINAZIONE DEI FARMACI L eliminazione di un farmaco avviene per escrezione e/o per biotrasformazione. Possono essere escreti: il farmaco immodificato i suoi metaboliti Le principali vie di escrezione
FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua
 FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi Funzioni
FISIOLOGIA RENALE 2. Funzioni tubulari, riassorbimento obbligatorio dell acqua Fisiologia Generale e dell Esercizio Carlo Capelli Facoltà di Scienze Motorie Università degli Studi Verona Obiettivi Funzioni
Scaricato da 1
 ESAME STANDARD DELLE URINE Campione di 10 ml in vetro o plastica sterilizzati ti Igiene per il prelievo Mitto intermedio Da esaminare entro 1-2 ore Conservare in frigo Trasporto ESAME STANDARD DELLE URINE
ESAME STANDARD DELLE URINE Campione di 10 ml in vetro o plastica sterilizzati ti Igiene per il prelievo Mitto intermedio Da esaminare entro 1-2 ore Conservare in frigo Trasporto ESAME STANDARD DELLE URINE
Approccio al paziente con aumento dell azotemia o altre anormalità della funzione renale: algoritmi. Clinica Medica
 Approccio al paziente con aumento dell azotemia o altre anormalità della funzione renale: algoritmi Clinica Medica Principali sindromi in nefrologia [1] Sindromi Indizi utili Elementi tipici IRA o danno
Approccio al paziente con aumento dell azotemia o altre anormalità della funzione renale: algoritmi Clinica Medica Principali sindromi in nefrologia [1] Sindromi Indizi utili Elementi tipici IRA o danno
Misura della pressione arteriosa massima (sistolica) e minima (diastolica)
 Misura della pressione arteriosa massima (sistolica) e minima (diastolica) strumenti: sfigmomanometro + stetoscopio blocco parziale e temporale dell arteria brachiale rumori di Korotkoff Lezione 20 1 CONTROLLO
Misura della pressione arteriosa massima (sistolica) e minima (diastolica) strumenti: sfigmomanometro + stetoscopio blocco parziale e temporale dell arteria brachiale rumori di Korotkoff Lezione 20 1 CONTROLLO
Sodio. L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria
 Sodio L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria E elemento principale per il controllo dell osmolalità
Sodio L introduzione giornaliera con la dieta di sodio (200 meq/l) è maggiore del nostro fabbisogno (20 meq/l): è necessaria l escrezione urinaria E elemento principale per il controllo dell osmolalità
Edema. Aumento di liquido negli spazi interstiziali. Accumulo di liquidi = K[(P c P if ) (π pl π if )] - Q linfa. generalizzati.
![Edema. Aumento di liquido negli spazi interstiziali. Accumulo di liquidi = K[(P c P if ) (π pl π if )] - Q linfa. generalizzati. Edema. Aumento di liquido negli spazi interstiziali. Accumulo di liquidi = K[(P c P if ) (π pl π if )] - Q linfa. generalizzati.](/thumbs/56/37946711.jpg) Aumento di liquido negli spazi interstiziali Accumulo di liquidi = K[(P c P if ) (π pl π if )] - Q linfa P c : pressione capillare media (arteriosa e venulare) P if : pressione del liquido interstiziale
Aumento di liquido negli spazi interstiziali Accumulo di liquidi = K[(P c P if ) (π pl π if )] - Q linfa P c : pressione capillare media (arteriosa e venulare) P if : pressione del liquido interstiziale
EMATURIA = ABNORME PRESENZA DI EMAZIE NELLE URINE.
 Seconda Università degli Studi di Napoli Facoltà di Medicina e Chirurgia Presidio Ospedaliero S. Maria del P. Incurabili S.C. Universitaria di Nefrologia e Dialisi GLOMERULONEFRITI EMATURIA = ABNORME PRESENZA
Seconda Università degli Studi di Napoli Facoltà di Medicina e Chirurgia Presidio Ospedaliero S. Maria del P. Incurabili S.C. Universitaria di Nefrologia e Dialisi GLOMERULONEFRITI EMATURIA = ABNORME PRESENZA
STRUTTURA DEL PARENCHIMA RENALE
 STRUTTURA DEL PARENCHIMA RENALE Capsula fibrosa Midollare Corticale Uretere Papille CAPSULA CONNETTIVALE È costituita da connettivo lasso con fibre collagene ed elastiche e fibre muscolari liscie. STRUTTURA
STRUTTURA DEL PARENCHIMA RENALE Capsula fibrosa Midollare Corticale Uretere Papille CAPSULA CONNETTIVALE È costituita da connettivo lasso con fibre collagene ed elastiche e fibre muscolari liscie. STRUTTURA
SCINTIGRAFIA RENALE DINAMICA
 UNIVERSITÀ - OSPEDALE di PADOVA MEDICINA NUCLEARE 1 SCINTIGRAFIA RENALE DINAMICA Franco Bui, Diego Cecchin COS`È? È una metodica che sfrutta la capacità di alcuni radiofarmaci di concentrarsi nei reni
UNIVERSITÀ - OSPEDALE di PADOVA MEDICINA NUCLEARE 1 SCINTIGRAFIA RENALE DINAMICA Franco Bui, Diego Cecchin COS`È? È una metodica che sfrutta la capacità di alcuni radiofarmaci di concentrarsi nei reni
DEBOLE MEDIA FORTE FARMACI DIURETICI AD INTENSITÀ D AZIONE
 FARMACI DIURETICI AD INTENSITÀ D AZIONE a) osmotici mannitolo (Isotol), glicerina b) inibitori dell anidrasi carbonica acetazolamide (Diamox) c) risparmiatori di spironolattone (Aldactone, Spirolang),
FARMACI DIURETICI AD INTENSITÀ D AZIONE a) osmotici mannitolo (Isotol), glicerina b) inibitori dell anidrasi carbonica acetazolamide (Diamox) c) risparmiatori di spironolattone (Aldactone, Spirolang),
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica
 Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica Clinical Practice Guidelines for Chronic Kidney Disease Chronic kidney disease: NICE guideline LINEA GUIDA
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica Clinical Practice Guidelines for Chronic Kidney Disease Chronic kidney disease: NICE guideline LINEA GUIDA
Clinica. Microscopia. Elettronica
 DIAGNOSTICA ULTRASTRUTTURALE Giovanna Finzi Istologia e Anatomia Patologica Ospedale di Circolo Varese DIAGNOSI DELLE GLOMERULONEFRITI Clinica Microscopia Ottica DIAGNOSI Immunofluorescenza Microscopia
DIAGNOSTICA ULTRASTRUTTURALE Giovanna Finzi Istologia e Anatomia Patologica Ospedale di Circolo Varese DIAGNOSI DELLE GLOMERULONEFRITI Clinica Microscopia Ottica DIAGNOSI Immunofluorescenza Microscopia
Rene ed equilibrio acido-base
 Rene ed equilibrio acidobase Produzione H Acidi volatili (15.000 mmol/dì) CO 2 H 2 O H 2 CO 3 H HCO 3 non costituisce guadagno H perché CO 2 (volatile) eliminata con la respirazione Acidi fissi, non volatili
Rene ed equilibrio acidobase Produzione H Acidi volatili (15.000 mmol/dì) CO 2 H 2 O H 2 CO 3 H HCO 3 non costituisce guadagno H perché CO 2 (volatile) eliminata con la respirazione Acidi fissi, non volatili
DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione a metà dell ottocento Solo dopo più di 100 anni è stato riconosciuto che le parap
 I DATI DI LABORATORIO NELLA PRATICA CLINICA DEL MEDICO DI MEDICINA GENERALE LE GAMMOPATIE MONOCLONALI Alessandro Montanelli 31 marzo 2011 DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione
I DATI DI LABORATORIO NELLA PRATICA CLINICA DEL MEDICO DI MEDICINA GENERALE LE GAMMOPATIE MONOCLONALI Alessandro Montanelli 31 marzo 2011 DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione
Febbre Mediterranea Familiare
 www.printo.it/pediatric-rheumatology/ch_it/intro Febbre Mediterranea Familiare Versione 2016 2. DIAGNOSI E TRATTAMENTO 2.1 Come viene diagnosticata? In genere si segue il seguente approccio: Sospetto clinico:
www.printo.it/pediatric-rheumatology/ch_it/intro Febbre Mediterranea Familiare Versione 2016 2. DIAGNOSI E TRATTAMENTO 2.1 Come viene diagnosticata? In genere si segue il seguente approccio: Sospetto clinico:
Simone. Fino ad ora tutto tranquillo.ma bisogna arrivare a fine mese!!!!!! Speriamo bene.!!!
 Un luglio di tanti anni fa Il dott. Lubrano è in Grecia.! Ed io, giovane contrattista di belle speranze ho tutta la nefrologia sulle mie spalle.! Fino ad ora tutto tranquillo.ma bisogna arrivare a fine
Un luglio di tanti anni fa Il dott. Lubrano è in Grecia.! Ed io, giovane contrattista di belle speranze ho tutta la nefrologia sulle mie spalle.! Fino ad ora tutto tranquillo.ma bisogna arrivare a fine
Ipertensione sistolica
 Ipertensione sistolica FONTE : Rugarli Medicina interna Arteriosclerosi dell arco aortico. Si tratta di un fenomeno che si verifica piuttosto comunemente con l avanzare dell età. L aumento della rigidità
Ipertensione sistolica FONTE : Rugarli Medicina interna Arteriosclerosi dell arco aortico. Si tratta di un fenomeno che si verifica piuttosto comunemente con l avanzare dell età. L aumento della rigidità
Fisiologia apparato urinario
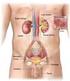 Fisiologia apparato urinario Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
Fisiologia apparato urinario Funzioni del Rene Corticale Midollare Pelvi renale Uretere Nefroni Capsula Funzione di filtro: Eliminazione dal sangue ed escrezione con le urine di cataboliti (urea, creatinina,
I principali mediatori chimici dell infiammazione
 I principali mediatori chimici dell infiammazione Mediatori plasmatici Danno endoteliale! Il Fattore di Hageman ha un ruolo centrale nell attivazione dei mediatori plasmatici Mediatori plasmatici: IL SISTEMA
I principali mediatori chimici dell infiammazione Mediatori plasmatici Danno endoteliale! Il Fattore di Hageman ha un ruolo centrale nell attivazione dei mediatori plasmatici Mediatori plasmatici: IL SISTEMA
IMMUNITA RIMOZIONE DELL AGENTE INFETTIVO. Riconoscimento da parte di effettori preformati non
 IMMUNITA INFEZIONE Immunità innata specifici RIMOZIONE DELL AGENTE INFETTIVO Riconoscimento da parte di effettori preformati non (risposta immediata 0-4 ore) Risposta indotta precoce Riconoscimento, Reclutamento
IMMUNITA INFEZIONE Immunità innata specifici RIMOZIONE DELL AGENTE INFETTIVO Riconoscimento da parte di effettori preformati non (risposta immediata 0-4 ore) Risposta indotta precoce Riconoscimento, Reclutamento
Fattori di rischio per Aterosclerosi: IPERTENSIONE ARTERIOSA E DISLIPIDEMIE
 Fattori di rischio per Aterosclerosi: IPERTENSIONE ARTERIOSA E DISLIPIDEMIE Definizione L ipertensione arteriosa è definita da un aumento dei livelli pressori al di sopra dei valori che sono comuni nella
Fattori di rischio per Aterosclerosi: IPERTENSIONE ARTERIOSA E DISLIPIDEMIE Definizione L ipertensione arteriosa è definita da un aumento dei livelli pressori al di sopra dei valori che sono comuni nella
Struttura del territorio circolatorio terminale
 Struttura del territorio circolatorio terminale Canale preferenziale passaggio principale Numero complessivo capillari nell uomo 30 40.10 9 Superficie di scambio 1000 m 2. Densità capillare funzionale
Struttura del territorio circolatorio terminale Canale preferenziale passaggio principale Numero complessivo capillari nell uomo 30 40.10 9 Superficie di scambio 1000 m 2. Densità capillare funzionale
Effettuazione della biopsia renale: come fornire il campione idoneo? Il punto di vista del nefrologo
 Effettuazione della biopsia renale: come fornire il campione idoneo? Il punto di vista del nefrologo Prof. G. Barbiano di Belgiojoso Azienda Ospedaliera e Polo Universitario L.Sacco, Milano Componenti
Effettuazione della biopsia renale: come fornire il campione idoneo? Il punto di vista del nefrologo Prof. G. Barbiano di Belgiojoso Azienda Ospedaliera e Polo Universitario L.Sacco, Milano Componenti
SBOBINATURE del corso di NEFROLOGIA a. a matricole pari
 SBOBINATURE del corso di NEFROLOGIA a. a. 2016-17 matricole pari Sommario Introduzione: Fisiologia e patologia renale... - 3 - Clearance... - 8 - Esami di laboratorio di interesse nefrologico... - 11 -
SBOBINATURE del corso di NEFROLOGIA a. a. 2016-17 matricole pari Sommario Introduzione: Fisiologia e patologia renale... - 3 - Clearance... - 8 - Esami di laboratorio di interesse nefrologico... - 11 -
Il danno tubulo interstiziale nella progressione del danno renale
 Scuola di Specializzazione in Nefrologia Università degli Studi di Bari Il danno tubulo interstiziale nella progressione del danno renale Giovanni Pertosa Divisione di Nefrologia, DETO, Università degli
Scuola di Specializzazione in Nefrologia Università degli Studi di Bari Il danno tubulo interstiziale nella progressione del danno renale Giovanni Pertosa Divisione di Nefrologia, DETO, Università degli
Glomerulonefriti primitive LE GLOMERULONEFRITI PRIMITIVE
 LE GLOMERULONEFRITI PRIMITIVE Le Glomerulonefriti si dividono in primarie e secondarie. Le secondarie sono quelle che coinvolgono il rene secondariamente perché la patologia primitiva è localizzata in
LE GLOMERULONEFRITI PRIMITIVE Le Glomerulonefriti si dividono in primarie e secondarie. Le secondarie sono quelle che coinvolgono il rene secondariamente perché la patologia primitiva è localizzata in
Processi di formazione dell urina
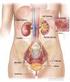 Processi di formazione dell urina Formazione dell urina Filtrazione glomerulare (urina primaria, ultrafiltrato). Riassorbimento (trasporto attivo). Secrezione. Escrezione = Filtrazione glomerulare - Riassorbimento
Processi di formazione dell urina Formazione dell urina Filtrazione glomerulare (urina primaria, ultrafiltrato). Riassorbimento (trasporto attivo). Secrezione. Escrezione = Filtrazione glomerulare - Riassorbimento
Tipi di shock. Ipovolemico o emorragico Cardiogeno Anafilattico o allergico Neurogeno Endotossico. Tipi di shock. Lo shock 28/12/2014. Lo shock.
 Shock Lo shock Grave sindrome polieziologica caratterizzata da una insufficiente perfusione dei tessuti responsabile di gravi alterazioni metaboliche cellulari a carico praticamente di tutti gli organi.
Shock Lo shock Grave sindrome polieziologica caratterizzata da una insufficiente perfusione dei tessuti responsabile di gravi alterazioni metaboliche cellulari a carico praticamente di tutti gli organi.
ESAMI DI LABORATORIO DI INTERESSE NEFROLOGICO ESAMI DI LABORATORIO E STRUMENTALI DI INTERESSE NEFROLOGICO
 ESAMI DI LABORATORIO E STRUMENTALI DI INTERESSE NEFROLOGICO ESAMI DI LABORATORIO DI INTERESSE NEFROLOGICO Esame delle urine Esami ematochimici Elettroliti ematici Eq.Acido-Base 1 ESAME DELLE URINE ESAME
ESAMI DI LABORATORIO E STRUMENTALI DI INTERESSE NEFROLOGICO ESAMI DI LABORATORIO DI INTERESSE NEFROLOGICO Esame delle urine Esami ematochimici Elettroliti ematici Eq.Acido-Base 1 ESAME DELLE URINE ESAME
Facoltà di Scienze Motorie Università degli Studi di Verona. Corso di Farmacologia Lezione 6: Farmacocinetica (metabolismo, eliminazione)
 Facoltà di Scienze Motorie Università degli Studi di Verona Corso di Farmacologia Lezione 6: Farmacocinetica (metabolismo, eliminazione) METABOLISMO O BIOTRASFORMAZIONE DEI FARMACI Ø Con il termine metabolismo
Facoltà di Scienze Motorie Università degli Studi di Verona Corso di Farmacologia Lezione 6: Farmacocinetica (metabolismo, eliminazione) METABOLISMO O BIOTRASFORMAZIONE DEI FARMACI Ø Con il termine metabolismo
