Capitolo 1 La gestione delle aritmie Gianfranco Buja e Michela Bevilacqua
|
|
|
- Fabia Grande
- 6 anni fa
- Visualizzazioni
Transcript
1 Capitolo 1 La gestione delle aritmie 1. Fibrillazione atriale Controllo della frequenza N.B.: Il controllo della frequenza ventricolare è indicato in fase acuta soprattutto se l alta frequenza ventricolare è responsabile di instabilità emodinamica e in cronico per ridurre la sensazione di cardiopalmo ed evitare la comparsa di tachicardiomiopatia. Rimane fondamentale, in ogni caso, correggere i fattori scatenanti o favorenti una frequenza cardiaca elevata (febbre, ipertiroidismo, anemia, ipovolemia, BPCO). 13
2 14 In acuto Esmololo bolo 0,5 mg/kg/min ev in 1 min seguito da µg/kg/min Metoprololo (bolo 2,5 5 mg ev in 2 min fino a 3 dosi). Propranololo (0,15 mg/kg ev) Diltiazem (bolo 0,25 mg/kg ev in 2 min. seguiti da infusione 5 15 mg/h ev.) Verapamil (bolo 0,075 0,15 mg/kg ev in 2 min; poi stop) Amiodarone (150 mg in 10 min seguiti da 0,5 1 mg /min ev.) Digossina (0,25 mg ev/2 ore fino a 1,5 mg in 60, poi 0,125 0,375 mg ev o x os /die) N.B.: il Ca antagonista e il B bloccante possono essere impiegati indifferentemente a seconda dell esperienza personale in assenza di scompenso cardiaco o altre controindicazioni maggiori (ipotensione). Si preferisce il calcio antagonista se BPCO, il betabloccante se ipertiroidismo. Se disponibile impiegare come B bloccante Esmololo (Brevibloc, ad emivita breve). si preferisce l amiodarone o la digitale in presenza di scompenso cardiaco o funzione ventricolare depressa. In cronico Metoprololo ( mg x 2 /die) Propranololo ( mg die) Diltiazem ( mg/die in dosi frazionate) Verapamil ( mg/die in dosi frazionate) Amiodarone (200 mg/die) Digossina (0,125 0,375 mg/die) Considerare ablate and pace solo in casi refrattari alla terapia medica in soggetti con età superiore a 75 a.
3 Capitolo 1. La gestione delle aritmie 15 Controllo del ritmo Cardioversione farmacologica Flecainide (1,5 3 mg/kg in e.v o mg x os) (Classe I) Propafenone (1,5 2 mg/kg in e.v o 600 mg x os) (Classe I) Amiodarone (150 mg in 10 min seguiti da 0,5 1 mg / min ev) (solitamente per un paziente di peso medio si fa un infusione con 6 ff da 150 mg in 50 cc di glucosata a 2 cc/h) (Classe II a) Pill in the pocket (con propafenone/flecainide) (Classe II a) Ibutilide (1 mg ev.in 10 ripetibile una II volta) (Con monitorizzazione per 4 ore) (Classe I). Ottimo per facilitare la Cardioversione elettrica. Dofetilide* ( mg 2 volte al dì per os a seconda della clearance creatinina). (*=disponibile in Italia solo su richiesta speciale secondo protocollo Pfizer). Chinidina (0,75 1,5 gr/6 12 ore x os) o Disopiramide ( mg) (Classe II b) in casi selezionati di pazienti con FA vago dipendente. Richiedono ricovero e monitoraggio ECG del paziente almeno per i primi 4 5 giorni dall inizio della terapia con controllo del QT, della ionemia e della Frequenza cardiaca. Cardioversione elettrica 75 J con shock bifasico se il pz pesa < 75 Kg; > 100 J se pesa > 75 Kg. Se monofasico 200 J, ma minor successo. Indicazione di Classe I: Indicata se FA ad alta freq. ventricolare non responsiva ai farmaci, in pazienti con IMA, angina, ipotensione o scompenso in corso FA preeccitata (WPW) ad alta FC o con instabilità emodinamica FA senza instabilità emodinamica ma con sintomi intollerabili Indicazione di Classe II a: Per restaurare il RS, come strategia a lungo termine Indicazione di Classe III: Frequenti CVE in pazienti con brevi periodi di RS Intossicazione digitalica o ipokaliemia Il pretrattamento farmacologico (con amiodarone, flecainide, ibutilide, propafenone, sotalolo) è in indicazione di Classe II a Profilassi anticoagulante Indicazione di Classe I: Se dopo 48 ore o in caso non sia possibile ricostruire precisamente l esordio dell aritmia: terapia anticoagulante orale (TAO) in range (INR tra 2 e 3) per almeno 3 settimane Se dopo 48 ore, ma con instabilità emodinamica: Eparina (bolo + infusione fino a raggiungere un PT 1,5 2 volte quello normale). Se insorta entro le 48 ore e instabilità emodinamica: Non obbligatoria la terapia anticoagulante Indicazione di Classe II a: Se entro 48 ore, senza instabilità emodinamica: Si può valutare la necessità dell anticoagulazione a seconda del rischio embolico. Se dopo le 48 h, si può eseguire un TEE (ecocardio transesofageo): Cardioversione elettrica dopo bolo di eparina seguita da infusione fino a raggiungere un PT 1,5 2 volte quello normale. per 3 settimane e poi CVE. N.B.: In tutti i casi la cardioversione elettrica se efficace è seguita da TAO per almeno 4 settimane!
4 16 Per mantenere il ritmo sinusale (terapia orale): Flecainide mg/die in assenza di cardiopatia ischemica, IV- Sin, QRS largo; Propafenone mg/die in assenza di cardiopatia ischemica, IVSin, QRS largo; Sotalolo mg/die. In caso di cardiopatia ischemica. Particolare attenzione nel sesso femminile in età superiore ai 75 a e/o in soggetti in terapia diuretica (controllare ionemia, intervallo QT) e bradicardia; Amiodarone 200 mg/die come seconda scelta. Da preferire nei soggetti con insufficienza cardiaca. Profilassi antitrombotica/anticoagulante In acuto o in caso di sospensione della terapia anticoagulante orale: a) per FA insorta da meno di 48 ore: Eparina a basso peso molecolare: nistrare 1 volta/die per la profilassi, 2 volte/die per l effetto anticoagulante; b) per FA insorta da più di 48 ore o con insorgenza incerta: Eparina a basso peso molecolare (LMWH). Embricazione con Coumadin; sospendere la LMWH al raggiungimento del range terapeutico (INR tra 2 e 3); esecuzione della cardioversione elettrica dopo almeno tre settimane di anticoagulazione con INR consecutivamente in range; Se disponibile Ecocardiogramma Transesofageo (TEE) considerare l eparina in infusione + TEE. Se TEE negativo: Cardioversione elettrica dopo bolo di eparina seguita da infusione fino a
5 Capitolo 1. La gestione delle aritmie 17 raggiungere un PT 1,5 2 volte quello normale. Se TEE positivo per presenza di trombo, TAO (terapia anticoagulante orale) per 3 settimane e poi CVE. In cronico: Coumadin se il pz ha più di un fattore di rischio moderato alto o altri motivi per assumere la terapia anticoagulante; ASA se il paziente è a basso rischio (0 o 1 fattore di rischio moderato) o ha controindicazioni al coumadin. F.R. incerto e poco validato F.R. moderato F.R. elevato Sesso femminile anni 75 anni CAD Ipertensione arteriosa Precedente stroke, TIA, embolia tireotossicosi Scompenso Stenosi mitralica Diabete mellito Protesi valvolare FE 35% Fibrillazione atriale in gravidanza Raccomandazioni in Classe I: per il controllo della frequenza: Digitale, betabloccanti, Ca antagonisti non diidropiridinici; cardioversione elettrica se emodinamica instabile; profilassi antitrombotica per tutte le pazienti con FA (salvo che per quelle con lone AF e/o a basso rischio tromboembolico). Terapia anticoagulante o ASA in base allo stadio della gravidanza. Raccomandazioni in Classe II: si può considerare l eparina non frazionata nel I trimestre e nell ultimo mese di gravidanza nelle pazienti con fibrillazione atriale e fattori di rischio per tromboembolia (o eparina ad infusione continua ev fino ad ottenere un PT 1,5 2 volte quello di controllo o eparina
6 18 sottocute da U ogni 12 ore con controllo a 6 ore dalla somministrazione del PT che deve essere 1,5 volte il controllo); per quanto i dati siano limitati, si può prendere in considerazione l uso di LMWH da somministrare nel I trimestre e nell ultimo mese di gravidanza; la terapia anticoagulante orale può essere somministrata in pazienti con FA ad alto rischio tromboembolico, nel II trimestre; per eseguire la cardioversione farmacologica di una fibrillazione a nuova insorgenza durante la gravidanza, in pazienti emodinamicamente stabili può essere considerata Chinidina solo se paziente monitorizzata per almeno 3 gg. 2. Flutter atriale Acuto 1. Per il Rate control 2. Ibutilide 0,1 mg/kg per 10 min + monitorizzazione in terapia intensiva per almeno 4 h. 3. Overdrive con stimolazione transesofagea. 4. Cardioversione elettrica (75 J con shock bifasico). Cronico 1. Gli stessi farmaci consigliati per la fibrillazione atriale. 2. Considerare ablazione transcatetere. (Ablazione transcatetere nel Flutter recidivante) 3. Tachicardie sopraventricolari 1. Tachicardia sinusale: valutazione della causa e terapia eziologica. Eventualmente betabloccanti salvo che in caso di scompenso cardiaco. 2. Tachicardia atriale multifocale: Beta bloccanti o calcio antagonisti. 3. FA/Flutter atriale: vedi precedente. 4. Tachicardia da rientro intranodale (N.B.: Un elemento distintivo di questa aritmia può essere l aspetto rsr in V1 e l assenza dell onda P retrograda perché solitamente è all interno del QRS): Manovre vagali; Adenosina 1 f da 6 mg in bolo (in 2 sec, seguita da un flush di soluzio ne salina 20 cc), ripetibile una II volta; da preferire se freq. > 170 bpm;
7 Capitolo 1. La gestione delle aritmie 19 Verapamil: bolo 5 mg/kg, in 1 2 min. Controindicato se QRS largo con sospetta preeccitazione; da preferire se freq. < 170 bpm o sospetto rischio di effetti collaterali da adenosina; Diltiazem: bolo 0,25 mg/kg in 10 min; controindicato se QRS largo con sospetta preeccitazione. 5. Tachicardia da rientro AV da via accessoria a conduzione ortodromica o antidromica (WPW): Propafenone: bolo 2 mg/kg ev in 10 ; Flecainide: bolo 1 mg/kg ev in 10. Algoritmo diagnostico per le aritmie sopraventricolari
8 20 Algoritmo diagnostico per le aritmie sopraventricolari La diagnosi differenziale continua ex adiuvantibus anche con la risposta alla terapia medica somministrata: in particolare utilizzando l adenosina possiamo ottenere tali risposte: Adenosina i.v. No cambiamenti di frequenza Graduale rallentamento e poi riaccelerazione STOP Persistenza con transitorio BAV Dosaggio inadeguato o Considerare TV fascicolari Tachicardia sinusale; Tachicardia atriale focale; Tachicardia giunzionale Tachicardia da rientro AV; Tachicardia da rientro intranodale; Rientro del nodo del seno Flutter atriale; Tachicardia atriale
9 Capitolo 1. La gestione delle aritmie Tachicardie ventricolari Diagnosi differenziale delle tachicardie a complesso QRS largo: QRS > 120 msec Regolare Irregolare Se il QRS è = a quello a RS: - SVT con blocco di branca; - Tachicardia da rientro AV antidromico. Manovre vagali FA o Tachi o flutter atriale a conduz. variabile con blocco di branca o conduzione anterograda tramite via anomala Rapporto AV 1:1 QRS>P VT Si o non visibile No P>QRS Tachi o flutter atriale QRS nelle precordiali BBDx o BBsin tipici Concordanti; No pattern R/S in V1-V6; Inizio R fino al nadir di S > 100 msec Pattern BBDx: qr,rs,rr in V1; Asse QRS tra + e 90 Pattern BBsin: R in V1 > 30 msec; R fino al nadir di S > 60 msec; qr o qs in V6. SVT VT VT VT
10 22 Trattamento delle tachicardie ventricolari Tachicardia ventricolare sostenuta: (30 o più secondi, a freq. 100 bpm) TV monomorfe e ripetitive: TV polimorfe: Torsione di punta: Classe I: CVE (Iniziare da 200 J bifasico sincronizzato); se stabilità emodinamica e/o prima di eseguire un (Chest thump), CVE. Classe II a: Amiodarone e.v.; Betabloccanti soprattutto se sospetto di ischemia e polimorfe. Classe II b: Lidocaina e.v.; considerare AA classe 1C Prevedere eventuale stimolazione programmata da ICD o tramite catetere provvisorio in VDx se recidive frequenti. Prevedere studio completo noninvasivo e invasivo. Classe II a: Amiodarone ev.; B blocco; Sotalolo. Classe I: CVE; B blocco ev se sospetto di ischemia; Amiodarone e.v salvo QT lungo. Classe II b: Lidocaina e.v. Prevedere studio completo noninvasivo e invasivo Classe I: correzione elettroliti; stimolazione cardiaca ad una frequenza maggiore in caso di blocco o bradicardia. Classe II a: Solfato di Magnesio Atropina ev. o Isoprenalina per TdP pausa dipendente Classe II b: Lidocaina e.v..
11 Capitolo 1. La gestione delle aritmie 23 TV incessante: TV fascicolare (aspetto BBDx con asse TV iterativa (runs di TV ripetitivi solitamente con aspetto BBsin con asse inferiore): Classe I: B blocco, seguiti da antiaritmici (amiodarone). Classe II a: Amiodarone seguito da ablazione transcatetere. Classe II b: in caso di tempesta aritmica B blocco separatamente o insieme. Come Beta bloccante preferire inizialmente Esmololo (BREVIBLOC ) Verapamil ev solo osservazione, adenosina, betabloccanti, verapamil FV/Flutter ventricolare il massimo dell energia (> 300 J) Desincronizzato
12 24 In sintesi TACHICARDIA STABILE QRS stretti SVT + blocco branca Diagnosi di SVT QRS larghi VT o meccanismo non noto Manovre vagali; Adenosina i.v.; Verapamil i.v.; Beta blocco i.v. + preeccitazione Sotalolo; Lidocaina; Amiodarone se FE STOP Persistenza con BAV STOP persistenza DC shock Flecainide; Overdrive/Pacing; DC shock
13 Capitolo 1. La gestione delle aritmie Arresto cardiaco senza polso 1 BLS: chiamo il paziente, chiamare aiuto, CPR (30 compressioni, 2 insufflazioni) Ossigeno se disponibile Attaccare il monitor/defibrillatore se disponibile Shockabile 2 Ricercare il ritmo Ritmo shockabile Non shockabile 3 VT/FV 9 Asistolia/PEA 4 1 shock: -Bifasico manuale ( J; se non noto il limite superiore 200 J). -Se monofasico 360J Riprendere immediatamente la CPR 10 CPR per 5 cicli Se disponibile epinefrina 1 mg da ripetere ogni 3-5 min o vasopressina 40 U ev o i.o seconda dose di epinefrina. Considerare atropina 1 mg ev/io per asistolia o PEA lenta, da ripetere fino a 3 volte 5 Ricercare il ritmo Ritmo shockabile? 5 cicli di CPR 5 cicli di CPR Shockabile 6 Continuare la CPR mentre si carica il defibrillatore Dare uno shock (bifasico 200 J, mono 360 J) Riprendere la CPR immediatamente dopo lo shock Se disponibile, prima o dopo lo shock dare vasopressina 40 U ev o i.o.; epinefrina 1 mg ev da ripetere ogni 3-5 min 11 Ricercare il ritmo Ritmo shockabile? 7 5 cicli di CPR Ricercare il ritmo Ritmo shockabile? Non shockabile Shockabile Shockabile 8 Continuare la CPR mentre si carica il defibrillatore Dare uno shock (bifasico 200J, mono 360J) Riprendere la CRP immediatamente dopo lo shock Considerare gli antiaritmici: Amiodarone 300 mg ev + eventuali altri 150 mg o Lidocaina (1-1,5 mg/kg alla prima dose, poi 0,5-0,75 mg/kg fino ad un max di 3 dosi o di 3 mg/kg). Considerare il Solfato di magnesio (1-2 g per le TdP) Dopo altri 5 cicli di CPR ritornare al Box Se asistolia, vai al Box 10; Se attività elettrica cercare il polso: - se non c è polso vai al Box 10; - se polso presente iniziare le cure post resuscitazione Torna al Box 4
14 26 CPR: La ventilazione: 1. controllo che il paziente non risponda, chiamo aiuto; 2. valuto la pervietà delle vie aeree; se non respira posso dare 2 insufflazioni iniziali; bastano 300 ml, vale a dire 1/3 del volume di un ambu o un respiro breve e non troppo forte se respirazione bocca a bocca; non devo insufflare troppo volume per il rischio di comprimere lo stomaco con conseguente vomito e il rischio di iperventilazione (dà air trapping, con ridotto ritorno venoso e conseguente ipotensione!) NB: Non occorre intubare nei primi 2-3 minuti perché gli alveoli sono ancora ossigenati (la valutazione del respiro passa in un secondo piano se il paziente è monitorizzato e si sa già che l arresto è cardiaco). La cosa migliore è ventilare il paziente da dietro la testa in modo da lasciare gli altri due lati per la rianimazione. Il massaggio: Comprimere in modo forte e veloce (100/min). Assicurare il riespandimento toracico (non rimanere sempre in pressione positiva). Minimizzare le interruzioni delle compressioni toraciche. Ogni ciclo di CPR equivale a 30 compressioni e 2 respirazioni (5 cicli = 2 min). Le performance tendono a calare dopo 2-3 minuti, per cui fare 5 cicli (30 compressioni + 2 respirazioni, per 5 volte) e poi darsi il cambio. Se l arresto è avvenuto da più di 5 minuti (cosa non possibile in UCIC) meglio fare prima 2 cicli prima dello shock. Nel frattempo se non si è da soli assicurarsi un accesso venoso e far fare un emogas venoso. Lo shock: A seconda anche della marca del defibrillatore può variare l energia consigliata; per esempio per i bifasici per lo Zoll è di 120 J mentre nel Philips è di 150 J; comunque se non è indicato dalla macchina quando si imposta automaticamente appena accesa, bisogna erogare 200 J. Non occorre sospendere la somministrazione di Ossigeno. Se si usano le piastre, devono essere posizionate una sotto la clavicola dx e l altra sotto il capezzolo sinistro, mentre se abbiamo le placche adesive è meglio la posizione antero-posteriore (regione scapolare sinistra e sotto il capezzolo sin). Dopo aver erogato lo shock non bisogna perdere tempo a vedere il ritmo, ma subito riprendere il massaggio!!! La valutazione va fatta dopo 2 minuti!!!!! Se il paziente è intubato va staccato dal respiratore e va praticato il massaggio a 100/ min con ventilazione ogni 6 8 secondi. Se la FV è refrattaria non fermarsi mai: la FV è comunque segno di riserva di glicogeno, a differenza dell asistolia! Nell asistolia fermarsi dopo minuti di RCP.
15 Capitolo 1. La gestione delle aritmie 27 La terapia farmacologica: Ogni farmaco somministrato deve essere seguito da un lavaggio di 20 cc di fisiologica (perché a polso fermo il farmaco non si muove!) Adrenalina: non somministrare dosi eccessive (l eccessiva vasocostrizione può comportare pessimi outcome neurologici). Meglio somministrarla ai cambi pari nei turni di massaggio (circa ogni 4 5 min). Eccezioni: dosi maggiori possono essere necessarie per trattamento Anafilassi e intossicazione da betabloccanti. Amiodarone: il bolo di 300 mg va fatto aspirare in glucosata 5%. Lidocaina: preferirla all amiodarone se si sospetta che la causa della FV sia un QT lungo (per sdr congenita, ipokaliemia o assunzioni di farmaci che allungano il QT come ranitidina e macrolidi). Solfato di magnesio se Torsione di punta. Atropina: solo in caso di asistolia e PEA lenta, in pazienti con BAV avanzato intermittente, sdr bradi tachi, sincopi vagali protratte in pz. cardiopatici, intossicazione da esteri organofosforici (utilizzati in agricoltura) o gas nervino. OK per BAV III da IMA inferiore, ma controindicata nel BAV III da IMA anteriore! Profilassi della recidiva: Se ha ripreso il polso dopo lo shock iniziare l infusione con amiodarone o lidocaina o solfato di magnesio, rispettando solitamente il farmaco utilizzato per il bolo, oppure, soprattutto nel caso di riscontro di ischemia miocardica, e con ritmo veloce, somministrare il betabloccante. Cercare di trattare i fattori scatenanti ( 5 H e 5 T ): Hypovolemia Hypoxia Hydrogen ion (acidosi) Hypo/hyperkaliemia Hypoglycemia Toxins Tamponade cardiac Tension pneumothorax Thrombosis (coronary or pulmonary) Trauma 1. Ipovolemia: generalmente PEA tachicardia con QRS stretto. Dovuta a perdita di 2 Litri (es: ematoma retroperineale, rottura AAA, politrauma con frattura di bacino). 3. Acidosi: Soprattutto nel paziente diabetico o neuropatico, intossicazione di farmaci: terapia con Bicarbonato e/o soluzione salina. 4. Hypo/Hyperkaliemia: vedi disionemie. 5. Ipoglicemia: Glucosata 50% o 33% o glucagone.
16 28 6. Eccesso di farmaci in generale: Espansione dei liquidi. Eccesso di digitale o Farmaci Classe I: Bicarbonato ( meq). Eccesso di farmaci di Classe I C: Cloruro di Sodio. Eccesso di betabloccanti e Calcioantagonisti: Adrenalina anche ad alti dosaggi (1-3-5 mg). Uso di cocaina: Bicarbonato (prima scelta come antiaritmico); Lidocaina (II scelta). Valium (sia per aritmie stabili che per crisi ipertensiva, FA, TPSV), 2 fl in 50 cc poi 1 fl+ 1 fl, fino a 5-6 fl in un ora. Va evitato assolutamente l uso di betabloccanti anti beta-1 per il rischio di emorragia cerebrale, mentre è possibile utilizzare il labetalolo (Trandate) se il diazepan è inefficace. NB: se dolore toracico, escludere il PNX (facile in chi sniffa). NB: l effetto della cocaina dura anche 7 giorni! Alcolismo: Condizione che predispone all ipoglicemia e al QT lungo, per cui se FV è meglio il solfato di Mg all amiodarone. 7. Tamponamento cardiaco: Pericardiocentesi 8. PNX iperteso: Cannula arancione (14 G) in II spazio intercostale, nel margine superiore costale, 1 2 cm all esterno dell emiclaveare media. 9. IMA: Rivascolarizzazione. Se IMA inferiore + BAV completo, pacing transcutaneo. Embolia polmonare: Trombolisi in caso di pericolo imminente di morte (ha senso solo con tenecteplase per il suo breve tempo d azione).
17 Capitolo 1. La gestione delle aritmie Bradiaritmie Indicazioni acute/in emergenza per la stimolazione transvenosa (o transtoracica) provvisoria Bradicardia non associata a IMA Bradicardia associata a IMA Asistolia BAV II o III grado associati a compromissione emodinamica o sincope a riposo Tachiaritmie ventricolari secondarie a bradicardia Classe I ACC/AHA Asistolia Bradicardia sintomatica (bradicardia sinusale con ipotensione e BAV II tipo 1 con ipotensione non responsiva all atropina) Blocco di branca bilaterale (alternanza di blocco di branca o BBDx con alternanza EAS/EPS) Blocco bifascicolare di nuova insorgenza o ad insorgenza non nota con BAV I BAV II tipo 2 Indicazioni elettive all impianto per la stimolazione transvenosa (o transtoracica) provvisoria Supporto per le procedure che possono provocare bradicardia Anestesia generale in presenza di: BAV II e III grado BAV intermittente BAV I grado + blocco bifascicolare BAV I e BBsin Cardiochirurgia: chirurgia aortica chirurgia tricuspidale chiusura di difetto interventricolare riparazione ostium primum Raramente considerata per l angioplastica coronarica (solitamente per la coronaria dx) Overdrive delle tachiaritmie
18 30 Condizioni in cui la stimolazione provvisoria non è indicata Bradicardia non associata a IMA Bradicardia associata ad IMA Malattia del nodo del seno senza una compromissione emodinamica o sincope a riposo BAV II tipo 2 o BAV III senza emodinamica compromessa, sincope o tachiaritmie ventricolari a riposo Classe III ACC/AHA BAV I grado BAV II tipo 2 con emodinamica stabile Ritmo accelerato idioventricolare Blocco di branca o blocco bifascicolare noto prima dell infarto miocardico acuto Stimolazione cardiaca in terapia intensiva per tachiaritmie ventricolari: approccio transvenoso Tachicardia ventricolare sostenuta monomorfa (Cardiomiopatia, IMA, scar related reentry ) TV mal tollerata, non responsiva ai farmaci o effetti collaterali, recidive frequenti. Tachicardia ventricolare polimorfa con torsione di punta (Bradicardia, QT lungo, ipokaliemia). Recidive nonostante MgSO4, atropina, isoproterenolo, correzione ionemia. Stimolazione cardiaca in UTI Pacing transcutaneo Pacing transvenoso Pro Contro Pro Contro Semplice Doloroso Efficace Team esperto Fattibile Bassa efficacia Fattibile Ponte per il transvenoso Aritmogeno Stabile Bradicardia/ tachicardia Fisiologica (AV sequenziale) Fluoroscopia (sala, equipaggiamento) Perforazione cardiaca Tromboembolismo Infezione
19 Capitolo 1. La gestione delle aritmie 31 Letture consigliate ACC/AHA/NASPE 2002 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices. A Report of the American College of Cardiology/ American Heart Association. Task Force on Practice Guidelines. ACC/AHA/ESC Guidelines for the Management of Patients with Supraventricular Arrhythmias (Blomström Lundqvist and Scheinman et al.) 2003 ACC/AHA/ ESC Practice Guidelines. ACC/AHA/ESC 2006, Guidelines for the Management of Patients With Atrial Fibrillation, Circulation 2006; 114: e257 e354. ACC/AHA/ESC 2006 Guidelines for the Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary, (Journal of the American College of Cardiology 2006; 48: , Circulation 2006; 114: , and European Heart Journal 2006; 27: ). Adamson D.L., Nelson Piercy C., Managing palpitations and arrhythmias during pregnancy, Heart 2007 n. 93; AHA guidelines on Prevention of Infective Endocarditis, Circulation 2007; 116: ESC Guidelines on the Diagnosis and management of pericardial disease Executive summary, European Heart Journal 2004; 25: ESC Guidelines, Guidelines for cardiac pacing and cardiac resynchronization therapy. The Task Force for Cardiac Pacing and Cardiac Resynchronization Therapy of the European Society of Cardiology. Developed in Collaboration with the European Heart Rhythm Association, Europace (2007) 9, Ferrari M., Padrini R., Farmacologia clinica cardiovascolare, Piccin V ed. Management of Cardiac Arrest, Circulation 2005; 112: IV 58 IV 66. Management of Symptomatic Bradycardia and Tachycardia, Circulation 2005; 112: IV 67 IV 77. Moreillon P., Yok Ai Que, Infective endocarditis, Lancet 2004; 363: Spodick D.H., M.D., D.Sc., Acute Cardiac Tamponade, N Engl J Med 2003; 349: Bonow R.O., Carabello B.A., Chatterjee K. et al., ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Develop Guidelines for the Management of Patients With Valvular Heart Disease), Circulation 2006; 114:
ADRENALINA - INDICAZIONI
 ADRENALINA - INDICAZIONI ARRESTO CARDIACO ANAFILLASSI SHOCK CARDIOGENO (SECONDA SCELTA) ADRENALINA - DOSAGGIO ARRESTO CARDIACO: 1 mg OGNI 3 min 2005 FV/TV : dai adrenalina 1 mg ev se FV/TV persistono dopo
ADRENALINA - INDICAZIONI ARRESTO CARDIACO ANAFILLASSI SHOCK CARDIOGENO (SECONDA SCELTA) ADRENALINA - DOSAGGIO ARRESTO CARDIACO: 1 mg OGNI 3 min 2005 FV/TV : dai adrenalina 1 mg ev se FV/TV persistono dopo
Approccio al paziente con fibrillazione atriale. Clinica Medica
 Approccio al paziente con fibrillazione atriale Clinica Medica Elementi essenziali Irregolarmente irregolare Frequenza cardiaca di solito elevata Spesso associata con cardiopalmo (esordio acuto) o facile
Approccio al paziente con fibrillazione atriale Clinica Medica Elementi essenziali Irregolarmente irregolare Frequenza cardiaca di solito elevata Spesso associata con cardiopalmo (esordio acuto) o facile
Vademecum del cardiologo di guardia
 Vademecum del cardiologo di guardia Protocolli diagnostico-terapeutici a cura di Fabio Bellotto e Gianfranco Buja Presentazione del Prof. Sabino Iliceto Copyright MMIX ARACNE editrice S.r.l. www.aracneeditrice.it
Vademecum del cardiologo di guardia Protocolli diagnostico-terapeutici a cura di Fabio Bellotto e Gianfranco Buja Presentazione del Prof. Sabino Iliceto Copyright MMIX ARACNE editrice S.r.l. www.aracneeditrice.it
La gestione delle aritmie sul territorio
 La gestione delle aritmie sul territorio Relatori: Dr.ssa Lacopeta, Inf. Mastronardi Matera 14 Giugno 2014 Auditorium Ospedale Madonna delle Grazie Argomenti da trattare 1. FA DI RECENTE INSORGENZA E FA
La gestione delle aritmie sul territorio Relatori: Dr.ssa Lacopeta, Inf. Mastronardi Matera 14 Giugno 2014 Auditorium Ospedale Madonna delle Grazie Argomenti da trattare 1. FA DI RECENTE INSORGENZA E FA
Terapie delle aritmie sopraventricolari dr. M. Larocca - P.S. Lagonegro
 Terapie delle aritmie sopraventricolari dr. M. Larocca - P.S. Lagonegro Melfi Villa d Agri Policoro Lagonegro Tachicardie sopraventricolari a QRS stretto
Terapie delle aritmie sopraventricolari dr. M. Larocca - P.S. Lagonegro Melfi Villa d Agri Policoro Lagonegro Tachicardie sopraventricolari a QRS stretto
L Aritmia atriale della signora Pina. Dr. Giovanni Chiarelli Dr. Gino Barral
 L Aritmia atriale della signora Pina Dr. Giovanni Chiarelli Dr. Gino Barral CASO CLINICO TPSV Ø Donna 50 aa Ø Nessun fattore di rischio CV Ø Nessuna patologia degna di nota Ø Saltuari episodi di cardiopalmo
L Aritmia atriale della signora Pina Dr. Giovanni Chiarelli Dr. Gino Barral CASO CLINICO TPSV Ø Donna 50 aa Ø Nessun fattore di rischio CV Ø Nessuna patologia degna di nota Ø Saltuari episodi di cardiopalmo
RITMO IDIOVENTRICOLARE RITMO IDIOVENTRICOLARE ACCELERATO ARITMIE VENTRICOLARI
 RITMO IDIOVENTRICOLARE RITMO IDIOVENTRICOLARE ACCELERATO ARITMIE VENTRICOLARI 31 Ritmi ventricolari 32 Ritmi ventricolari do 33 Aritmie ventricolari EXTRASISTOLI VENTRICOLARI TACHICARDIA VENTRICOLARE:
RITMO IDIOVENTRICOLARE RITMO IDIOVENTRICOLARE ACCELERATO ARITMIE VENTRICOLARI 31 Ritmi ventricolari 32 Ritmi ventricolari do 33 Aritmie ventricolari EXTRASISTOLI VENTRICOLARI TACHICARDIA VENTRICOLARE:
Fibrillazione atriale in PS. Fibrillazione atriale in PS
 Fibrillazione atriale in PS Fibrillazione atriale in PS Dr Gianni Galastri UOS Medicina d urgenza ospedale del Casentino Bibbiena 11.6.2010 Entita del problema In Italia tra l 1 ed il 2 % della popolazione
Fibrillazione atriale in PS Fibrillazione atriale in PS Dr Gianni Galastri UOS Medicina d urgenza ospedale del Casentino Bibbiena 11.6.2010 Entita del problema In Italia tra l 1 ed il 2 % della popolazione
ASSISTENZA INFERMIERISTICA AL PAZIENTE CON PATOLOGIA ARITMICA
 ASSISTENZA INFERMIERISTICA AL PAZIENTE CON PATOLOGIA ARITMICA Samuela COSTANTINO S.C.Cardiologia U Azienda Ospedaliero Universitaria Città della Salute e della Scienza di Torino ARITMIA L'aritmia è l'alterazione
ASSISTENZA INFERMIERISTICA AL PAZIENTE CON PATOLOGIA ARITMICA Samuela COSTANTINO S.C.Cardiologia U Azienda Ospedaliero Universitaria Città della Salute e della Scienza di Torino ARITMIA L'aritmia è l'alterazione
COCIS Aritmie cardiache e condizioni cliniche potenzialmente aritmogene
 1989 COCIS 2009 Classificazione degli sport Lo screening cardiologico dell atleta Aritmie cardiache e condizioni potenzialmente aritmogene Cardiopatie congenite e valvolari acquisite Cardiomiopatie, miocarditi
1989 COCIS 2009 Classificazione degli sport Lo screening cardiologico dell atleta Aritmie cardiache e condizioni potenzialmente aritmogene Cardiopatie congenite e valvolari acquisite Cardiomiopatie, miocarditi
Trattamento dell arresto cardiaco
 P.A.L.S. Supporto avanzato alle funzioni vitali in età pediatrica Trattamento dell arresto cardiaco Obiettivi della lezione Saper riconoscere il ritmo che si associa all assenza del polso Conoscere gli
P.A.L.S. Supporto avanzato alle funzioni vitali in età pediatrica Trattamento dell arresto cardiaco Obiettivi della lezione Saper riconoscere il ritmo che si associa all assenza del polso Conoscere gli
Sincope cardiaca: diagnosi e terapia. Maurizio Lunati MD. SC Elettrofisiologia Dipartimento Cardiologico A. De Gasperis AO Niguarda Cà Granda Milano
 Sincope cardiaca: diagnosi e terapia Maurizio Lunati MD SC Elettrofisiologia Dipartimento Cardiologico A. De Gasperis AO Niguarda Cà Granda Milano Definizione La sincope cardiaca è una perdita transitoria
Sincope cardiaca: diagnosi e terapia Maurizio Lunati MD SC Elettrofisiologia Dipartimento Cardiologico A. De Gasperis AO Niguarda Cà Granda Milano Definizione La sincope cardiaca è una perdita transitoria
Formazione dell impulso elettrico. Tessuto di conduzione. Elettrocardiogramma. aritmie cardiache. Conduzione dell impulso elettrico
 Formazione dell impulso elettrico Tessuto di conduzione. Elettrocardiogramma. aritmie cardiache. Nodo Seno-atriale Prof. Gerardo Nigro Cattedra di Cardiologia S.U.N. Conduzione dell impulso elettrico Conduzione
Formazione dell impulso elettrico Tessuto di conduzione. Elettrocardiogramma. aritmie cardiache. Nodo Seno-atriale Prof. Gerardo Nigro Cattedra di Cardiologia S.U.N. Conduzione dell impulso elettrico Conduzione
Dr. Francesco Santarelli U.O.C. di Cardiologia-UTIC-Emodinamica Ospedale civile di Teramo
 Dr. Francesco Santarelli U.O.C. di Cardiologia-UTIC-Emodinamica Ospedale civile di Teramo Sabato 9 maggio 2015 Il sistema elettrico del cuore Il cuore è dotato di un sistema elettrico interno deputato
Dr. Francesco Santarelli U.O.C. di Cardiologia-UTIC-Emodinamica Ospedale civile di Teramo Sabato 9 maggio 2015 Il sistema elettrico del cuore Il cuore è dotato di un sistema elettrico interno deputato
Aritmie Cardiache. Disturbi Bradi-aritmici. Disturbi Bradi-aritmici. Scaricata da Aritmia Cardiaca
 Aritmia Cardiaca Aritmie Cardiache Condizione caratterizzata da anomala origine e/o conduzione dell impulso elettrico cardiaco Fenomeni bradi-aritmici Fenomeni tachi-aritmici Scaricato da www.sunhope.it
Aritmia Cardiaca Aritmie Cardiache Condizione caratterizzata da anomala origine e/o conduzione dell impulso elettrico cardiaco Fenomeni bradi-aritmici Fenomeni tachi-aritmici Scaricato da www.sunhope.it
DIAGNOSI E TRATTAMENTO DEL CARDIOLOGO
 DIAGNOSI E TRATTAMENTO DELLA FA PERSISTENTE PROBLEMI GESTIONALI DEL CARDIOLOGO LA GESTIONE DELLA MALATTIA COMPORTA INTERVENTI SUCCESSIVI IN PRESIDI DIVERSI DEL TERRITORIO E DELL OSPEDALE PROBLEMI LEGATI
DIAGNOSI E TRATTAMENTO DELLA FA PERSISTENTE PROBLEMI GESTIONALI DEL CARDIOLOGO LA GESTIONE DELLA MALATTIA COMPORTA INTERVENTI SUCCESSIVI IN PRESIDI DIVERSI DEL TERRITORIO E DELL OSPEDALE PROBLEMI LEGATI
Aritmie ipercinetiche: meccanismi e trattamento. Tachicardie parossistiche sopraventricolari. Renato Ometto
 ritmie ipercinetiche: meccanismi e trattamento Tachicardie parossistiche sopraventricolari Renato Ometto Tachicardie Sopraventricolari Classificazione I. Tachicardia sinusale a. Fisiologica b. Non fisiologica:
ritmie ipercinetiche: meccanismi e trattamento Tachicardie parossistiche sopraventricolari Renato Ometto Tachicardie Sopraventricolari Classificazione I. Tachicardia sinusale a. Fisiologica b. Non fisiologica:
L Elettrocardiogramma : cosa esprime?
 L Elettrocardiogramma : cosa esprime? E la registrazione nel tempo degli eventi elettrici del cuore Esprime la somma vettoriale delle correnti elettriche generate dalle varie strutture cardiache ( atri,
L Elettrocardiogramma : cosa esprime? E la registrazione nel tempo degli eventi elettrici del cuore Esprime la somma vettoriale delle correnti elettriche generate dalle varie strutture cardiache ( atri,
PREVENZIONE DELLE MORTI IMPROVVISE NEL GIOVANE E NELLO SPORT. Sessione interattiva: ruolo dell elettrocardiografia nella diagnosi e prevenzione
 Congresso Nazionale IRC Napoli 6-7 Giugno 2008 PREVENZIONE DELLE MORTI IMPROVVISE NEL GIOVANE E NELLO SPORT Sessione interattiva: ruolo dell elettrocardiografia nella diagnosi e prevenzione Gianluca Gonzi
Congresso Nazionale IRC Napoli 6-7 Giugno 2008 PREVENZIONE DELLE MORTI IMPROVVISE NEL GIOVANE E NELLO SPORT Sessione interattiva: ruolo dell elettrocardiografia nella diagnosi e prevenzione Gianluca Gonzi
La fibrillazione atriale: un epidemia nel prossimo futuro? Giuseppe De Angelis
 UPDATE NEL MANAGEMENT DELLA FIBRILLAZIONE ATRIALE: COSA C ÈC ANCORA DA DIRE? La fibrillazione atriale: un epidemia nel prossimo futuro? Giuseppe De Angelis Responsabile del Servizio di Emodinamica Cardiovascolare
UPDATE NEL MANAGEMENT DELLA FIBRILLAZIONE ATRIALE: COSA C ÈC ANCORA DA DIRE? La fibrillazione atriale: un epidemia nel prossimo futuro? Giuseppe De Angelis Responsabile del Servizio di Emodinamica Cardiovascolare
PRESENTAZIONE. Il Direttore generale dell Agenzia Regionale della Sanità Gino Tosolini
 PRESENTAZIONE Con il presente numero si inizia la pubblicazione delle iniziative di consensus tra professionisti sulle principali patologie. Non mancano certo pubblicazioni prestigiose e linee guida internazionali
PRESENTAZIONE Con il presente numero si inizia la pubblicazione delle iniziative di consensus tra professionisti sulle principali patologie. Non mancano certo pubblicazioni prestigiose e linee guida internazionali
Allegato 1 al Decreto n. 115 del 21 aprile 2011 pag. 1/11
 giunta regionale Allegato 1 al Decreto n. 115 del 21 aprile 2011 pag. 1/11 MODELLO PER L ACQUIZIONE DEI DATI RELATIVI AI PAZIENTI CON STE VALVOLARE AORTICA NELLA REGIONE DEL VENETO 1. STRUTTURA DEMINAZIONE
giunta regionale Allegato 1 al Decreto n. 115 del 21 aprile 2011 pag. 1/11 MODELLO PER L ACQUIZIONE DEI DATI RELATIVI AI PAZIENTI CON STE VALVOLARE AORTICA NELLA REGIONE DEL VENETO 1. STRUTTURA DEMINAZIONE
3.2 Ripristino del ritmo sinusale: cardioversione Quando: la possibilità di cardioversione deve essere considerata nei pazienti in cui è prevedibile u
 3. Approfondimenti 3.1 Valutazione dei fattori predisponenti e/o scatenanti. Anche se solo alcune cause e fattori scatenanti sono modificabili, vanno ricercati sempre in quanto importanti per prognosi
3. Approfondimenti 3.1 Valutazione dei fattori predisponenti e/o scatenanti. Anche se solo alcune cause e fattori scatenanti sono modificabili, vanno ricercati sempre in quanto importanti per prognosi
Sessione 3.1 Il controllo farmacologico
 Modulo 3 La prevenzione secondaria Sessione 3.1 Il controllo farmacologico durata: 30 min. 0 di 11 Obiettivi di apprendimento della sessione conoscere le tecniche di controllo farmacologico a LT descrivere
Modulo 3 La prevenzione secondaria Sessione 3.1 Il controllo farmacologico durata: 30 min. 0 di 11 Obiettivi di apprendimento della sessione conoscere le tecniche di controllo farmacologico a LT descrivere
Le Tachicardie Sopraventricolari
 Le Tachicardie Sopraventricolari Catania 17 Aprile 2015 Agata Privitera U.O. di Cardiologia Pediatrica, Ospedale Santo Bambino CATANIA www.cardiologiapediatricact.com Ritmo Tachicardico Frequenza cardiaca
Le Tachicardie Sopraventricolari Catania 17 Aprile 2015 Agata Privitera U.O. di Cardiologia Pediatrica, Ospedale Santo Bambino CATANIA www.cardiologiapediatricact.com Ritmo Tachicardico Frequenza cardiaca
LE ARITMIE CARDIACHE
 LE ARITMIE CARDIACHE CHE COSA SONO? Le alterazioni della normale sequenza dei battiti cardiaci vengono dette aritmie. un aumento anomalo dei battiti si parla di TACHIARITMIE o TACHICARDIE. Se al contrario
LE ARITMIE CARDIACHE CHE COSA SONO? Le alterazioni della normale sequenza dei battiti cardiaci vengono dette aritmie. un aumento anomalo dei battiti si parla di TACHIARITMIE o TACHICARDIE. Se al contrario
L attività meccanica atriale è inefficacie e viene a mancare il contributo atriale al riempimento ventricolare.
 Fibrillazione Atriale : Difficile identificazione delle Onde P in un tracciato con complessi ventricolari ad intervalli variabili. Intervallo RR variabile. Onda P sostituita da due o più ondulazioni (
Fibrillazione Atriale : Difficile identificazione delle Onde P in un tracciato con complessi ventricolari ad intervalli variabili. Intervallo RR variabile. Onda P sostituita da due o più ondulazioni (
Le tachicardie a QRS stretto. Attilio Del Rosso
 Le tachicardie a QRS stretto Attilio Del Rosso Definizioni Tachicardia a QRS stretto: Frequenza atriale e/o ventricolare 100 bpm e durata del QRS < 120 ms Tachicardia sopraventricolare: Tachicardia che
Le tachicardie a QRS stretto Attilio Del Rosso Definizioni Tachicardia a QRS stretto: Frequenza atriale e/o ventricolare 100 bpm e durata del QRS < 120 ms Tachicardia sopraventricolare: Tachicardia che
Tachicardie parossistiche sopraventricolari
 Università degli studi di Roma La Sapienza Iᵃ Facoltà di Medicina e Chirurgia Master in terapia intensiva pediatrica e neonatale Direttore: Prof Corrado Moretti Tachicardie parossistiche sopraventricolari
Università degli studi di Roma La Sapienza Iᵃ Facoltà di Medicina e Chirurgia Master in terapia intensiva pediatrica e neonatale Direttore: Prof Corrado Moretti Tachicardie parossistiche sopraventricolari
FIBRILLAZIONE ATRIALE
 FIBRILLAZIONE ATRIALE DEFINIZIONE La fibrillazione atriale è un aritmia sopraventricolare caratterizzata da desincronizzazione elettrica completa Vi corrisponde la perdita della funzione emodinamica (compromissione
FIBRILLAZIONE ATRIALE DEFINIZIONE La fibrillazione atriale è un aritmia sopraventricolare caratterizzata da desincronizzazione elettrica completa Vi corrisponde la perdita della funzione emodinamica (compromissione
MONITORAGGIO ECG E RICONOSCIMENTO RITMI
 MONITORAGGIO ECG E RICONOSCIMENTO RITMI E PRESENTE UNA QUALCHE ATTIVITA ELETTRICA? QUALE E LA FREQUENZA VENTRICOLARE (QRS)? IL RITMO (SUCCESSIONE DEI QRS) E REGOLARE O IRREGOLARE? IL COMPLESSO QRS E STRETTO
MONITORAGGIO ECG E RICONOSCIMENTO RITMI E PRESENTE UNA QUALCHE ATTIVITA ELETTRICA? QUALE E LA FREQUENZA VENTRICOLARE (QRS)? IL RITMO (SUCCESSIONE DEI QRS) E REGOLARE O IRREGOLARE? IL COMPLESSO QRS E STRETTO
CLINICAL QUESTIONS CLINICAL QUESTIONS. Evidence-based Medicine Tra ipotesi di lavoro ed applicazione Ferrara, settembre
 Evidence-based Medicine Tra ipotesi di lavoro ed applicazione Ferrara, 29-30 settembre 2000 Sessione Clinica Evidence-based Clinical Problem Solving 4. Cardiologia Scenario Clinico (1) Il signor Luigi
Evidence-based Medicine Tra ipotesi di lavoro ed applicazione Ferrara, 29-30 settembre 2000 Sessione Clinica Evidence-based Clinical Problem Solving 4. Cardiologia Scenario Clinico (1) Il signor Luigi
La Fibrillazione Atriale
 IL PRONTO SOCCORSO TRA MENÙ FISSO E PIATTI DI STAGIONE Ferrara, 7 giugno 2014 La Fibrillazione Atriale Giovanni B. Vigna Dipartimento Medico - U.O. Medicina Interna Universitaria Azienda Ospedaliera -
IL PRONTO SOCCORSO TRA MENÙ FISSO E PIATTI DI STAGIONE Ferrara, 7 giugno 2014 La Fibrillazione Atriale Giovanni B. Vigna Dipartimento Medico - U.O. Medicina Interna Universitaria Azienda Ospedaliera -
Gestione del paziente critico: dal domicilio all unita coronarica. Arrivo del 118
 Gestione del paziente critico: dal domicilio all unita coronarica. Arrivo del 118 Dott. Stefano Quaranta Medico 118 CN 1 Alba-Bra Obbiettivi Identificazione telefonica del dolore toracico (Centrale Operativa)
Gestione del paziente critico: dal domicilio all unita coronarica. Arrivo del 118 Dott. Stefano Quaranta Medico 118 CN 1 Alba-Bra Obbiettivi Identificazione telefonica del dolore toracico (Centrale Operativa)
FOCUS ON LE ARITMIE IN EMERGENZA
 FOCUS ON LE ARITMIE IN EMERGENZA M. Cazzaniga - G.F. Villa AUTOMEDICHE SSUEm LECCO DETTAGLI SOCCORSO 49% 51% Altro Motivo cardiocircolatorio SISTEMA DI CONDUZIONE SA node: RCA 55% LCA 45% AV node: RCA
FOCUS ON LE ARITMIE IN EMERGENZA M. Cazzaniga - G.F. Villa AUTOMEDICHE SSUEm LECCO DETTAGLI SOCCORSO 49% 51% Altro Motivo cardiocircolatorio SISTEMA DI CONDUZIONE SA node: RCA 55% LCA 45% AV node: RCA
La Tachicardia parossistica sopraventricolare neonatale: fisiopatologia, diagnosi e trattamento Berardo Sarubbi
 La Tachicardia parossistica sopraventricolare neonatale: fisiopatologia, diagnosi e trattamento Berardo Sarubbi U.O. C. Cardiologia Seconda Università degli Studi di Napoli A.O. Monaldi Difficoltà nella
La Tachicardia parossistica sopraventricolare neonatale: fisiopatologia, diagnosi e trattamento Berardo Sarubbi U.O. C. Cardiologia Seconda Università degli Studi di Napoli A.O. Monaldi Difficoltà nella
U.O.C di Cardiologia II^ Università di Napoli A.O. Monaldi Prof. M. G. Russo
 U.O.C di Cardiologia II^ Università di Napoli A.O. Monaldi Prof. M. G. Russo Tachicardia da rientro intra-atriale post-incisionale: efficacia e sicurezza della terapia antiaritmica in un singolo centro
U.O.C di Cardiologia II^ Università di Napoli A.O. Monaldi Prof. M. G. Russo Tachicardia da rientro intra-atriale post-incisionale: efficacia e sicurezza della terapia antiaritmica in un singolo centro
il solito cardiopalmo!
 I congresso Regionale SIMEU Basilicata Matera 13-14 giugno 2014 il solito cardiopalmo! Dott.ssa Bruna Zaccaro Pronto Soccorso- Terapia Subintensiva Ospedale Madonna delle Grazie - Matera Uomo di 53 anni
I congresso Regionale SIMEU Basilicata Matera 13-14 giugno 2014 il solito cardiopalmo! Dott.ssa Bruna Zaccaro Pronto Soccorso- Terapia Subintensiva Ospedale Madonna delle Grazie - Matera Uomo di 53 anni
le aritmie Agata Privitera U.O. di Cardiologia Pediatrica Ospedale Santo Bambino CATANIA
 le aritmie Agata Privitera U.O. di Cardiologia Pediatrica Ospedale Santo Bambino CATANIA www.cardiologiapediatricact.com Licata 6 febbraio 2016 Le aritmie Nella cornice delle Emergenze/Urgenze Aritmiche
le aritmie Agata Privitera U.O. di Cardiologia Pediatrica Ospedale Santo Bambino CATANIA www.cardiologiapediatricact.com Licata 6 febbraio 2016 Le aritmie Nella cornice delle Emergenze/Urgenze Aritmiche
Insufficienza cardiaca cronica (ICC)
 Insufficienza cardiaca cronica (ICC) Dr. med Nicola Ferrari Medico capoclinica CCT 19 novembre 2011 Classi funzionali NYHA (New York Heart Association) Parametro di giudizio: sintomo Dispnea 1 2 3 4 Nessuna
Insufficienza cardiaca cronica (ICC) Dr. med Nicola Ferrari Medico capoclinica CCT 19 novembre 2011 Classi funzionali NYHA (New York Heart Association) Parametro di giudizio: sintomo Dispnea 1 2 3 4 Nessuna
Aritmie In Emergenza. Aritmie In Emergenza
 Aritmie In Emergenza Corso Emergenze Mediche Prof. Raffaele Marfella Aritmie In Emergenza Tachicardie a complessi stretti: tachicardia sinusale tachicardia parossistica sopraventricolare Flutter atriale
Aritmie In Emergenza Corso Emergenze Mediche Prof. Raffaele Marfella Aritmie In Emergenza Tachicardie a complessi stretti: tachicardia sinusale tachicardia parossistica sopraventricolare Flutter atriale
Meccanismi delle aritmie
 U.O. di Malattie Cardiovascolari Ospedale Misericordia Grosseto Direttore Dott.ssa Silva Severi Corso di elettrocardiografia lezione N 10 Meccanismi delle aritmie Dr. Alessandro Costoli Meccanismi delle
U.O. di Malattie Cardiovascolari Ospedale Misericordia Grosseto Direttore Dott.ssa Silva Severi Corso di elettrocardiografia lezione N 10 Meccanismi delle aritmie Dr. Alessandro Costoli Meccanismi delle
Ablazione Chirurgica della Fibrillazione Atriale. Prof. Massimo Santini. Dipartimento Cardiovascolare Azienda San Filippo Neri - Roma
 Ablazione Chirurgica della Fibrillazione Atriale Prof. Massimo Santini Dipartimento Cardiovascolare Azienda San Filippo Neri - Roma In un editoriale sul New England Journal of Medicine, Braunwald definiva
Ablazione Chirurgica della Fibrillazione Atriale Prof. Massimo Santini Dipartimento Cardiovascolare Azienda San Filippo Neri - Roma In un editoriale sul New England Journal of Medicine, Braunwald definiva
ABLAZIONE TRANSCATETERE nella fibrillazione atriale. indicazioni e complicanze
 ABLAZIONE TRANSCATETERE nella fibrillazione atriale indicazioni e complicanze CPSE Bonetti Maria Grazia Servizio di cardiologia interventistica Cardiologia Universitaria Ospedale S. Giovanni Battista -
ABLAZIONE TRANSCATETERE nella fibrillazione atriale indicazioni e complicanze CPSE Bonetti Maria Grazia Servizio di cardiologia interventistica Cardiologia Universitaria Ospedale S. Giovanni Battista -
Ritmi e Terapie nel periarresto
 Ritmi e Terapie nel periarresto ASL CE 2013 Dott. Rossano Battista .di cosa parliamo Underlying Arrhythmia of Sudden Death Primary VF 8% Torsades de Pointes 13% VT 62% Bradycardia 17% Bayés de Luna A.
Ritmi e Terapie nel periarresto ASL CE 2013 Dott. Rossano Battista .di cosa parliamo Underlying Arrhythmia of Sudden Death Primary VF 8% Torsades de Pointes 13% VT 62% Bradycardia 17% Bayés de Luna A.
Il Ritmo sinusale. La bradicardia. La tachicardia
 U.O. di Cardiologia Ospedale Civile di Venezia Direttore Dott. Gabriele Risica I RITMI CARDIACI E LE ARITMIE AUTORE: : Diego Giubilato OBIETTIVI: Apprendere i principi generali del sistema di conduzione
U.O. di Cardiologia Ospedale Civile di Venezia Direttore Dott. Gabriele Risica I RITMI CARDIACI E LE ARITMIE AUTORE: : Diego Giubilato OBIETTIVI: Apprendere i principi generali del sistema di conduzione
UNITA SEMPLICE DIPARTIMENTALE DI GASTROENTEROLOGIA ED ENDOSCOPIA DIGESTIVA
 Pagina 1 di 7 INDICE: 1. SCOPO 2. DESCRIZIONE ATIVITA 3. INDICATORI 4. FONTI DI RIFERIMENTO REV n 1 Inserimento logo regione Lombardia Firma e Data 22/08/2010 Nome RQ Dott. F. Cupella Infermiere. T. Viola
Pagina 1 di 7 INDICE: 1. SCOPO 2. DESCRIZIONE ATIVITA 3. INDICATORI 4. FONTI DI RIFERIMENTO REV n 1 Inserimento logo regione Lombardia Firma e Data 22/08/2010 Nome RQ Dott. F. Cupella Infermiere. T. Viola
AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE. Direttore: dott. Andrea Di Lenarda
 AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE Direttore: dott. Andrea Di Lenarda Responsabile infermieristico: Donatella Radini OPUSCOLO INFORMATIVO PAZIENTI Nuovi farmaci anticoagulanti
AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE Direttore: dott. Andrea Di Lenarda Responsabile infermieristico: Donatella Radini OPUSCOLO INFORMATIVO PAZIENTI Nuovi farmaci anticoagulanti
ARITMIE CARDIACHE. Prof. Carlo Guglielmini
 ARITMIE CARDIACHE Prof. Carlo Guglielmini ARITMIA CARDIACA Definizione Alterazione della frequenza, o della regolarità, o della sede di origine dello stimolo cardiaco e/o disturbo di conduzione dello stimolo
ARITMIE CARDIACHE Prof. Carlo Guglielmini ARITMIA CARDIACA Definizione Alterazione della frequenza, o della regolarità, o della sede di origine dello stimolo cardiaco e/o disturbo di conduzione dello stimolo
INFERMIERISTICA IN CARDIOLOGIA.
 INFERMIERISTICA IN CARDIOLOGIA Ischemia miocardica Definizione Progressività Cause: non aumento del flusso a causa di stenosi o riduzione primaria del flusso dovuto a spasmo e/o trombosi. Stenosi 50% Accorciamento
INFERMIERISTICA IN CARDIOLOGIA Ischemia miocardica Definizione Progressività Cause: non aumento del flusso a causa di stenosi o riduzione primaria del flusso dovuto a spasmo e/o trombosi. Stenosi 50% Accorciamento
Prevenzione secondaria: terapia farmacologica a lungo termine. Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento
 Prevenzione secondaria: terapia farmacologica a lungo termine Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Per migliorare l implementazione delle misure di prevenzione secondaria
Prevenzione secondaria: terapia farmacologica a lungo termine Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Per migliorare l implementazione delle misure di prevenzione secondaria
LE ARITMIE CARDIACHE
 LE ARITMIE CARDIACHE CARATTERISTICHE CLINICHE E CLASSIFICAZIONE. Il cuore funziona come pompa perché tutte le cellule che compongono le quattro camere cardiache hanno attività elettrica sincronizzata e
LE ARITMIE CARDIACHE CARATTERISTICHE CLINICHE E CLASSIFICAZIONE. Il cuore funziona come pompa perché tutte le cellule che compongono le quattro camere cardiache hanno attività elettrica sincronizzata e
I. Casanova B. E. e I. Pontoni T. Dott. Di Lenarda
 I. Casanova B. E. e I. Pontoni T. Dott. Di Lenarda ORGANIZZAZIONE DEL LABORATORIO DI ECOCARDIOGRAFIA Si eseguono diversi tipi di ecocardiografia: 1. Ecocardiografia di base 2. Ecocardiografia da stress:
I. Casanova B. E. e I. Pontoni T. Dott. Di Lenarda ORGANIZZAZIONE DEL LABORATORIO DI ECOCARDIOGRAFIA Si eseguono diversi tipi di ecocardiografia: 1. Ecocardiografia di base 2. Ecocardiografia da stress:
CLASSIFICAZIONE DEL RISCHIO TROMBOEMBOEMBOLICO
 CLASSIFICAZIONE DEL RISCHIO TROMBOEMBOEMBOLICO BASSO RISCHIO - Chirurgia generale e ginecologica maggiore in paziente di età < 40 anni senza altri fattori di rischio. - Chirurgia generale e ginecologica
CLASSIFICAZIONE DEL RISCHIO TROMBOEMBOEMBOLICO BASSO RISCHIO - Chirurgia generale e ginecologica maggiore in paziente di età < 40 anni senza altri fattori di rischio. - Chirurgia generale e ginecologica
Asymptomatic and symptomatic children with ventricular preexcitation: clinical and instrumental management
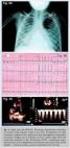 Asymptomatic and symptomatic children with ventricular preexcitation: clinical and instrumental management G. FAZIO, C. Mossuto, I. Basile, F. Gennaro, L. D Angelo, C. Visconti, F. Ferrara, G. Novo, S.
Asymptomatic and symptomatic children with ventricular preexcitation: clinical and instrumental management G. FAZIO, C. Mossuto, I. Basile, F. Gennaro, L. D Angelo, C. Visconti, F. Ferrara, G. Novo, S.
 Quando il cuore diventa matto: Diagnosi e gestione delle aritmie nei primi due anni di vita F. De Luca, A. Privitera U.O. di Cardiologia Pediatrica Ospedale Santo Bambino CATANIA Caso clinico 1 RITMO TACHICARDICO:
Quando il cuore diventa matto: Diagnosi e gestione delle aritmie nei primi due anni di vita F. De Luca, A. Privitera U.O. di Cardiologia Pediatrica Ospedale Santo Bambino CATANIA Caso clinico 1 RITMO TACHICARDICO:
Supporto di base delle funzioni vitali e defibrillazione in età pediatrica BLS-D pediatrico
 Supporto di base delle funzioni vitali e defibrillazione in età pediatrica BLS-D pediatrico BLS Italian Pediatrico Resuscitation Council Italian Resuscitation Council Obiettivi Apprendere: Conoscenze Abilità
Supporto di base delle funzioni vitali e defibrillazione in età pediatrica BLS-D pediatrico BLS Italian Pediatrico Resuscitation Council Italian Resuscitation Council Obiettivi Apprendere: Conoscenze Abilità
Linee Guida Italiane Impianto di Pacemaker Dispositivi per la Resincronizzazione cardiaca (CRT) Defibrillatori automatici impiantabili (ICD)
 Linee Guida Italiane Impianto di Pacemaker Dispositivi per la Resincronizzazione cardiaca (CRT) Defibrillatori automatici impiantabili (ICD) M. Lunati (Chairman) M.G. Bongiorni, G. Boriani, R. Cappato,
Linee Guida Italiane Impianto di Pacemaker Dispositivi per la Resincronizzazione cardiaca (CRT) Defibrillatori automatici impiantabili (ICD) M. Lunati (Chairman) M.G. Bongiorni, G. Boriani, R. Cappato,
LE TACHICARDIE. 8 th Turin Cardiovascular Nursing Convention Advances in Cardiac Arrhythmias and Great Innovations in Cardiology
 8 th Turin Cardiovascular Nursing Convention Advances in Cardiac Arrhythmias and Great Innovations in Cardiology Corso pratico di Elettrocardiografia LE TACHICARDIE Gerardo Di Filippo SOC Cardiologia,
8 th Turin Cardiovascular Nursing Convention Advances in Cardiac Arrhythmias and Great Innovations in Cardiology Corso pratico di Elettrocardiografia LE TACHICARDIE Gerardo Di Filippo SOC Cardiologia,
L ECG nel paziente con sincope V. Guarnaccia
 L ECG nel paziente con sincope V. Guarnaccia EGSYS 2006 Cause di sincope Dati da 3 Syncope Units (Alboni 2001) 49% 39% 72% Neuromediata Cardiaca Inspiegata 12% 25% 3% Cardiopatia e/o ECG patologico Cardiopatia
L ECG nel paziente con sincope V. Guarnaccia EGSYS 2006 Cause di sincope Dati da 3 Syncope Units (Alboni 2001) 49% 39% 72% Neuromediata Cardiaca Inspiegata 12% 25% 3% Cardiopatia e/o ECG patologico Cardiopatia
Tachicardia ventricolare: preparazione del paziente
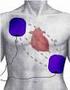 Tachicardia ventricolare: preparazione del paziente VENEZIA 16 OTTOBRE 2015 Leonardo Mandile Aritmologia ed elettrofisiologia cardiaca Ospedale S Raffaele - Milano DEFINIZIONE - La tachicardia ventricolare
Tachicardia ventricolare: preparazione del paziente VENEZIA 16 OTTOBRE 2015 Leonardo Mandile Aritmologia ed elettrofisiologia cardiaca Ospedale S Raffaele - Milano DEFINIZIONE - La tachicardia ventricolare
American Heart Association. Supporto vitale cardiovascolare avanzato. Autovalutazione pre-corso scritta. Dicembre 2013
 E C C American Heart Association Supporto vitale cardiovascolare avanzato Autovalutazione pre-corso scritta Dicembre 2013 2013 American Heart Association Autovalutazione pre-corso ACLS scritta 2013 1.
E C C American Heart Association Supporto vitale cardiovascolare avanzato Autovalutazione pre-corso scritta Dicembre 2013 2013 American Heart Association Autovalutazione pre-corso ACLS scritta 2013 1.
Il glatiramer acetato è efficace per il trattamento della sclerosi multipla recidivante-remittente? Come si confronta con l interferone beta?
 Round 1, Question 1 Il glatiramer acetato è efficace per il trattamento della sclerosi multipla recidivante-remittente? Come si confronta con l interferone beta? Round 1, Question 2 Quale antibiotico è
Round 1, Question 1 Il glatiramer acetato è efficace per il trattamento della sclerosi multipla recidivante-remittente? Come si confronta con l interferone beta? Round 1, Question 2 Quale antibiotico è
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO
 EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO - Definizione Per ASL di residenza: proporzione di pazienti sopravvissuti
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 MESI NEI SOPRAVVISSUTI AD INFARTO ACUTO DEL MIOCARDIO. PROTOCOLLO OPERATIVO - Definizione Per ASL di residenza: proporzione di pazienti sopravvissuti
Si trasmette in allegato, per le delegazioni, il documento D043528/02 Annex.
 Consiglio dell'unione europea Bruxelles, 8 marzo 2016 (OR. en) 6937/16 ADD 1 TRANS 72 NOTA DI TRASMISSIONE Origine: Commissione europea Data: 7 marzo 2016 Destinatario: Segretariato generale del Consiglio
Consiglio dell'unione europea Bruxelles, 8 marzo 2016 (OR. en) 6937/16 ADD 1 TRANS 72 NOTA DI TRASMISSIONE Origine: Commissione europea Data: 7 marzo 2016 Destinatario: Segretariato generale del Consiglio
Disturbi di conduzione atrio-ventricolari
 Disturbi di conduzione atrio-ventricolari Blocco atrio-ventricolare di I grado 1. Frequenza: 55/min 2. Ritmo: sinusale 3. Conduzione: blocco atrio ventricolare di I grado, PQ 0.32 sec 4. Ripolarizzazione:
Disturbi di conduzione atrio-ventricolari Blocco atrio-ventricolare di I grado 1. Frequenza: 55/min 2. Ritmo: sinusale 3. Conduzione: blocco atrio ventricolare di I grado, PQ 0.32 sec 4. Ripolarizzazione:
I protocolli di prevenzione e trattamento delle TVP. Walter Ageno Dipartimento di Medicina Clinica Università degli Studi dell Insubria Varese
 I protocolli di prevenzione e trattamento delle TVP Walter Ageno Dipartimento di Medicina Clinica Università degli Studi dell Insubria Varese Rischio di TVP in assenza di profilassi in diversi gruppi di
I protocolli di prevenzione e trattamento delle TVP Walter Ageno Dipartimento di Medicina Clinica Università degli Studi dell Insubria Varese Rischio di TVP in assenza di profilassi in diversi gruppi di
Fibrillazione atriale rivisitata
 Fibrillazione atriale rivisitata Data 15 maggio 2011 Categoria cardiovascolare Una sintesi sull'inquadramento e sulla terapia della fibrillazione atriale. Recentemente sono state aggiornate le linee guida
Fibrillazione atriale rivisitata Data 15 maggio 2011 Categoria cardiovascolare Una sintesi sull'inquadramento e sulla terapia della fibrillazione atriale. Recentemente sono state aggiornate le linee guida
IL SISTEMA DI CONDUZIONE CARDIACO
 IL SISTEMA DI CONDUZIONE CARDIACO Le strutture specializzate inserite all interno della parete cardiaca generano e trasmettono gli impulsi attraverso il miocardio, provocando prima la contrazione degli
IL SISTEMA DI CONDUZIONE CARDIACO Le strutture specializzate inserite all interno della parete cardiaca generano e trasmettono gli impulsi attraverso il miocardio, provocando prima la contrazione degli
ARITMIE IPERCINETICHE: MECCANISMI E TRATTAMENTO DELLA FIBRILLAZIONE ATRIALE
 UNIVERSITA DEGLI STUDI DI VERONA DIVISIONE CLINICIZZATA DI CARDIOLOGIA DIRETTORE: PROF. C. VASSANELLI ARITMIE IPERCINETICHE: MECCANISMI E TRATTAMENTO DELLA FIBRILLAZIONE ATRIALE Dott.ssa Ilaria Nicoletti
UNIVERSITA DEGLI STUDI DI VERONA DIVISIONE CLINICIZZATA DI CARDIOLOGIA DIRETTORE: PROF. C. VASSANELLI ARITMIE IPERCINETICHE: MECCANISMI E TRATTAMENTO DELLA FIBRILLAZIONE ATRIALE Dott.ssa Ilaria Nicoletti
SCHEDA DI VALUTAZIONE PER L INSERIMENTO DI FARMACI NON PRESENTI NEL PTR
 RICHIESTA DI INSERIMENTO IN PTR DI ESMOLOL ATC C07AB09 BREVIBLOC Presentata da Dott. D. VIDILI (ANESTESIA RIANIMAZIONE ASL1 SASSARI In data 02/12/2008 Per le seguenti motivazioni (sintesi): Trattamento
RICHIESTA DI INSERIMENTO IN PTR DI ESMOLOL ATC C07AB09 BREVIBLOC Presentata da Dott. D. VIDILI (ANESTESIA RIANIMAZIONE ASL1 SASSARI In data 02/12/2008 Per le seguenti motivazioni (sintesi): Trattamento
Introduzione... III Hanno collaborato... V Abbreviazioni... XI
 Indice generale Introduzione... III Hanno collaborato... V Abbreviazioni... XI Approccio al paziente critico medico... 1 Approccio al paziente critico traumatico... 3 Patologie Adult respiratory distress
Indice generale Introduzione... III Hanno collaborato... V Abbreviazioni... XI Approccio al paziente critico medico... 1 Approccio al paziente critico traumatico... 3 Patologie Adult respiratory distress
Aritmie peri-arresto (4f)
 Aritmie peri-arresto (4f) Nota dei curatori Questa sezione delle guidelines 2005 descrive i principi di trattamento delle aritmie periarresto e sostituisce il capitolo13 del precedente manuale ALS. Introduzione
Aritmie peri-arresto (4f) Nota dei curatori Questa sezione delle guidelines 2005 descrive i principi di trattamento delle aritmie periarresto e sostituisce il capitolo13 del precedente manuale ALS. Introduzione
Sabato 21 Febbraio 2015 TITOLO DEL CORSO: Novità nella gestione e nella terapia di alcune patologie croniche
 AGGIORNAMENTO OBBLIGATORIO MEDICI DI MEDICINA GENERALE Sabato 21 Febbraio 2015 TITOLO DEL CORSO: Novità nella gestione e nella terapia di alcune patologie croniche Responsabile del corso Dr. : Tesei Fiorenzo
AGGIORNAMENTO OBBLIGATORIO MEDICI DI MEDICINA GENERALE Sabato 21 Febbraio 2015 TITOLO DEL CORSO: Novità nella gestione e nella terapia di alcune patologie croniche Responsabile del corso Dr. : Tesei Fiorenzo
EPIDEMIOLOGIA CARDIOPATIA ISCHEMICA 1 CAUSA DI MORTE IN ITALIA 44% DI TUTTI I DECESSI ANNUI TOLGONO OGNI ANNO OLTRE NEGLI UOMINI E 68
 1 OBIETTIVI RICONOSCERE LE PRINCIPALI PATOLOGIE CARDIOCEREBRO VASCOLARI, CHE RICHIEDONO L ATTIVAZIONE DEL SISTEMA D EMERGENZA CON UN FOCUS PARTICOLARE SU ICTUS ED IMA IDENTIFICARE IL RUOLO DEL SOCCORRITORE
1 OBIETTIVI RICONOSCERE LE PRINCIPALI PATOLOGIE CARDIOCEREBRO VASCOLARI, CHE RICHIEDONO L ATTIVAZIONE DEL SISTEMA D EMERGENZA CON UN FOCUS PARTICOLARE SU ICTUS ED IMA IDENTIFICARE IL RUOLO DEL SOCCORRITORE
DISTURBI DEL RITMO. Linee di Comportamento in Cardiologia Pediatrica. Gabriella De Rosa. Roma
 Linee di Comportamento in Cardiologia Pediatrica Roma 22.10.2016 DISTURBI DEL RITMO Gabriella De Rosa Cardiologia Pediatrica-Policlinico Gemelli- Roma Le aritmie sono lo spauracchio di ogni pediatra, cardiologo
Linee di Comportamento in Cardiologia Pediatrica Roma 22.10.2016 DISTURBI DEL RITMO Gabriella De Rosa Cardiologia Pediatrica-Policlinico Gemelli- Roma Le aritmie sono lo spauracchio di ogni pediatra, cardiologo
L elettrocardiogramma nella sindrome. di Wolff-Parkinson-White
 L elettrocardiogramma nella sindrome 7 di Wolff-Parkinson-White Introduzione Nella sua forma più comune, questa anomalia [la sindrome di Wolff-Parkinson-White (WPW)] è causata dalla presenza congenita
L elettrocardiogramma nella sindrome 7 di Wolff-Parkinson-White Introduzione Nella sua forma più comune, questa anomalia [la sindrome di Wolff-Parkinson-White (WPW)] è causata dalla presenza congenita
Popolazione in studio: Analisi descrittiva delle tre regioni
 Popolazione in studio: Analisi descrittiva delle tre regioni Silvia Cascini, Claudio Voci, Lisa Bauleo Roma, 13 giugno 2014 Fonti dei dati Costruzione dataset Definizione di caso Caratterizzazione paziente,
Popolazione in studio: Analisi descrittiva delle tre regioni Silvia Cascini, Claudio Voci, Lisa Bauleo Roma, 13 giugno 2014 Fonti dei dati Costruzione dataset Definizione di caso Caratterizzazione paziente,
INFARTO MIOCARDICO ACUTO: ISCHEMIA MIOCARDICA PROLUNGATA CON NECROSI CELLULARE DOVUTA A PATOLOGIE CORONARICHE, DISTURBI DEL RITMO, TROMBO-EMBOLIE
 1" ANGINA PECTORIS: DOLORE AL PETTO CHE DURA SOLO POCHI MINUTI E SCOMPARE CON IL RIPOSO A CAUSA DI UNA DISCREPANZA FABBISOGNO E CAPACITÀ DI RIFORNIMENTO DI O 2 INFARTO MIOCARDICO ACUTO: ISCHEMIA MIOCARDICA
1" ANGINA PECTORIS: DOLORE AL PETTO CHE DURA SOLO POCHI MINUTI E SCOMPARE CON IL RIPOSO A CAUSA DI UNA DISCREPANZA FABBISOGNO E CAPACITÀ DI RIFORNIMENTO DI O 2 INFARTO MIOCARDICO ACUTO: ISCHEMIA MIOCARDICA
Le tachicardie a QRS largo. Mario Cavazza Medicina d Urgenza e Pronto Soccorso AOU di Bologna
 Le tachicardie a QRS largo Mario Cavazza Medicina d Urgenza e Pronto Soccorso AOU di Bologna In una notte buia e tempestosa il triage ci porta un ECG. TV, TPSV, FA, FlA,TdP Incidenza in Pronto Soccorso
Le tachicardie a QRS largo Mario Cavazza Medicina d Urgenza e Pronto Soccorso AOU di Bologna In una notte buia e tempestosa il triage ci porta un ECG. TV, TPSV, FA, FlA,TdP Incidenza in Pronto Soccorso
ECOCARDIOGRAFIA CLINICA EVENTO N. 401 53445 ED. 1
 ECOCARDIOGRAFIA CLINICA EVENTO N. 401 53445 ED. 1 1 Giornata Mercoledì 06 Marzo 2013 09,00-11,00 - Serie di Relazioni su Tema Preordinato Principi di fisica degli ultrasuoni ed anatomia ecocardiografica
ECOCARDIOGRAFIA CLINICA EVENTO N. 401 53445 ED. 1 1 Giornata Mercoledì 06 Marzo 2013 09,00-11,00 - Serie di Relazioni su Tema Preordinato Principi di fisica degli ultrasuoni ed anatomia ecocardiografica
LE ARITMIE SOPRAVENTRICOLARI. Come riconoscerle
 LE ARITMIE SOPRAVENTRICOLARI Come riconoscerle Meccanismo elettrogenetico L ischemia, i traumi, la flogosi, le alterazioni strutturali, le disionie, digitale concorrono all attivazione di correnti d ingresso
LE ARITMIE SOPRAVENTRICOLARI Come riconoscerle Meccanismo elettrogenetico L ischemia, i traumi, la flogosi, le alterazioni strutturali, le disionie, digitale concorrono all attivazione di correnti d ingresso
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 ME SI DE I SOPR AVVISUTI DOPO UN RICOVERO PER ICTUS ISCHEMICO PROTOCOLLO OPERATIVO
 EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 ME SI DE I SOPR AVVISUTI DOPO UN RICOVERO PER ICTUS ISCHEMICO PROTOCOLLO OPERATIVO - Definizione Per area di residenza: proporzione di eventi
EVENTI MAGGIORI CARDIOVASCOLARI E CEREBROVASCOLARI (MACCE) A 12 ME SI DE I SOPR AVVISUTI DOPO UN RICOVERO PER ICTUS ISCHEMICO PROTOCOLLO OPERATIVO - Definizione Per area di residenza: proporzione di eventi
Il defibrillatore impiantabile e la terapia resincronizzante
 Il defibrillatore impiantabile e la terapia resincronizzante Carlo Budano Struttura Complessa Cardiologia Ospedaliera Azienda Ospedaliera S.G. Battista, Molinette di Torino Fin dall antichità i grandi
Il defibrillatore impiantabile e la terapia resincronizzante Carlo Budano Struttura Complessa Cardiologia Ospedaliera Azienda Ospedaliera S.G. Battista, Molinette di Torino Fin dall antichità i grandi
Assistenza al paziente con insufficienza cardiaca acuta nel laboratorio di emodinamica
 Assistenza al paziente con insufficienza cardiaca acuta nel laboratorio di emodinamica Monica Alvarez Brunella Trapletti Infermiere anestesiste CCT Vincenzo Mandile Infermiere di emodinamica CCT 19 novembre
Assistenza al paziente con insufficienza cardiaca acuta nel laboratorio di emodinamica Monica Alvarez Brunella Trapletti Infermiere anestesiste CCT Vincenzo Mandile Infermiere di emodinamica CCT 19 novembre
La Fibrillazione Atriale nel Pronto Soccorso
 Centro Medico Culturale G. Marani La Fibrillazione Atriale:Up To Date Verona, 17 Giugno 2006 La Fibrillazione Atriale nel Pronto Soccorso G. Dellagiacoma, L. Filippozzi, A. Bonora, C. Pistorelli Pronto
Centro Medico Culturale G. Marani La Fibrillazione Atriale:Up To Date Verona, 17 Giugno 2006 La Fibrillazione Atriale nel Pronto Soccorso G. Dellagiacoma, L. Filippozzi, A. Bonora, C. Pistorelli Pronto
Terapia Anticoagulante Orale: Pratica
 Terapia Anticoagulante Orale: Pratica Mauro Silingardi Unità Internistica Multidisciplinare - Guastalla AUSL Reggio Emilia TAO : valutazione preliminare indicazione controindicazioni assolute / relative
Terapia Anticoagulante Orale: Pratica Mauro Silingardi Unità Internistica Multidisciplinare - Guastalla AUSL Reggio Emilia TAO : valutazione preliminare indicazione controindicazioni assolute / relative
Utilità dell OBI nella gestione del paziente con Sincope indefinita
 Utilità dell OBI nella gestione del paziente con Sincope indefinita Massimiliano Pinelli1, Annalisa Raso1, Annalisa Cherchi1, Luciana Mana1, Elisa Cimeoni1, GiulianaBricco2, Aldo Coppolino2, Baldassarre
Utilità dell OBI nella gestione del paziente con Sincope indefinita Massimiliano Pinelli1, Annalisa Raso1, Annalisa Cherchi1, Luciana Mana1, Elisa Cimeoni1, GiulianaBricco2, Aldo Coppolino2, Baldassarre
I farmaci antiaritmici
 I farmaci antiaritmici Gaetano Oliva Dipartimento di Scienze Cliniche veterinarie gaeoliva@unina.it Cause più frequenti di aritmia Malattie del S.N.C. Alterazioni periferiche del tono neurale Infezioni
I farmaci antiaritmici Gaetano Oliva Dipartimento di Scienze Cliniche veterinarie gaeoliva@unina.it Cause più frequenti di aritmia Malattie del S.N.C. Alterazioni periferiche del tono neurale Infezioni
Corso di elettrocardiografia per operatori sanitari dell area critica. Effetti degli elettroliti e dei farmaci sull ECG
 Corso di elettrocardiografia per operatori sanitari dell area critica Effetti degli elettroliti e dei farmaci sull ECG Alterazioni elettrolitiche - Ipopotassiemia Aumento della durata della fase 3 del
Corso di elettrocardiografia per operatori sanitari dell area critica Effetti degli elettroliti e dei farmaci sull ECG Alterazioni elettrolitiche - Ipopotassiemia Aumento della durata della fase 3 del
È un evento drammatico che, se non viene trattato prontamente, diventa irreversibile. Incidenza Circa 1 caso ogni 1000 persone/anno
 È un evento drammatico che, se non viene trattato prontamente, diventa irreversibile. Incidenza Circa 1 caso ogni 1000 persone/anno Cardiache (95 %) 75 % cardiopatia ischemica 25 % cardiomiopatie, miocardite,
È un evento drammatico che, se non viene trattato prontamente, diventa irreversibile. Incidenza Circa 1 caso ogni 1000 persone/anno Cardiache (95 %) 75 % cardiopatia ischemica 25 % cardiomiopatie, miocardite,
2005 American Heart Association: PALS variazioni di maggior rilievo
 2005 American Heart Association: PALS variazioni di maggior rilievo Corso di Certificazione di Medicina d Urgenza 1 Scopo delle variazioni Semplificare la gestione della rianimazione nel bambino, assimilandola
2005 American Heart Association: PALS variazioni di maggior rilievo Corso di Certificazione di Medicina d Urgenza 1 Scopo delle variazioni Semplificare la gestione della rianimazione nel bambino, assimilandola
AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE. Direttore: dott. Andrea Di Lenarda
 AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE Direttore: dott. Andrea Di Lenarda Responsabile infermieristico: Donatella Radini OPUSCOLO INFORMATIVO PAZIENTI Nuovi farmaci anticoagulanti
AZIENDA PER I SERVIZI SANITARI N 1 TRIESTINA CENTRO CARDIOVASCOLARE Direttore: dott. Andrea Di Lenarda Responsabile infermieristico: Donatella Radini OPUSCOLO INFORMATIVO PAZIENTI Nuovi farmaci anticoagulanti
CRITERI DI ESCLUSIONE (devono essere assenti)
 Data Inserimento DATI DEL PAZIENTE Codice.START Data di nascita: Sesso M F Peso (Kg) Hb(g) PLT Trans.ALT Altezza (cm) GR Creatinina(mg/dl) Trans. AST Gruppo Sanguigno Tempo in range terapeutico % o Labile
Data Inserimento DATI DEL PAZIENTE Codice.START Data di nascita: Sesso M F Peso (Kg) Hb(g) PLT Trans.ALT Altezza (cm) GR Creatinina(mg/dl) Trans. AST Gruppo Sanguigno Tempo in range terapeutico % o Labile
Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi. Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa
 Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa C.Mazzone, G.Sola Nei mesi scorsi al rivaroxaban (Xarelto) si sono successivamente
Utilizzo degli anticoagulanti orali non vitamina K dipendenti (Nuovi Antiacoagulanti Orali-NAO) nella malattia tromboembolica venosa C.Mazzone, G.Sola Nei mesi scorsi al rivaroxaban (Xarelto) si sono successivamente
PROFILASSI ANTITROMBOTICA IN CHIRURGIA GENERALE
 CHIRURGIA GENERALE MAGGIORE (tutti gli interventi di durata > 30 minuti o di chirurgia addominale) TIPO DI PATOLOGIA TIPO DI CHIRURGIA MIRE (tutti gli interventi di durata < 30 minuti, esclusa la chirurgia
CHIRURGIA GENERALE MAGGIORE (tutti gli interventi di durata > 30 minuti o di chirurgia addominale) TIPO DI PATOLOGIA TIPO DI CHIRURGIA MIRE (tutti gli interventi di durata < 30 minuti, esclusa la chirurgia
Dott. Federico Colombo Cardiologia A.S.L. VCO
 TRAUMA TORACICO IN U.T.I.C. Dott. Federico Colombo Cardiologia A.S.L. VCO Uomo 56 anni FRC: iperteso, ex fumatore, sovrappeso APR: nega precedenti cardiologici. Pratica ciclismo a livello amatoriale. Recente
TRAUMA TORACICO IN U.T.I.C. Dott. Federico Colombo Cardiologia A.S.L. VCO Uomo 56 anni FRC: iperteso, ex fumatore, sovrappeso APR: nega precedenti cardiologici. Pratica ciclismo a livello amatoriale. Recente
attività aritmica ventricolare.
 La valutazione dell attivit attività aritmica ventricolare. P. CARVALHO S. BURZACCA Le aritmie ventricolari Extrasitoli ventricolari (polimorfe, a coppie, triplette) Tachicardia ventricolare Fibrillazione
La valutazione dell attivit attività aritmica ventricolare. P. CARVALHO S. BURZACCA Le aritmie ventricolari Extrasitoli ventricolari (polimorfe, a coppie, triplette) Tachicardia ventricolare Fibrillazione
