UNIVERSITÀ DEGLI STUDI DI NAPOLI FEDERICO II
|
|
|
- Valentino Scarpa
- 7 anni fa
- Visualizzazioni
Transcript
1 UNIVERSITÀ DEGLI STUDI DI NAPOLI FEDERICO II Dottorato di Ricerca in Fisiopatologia Clinica e Medicina Sperimentale -XXVII ciclo- Coordinatore: Prof. Gianni Marone REMISSIONE DEL DIABETE MELLITO DI TIPO 2 DOPO CHIRURGIA BARIATRICA: MECCANISMI FISIOPATOLOGICI E SIGNIFICATO CLINICO RELATRICE Ch.ma Prof.ssa Angela Albarosa Rivellese CANDIDATA Dott.ssa Gabriella Nosso 1
2 RIASSUNTO 1.Introduzione 1.1. Diabete mellito di tipo 2 ed obesità 1.1.a. Dati epidemiologici 1.1.b. Meccanismi patogenetici 1.2. Sistema incretinico ed omeostasi glicemica 1.2.a. Ormoni gastro-entero-insulari: pag. 5 pag. 12 pag. 14 pag. 15 pag. 16 pag. 20 pag. 21 GIP, GLP-1 e grelina 1.2.b. Metabolismo glucidico 1.2.c. Metabolismo lipidico 1.2.d. Alterazioni dell asse entero-insulare pag. 26 pag. 28 pag. 30 nel diabete mellito di tipo 2 e nell obesità 1.2.e. Nuove prospettive terapeutiche basate pag. 32 sulle incretine nel trattamento del diabete mellito di tipo 2 associato ad obesità 1.3. Terapia chirurgica del diabete mellito di pag. 33 tipo 2 associato ad obesità 1.3.a. Tecniche di chirurgia bariatrica 1.3.b. Decremento ponderale 1.3.c. Ruolo della chirurgia bariatrica pag. 34 pag. 38 pag. 39 nell algoritmo terapeutico del paziente obeso con diabete mellito di tipo 2 2
3 1.3.d. Remissione del diabete mellito di tipo pag dopo chirurgia bariatrica: definizione, meccanismi fisiopatologici ed implicazioni cliniche 2. Scopi 3. Metodologie 4. Studi pag. 50 pag. 52 pag Valutazione degli ormoni gastrointestinali e dell omeostasi glicemica un anno dopo chirurgia bariatrica in pazienti obesi con diabete mellito di tipo 2: confronto tra Roux-en-Y bypass gastrico e Sleeve gastrectomy 4.2.Effetti a lungo termine della chirurgia bariatrica sulla lipemia postprandiale e sugli ormoni gastrointestinali in pazienti obesi con diabete mellito di tipo Efficacia clinica della chirurgia bariatrica vs terapia medica con liraglutide in pazienti con diabete mellito di tipo 2 e obesità severa: valutazione retrospettiva a 12 mesi 3
4 4.4 La remissione del diabete mellito di tipo 2 dopo chirurgia bariatrica si associa ad elevata variabilità glicemica 5. Bibliografia pag Appendice pag
5 RIASSUNTO La chirurgia bariatrica rappresenta una valida opzione terapeutica nel trattamento dell obesità, essendo in grado di indurre una significativa e stabile perdita di peso con miglioramento o scomparsa delle co-morbidità associate all obesità. In particolare, numerose evidenze scientifiche documentano un drammatico miglioramento dell omeostasi glicemica dopo interventi di chirurgia bariatrica, sebbene sia difficile stabilire se si tratti di risoluzione o remissione del diabete. Inoltre restano ancora da chiarire i precisi meccanismi fisiopatologici alla base del miglioramento del diabete. Durante il triennio del Corso di Dottorato in Fisiopatologia Clinica e Medicina Sperimentale la mia attività di ricerca ha riguardato gli effetti di differenti interventi di chirurgia bariatrica sui meccanismi fisiopatologici alla base del miglioramento dell omeostasi glico-lipidica, con particolare riguardo allo studio degli ormoni entero-insulari e dell andamento glicemico in condizioni di vita reale in soggetti in risoluzione clinica del diabete dopo chirurgia bariatrica allo scopo di definire criteri più appropriati di remissione. A tal fine sono stati condotti quattro studi: Studio 1. Obiettivo. Valutare la sensibilità insulinica, la secrezione insulinica e la risposta postprandiale degli ormoni entero-insulari in pazienti con diabete mellito di tipo 2 (DM2) ed obesità sottoposti a bypass gastrico (BPG) o gastrectomia verticale (SG). Materiali e 5
6 Metodi. In 33 pazienti obesi con DM2 [14 sottoposti a BPG; 6M, età: 49±7 anni, BMI: 42±6 Kg/m 2 ed HbA 1C : 8.1±2.2 %, (M±DS) e 19 sottoposti a SG; 8M, età: 44±10 anni, BMI: 46±9 Kg/m 2 ed HbA 1C : 7.6±2 %] sono state valutate sensibilità e secrezione insulinica e la risposta degli ormoni gastrointestinali (GIP, GLP-1 e grelina) ad un pasto misto liquido (305 kcal) prima ed 1 anno dopo chirurgia bariatrica. Risultati. Ad 1 anno dall intervento chirurgico si è osservato un decremento ponderale di circa 40 kg dopo entrambe le procedure. La remissione del DM2, valutata come glicemia a digiuno < 126 mg/dl ed HbA 1C < 6.5%, si verificava nel 86% dei pazienti dopo BPG e nel 74% dei soggetti dopo SG. La sensibilità insulinica, espressa come indice OGIS (Oral Glucose Insulin Sensitivity), aumentava significativamente a 12 mesi, senza differenze tra le due procedure chirurgiche. La secrezione insulinica, sia precoce ed espressa come IGI 30 (Indice insulinogenico), che totale (IGI 180 ) aumentava significativamente in entrambi i gruppi (p<0.05). Il picco di GLP-1 dopo pasto misto, pressoché assente nel preoperatorio, raddoppiava ad 1 anno dopo SG (p<0.05) mentre incrementava di 7 volte 1 anno dopo BPG (p<0.001); la secrezione del GIP (valutata come AUC) e il picco a 60 minuti si riducevano ad 1 anno con una soppressione di circa il 50% rispetto ai valori pre-intervento dopo entrambe le procedure (p<0.05). La secrezione di grelina si riduceva significativamente solo dopo SG (p<0.05), mentre rimaneva invariata dopo BPG. 6
7 Conclusioni. Lo studio mostra che secrezione e sensibilità insulinica migliorano della stessa entità con le due procedure chirurgiche (BPG e SG) mentre il profilo degli ormoni gastrointestinali presenta significative differenze. La perdita di peso, piuttosto che le modifiche enteroormonali, sembra costituire il determinante chiave del miglioramento dello stato metabolico un anno dopo chirurgia bariatrica. Studio 2. Obiettivo. Valutare gli effetti a lungo termine della chirurgia bariatrica sul metabolismo lipidico a digiuno e postprandiale in soggetti con DM2 ed obesità e le possibili relazioni con le modifiche degli enteroormoni. Materiali e Metodi. Sono stati studiati 19 pazienti con DM2 ed obesità in assenza di terapia ipolipidemizzante (età:46±8 anni, BMI:42±6 kg/m²) di cui 10 sottoposti a BPG e 15 sottoposti ad SG. Prima e 24 mesi dopo l intervento sono stati valutati i parametri clinici e la risposta lipidica ed entero-ormonale ad un pasto misto liquido (305 kcal). Risultati. I due gruppi avevano simili caratteristiche pre-operatorie. Due anni dopo l intervento si osservava una riduzione significativa del peso corporeo, della glicemia e dell insulinemia a digiuno rispetto al preoperatorio (p<0.05 per tutti) e senza differenze tra le due procedure. Durante il follow-up post-operatorio i trigliceridi a digiuno si riducevano significativamente (p<0.05) e il colesterolo HDL aumentava similmente in entrambi i gruppi. Di contro, il colesterolo LDL a digiuno si riduceva solo dopo BPG (p<0.05). La risposta dei trigliceridi plasmatici al pasto 7
8 misto, si riduceva marcatamente dopo entrambe le procedure (p<0.001) mentre i livelli postprandiali del colesterolo LDL si riducevano significativamente solo dopo BPG (p<0.05). La risposta del GLP-1 al pasto misto era significativamente aumentata dopo entrambe le procedure rispetto al pre-operatorio ma in misura maggiore dopo BPG (p<0.001). La riduzione della trigliceridemia a digiuno osservata 2 anni dopo chirurgia bariatrica si associava positivamente con la perdita di peso (R=0.470, p=0.049) e con la riduzione dell HOMA-IR (R=0.679, p=0.001), mentre il colesterolo LDL post-intervento correlava con la risposta del GLP-1 al pasto misto solo dopo BPG (R=-0.733, p=0.007). Conclusioni: Lo studio dimostra che entrambe le procedure bariatriche inducono un marcato miglioramento della trigliceridemia, sia a digiuno che post-prandiale, ed un significativo incremento dei livelli di HDLcolesterolo. Il colesterolo LDL si riduce solo dopo BPG attraverso un meccanismo probabilmente mediato dal recupero del GLP-1. Studio 3. Obiettivo. Valutare l efficacia clinica della chirurgia bariatrica vs terapia medica con liraglutide sul decremento ponderale, controllo glicemico e profilo di rischio cardiovascolare in pazienti con DM2 ed obesità severa. Materiali e Metodi. Sono stati studiati retrospettivamente 31 pazienti con DM2 ed obesità severa sottoposti ad intervento di chirurgia bariatrica e 31 soggetti con DM2 e comparabile peso corporeo in terapia con liraglutide in aggiunta alla terapia medica. 8
9 In tutti i partecipanti sono stati valutati prima e 12 mesi dopo il trattamento i principali parametri antropometrici, controllo glicemico, trattamento ipoglicemizzante e delle altre comorbidità, sicurezza ed effetti collaterali. Risultati. L età media era rispettivamente di 47 ± 8 e 56 ± 9 anni nel gruppo bariatrico e nei soggetti in terapia medica (p<0.001); il BMI prima del trattamento era 44 ± 7 e 40 ± 4 kg/m 2 nel gruppo chirurgico e nel gruppo in terapia medica, rispettivamente (p = 0.03). Un anno dopo il trattamento, la perdita di peso media era di 38 ± 15 kg nel gruppo bariatrico e di 5 ± 8 kg nel gruppo in terapia con liraglutide (p<0.001). Il controllo glicemico migliorava in entrambi i gruppi ma con un migliore risultato dopo chirurgia bariatrica. L UKPDS risk score si riduceva in entrambi i gruppi, sebbene in misura maggiore nel gruppo chirurgico (p<0.001). In aggiunta, circa il 60 % dei pazienti in terapia con liraglutide raggiungeva il target di HbA 1c <7 % perdendo almeno il 5 % del peso corporeo. Conclusioni. In pazienti con DM2 ed obesità severa, la chirurgia bariatrica induce una riduzione ponderale ed un miglioramento metabolico complessivo significativamente maggiori rispetto alla terapia medica. Da notare tuttavia che l aggiunta di liraglutide alla terapia medica è in grado di indurre una perdita di peso clinicamente rilevante e di ottimizzare il controllo glicemico in più della metà dei pazienti. Questo dato sottolinea la necessità di implementare interventi intensivi sullo stile di vita in associazione alla terapia con 9
10 incretino-mimetici come possibile strategia terapeutica in pazienti con DM2 ed obesità severa che hanno accesso limitato, o rifiutano, l approccio chirurgico. Studio 4. Obiettivo. La remissione del diabete (RD) dopo chirurgia bariatrica viene definita sulla base del raggiungimento di specifici targets di glicemia a digiuno ed HbA 1c in assenza di terapia ipoglicemizzante. Pochi studi hanno valutato l andamento giornaliero della glicemia in condizioni di vita reale. Scopo. Valutare il profilo glicemico mediante monitoraggio in continuo (CGM) in pazienti obesi in RD. Materiali e metodi. I gruppi di studio includono 19 pazienti obesi (10M, età: 48±8 anni, IMC: 32 ± 6 kg/m 2 ) in RD da almeno 2 anni dopo chirurgia bariatrica di cui 9 sottoposti a BPG e 10 sottoposti a SG, ed un gruppo di controllo di 9 soggetti non operati con simili caratteristiche antropometriche (M: 4; età: 49 ± 10 anni, IMC: 35 ± 8 kg/m 2 ). Tutti i partecipanti sono stati sottoposti a 2-h OGTT e CGM (IG; Dexcom G4 PLATINUM). Al momento dello studio, i pazienti bariatrici avevano ottenuto una riduzione ponderale di ~28% (IMC pre : 42±8, IMC post : 32±6 Kg/m 2, p<0.0001) e dell HbA 1c di 1.9% (da 7.6±2 a 5.7±0.6 %, p=0.0001). Risultati. All OGTT, nessun soggetto mostrava una glicemia > 200 mg/dl a 120. Al CGM, la glicemia media era simile in entrambi i gruppi (117 e 106 mg/dl, rispettivamente nel gruppo bariatrico e di controllo, p=0.07); tuttavia entrambi i gruppi chirurgici avevano valori di 10
11 IG massimo significativamente maggiori rispetto al gruppo di controllo (p<0.05); i soggetti del gruppo BPG presentavano un picco medio statisticamente più elevato rispetto ai pazienti SG e trascorrevano un maggior tempo in ipoglicemia. La variabilità glicemica era significativamente più alta nei bariatrici vs controlli, con valori significativamente maggiori in BPG rispetto a SG (p<0.05). Nessuna differenza era riscontrata in termini di età, durata del DM2 e BMI post-operatorio tra i soggetti con e senza evidenza di ipoglicemia al CGM. I soggetti con ipoglicemia mostravano un più cospicuo decremento ponderale, un maggiore miglioramento della sensibilità insulinica, un più elevato picco post-operatorio di GLP-1 e livelli al picco di GIP più bassi dopo l intervento (p<0.05, per tutti). Conclusioni. I pazienti in RD dopo chirurgia bariatrica presentano, a fronte di normali valori di HbA 1c, glicemia a digiuno e glicemia OGTT-2h, un elevata variabilità glicemica con picchi iperglicemici e un alta percentuale di ipoglicemie, soprattutto dopo BPG. Studi a più lungo termine chiariranno gli effetti cardiovascolari della elevata variabilità glicemica. 11
12 1. Introduzione Il rapido incremento dell obesità osservato negli ultimi decenni, ha raggiunto proporzioni notevoli tanto da rappresentare una vera e propria emergenza sanitaria. Tale fenomeno assume dimensioni ancora più allarmanti se si considera la scarsa efficacia della terapia dieteticocomportamentale e farmacologica nel mantenere nel tempo uno stabile decremento ponderale. La maggior parte dei pazienti con diabete mellito di tipo 2 (DM2) è in sovrappeso o obesa; le più recenti Linee Guida diabetologiche nazionali ed internazionali includono pertanto la chirurgia bariatrica tra le opzioni terapeutiche del paziente con DM2 ed obesità grave. La chirurgia bariatrica migliora l omeostasi glicemica attraverso molteplici meccanismi, primo tra tutti la perdita di peso, favorita dall importante riduzione dell introito calorico. È noto, infatti, che la riduzione del grasso viscerale, migliora il quadro metabolico riducendo l insulino-resistenza e aumentando la secrezione insulinica. Si ipotizza altresì che anche le modifiche del pattern entero-ormonale dopo chirurgia bariatrica giochino un ruolo determinante nel diminuire la glicemia postprandiale e nell aumentare la secrezione insulinica. Pertanto, scopo del primo e del secondo studio sono stati valutare gli effetti a mediolungo termine di due tra le procedure bariatriche più diffuse, il bypass gastrico (BPG) e la sleeve gastrectomy (SG), sul metabolismo gluco- 12
13 lipidico a digiuno e postprandiale e il relativo ruolo svolto dalle modifiche degli ormoni gastrointestinali. Recenti studi hanno riportato la superiorità della chirurgia bariatrica rispetto al trattamento medico sul profilo glico-metabolico in pazienti con DM2 ed obesità; tuttavia, non erano stati condotti in precedenza studi di confronto diretto tra il trattamento chirurgico e la terapia con gli analoghi del GLP-1, una nuova classe di farmaci ipoglicemizzanti in grado di influenzare favorevolmente il peso corporeo. Pertanto scopo del terzo studio è stato quello di confrontare l efficacia a 12 mesi della terapia medica con liraglutide e della chirurgia bariatrica sul decremento ponderale, compenso glicemico e profilo di rischio cardiovascolare in pazienti con DM2 ed obesità. La remissione del DM2 dopo chirurgia bariatrica è riportata in circa il 75% dei casi e viene attualmente definita sulla base del raggiungimento di specifici targets di glicemia a digiuno ed HbA 1c in assenza di terapia ipoglicemizzante. Pochi studi hanno valutato l andamento glicemico in condizioni di vita reale. L obiettivo del quarto studio è stato dunque quello di valutare il profilo glicemico mediante monitoraggio in continuo in pazienti obesi in remissione del DM2 al fine di definire criteri più appropriati di remissione, valutare la variabilità glicemica e l incidenza di ipoglicemie. 13
14 1.1. Diabete mellito di tipo 2 ed obesità Il diabete mellito e l obesità sono tra le malattie metaboliche quelle di maggiore interesse per la Sanità pubblica, in rapporto alla frequenza, al carico di malattia, alle complicanze e alla disabilità (1). Con il termine diabesity Zimmet et al (2) hanno efficacemente espresso la stretta relazione esistente tra i due disordini. La presenza di obesità contribuisce ad incrementare in modo drammatico la morbilità, l inabilità e la mortalità dei pazienti diabetici (3,4). Essa induce infatti insulinoresistenza e innesca alterazioni in una pletora di molecole che predispongono ad uno stato cronico di infiammazione e a molteplici patologie metaboliche ed extra-metaboliche. Sia il DM2 che l obesità sono infatti responsabili di un aumentata morbidità e mortalità sia per cause cardiovascolari che per patologie degenerative e neoplastiche ed è stato documentato che, allorquando le due condizioni sono entrambe presenti, il rischio risulta notevolmente incrementato (5). Visto il nesso epidemiologico e fisiopatologico si potrebbe affermare che l obesità e il DM2 siano, se messi in una scala temporale o di successione logica, aspetti diversi di una stessa malattia. I meccanismi che collegano le due condizioni o che determinano la progressione dall obesità al diabete rimangono ancora poco chiari ma la resistenza all insulina è senza dubbio una stigmate fisiopatologica per larga parte comune sia all obesità che al DM2. 14
15 1.1.a. Dati epidemiologici La diffusione epidemica dell obesità e del DM2 rappresenta una formidabile sfida per i sistemi sanitari dei Paesi occidentali. La prevalenza del DM2 è in continuo aumento in tutto il mondo, parallelamente all aumento dell obesità; nel 2011 è stato calcolato che le persone affette da DM2 erano circa 300 milioni, numero destinato ad aumentare a circa 400 milioni nel 2030 (6). Secondo le stime riportate nell annuario dell Istituto Nazionale di Statistica (ISTAT, 2011) in Italia vi sono circa 16 milioni di soggetti in sovrappeso, 5 milioni di soggetti obesi, 3 milioni di soggetti con DM2, ai quali si aggiunge un altro milione di persone con diabete non diagnosticato (7). La maggiore prevalenza di DM2 viene registrata al Sud (~900 mila casi) rispetto al Nord-ovest (~650 mila), al Centro (~600 mila), al Nord-est (450 mila) o alle Isole (350 mila). La fascia d età più colpita è anni e la maggiore diffusione della malattia si osserva tra le classi sociali più svantaggiate dove sono più comuni fattori di rischio come l obesità e la sedentarietà. Negli ultimi decenni la prevalenza dell obesità di primo grado è raddoppiata mentre quella dell obesità grave è quadruplicata (6). La diabesità colpisce attualmente circa 4 milioni di soggetti nel nostro Paese e la previsione per il 2025 è di circa 7 milioni di persone (7). E stato stimato che per ogni aumento di 1 kg di peso corporeo, il rischio di diabete cresce dal 4.5 al 9% (8). Inoltre dati statistici mostrano che il 60-15
16 90% dei pazienti con DM2 è o è stato obeso ed il rischio relativo, per un soggetto obeso, di sviluppare il diabete è aumentato di 10 volte nelle donne e di circa 11 volte negli uomini (9). 1.1.b. Meccanismi patogenetici Lo sviluppo del DM2 deriva dall interazione tra predisposizione genetica e fattori ambientali. Molte evidenze scientifiche hanno infatti dimostrato che, in soggetti geneticamente predisposti, uno stile di vita poco salutare, caratterizzato da un eccessivo introito calorico e da una ridotta spesa energetica giornaliera, porta all accumulo di grasso viscerale e conseguentemente all attivazione della cascata stress ossidativo/infiammazione, che segna lo sviluppo dell insulino-resistenza (10), comune fattore patogenetico di obesità e DM2. Vi è infatti una forte relazione tra l adiposità e l insulino-resistenza (11). La resistenza all azione insulinica comporta una parziale incapacità dell ormone a svolgere le sue azioni a livello epatico, muscolare e del tessuto adiposo: in particolare si osservano a livello del tessuto adiposo e muscolare una riduzione dell uptake di glucosio mentre a livello epatico si ha una riduzione della soppressione della glicogenolisi ed un aumentata gluconeogenesi. Questi meccanismi contribuiscono alla genesi dell iperglicemia a digiuno e postprandiale. 16
17 Sebbene l insulino-resistenza sia una componente chiave di molte malattie croniche associate all obesità, compreso il DM2 e la sindrome metabolica, i fattori coinvolti e i meccanismi responsabili che legano l eccessiva adiposità all insulino-resistenza non sono stati ancora ben compresi. Evidenze suggeriscono che gli acidi grassi liberi (FFA), i cui livelli circolanti sono marcatamente aumentati nell obesità e nelle patologie associate, potrebbero giocare un ruolo determinante nello sviluppo dell insulino-resistenza nel muscolo scheletrico (12,13). L insulina esercita un forte effetto inibitorio sulla lipasi ormone-sensibile riducendo la lipolisi. Il grasso intra-addominale ha un alta attività lipolitica che comporta un elevata immissione in circolo di FFA; il soggetto diabetico insulino-resistente sopprime meno efficacemente la lipolisi rispetto ai soggetti normali con conseguente immissione in circolo di grandi quantità di FFA, glicerolo e lattato. Il lattato e il glicerolo costituiscono un substrato diretto per la sintetisi di glucosio attraverso la via neoglucogenetica, mentre gli FFA non sono un precursore diretto del glucosio ma stimolano l attività di alcuni enzimi della gluconeogenesi epatica con l utilizzazione del glucosio a livello muscolare nell ambito di quello che è noto come Ciclo di Randle. L aumentata concentrazione intramitocondriale di acetil-coenzima A, che fa seguito all esagerata ossidazione lipidica, inibisce l attività della piruvato deidrogenasi con conseguente riduzione dell ossidazione del 17
18 glucosio. Pertanto l esposizione prolungata del muscolo scheletrico e dei miociti ad alti livelli di FFA porta ad una severa insulino-resistenza (14,15). Sono stati suggeriti diversi meccanismi per spiegare come gli acidi grassi saturi riducano l azione insulinica, come l accumulo intracellulare di derivati lipidici (diacilglicerolo e ceramidi), lo stress ossidativo, la modulazione della trascrizione genica, l infiammazione e la disfunzione mitocondriale (16). Il complesso meccanismo di azione dell aumentato flusso di FFA dal tessuto adiposo viscerale ha, dunque, vari risvolti negativi sulla funzione degli organi chiave del metabolismo glucidico, cioè fegato, muscolo e beta-cellula che va sotto il nome di lipotossicità metabolica. In condizioni fisiologiche l insulina attiva l uptake del glucosio da parte dei tessuti (principalmente fegato, tessuto adiposo e muscolo scheletrico) stimolando la via IRS-PI3K-Atk e fosforilando e inattivando l Akt substrate 160 (AS160), una proteina che, quando attivata, previene la traslocazione del trasportatore del glucosio GLUT4 sulla membrana citoplasmatica. Per cui, inibendo AS160, l insulina promuove la traslocazione di GLUT4 dalle vescicole intracellulari favorendone la fusione con la membrana citoplasmatica e conseguentemente l uptake del glucosio (17,18). L aumentata riserva lipidica nel tessuto non adiposo, come il muscolo, è legata alla lipotossicità responsabile dell insulinoresistenza e dell alterata secrezione insulinica (14). A tal proposito si 18
19 sospetta il coinvolgimento degli acidi grassi acyl-coa o diacilglicerolo nel determinare la lipotossicità, attraverso una forma di proteinkinasi C (19). Dallo stato di insulino-resistenza si giunge ad una franca iperglicemia quando insorge anche un difetto della secrezione insulinica. Infatti nelle fasi iniziali della malattia diabetica, in risposta all insulino-resistenza, si verifica un aumento compensatorio dell attività delle beta-cellule pancreatiche che consente di mantenere nella norma i livelli circolanti di glucosio. Con il progredire della patologia, la secrezione di insulina si riduce progressivamente, causando iperglicemia. Nella fasi iniziali della malattia, l aumento dei livelli circolanti di glucosio si verifica soprattutto nel periodo post-prandiale, per incapacità del muscolo scheletrico di aumentare l'utilizzazione del glucosio assunto con il pasto; nelle fasi più avanzate, si verifica l aumento della glicemia anche a digiuno, allorquando la produzione epatica di glucosio non è più efficacemente soppressa. È noto che al momento della diagnosi la funzione beta cellulare è ridotta di circa il 50 % e che tale riduzione è determinata da una sostanziale perdita della massa beta cellulare per accelerata apoptosi indotta dagli FFA mediante un meccanismo non ancora completamente noto, ma che sembra coinvolgere la sintesi e l accumulo di ceramide e l attivazione del fattore nucleare NF-kB, con aumento dell enzima NOSinducibile, interazione tra ossido nitrico e specie reattive dell ossigeno 19
20 con formazione di radicali liberi che danneggiano il DNA, favorendo l apoptosi (20) Sistema incretinico ed omeostasi glicemica Accanto alla fisiologia «classica» della regolazione glicemica, sono stati successivamente elucidati nuovi meccanismi che vedono protagonista, insieme ad organi come il pancreas, il fegato, il muscolo ed il tessuto adiposo, anche l intestino. Risale al 1969, ad opera di Unger e Eisentraut, la prima descrizione dell asse enteroinsulare ovvero del link tra il tratto gastrointestinale, fondamentale nei processi di digestione, assorbimento e assimilazione dei nutrienti e le isole pancreatiche (21). Solo dieci anni più tardi, Creutzfeldt, identificò nel tratto gastroenterico una popolazione cellulare in grado di produrre sostanze ad azione ormonale capaci di intervenire nel controllo dell'omeostasi energetica, modulare la sazietà, la motilità intestinale e la funzionalità delle isole pancreatiche (21,22). I principali ormoni gastrointestinali coinvolti nell asse enteroinsulare sono il GLP-1 (glucagon-like peptide-1) e il GIP (Gastric Inhibitory Polypeptide o, più modernamente, Glucose-mediated insulinotropic polipeptide), denominati anche "incretine" dall acronimo intestinal secretion of insulin hormons per via dell effetto che essi determinano a livello delle isole pancreatiche. Tale fenomeno denominato effetto incretinico 20
21 comporta che l assunzione per via orale di un carico di glucosio sia in grado di elicitare una risposta insulinica maggiore rispetto ad un carico di glucosio somministrato per via endovenosa, anche quando è infusa la stessa quantità di glucosio o è causato un equivalente aumento della glicemia per via parenterale. Oltre che intervenire direttamente sulla secrezione post-prandiale delle β-cellule, in condizioni fisiologiche, le incretine regolano finemente i meccanismi omeostatici glicemici essendo in grado di agire anche sulle cellule α e sulla secrezione di glucagone. Figura 1. Incretine ed omeostasi glucidica 1.2.a. Ormoni gastro-entero-insulari: GIP, GLP-1 e grelina Il GLP-1 e il GIP rappresentano le principali incretine ad oggi note; sono ormoni peptidici responsabili del 50-60% della secrezione insulinica indotta dopo un pasto (23, 24). 21
22 Il GIP è costituito da 42 amminoacidi, è sintetizzato e secreto dalle cellule K prevalentemente localizzate a livello del duodeno e del digiuno prossimale (25). Tale ormone viene rilasciato in risposta all'ingestione di nutrienti (26, 27); in particolare, gli acidi grassi ne rappresentano il più potente stimolatore nell'uomo (28). La risposta postprandiale di GIP è direttamente proporzionale alle calorie del pasto e alla velocità con cui i nutrienti arrivano all'intestino. Il diverso tipo di nutrienti è in grado di influenzare in maniera differente la cinetica di secrezione dell ormone. Infatti, la somministrazione di glucosio determina un rapido rilascio di GIP che raggiunge il picco massimo dopo minuti per poi ritornare ai valori basali, dopo circa 3 ore; al contrario la risposta ormonale che si realizza a seguito di un pasto grasso, risulta più lenta e più prolungata a causa del ritardato svuotamento gastrico. Il GIP ha un emivita piuttosto breve (circa 7 minuti) perché rapidamente inattivato dall enzima dipeptidil-peptidasi-4 (DPP-IV), un ammino-peptidasi prodotta dalle cellule intestinali e dalle cellule endoteliali che rimuove dal polipeptide i due amminoacidi all estremità N-terminale, generando la forma inattiva del GIP Il GIP esplica la sua azione biologica attraverso i recettori accoppiati alle proteine G con conseguente aumento della concentrazione citosolica di camp. I recettori del GIP sono espressi in diversi tessuti come stomaco, pancreas, tessuto adiposo, osso e cervello dove esplica la sua azione biologica: 1) provoca un aumento postprandiale di glucagone; 22
23 2) previene l apoptosi e stimola la proliferazione delle beta cellule; 3) promuove l'assorbimento del glucosio nel piccolo intestino aumentando il numero di recettori GLUT1; 4) stimola la conversione del glucosio in acidi grassi e la deposizione di grasso nel tessuto adiposo; 5) promuove l attività della lipoprotein-lipasi (LPL); 6) previene il riassorbimento e aumenta la formazione dell osso; 7) aumenta l introito calorico e riduce la spesa energetica; 8) riduce la secrezione acida gastrica (29-31). Il GLP-1 viene secreto dalle cellule L entero-endocrine del tratto distale del piccolo intestino e del colon. Tali cellule, di tipo-aperto, entrano direttamente in contatto con i nutrienti del lume intestinale attraverso la propria superficie apicale mentre e con i tessuti vascolari e neurali attraverso la propria superficie basolaterale. Il principale stimolo alla secrezione del GLP-1 è rappresentato dal pasto. Nell uomo, il GLP-1 è rilasciato rapidamente in circolo dopo l ingestione di un pasto misto ricco in grassi o in carboidrati (32) o di singoli nutrienti, quali glucosio o altri zuccheri, acidi grassi, aminoacidi essenziali e fibre (33). La sua secrezione segue un pattern bifasico, con una fase più precoce (entro minuti) seguita da una seconda fase più tardiva (dopo minuti). Poiché la gran parte delle cellule L sono localizzate nel tratto distale del piccolo intestino è improbabile che la fase precoce di secrezione del GLP-1 possa essere mediata dal contatto diretto dei nutrienti con le cellule L. Infatti, diversi studi hanno dimostrato che il passaggio del 23
24 chimo nel duodeno stimola le cellule K, GIP-secretrici, a produrre GIP, con la successiva liberazione di neurotrasmettitori, GRP ed acetilcolina, e quindi di GLP-1 (34). I neuroni del nucleo del tratto solitario, sito nel tronco encefalico, sintetizzano anch essi GLP-1: questi inviano le proprie afferenze al nucleo arcuato e ai nuclei paraventricolare e dorsomediale, tutti siti nell ipotalamo, e coinvolti nel controllo della fame (35). Anche il GLP-1, come il GIP, ha una emivita estremamente breve (da 2 a 5 minuti) in quanto anch esso è substrato dell enzima DPP-IV che lo degrada nelle forme inattive: GLP e GLP amide. Le isoforme attive, in grado di interagire coi recettori a 7 segmenti transmembrana associati alle proteine G, sono il GLP amide e il GLP presenti in circolo rispettivamente per il 75% e 25%. Il GLP- 1, interagendo con i recettori, è responsabile delle seguenti azioni biologiche: stimolazione della secrezione insulinica in maniera glucosiodipendente e soppressione della secrezione del glucagone attraverso un effetto diretto sulle cellule ed in parte attraverso la stimolazione della secrezione di somatostatina; azione a livello ipotalamico, aumentando il senso di sazietà; a livello gastrico, riducendo la secrezione acida e determinando un rallentamento dello svuotamento gastrico; a livello del muscolo, fegato e tessuto adiposo, aumentando la captazione di glucosio e la glicogenosintesi (24). 24
25 Figura 2. Azioni biologiche di GIP, GLP-1 e grelina La grelina è un peptide oressigeno di 28 aminoacidi prodotto prevalentemente dalle cellule epiteliali X/A-like del fondo gastrico e in misura minore dall ipofisi, dall ipotalamo e dal rene. La grelina circolante si trova in forma acilata per il 10%, e in forma desacilata per il 90%, tuttavia solo la forma acilata è in grado di interagire con i recettori ed attivare la via dell inositolo trifosfato. I recettori per la grelina, scoperti già prima dell ormone stesso, sono prevalentemente espressi sulle cellule ipofisarie GH-secernenti, sulle cellule ipotalamiche e nel tessuto adiposo. La principale azione di tale ormone consiste nella 25
26 stimolazione ipofisaria della secrezione di GH, tuttavia svolge anche un importante regolazione del bilancio energetico poiché è in grado di aumentare il senso di fame e l assunzione di cibo attraverso un azione diretta sui centri ipotalamici. A livello del tessuto adiposo svolge un azione opposta a quella del GH, sopprimendo l utilizzazione dei grassi. A livello gastrico ne stimola la motilità e la secrezione, a livello pancreatico inibisce la secrezione insulinica, peggiorando l insulinosensibilità. I livelli di grelina in circolo aumentano in condizioni di digiuno e diminuiscono in seguito all ingestione di nutrienti (36). 1.2.b. Metabolismo glucidico La capacità degli ormoni entero-insulari di regolare l omeostasi glicemica è ben nota. Numerosi studi hanno documentato la potente azione insulinotropica del GLP-1: la somministrazione esogena di GLP-1 o del suo agonista è in grado di normalizzare l iperglicemia a digiuno e ridurre le escursioni glicemiche postprandiali sia in soggetti che in ratti diabetici. Al contrario l utilizzo dell antagonista del recettore del GLP-1, exendina (9 39) aumenta la glicemia a digiuno e postprandiale e riduce i livelli di insulina in circolo sia nel modello animale che nell uomo (37,38) ed è inoltre in grado di aumentare i livelli plasmatici di glucagone: tale evidenza indirettamente supporta la capacità del GLP-1 endogeno di inibire la 26
27 secrezione di glucagone (39). L azione del GLP-1 sull omeostasi glicemica non è dovuta soltanto alla sua capacità di stimolare la secrezione dell insulina ma, come dimostrato da numerosi studi nell uomo, anche alla sua capacità di modulare la motilità gastrica, lo svuotamento gastrico, la produzione epatica di glucosio e la sazietà. Sebbene i meccanismi attraverso i quali il GLP-1 regola in vivo questi processi sono ancora da chiarire, sembra che alcuni, come lo svuotamento gastrico e sazietà, siano mediati da un complesso percorso neurale-viscerale. L importanza del GIP nell omeostasi del glucosio è stata analizzata utilizzando peptidi antagonisti di GIP o sieri immunizzanti diretti contro il recettore del GIP in topi e conigli. Questi esperimenti hanno prodotto sufficienti evidenze che anche il GIP partecipa in maniera predominante alla regolazione della clearance postprandiale del glucosio. Contrariamente a quanto affermato da studi condotti sul GLP-1, il GIP endogeno non sembra essere importante nel controllo dell omeostasi glicemica a digiuno (38, 40, 41). Numerosi studi supportano un ruolo della grelina nell omeostasi del glucosio (42, 43). È stata descritta una relazione inversa tra i livelli di grelina nel sangue e livelli di insulina suggerendo l'esistenza di un meccanismo di feedback negativo tra grelina e insulina (44, 45). I meccanismi coinvolti nell'effetto inibitorio della grelina sulla secrezione 27
28 insulinica indotta da glucosio includono un aumento dell espressione dell IA-2β (insulinoma-associated protein) e l'attivazione della proteina disaccoppiante UCP2 attraverso la via dell AMPK (46). La somministrazione esogena di grelina stimola inoltre la glicogenolisi epatica e la neoglucogenesi e aumenta le escursioni glicemiche (42). Tuttavia effetti positivi sia sull aumento della sensibilità insulinica sia sul trofismo β-cellulare, sono stati documentati per la grelina desacilata (DAG). Per molti anni si è creduto che la DAG fosse un prodotto di degradazione della grelina priva di attività biologica, poiché non capace di legare ed agire sul recettore della grelina GHSR1a. Recenti report tuttavia identificano nella DAG un ormone dotato di propria attività biologica in grado di agire per alcune funzioni quale agonista e per altre come antagonista della forma acilata (36). 1.2.c. Metabolismo lipidico Recentemente, oltre ai ben noti effetti degli ormoni entero-insulari sull omeostasi glicemica, una grande attenzione viene rivolta ai loro effetti pleiotropici ed in particolare alla loro capacità di influenzare positivamente il metabolismo lipidico. Numerose sono le evidenze che hanno dimostrato l azione degli entero-ormoni sulla regolazione della lipogenesi, della lipolisi e sul rilascio in circolo degli acidi grassi liberi. Qin e colleghi hanno mostrato come l'infusione di GLP-1 ricombinante 28
29 nella vena giugulare di ratti riduca l assorbimento intestinale dei trigliceridi (47). Gli stessi Autori hanno inoltre osservato una ridotta produzione di apo B-48 e apo A-IV, due importanti elementi strutturali dei chilomicroni. Meier et al (48) hanno confermato nell uomo, una riduzione della risposta postprandiale dei trigliceridi dopo infusione per via endovenosa di GLP-1. Allo stesso modo, in soggetti con DM2, il trattamento con un inibitore del DPP-IV per quattro settimane, si associava ad una marcata riduzione dei trigliceridi postprandiali e della concentrazione di apo B-48 (49). Gli studi di Hsieh su modello animale hanno dimostrato come in topi trattati con un agonista del recettore del GLP-1 (exendin-4), si osservava una riduzione dei trigliceridi e dell apo B-48; tale effetto non si verificava quando i topi venivano trattati con l antagonista del recettore del GLP-1 (exendin 9-39) o quando erano studiati topi knockout per il recettore del GLP-1. Anche in enterociti isolati da criceti la secrezione di apo B-48 era inibita dopo trattamento con exendin-4 (50). Questi studi, nel complesso, evidenziano come la somministrazione di GLP-1 o l inibizione della sua degradazione ad opera di un DPP-IVi, determinano una marcata riduzione dell'assorbimento lipidico, verosimilmente, attraverso la ridotta sintesi di chilomicroni. Anche il GIP sembra esercitare degli effetti importanti sul metabolismo lipidico postprandiale. Diversi studi hanno dimostrato una modesta risposta dei chilomicroni postprandiali dopo somministrazione 29
30 di GIP nei cani (51) e un attenuazione della risposta dei trigliceridi plasmatici nei ratti dopo somministrazione di grasso per via intraduodenale (52). Rimane ancora da chiarire se queste azioni siano determinate dall effetto insulinotropo GIP-mediato. 1.2.d. Alterazioni dell asse entero-insulare nel diabete mellito di tipo 2 e nell obesità Numerosi dati sperimentali suggeriscono che, oltre ai ben noti difetti della funzione beta-cellulare e della sensibilità insulinica, anche la riduzione dell effetto incretinico, per difetto della secrezione o dell azione degli ormoni gastrointestinali, potrebbe risultare rilevante nella patogenesi del DM2 (53). E ben noto che una delle prime alterazioni che si determinano nel diabete è la perdita del picco precoce di secrezione insulinica in risposta allo stimolo del pasto, con la conseguenza dell aumento della glicemia post-prandiale. In pazienti con DM2 l effetto incretinico risulta diminuito e la secrezione di GLP-1 dopo l assunzione di un pasto è ridotta rispetto ai soggetti di controllo (54). Il ridotto effetto incretinico osservato nei soggetti con DM2 sembrerebbe dovuto soprattutto alla marcata riduzione della secrezione del GLP-1 mentre la capacità insulinotropica dell ormone non risulta alterata. Al contrario, i livelli del GIP (sia a digiuno che post-prandiali) sono normali o addirittura aumentati rispetto 30
31 ai soggetti sani suggerendo la presenza di una condizione di GIPresistenza che potrebbe coinvolgere una down regulation dell espressione dei recettori per il GIP o una desensibilizzazione del recettore all azione del GIP. Una riduzione dei livelli di GLP-1, ma non di GIP, in risposta al carico di glucosio è stata osservata anche in soggetti con alterata tolleranza al glucosio (impaired glucose tolerance, IGT) (55) ed in soggetti obesi non diabetici (56). Le alterazioni dell asse entero-insulare documentate nel DM2 sembrerebbero non essere primitive bensì secondarie all effetto tossico dell iperglicemia a livello delle cellule intestinali, in linea con il noto fenomeno della glucotossicità. Infatti sia familiari di 1 grado di soggetti diabetici di tipo 2 (57), sia donne con precedente diabete gestazionale (58) hanno livelli plasmatici di GLP-1 simili a soggetti di controllo; tuttavia un importante studio di popolazione eseguito su un ampio numero di soggetti (oltre 1460) ha recentemente dimostrano che la compromissione della produzione di GLP-1 precede la comparsa dell obesità e del diabete, in particolar modo nelle donne, e che interventi sull asse entero-insulare potrebbero prevenirne l insorgenza (59) Mentre l infusione di GIP esogeno, anche ad alte dosi, non modifica la secrezione insulinica (60), la somministrazione di GLP-1 esogeno è in grado di ridurre la glicemia (61). In ultimo, interessante è l osservazione che la trascrizione del gene che codifica per il GLP-1 è regolata da un fattore di trascrizione (TCF7L2) le cui varianti geniche sono risultate 31
32 associate a DM2 (62): è stato quindi ipotizzato che il GLP-1 possa essere il mediatore funzionale dell azione del TCF7L2 sulla patogenesi del DM2 ed è stata documentata una riduzione del 20% dell effetto incretinico nei portatori delle varianti associate ad un elevato rischio di IGT o DM2 (63). Ulteriori studi saranno necessari per confermare tali correlazioni tra le diverse varianti geniche e i livelli di espressione o l efficacia dell incretina. 1.2.e. Nuove prospettive terapeutiche basate sulle incretine nel trattamento del diabete mellito di tipo 2 associato ad obesità Alla luce delle importanti osservazioni emerse circa il ruolo degli ormoni gastrointestinali nella patogenesi del DM2 è stato ipotizzato un razionale terapeutico del ripristino dei livelli di incretine con l obiettivo di favorire il calo ponderale e migliorare la funzione pancreatica attraverso l aumento della secrezione insulinica e la riduzione dei livelli di glucagone. Negli ultimi anni infatti è stata introdotta nella pratica clinica una nuova classe di agenti ipoglicemizzanti detti incretino-mimetici (analoghi del GLP-1 ed inibitori del DPP-4) che si pongono pertanto come una vera e propria terapia ormonale sostitutiva con il fine di ripristinare i fisiologici livelli ormonali presenti nei soggetti normali. In particolare, gli agonisti recettoriali del GLP-1 (GLP1-RA), rappresentano una delle più innovative classi di farmaci da impiegare 32
33 nella cura del DM2. I peculiari meccanismi d azione e i dati clinici a oggi disponibili documentano che i GLP1-RA oltre a determinare un miglioramento del controllo metabolico, presentano una serie di importanti benefici aggiuntivi, tra i quali: riduzione del rischio di ipoglicemie, in virtù della loro capacità di stimolare il rilascio di insulina in quantità glucosio-dipendente; preservazione della funzione betacellulare, in quanto stimolano la proliferazione e la differenziazione della beta cellula inibendone l apoptosi; riduzione del peso corporeo sia mediante il rallentamento della velocità di svuotamento gastrico sia attraverso un aumento del senso di sazietà legato ad un azione a livello del sistema nervoso centrale (64). Nello studio GetGoal-X si evidenziano riduzioni di peso corporeo di circa 2 Kg già dopo soli 28 giorni di trattamento (65). Quest ultimo vantaggio in termini di calo ponderale, contrariamente alla maggior parte degli altri farmaci ipoglicemizzanti attualmente in uso quali tiazolidinedioni, sulfaniluree e insulina, rende i GLP1-RA farmaci particolarmente indicati nel trattamento del DM2 associato ad obesità Terapia chirurgica del diabete mellito di tipo 2 associato ad obesità Negli ultimi anni, la chirurgia bariatrica si è affermata come valido strumento per indurre una significativa e stabile perdita di peso con 33
34 miglioramento o scomparsa delle co-morbidità associate all obesità. Particolarmente interessanti sono gli effetti indotti dagli interventi bariatrici sul drammatico miglioramento del controllo glicemico in pazienti con DM a. Tecniche di chirurgia bariatrica Gli interventi di chirurgia bariatrica si classificano in base al principio fisiopatologico in: -metodiche restrittive: bendaggio gastrico regolabile, sleeve gastrectomy; -metodiche malassorbitive: diversione bilio-pancreatica e sue varianti; -metodiche miste (restrittivo-malassorbitive): bypass gastrico (Figura 3). Le procedure restrittive si caratterizzano per una riduzione della capacità gastrica mediante creazione di una piccola pouch gastrica i cui meccanocettori di parete vengono stimolati dagli alimenti attivando i centri ipotalamici deputati alla riduzione dell appetito (66). Il mantenimento del senso di sazietà dipende dal grado di stretching della parete gastrica che avviene più precocemente quanto più piccola è la pouch. E quindi comprensibile come le norme dieteticocomportamentali fornite ai pazienti che hanno subito restrizione gastrica siano fondamentali non solo per il raggiungimento del senso di sazietà, ma anche per il mantenimento del volume di restrizione e pertanto della perdita di peso. Da ciò si evince come la compliance del paziente 34
35 responsabile e l accettazione di restrizioni dietetiche, svolgano un ruolo fondamentale per la riuscita di questa tipologia di intervento. Tra le più diffuse procedure restrittive vi è il bendaggio gastrico regolabile (BGR). Esso si realizza attraverso il posizionamento di una protesi in silicone attorno allo stomaco con creazione di una tasca gastrica prossimale di circa ml. La protesi è regolabile, si ha cioè la possibilità di stringere o allargare il passaggio tra lo stomaco al di sopra e quello al di sotto del bendaggio attraverso l insufflazione di una camera collegata ad una valvola, posizionata nel sottocute, attraverso un catetere. Tale procedura è mini-invasiva, in quanto porta alla costituzione di una partitura gastrica orizzontale non definitiva, e può essere eseguita attraverso via laparoscopica. Un intervento che sta acquisendo una crescente importanza è la gastrectomia verticale o sleeve gastrectomy (SG), tecnica originariamente sviluppata da Johnston in Inghilterra e successivamente adottata negli Stati Uniti e in Europa. Essa consiste in una gastrectomia verticale, praticata lungo la grande curvatura, con cui si asporta completamente il fondo gastrico lasciando uno stomaco residuo di ml. L'integrità della regione antro-pilorica e dell'innervazione vagale viene preservata. Tale procedura non è 35
36 reversibile. Il meccanismo d'azione non è solamente di restrizione del volume ma più complesso e articolato. Figura 3. Principali procedure di chirurgia bariatrica Bendaggio Gastrico Sleeve Gastrectomy Regolabile Diversione Bilio-Pancreatica By-pass Gastrico E stato, infatti, evidenziato che il transito alimentare nel neo-stomaco è molto veloce, con ingesti che arrivano precocemente all'intestino, stimolando risposte ormonali di sazietà. Poiché il piloro è conservato, la SG minimizza il rischio di Dumping Sindrome ma risulta gravata dal 36
37 rischio di inadeguata perdita di peso o recupero successivo di peso. Nell ambito delle procedure malassorbitive, il primo intervento praticato è stato il by-pass digiuno-ileale, considerato ormai obsoleto e fortemente criticato per l elevata morbidità e mortalità. Questa tipologia di pratica chirurgica è stata soppiantata dalla diversione bilio-pancreatica (DBP). Tale tecnica è rappresentata da una gastrectomia distale con una lunga ricostruzione ad Y secondo Roux dove la gastro-entero anastomosi viene confezionata utilizzando l ileo distale e completata in genere con una colecistectomia per la prevenzione della frequente litiasi post-operatoria. La DBP determina una ritardata commistione del cibo con le secrezioni bilio-pancreatiche con permanente riduzione della digestione e, pertanto, dell assorbimento dei cibi ad alto contenuto calorico (grassi ed amidi), assicurando così un mantenimento della perdita di peso a lungo termine (67). La DBP ha un ampio range di applicazione attraverso la variazione della lunghezza dei vari segmenti intestinali e, pertanto, può creare vari gradi di malassorbimento intestinale di amidi, grassi e proteine. In tal modo la procedura può essere adattata alle caratteristiche di ciascun paziente allo scopo di ottenere il miglior risultato possibile in termini di calo ponderale riducendo al minimo le complicanze (68). I cosiddetti interventi misti associano alla riduzione del volume gastrico, la derivazione intestinale ottenendo vari gradi di malassorbimento. Tra questi il by-pass gastrico (BPG) sulla scia dell esperienza maturata negli 37
38 USA, è senza dubbio l intervento che ha avuto maggiore diffusione in Europa visti gli ottimi risultati sul calo ponderale nel lungo termine. Tale procedura consiste nella separazione definitiva dello stomaco con creazione di una piccola tasca gastrica di ml. La pouch viene anastomizzata con un ansa digiunale sezionata tra cm dal legamento di Treitz, mentre il tratto bilio-pancreatico viene anastomizzato tra cm a valle dell anastomosi gastro-digiunale. La perdita di peso si ottiene grazie alla restrizione gastrica ed alla riduzione dell assorbimento che è tanto maggiore quanto più a valle è lo sbocco delle secrezioni bilio-pancreatiche. Il BPG induce un minor disagio alimentare per il paziente rispetto alle riduzioni gastriche pure e una minor incidenza di effetti collaterali e complicanze rispetto alla DBP (69). 1.3.b. Decremento ponderale L'efficacia sulla riduzione del peso della chirurgia bariatrica è direttamente proporzionale all'invasività dell'intervento chirurgico. Un importante metanalisi pubblicata da Buchwald et al nel 2009 (70) ha riportato che a meno di 2 anni dall intervento chirurgico la perdita di peso complessivamente indotta chirurgicamente, senza distinzione tra le varie procedure, era di 36.6 kg corrispondenti ad un Excess Body Weight Loss (EBWL) di 53.8% mentre a distanza di oltre 2 anni era di 41.6 kg 38
39 ovvero 59% EBWL. In particolare, la tecnica associata al più alto e duraturo calo ponderale era la diversione bilio-pancreatica; l effetto sul peso diminuisce gradualmente nel bypass gastrico fino a raggiungere il minimo nel bendaggio gastrico. E stato rilevato, inoltre, che la perdita di peso ottenuta con BGR avviene in maniera graduale, passando dal 35% di perdita dell eccesso di peso a 6 mesi, al 40% a 12 mesi e 50% a 24 mesi (71). Il BPG invece, induce una sostanziale perdita dell eccesso ponderale (60-70%); infine la DBP ha un impatto drammatico sulla perdita di peso nei primi 12 mesi post-operatori e più graduale nei mesi successivi. 1.3.c. Ruolo della chirurgia bariatrica nell algoritmo terapeutico del paziente obeso con diabete mellito di tipo 2 Sono state finora redatte diverse linee guida per l utilizzo appropriato della chirurgia bariatrica nel trattamento dell obesità in generale e del DM2 associato ad obesità. Secondo le più recenti linee guida americane (72), è candidato alla chirurgia bariatrica il paziente obeso (IMC 40 kg/m 2 o >35 kg/m 2 in presenza di co-morbidità) che ha fallito ripetuti tentativi dietetico-comportamentali e/o farmacologici per la terapia dell obesità. Le numerose evidenze scientifiche che la chirurgia bariatrica è in grado di indurre la remissione del DM2 in una vastissima percentuale di casi, 39
40 hanno successivamente spinto l International Diabetes Federation (IDF) a redigere un position statement per stabilire l appropriato ruolo che la chirurgia gastrointestinale riveste specificamente nel trattamento del DM2 (73). Secondo tale documento la chirurgia bariatrica deve essere considerata un trattamento appropriato per la cura del DM2 associato ad obesità e complementare alle terapie mediche nel ridurre il rischio microvascolare e cardiovascolare. Secondo tali linee guida vi è: eleggibilità alla chirurgia bariatrica allorquando il paziente diabetico con IMC >35 kg/m 2 non raggiunge una significativa perdita di peso e non risulta adeguatamente compensato (HbA 1c <7%) con intervento sullo stile di vita (+/- utilizzo di metformina); priorità alla chirurgia bariatrica quando il paziente diabetico presenta un obesità di terzo grado oppure di secondo grado associata ad uno scadente compenso glicemico (HbA 1c > 7.5%) nonostante l ottimizzazione della terapia convenzionale, un progressivo incremento ponderale o quando sono presenti altre comorbidità quali l ipertensione arteriosa, la dislipidemia o le apnee notturne (Figura 4). Diversi studi sperimentali sono in corso per valutare l opportunità di ampliare le indicazioni di tale terapia anche a pazienti diabetici con minore grado di obesità. 40
41 Figura 4. La chirurgia bariatrica nell algoritmo terapeutico del DM2 associato ad obesità 1.3.d. Remissione del diabete mellito di tipo 2 dopo chirurgia bariatrica: definizione, meccanismi fisiopatologici ed implicazioni cliniche Il notevole miglioramento dell omeostasi glicemica che si verifica a seguito degli interventi di chirurgia bariatrica, ha spinto ad identificare tale stato come risoluzione o remissione del diabete; tuttavia ancora controversa è la corretta definizione dei due termini, ed eterogenei gli strumenti di valutazione di tali fenomeni. Per risoluzione si intende la scomparsa di sintomi e segni di malattia mentre per remissione si intende, 41
42 invece, il miglioramento, ma non la scomparsa, dei sintomi e dei segni di malattia, e quindi, nel caso specifico, una riduzione della glicemia a digiuno, dell HbA 1c e del dosaggio dei farmaci, oppure la presenza di un intervallo libero dai sintomi di malattia. E stato documentato che l effetto della chirurgia bariatrica sul miglioramento/risoluzione del diabete è molto diverso a seconda della tecnica chirurgica adoperata, passando dal 94% in pazienti sottoposti a DBP allo 81.6% dopo BPG, al 81.4% con la GPV e al 55% con BGR (70). Tuttavia il limite di questi dati è che sono ricavati da metanalisi e i diversi studi considerati applicano criteri eterogenei per la definizione di remissione (glicemia a digiuno <100 mg/dl o HbA 1c <6% o assenza di terapia ipoglicemizzante). Nel 2009, un gruppo di esperti dell American Diabetes Association (ADA) ha proposto dei criteri più rigorosi definendo pertanto la remissione parziale del DM2 come glicemia a digiuno < 125 mg/dl e HbA 1c < 6.5% in assenza di terapia ipoglicemizzante per almeno 1 anno e la remissione completa come glicemia a digiuno < 100 mg/dl e HbA 1c <6% in assenza di terapia ipoglicemizzante per almeno 1 anno (74). Dal confronto di tali criteri con quelli precedentemente utilizzati la percentuale di remissione completa del DM2 a 2 anni da SG o BPG si riduceva da ~93% a ~44% (75). Ancora più di recente, l'international Diabetes Federation (IDF) ha introdotto ulteriori criteri per definire il miglioramento dello stato 42
43 metabolico dopo chirurgia bariatrica (76), tra i quali il mantenimento della perdita di peso, il controllo dei livelli dei lipidi plasmatici e della pressione arteriosa, l'uso di farmaci e l'incidenza di ipoglicemia. La percentuale di remissione del diabete, comunque, indipendentemente dalla definizione applicata, aumenta passando dalla chirurgia restrittiva a quella malassorbitiva pura, in parallelo con la riduzione dell eccesso ponderale. I meccanismi responsabili della remissione del diabete dopo chirurgia bariatrica sono oggetto di un intensa attività di ricerca. E noto che la glicemia è la risultante di un perfetto equilibrio tra la sensibilità insulinica a livello dei tessuti periferici e la secrezione insulinica, intesa come quantità e timing dell attività β-cellulare. E verosimile, quindi, che la chirurgia bariatrica possa influenzare uno o entrambi gli eventi fisiopatologici. Ferrannini et al, in una revisione sistematica della letteratura (77) che ha esaminato un totale di 450 pazienti per un periodo di osservazione di circa 25 anni, hanno evidenziato che le procedure bariatriche sono capaci di determinare un notevole aumento dell insulino-sensibilità apprezzabile già poche settimane dopo l intervento, quando la riduzione del peso corporeo è ancora modesta (circa 10%). Per quanto riguarda la secrezione insulinica, dopo chirurgia bariatrica si osservano due fenomeni apparentemente opposti (77, 78). Da un lato, si ha una riduzione del set- 43
44 point della capacità secretoria della β-cellula, che si traduce in una riduzione del tasso di secrezione e dell insulinemia a digiuno così come dell output totale di insulina in risposta ad uno stimolo per effetto di un miglioramento della sensibilità insulinica. Dall altro lato, si osserva un aumento del comportamento dinamico della β-cellula, che si traduce in un aumento degli indici secretori quali l HOMA-β, la risposta insulinica acuta (AIR) e l indice insulinogenico, ad indicare un recupero della responsività della β-cellula al glucosio. Un altro meccanismo alla base del miglioramento sia della secrezione insulinica che della sensibilità insulinica è la riduzione delle gluco- e lipotossicità che consegue al rapido miglioramento del quadro metabolico (77). Numerosi studi hanno rilevato come la remissione del DM2 dopo interventi di chirurgia bariatrica, soprattutto malassorbitiva o mista, sia un evento estremamente precoce che si realizza ancor prima che si determini un significativo calo ponderale. E verosimile, dunque, che il rapido miglioramento dell insulino-sensibilità e/o della secrezione insulinica e lo stato euglicemico che consegue all intervento bariatrico non siano del tutto spiegati dal calo ponderale ma siano frutto, piuttosto, di altri meccanismi intervento-specifici ed indipendenti dal decremento ponderale. Uno dei meccanismi ipotizzati risiederebbe nel riarrangiamento della normale anatomia dell intestino che comporta un transito accelerato dei nutrienti, e l esposizione dell intestino distale a materiale alimentare parzialmente 44
45 digerito con conseguente ripristino di una più fisiologica risposta incretinica che nel DM2 e nell obesità risulta fortemente ridotta (hindgut hypoteses) (79-81). Più recentemente molti altri meccanismi sono stati chiamati in causa: la riduzione del tessuto adiposo pro-infiammatorio; modifiche nell attività delle afferenze vagali digestive; la downregulation di fattori anti-incretinci non ancora identificati dovuta all esclusione dell intestino prossimale dal transito di nutrienti (foregut hypotheses); la riduzione della secrezione di grelina (82); la riduzione dei livelli plasmatici a digiuno e postprandiali di glucagone (83). Inoltre è sempre più evidente come l intestino, in particolare il tratto duodenodigiunale, sia molto più che un organo deputato alla digestione e all assorbimento ma prenda parte in maniera preponderante alla regolazione dell equilibrio metabolico. In numerosi studi è stato osservato che dopo gli interventi malassorbitivi, BPG e DBP, si verifica un marcato aumento degli acidi biliari che agiscono a livello epatico attraverso la stimolazione del fattore FXR. Questo recettore ha un ruolo chiave in numerosi processi metabolici, inclusa l omeostasi glicemica. Inoltre, studi sperimentali hanno dimostrato come gli acidi biliari aumentano l espressione del fattore di crescita FGF-19, i cui livelli sono risultati aumentati sia dopo interventi di BPG che SG, suggerendo un possibile ruolo di questo fattore nel miglioramento metabolico osservato dopo chirurgia bariatrica. Infine, ma non meno importante, gli acidi 45
46 biliari riconoscono anche i recettori TGR5, presenti a livello delle cellule L, a livello del tessuto adiposo bruno e del muscolo scheletrico dove stimolano rispettivamente il rilascio di GLP-1, la termogenesi e il metabolismo basale attraverso la conversione dell ormone T4 in T3 (84). Rajas e colleghi (85) hanno dimostrato la presenza di glucosio-6-fosfatasi e fosfoenolpiruvato carbossikinasi, enzimi chiave della gluconeogenesi epatica, anche nel piccolo intestino dell uomo, soprattutto nel duodeno. Più recentemente è stata documentata un aumentata gluconeogenesi intestinale in topi sottoposti ad entero-gastro-anastomosi, una tecnica bariatrica più facilmente realizzabile in modelli animali ma molto simile ad un mini-bypass gastrico (86). Si potrebbe postulare che anche nell uomo il bypass del foregut induca un aumentata gluconeogenesi intestinale e che questo meccanismo possa ridurre l intake di nutrienti (87) e la produzione epatica di glucosio, aumentare la sensibilità insulinica e migliorare così l omeostasi glicemica. Sempre in modelli animali è stata dimostrata, dopo BPG, una soppressione dell assorbimento intestinale di glucosio con una riduzione dell uptake di glucosio del 63% unitamente ad una down-regulation del co-trasportatore Na+/glucosio che risulta responsabile della maggior parte dell uptake di glucosio ed iper-espresso in pazienti con DM2 (88). Infine, dopo bypass del foregut, per effetto delle modifiche dell acidità gastrica e di un accorciamento dell intestino tenue, si verificano sostanziali cambiamenti 46
47 del microbiota intestinale che conducono ad un aumento delle specie dei Gamma-proteobatteri anaerobi, in particolare di Enterobatteri generalmente più rappresentati nel grosso intestino, con una riduzione nella quota di metanogeni (89). Questo può associarsi ad una maggiore produzione di acidi grassi a corta catena (SCFAs) che sono noti ridurre la gluconeogenesi epatica e, in modelli animali, stimolare la secrezione degli enterormoni (90). Infine, recentemente è stato documentato che accanto agli adattamenti del microbiota intestinale, indotti dalla condizione starvation-like determinata dalla chirurgia bariatrica, si verificano, indipendentemente dall intake calorico, una serie di ulteriori variazioni della flora batterica intestinale direttamente correlate alla riduzione dello stato infiammatorio e della resistenza insulinica (91). Sebbene la remissione precoce del DM2 sia descritta in un ampia percentuale di casi dopo chirurgia bariatrica, un fenomeno non trascurabile, seppur non ancora ben definito in termini di entità e meccanismi causali, è rappresentato dalla ripresa di malattia. Diversi studi hanno identificato come fattori predittivi di remissione del DM2, soprattutto a breve termine, la durata di malattia, i livelli pre-chirurgici di HbA 1c, la circonferenza vita e l assenza di trattamento insulinico (92). 47
48 Tabella 1. Meccanismi potenzialmente coinvolti nella remissione del diabete dopo diversi interventi di chirurgia bariatrica. BGR SG BPG (adattata da Madsbad et al. - Lancet Diabetes Endocrinol 2014) ND: nessun dato disponibile; M: modificato; nessuna modifica; : aumentato; : ridotto Nannipieri e colleghi hanno dimostrato come, piuttosto che il tipo di procedura chirurgica utilizzata (BPG/SG), i valori al basale della sensibilità insulinica e il ristoro della risposta del GLP-1 rappresentino i principali determinanti della remissione del DM2 (93). Poche evidenze sono tuttavia disponibili a lungo termine e individuerebbero nel minore decremento ponderale e/o nel recupero del peso perso, i fattori più importanti responsabili della ripresa di malattia. Christou e coll hanno 48
49 riportato che 10 anni dopo BPG, la percentuale di pazienti che recupera il peso pre-intervento è del 20,4% per i pazienti con BMI pre-intervento <50 kg/m 2 e del 34,9% per i pazienti con BMI >50 kg/m 2 (94) mentre Di Giorgi et al hanno invece documentato che ben il 26% dei pazienti in iniziale remissione ed il 20% di quelli in sostanziale miglioramento del DM2 dopo BPG manifesta entro 3 anni un recupero della malattia (95). In questo studio la ripresa/peggioramento del DM2 si associava ad un più basso BMI preoperatorio: tale dato rinforza l ipotesi che pazienti con BMI più basso si giovano meno degli effetti positivi della chirurgia bariatrica sull omeostasi glicemica. Oltre alla mancata remissione del DM2 e alla ripresa di malattia in soggetti precedentemente in remissione, un altra rilevante problematica associata alla chirurgia bariatrica è l ipoglicemia postprandiale, riportata in una significativa proporzione di soggetti, soprattutto dopo BPG (96), che suggerisce che l omeostasi glicemica, non può essere considerata pienamente e fisiologicamente ripristinata nonostante siano stati raggiunti i targets di glicemia a digiuno e HbA 1c,. Pertanto, lo studio del profilo glicemico, non solo a digiuno ma anche post-prandiale, nonché l identificazione di criteri più accurati di definizione di remissione si rendono necessari per valutare la reale efficacia della chirurgia bariatrica sul DM2. 49
50 2. Scopi Nonostante sia ben chiaro l impatto delle incretine sulla secrezione insulinica e, quindi, nella regolazione dell omeostasi glicemica, limitate informazioni sono disponibili sugli effetti delle modifiche enteroormonali ed i precisi meccanismi fisiopatologici che sottendono la remissione del DM2 dopo BPG o SG, due tra le procedure bariatriche più frequentemente eseguite. Pertanto, al fine di chiarire il possibile coinvolgimento degli entero-ormoni nella risoluzione del DM2 dopo chirurgia bariatrica, il primo obiettivo delle mie ricerche è stato quello di: - valutare il ruolo degli ormoni gastrointestinali nella regolazione dell omeostasi glicemica in pazienti obesi con DM2 dopo BPG o SG. È noto che gli interventi di chirurgia bariatrica, attuati per la terapia dell obesità morbigena, sono in grado di influenzare positivamente il metabolismo lipidico a digiuno in soggetti con DM2. Gli studi sul metabolismo lipidico postprandiale sono piuttosto scarsi e non vi sono dati sulle relazioni esistenti tra le modifiche degli entero-ormoni e il metabolismo lipidico. Pertanto, al fine di chiarire queste relazioni e valutare l impatto della chirurgia bariatrica sui lipidi postprandiali, lo scopo della seconda linea di ricerca che ho seguito durante il Corso di Dottorato è stato quello di: 50
51 - valutare gli effetti della chirurgia bariatrica sulla lipemia postprandiale e sugli ormoni gastrointestinali in pazienti obesi con DM2. Sebbene la chirurgia bariatrica si sia dimostrata superiore alla terapia medica sia in termini di decremento ponderale che di miglioramento del profilo glico-metabolico e le principali linee guida nazionali ed internazionali includano l opzione chirurgica quale possibile e valido trattamento, non è ancora ben definito il posizionamento del trattamento chirurgico nell algoritmo terapeutico del DM2 associato ad obesità. Inoltre, mancano studi di confronto diretto tra la chirurgia bariatrica e la terapia medica con gli analoghi del GLP-1, una nuova classe di farmaci ipoglicemizzanti che, in virtù del loro effetto benefico sul peso corporeo, si configurano come terapia di scelta nel trattamento del DM2 associato ad obesità. Pertanto scopo del terzo lavoro è stato quello di: - Valutare l efficacia clinica della chirurgia bariatrica vs terapia medica con liraglutide sul decremento ponderale, controllo glicemico e profilo di rischio cardiovascolare in pazienti con DM2 ed obesità severa. Infine, il complesso fenomeno della remissione del DM2 dopo chirurgia bariatrica, ad oggi esclusivamente definito sulla base del raggiungimento di specifici targets di glicemia a digiuno ed HbA 1c in assenza di terapia ipoglicemizzante, per le importanti implicazioni ad esso associate, 51
52 necessita di essere meglio identificato attraverso ulteriori parametri che valutino l andamento glicemico in condizioni di vita reale. Pertanto scopo dell ultimo progetto è stato quello di: - Valutare il profilo glicemico mediante monitoraggio in continuo in pazienti obesi in remissione del DM2 in condizioni di vita reale. Per raggiungere questi obiettivi, sono stati effettuati 4 studi di cui riporterò i risultati nei capitoli seguenti e che sono stati oggetto di pubblicazioni (riportate in Appendice) o sono in fase di pubblicazione. Le metodologie comuni agli studi vengono descritte nell apposita sezione, prima della descrizione degli studi stessi. 3. Metodologie Dosaggio degli entero-ormoni Il GLP-1 attivo è stato dosato con il metodo ELISA (Merck-Millipore) avente il 100% di reattività crociata con le 2 isoforme attive (7-36 amide e 7-37 glicina-estesa) ma nessuna reattività con le isoforme inattive (9-36 amide e 9-37 glicina-estesa), né con il GLP-2 o glucagone. Il GIP totale è stato dosato con metodo ELISA avente il 100% di reattività crociata con il GIP (1-42) e il GIP (3-42). La grelina totale è stata dosata con metodo ELISA avente il 100% di reattività crociata con la grelina desacilata, 80% con la grelina attiva (acilata) e il 70% di reattività con la grelina canina (97). 52
53 Interventi chirurgici Tutti gli interventi sono stati effettuati in laparoscopia. La SG consisteva in una sutura delle pareti gastriche in continuazione con una linea ideale che proseguiva lungo il margine sinistro dell esofago creando, cosi, un sottile canale in continuità con il duodeno allo scopo di limitare l assunzione di cibo. Il fondo gastrico veniva asportato lasciando uno stomaco residuo di ml. L'integrità della regione antro-pilorica e dell'innervazione vagale veniva preservata. Il BPG consisteva nel creare una piccola tasca gastrica, orientata verticalmente, con un volume generalmente inferiore a 30 ml. Questo reservoir veniva isolato dalla restante parte dello stomaco ed era anastomizzato, mediante un anastomosi del tipo Roux-en-Y, col digiuno, sezionato ad una distanza di cm dal Treitz. 53
54 4. Studi 4.1. Valutazione degli ormoni gastrointestinali e dell omeostasi glicemica un anno dopo chirurgia bariatrica in pazienti obesi con diabete mellito di tipo 2: confronto tra Roux-en-Y bypass gastrico e Sleeve gastrectomy Introduzione Negli ultimi anni, la chirurgia bariatrica si è affermata come valido strumento per indurre una significativa e stabile perdita di peso con miglioramento o scomparsa delle co-morbidità associate all obesità. Il miglioramento/risoluzione del DM2 è associato con l entità della perdita di peso e il tipo di procedura bariatrica e va dal 55% dopo tecniche restrittive al 95% dopo interventi malassorbitivi. Gli effetti benefici sul metabolismo glucidico sono evidenti precocemente dopo l intervento, prima che si realizzi una sostanziale perdita di peso, suggerendo il ruolo di meccanismi indipendenti dal decremento ponderale, probabilmente correlati alle modifiche entero-ormonali. Ci sono numerose evidenze che sia l obesità che il DM2 siano associati ad un alterata secrezione/azione degli ormoni gastrointestinali, GLP-1 e GIP, e che il ripristino di un più fisiologico profilo ormonale indotto dalla chirurgia bariatrica possa contribuire al miglioramento dell omeostasi glicemica. Le conseguenze del riarrangiamento anatomico dopo interventi malassorbitivi o restrittivi- 54
55 malassorbitivi (DBP e BPG) sono state ampiamente esplorate, mentre minori informazioni sono disponibili riguardo alle tecniche restrittive di più recente ideazione come la SG. Scopo del presente studio prospettico è quello di fornire una descrizione complessiva delle variazioni di sensibilità e secrezione insulinica e delle modifiche degli entero-ormoni in pazienti con DM2 ed obesità di alto grado dopo BPG o SG per fare luce sui meccanismi fisiopatologici coinvolti nel decremento ponderale e nella remissione del DM2. Materiali e metodi Selezione e descrizione dei partecipanti Lo studio è stato condotto su 33 pazienti obesi con diagnosi di DM2 secondo i criteri WHO, età compresa tra anni e BMI > 40 o 35 kg/m 2 con DM2 scompensato in terapia medica, senza controindicazioni a SG o BPG. La scelta del tipo di intervento era fatta dal paziente insieme con il chirurgo dopo una piena spiegazione dei rischi e dei benefici connessi a ciascuna tecnica. In totale 14 soggetti sono stati sottoposti a BPG e 19 soggetti a SG. Tutti i partecipanti sono stati esaminati da un team multidisciplinare costituito da un diabetologo, un chirurgo, uno psichiatra ed un dietista. Le valutazione clinicometaboliche dei partecipanti sono state effettuate presso il Dipartimento 55
56 di Medicina Clinica e Chirurgia dell Università Federico II mentre le procedure chirurgiche sono state effettuate dalla stessa equipe presso l Unità Operativa di Chirurgia Generale ed Endoscopica, Ospedale San Giovanni Bosco. Il trattamento diabetologico preoperatorio era con: ipoglicemizzanti orali in 24 pazienti, ipoglicemizzanti orali ed insulina in 5 pazienti e dieta in 4 pazienti. Quattordici soggetti (74%) nel gruppo SG e 9 (64%) nel gruppo BPG erano in trattamento antipertensivo; cinque (36%) nel gruppo BPG e 3 (16%) nel gruppo SG erano in terapia ipolipidemizzante. Il protocollo è stato approvato dal Comitato Etico locale; tutti i pazienti erano informati dei rischi e dei benefici di ogni procedura e fornivano un consenso informato scritto prima dello studio. Disegno dello studio I partecipanti erano studiati prima ed 1 anno dopo l intervento bariatrico. In entrambe le occasioni, venivano raccolti i parametri antropometrici, clinici e laboratoristici insieme ai dati relativi all'uso dei farmaci. In aggiunta, tutti i pazienti erano sottoposti ad un pasto misto liquido (contenente 41 gr glucosio, 13 gr proteine e 9 gr grassi, 304-Kcal) della durata di tre ore per la valutazione di glicemia, insulinemia, C-peptide, GIP, GLP-1 e grelina. 56
57 Procedure analitiche Le concentrazioni plasmatiche di glucosio, colesterolo, trigliceridi e HDL-colesterolo sono state determinate mediante metodo enzimatico. L emoglobina glicosilata è stata misurata mediante HPLC. Misure Le risposte della glicemia e degli ormoni al pasto misto sono state valutate come aree sotto la curva (AUC) per tre ore, calcolate con la regola dei trapezi. La risposta degli ormoni gastrointestinali è stata valutata sia come picco massimo che come AUC durante il pasto misto. La secrezione e la sensibilità insulinica sono state calcolate sulla base delle concentrazioni plasmatiche di glucosio, insulina e C-peptide durante il pasto test. La sensibilità insulinica è stata calcolata mediante indice OGIS (Oral Glucose Insulin Sensitivity) che, oltre ai valori di insulina e glicemia a diversi tempi dopo il carico, tiene conto anche dei parametri di peso, altezza e superficie corporea (98). Sono stati calcolati due indici di secrezione insulinica: l Indice insulinogenico precoce (IGI 30 = [C peptide30-c peptide0]/[glicemia30-glicemia0]) e totale (IGI totale = AUC Cpeptide /AUC Glicemia ). La relazione tra insulino-sensibilità e insulinosecrezione, che descrive la risposta adattativa della beta cellula in risposta alle modifiche dell insulino-sensibilità, è stata determinata dal 57
58 prodotto OGIS AUC Cpeptide (adaptation index, AI) (99). La remissione parziale del DM2 è stata definita come HbA 1C <6.5% e glicemia a digiuno <126 mg/dl in assenza di farmaci ipoglicemizzanti. La remissione completa è stata definita come HbA 1C <6% e glicemia a digiuno <100 mg/dl in assenza di farmaci ipoglicemizzanti. Analisi statistica Tutte le analisi statistiche sono state eseguite utilizzando il software statistico SPSS versione 13.0 (SPSS Inc., Chicago, IL). Le variabili continue sono state espresse come media ± deviazione standard (M±DS). Le variabili non normalmente distribuite sono state trasformate in logaritmo o sono stati utilizzati test non parametrici. I confronti tra pre- e post-operatorio all'interno di ciascun gruppo sono stati eseguiti utilizzando t-test per dati appaiati, mentre ANOVA è stato utilizzato per i confronti tra i gruppi. Il test del chi-quadrato è stato utilizzato per il confronto tra proporzioni. L analisi della correlazione di Spearman è stata effettuata per valutare l associazione tra le variabili. Un valore di p<0.05 è stato considerato statisticamente significativo. Risultati Decremento ponderale e controllo metabolico 58
59 Nella Tabella 2 sono riportate le principali caratteristiche cliniche e metaboliche dei pazienti studiati. Età, BMI, durata del DM2, controllo glicemico e profilo lipidico erano simili prima dell intervento tra BPG e SG. Ad 1 anno, il decremento ponderale era simile con le due procedure (38-40 Kg); tuttavia, il BMI risultava significativamente più basso dopo BPG (p=0.005). Il compenso glicemico migliorava analogamente nei due gruppi con una riduzione media dell HbA 1c a 12 mesi di 2-2.5% rispetto ai valori basali. La remissione del DM2 dopo 12 mesi era raggiunta in 14 soggetti dopo SG (74%) e in 12 pazienti dopo BPG (86%) (p=0.28). Il trattamento antipertensivo dopo un anno dall intervento era sospeso in tutti i soggetti tranne 3 nel gruppo BPG e 2 nel gruppo SG; quattro pazienti dopo BPG ed uno dopo SG sospendevano la terapia ipolipidemizzante. Risposta metabolica ed entero-ormonale al pasto misto Sia l indice OGIS, parametro di insulino-sensibilità, che l indice insulinogenico, parametro di secrezione insulinica, erano simili nei due gruppi prima dell intervento e miglioravano nel postoperatorio senza significative differenze tra le due procedure (Tabella 3). In Figura 5 è riportata la risposta di glicemia, insulinemia e C-peptide al pasto misto dopo le due procedure. 59
60 Tabella 2. Caratteristiche cliniche e metaboliche dei partecipanti prima e un anno dopo chirurgia bariatrica BPG (n=14) SG (n=19) basale 1 anno p 1 Basale 1 anno p 1 p 2 Peso corporeo (kg) 116±20 78± ±29 90± BMI (Kg/m 2 ) 42±6 28± ±9 32± Durata DM2 (anni) 5± ± Glicemia a digiuno (mg/dl) 173±50 96± ±46 104± ns Insulinemia digiuno (µu/ml) 30±18 11± ±16 17± 5 < C-peptide digiuno (nmol/l) 1.6± ± ± ±0.2 < HbA1c (%) 8.1± ±0.6 < ±2 5.6±0.6 <.05 ns Colesterolo totale (mg/dl) 202±26 167±38 < ±57 211±49 ns.010 HDL-colesterolo (mg/dl) 44±8 51±10 <.05 44±10 59±16 <.05 ns LDL-colesterolo (mg/dl) 120±25 91±32 < ±48 136±44 ns.013 Trigliceridemia (mg/dl) 195±76 114± ± ± ns Terapia I.O. (%) 9 (64) 1 (7) (79) 2 (10).001 ns Terapia I.O.+insulina (%) 3 (21) 0 (0) (10) 0 (0).001 ns Farmaci anti-ipertensivi (%) 9 (64) 3 (21) < (74) 2 (10).001 ns Farmaci ipolipidemizzanti (%) 5 (36) 1 (7) ns 3 (16) 2 (10) ns ns M ± SD ; I.O.= farmaci ipoglicemizzanti orali. p 1 : differenze in ogni gruppo; p 2 : differenze tra interventi 60
61 Tabella 3. Sensibilità insulinica e funzione beta-cellulare prima e 1 anno dopo chirurgia bariatrica BPG (n=14) SG (n=19) basale 1 anno Basale 1 anno p 1 OGIS (ml min -1 m -2 ) 185±38 247±50 a 192±33 242±61 a ns IGI 30 min (nmol/l/mg/dl) 0.2± ±0.5 a 0.3± ±0.6 a ns IGI 180 min (nmol/l/mg/dl) 1757 ± ±8220 a 860 ± ± 6429 a ns Adaptation Index 2397 ± ±1747 a 2468± ±1395 a ns M ± SD; OGIS= oral glucose insulin sensitivity; IGI= indice insulinogenico. a = p<0.05 per differenze in ogni gruppo; p 1 : differenze tra gli interventi La risposta del GLP-1 al pasto misto era sostanzialmente piatta in fase pre-operatoria in entrambi i gruppi. Dodici mesi dopo BPG, la risposta del GLP-1 sia espressa come picco di secrezione che come AUC risultava significativamente aumentata (p=0.001); lo stesso pattern si verificava dopo SG sebbene il rilascio di GLP-1 fosse significativamente più basso (p<0.05). Le AUC basali del GIP erano simili nei due gruppi prima dell intervento. A dodici mesi il GIP si riduceva in entrambi i gruppi ma maggiormente dopo BPG (p=0.001 tra le due procedure). I livelli di grelina rimanevano sostanzialmente invariati dopo BPG mentre risultavano marcatamente soppressi sia a digiuno che durante pasto misto dopo SG (Figura 6). 61
62 La perdita di peso a 12 mesi era l unico fattore positivamente associato al miglioramento postoperatorio della secrezione e della sensibilità insulinica (r=0.359, p<0.047). Non vi era nessuna correlazione tra i parametri metabolici e le concentrazioni degli entero-ormoni. Figura 5. Risposta di glicemia, insulinemia e C-peptide (AUC) al pasto misto prima ed un anno dopo BPG (A-C) e SG (D-F). 62
63 Figura 6. Risposta gastro-entero-ormonale al pasto misto prima e dopo BPG o SG. BPG 63
64 Conclusioni I nostri dati indicano che, in pazienti obesi con DM2, sia BPG che SG sono in grado di indurre una significativa e sostenuta perdita di peso con una simile percentuale di remissione del diabete (76% dopo SG e 86% dopo BPG). I due maggiori determinanti dell omeostasi glicemica, la secrezione e la sensibilità insulinica, miglioravano della stessa entità dopo entrambe le procedure. Questi risultati sono in linea con quelli di Keidar A et al (100) e Nannipieri et al. (93) ma differiscono da quelli di Kashyap et al. (101), Lee et al. (102) e Schauer et al (103) che dimostrano la superiorità di BPG rispetto a SG in termini di miglioramento metabolico. Tuttavia, differenze nel decremento ponderale raggiunto con le due tecniche, le popolazioni studiate, la lunghezza del follow-up e i metodi sperimentali per valutare le funzioni metaboliche possono aver contribuito a tali discrepanze. A fronte di un simile impatto clinico, le due procedure chirurgiche inducono differenti modifiche del profilo di secrezione degli ormoni gastrointestinali con un maggiore recupero della secrezione di GLP-1 ed una maggiore soppressione di GIP dopo BPG ed una marcata soppressione della grelinemia dopo SG. Il riscontro di livelli di GLP-1 aumentati dopo BPG è ben documentato (80, 104), mentre dati riguardanti i livelli di GIP sono poco numerosi ed 64
65 in parte contraddittori; alcuni ricercatori hanno riportato un aumento delle concentrazioni plasmatiche di GIP (105), non confermato da altri (106). La ragione di questa discrepanza non è chiara e potrebbe essere attribuita alle differenze nei metodi analitici (dosaggio del GIP totale vs isoforma attiva), alle caratteristiche della popolazione studiata (diabetici vs non diabetici), alla lunghezza dell ansa anastomotica e alla durata del follow-up. Dopo SG invece la modifica ormonale prevalente è rappresentata dalla marcata soppressione della grelinemia, conseguenza della rimozione del fondo gastrico. Il riscontro che BPG e SG sono ugualmente efficaci sulla perdita di peso e sul miglioramento del metabolismo, a fronte di un differente pattern nel profilo ormonale, induce ad ipotizzare che le variazioni gastro-enteroormonali non sono il principale meccanismo responsabile del miglioramento metabolico, almeno dopo diversi mesi dall 'intervento chirurgico. Questa ipotesi è supportata dall analisi di correlazione che mostra che il miglioramento dei parametri metabolici è principalmente associato con la perdita di peso, mentre nessuna relazione è evidente con la concentrazione degli ormoni gastrointestinali. In linea con questa ipotesi, recenti studi hanno dimostrato che l'aumento del GLP-1 dopo chirurgia bariatrica non correla con il ripristino della funzione beta-cellulare e che il blocco del recettore del GLP-1 con 65
66 exendin (9-39) compromette solo molto limitatamente la tolleranza al glucosio in soggetti in remissione del diabete dopo bypass gastrico (107). E stato recentemente sottolineato che l'importanza relativa dei diversi meccanismi sottostanti la remissione del diabete dopo SG o BPG può variare in relazione al tempo in cui vengono studiati. Precocemente dopo l'intervento chirurgico, il miglioramento del controllo glicemico è dovuto ad un aumento della sensibilità epatica all'insulina e al miglioramento della la funzione beta-cellulare conseguente all incrementata secrezione postprandiale di GLP-1. Successivamente, con la progressiva perdita di peso il miglioramento dell insulino-sensibilità periferica diviene il meccanismo prevalente (108). D'altra parte, un certo numero di nuovi meccanismi può contribuire al miglioramento della tolleranza al glucosio dopo chirurgia bariatrica, compresa l'attivazione neuronale (109), modificazioni del microbiota intestinale (91), e cambiamenti nell'espressione dei geni che regolano il metabolismo del glucosio e degli acidi grassi indotti dalla ridotta disponibilità di nutrienti (110). Nella nostra casistica abbiamo osservato una riduzione significativa della trigliceridemia a digiuno dopo entrambe le procedure, come riportato in studi precedenti (111, 112), mente il colesterolo totale ed LDL si riducevano solo dopo BPG. Questo risultato è in linea con recenti studi che dimostrano che le procedure bariatriche influiscono diversamente sul 66
67 metabolismo del colesterolo con maggiori riduzioni dopo procedure malassorbitive (bypass bilio-intestinale) rispetto agli interventi restrittivi ed indipendentemente dalla perdita di peso e dall insulino- resistenza (113). In conclusione, BPG ed SG esercitano simili effetti benefici in termini di perdita di peso e di remissione del DM2 a fronte di notevoli differenze nel profilo entero-ormonale. Questi dati mettono in discussione il ruolo primario delle incretine nel mediare il miglioramento metabolico del DM2 associato ad obesità dopo SG o BPG. 67
68 4.2. Effetti a lungo termine della chirurgia bariatrica sulla lipemia postprandiale e sugli ormoni gastrointestinali in pazienti obesi con diabete mellito di tipo 2 Introduzione Gli interventi di chirurgia bariatrica, attuati per la terapia dell obesità morbigena, sono in grado di influenzare positivamente il metabolismo glucidico e lipidico a digiuno in soggetti con DM2, con effetti più pronunciati dopo procedure malassorbitive e miste (BPG) rispetto a tecniche esclusivamente restrittive (BGR) (113). Riguardo al colesterolo, si ipotizza che la riduzione nei livelli totali e di LDL-colesterolo dopo procedure malassorbitive e miste sia conseguente sia ad una riduzione della sintesi che dell assorbimento, mentre le procedure restrittive non sembrano modificarne in maniera sostanziale i livelli (113, 114). Pochi dati sono disponibili sull impatto della chirurgia bariatrica sul metabolismo lipidico postprandiale: tali informazioni potrebbero avere un importante ricaduta clinica dal momento che le alterazioni del metabolismo lipidico postprandiale rappresentano un fattore indipendente di rischio cardiovascolare (115, 116). Abbiamo precedentemente dimostrato una riduzione del 70% della trigliceridemia postprandiale in pazienti obesi con DM2 due settimane dopo SG o BPG (Figura 7; 111). 68
69 Figura 7. Risposta dei trigliceridi al pasto misto prima e 2 settimane dopo chirurgia bariatrica. da Griffo E, Nosso G, Lupoli R et al (111). IAUC Trigliceridi prima (nero) e 2 settimane dopo (grigio) chirurgia bariatrica. M±SE. * p <0.001 vs. 2 weeks; **p<0.05 vs. 2 weeks Un simile miglioramento nelle lipoproteine ricche in trigliceridi è stato osservato tre mesi dopo SG o BPG sia in pazienti diabetici che non diabetici ed indipendentemente dalla perdita di peso (117, 118). Poche informazioni sono disponibili sulle modifiche dei lipidi postprandiali a lungo termine, quando viene raggiungo un più stabile equilibrio metabolico-ormonale. Ci sono evidenze cliniche che l attivazione farmacologica del recettore del GLP-1 sia in grado di migliorare il profilo lipidico in pazienti con DM2, indicando che il GLP-1 ha il potenziale di influenzare favorevolmente il metabolismo lipidico. Non è chiaro se le modifiche del GLP-1 conseguenti alla chirurgia bariatrica condizionino il metabolismo lipidico, anche perchè la maggior parte degli studi valutano la lipidemia solo nello stato di digiuno. Lo scopo del presente studio è 69
70 stato quello di valutare gli effetti a due anni di SG e BPG sul profilo lipidico a digiuno e postprandiale in soggetti obesi con DM2 e la relazione delle modifiche dei lipidi con le variazioni del GLP-1. Soggetti e metodi Partecipanti Sono stati studiati 19 pazienti obesi con DM2. I criteri di inclusione erano: età anni, BMI 40 o 35 Kg/m 2 in scarso controllo glicemico in terapia medica, assenza di terapia ipolipidemizzante ed eleggibilità ad SG o BPG. Le valutazione clinico-metaboliche dei partecipanti sono state effettuate presso il Dipartimento di Medicina Clinica e Chirurgia dell Università Federico II mentre le procedure chirurgiche sono state effettuate dalla stessa equipe presso l Unità Operativa di Chirurgia Generale ed Endoscopica, Ospedale San Giovanni Bosco. Il protocollo è stato approvato dal Comitato Etico locale; tutti i pazienti erano informati dei rischi e dei benefici di ogni procedura e fornivano un consenso informato scritto prima dello studio. Disegno dello studio I partecipanti erano studiati prima e 2 anni dopo l intervento bariatrico. In entrambe le occasioni, venivano raccolti i parametri antropometrici, 70
71 clinici e laboratoristici insieme ai dati relativi all'uso dei farmaci. In aggiunta, tutti i pazienti erano sottoposti ad un pasto misto liquido (contenente 41 gr glucosio, 13 gr proteine e 9 gr grassi, 304-Kcal) della durata di tre ore per la valutazione di glicemia, insulinemia, C-peptide, colesterolo totale, HDL-colesterolo, trigliceridi e GLP-1. A due anni era altresì valutato l introito calorico giornaliero mediante diario alimentare di 7 giorni. Calcoli L indice HOMA-IR è stato calcolato con la seguente formula: glicemia a digiuno (mg/dl) x insulina a digiuno (μu/l)/405. Le risposte dei lipidi e del GLP-1 al pasto misto sono state valutate come aree incrementali, escludendo i valori al basale (IAUC) e calcolate con il metodo trapezoidale. Analisi statistica Tutte le analisi statistiche sono state eseguite utilizzando il software statistico SPSS versione 13.0 (SPSS Inc., Chicago, IL). Le variabili continue sono state espresse come media ± deviazione standard. Le variabili non normalmente distribuite sono state trasformate in logaritmo o sono stati utilizzati test non parametrici. Le differenze all'interno di ogni gruppo sono state valutate mediante t-test per dati appaiati mentre per i confronti tra i due gruppi è stato effettuato il t-test per dati non appaiati. Le associazioni bivariate sono state valutate mediante 71
72 correlazione di Pearson. Un valore di p<0.05 è stato considerato statisticamente significativo. Risultati I parametri antropometrici e metabolici dei partecipanti prima e 2 anni dopo chirurgia sono presentati nella Tabella 4. I soggetti avevano simili caratteristiche preoperatorie. La dieta seguita dai pazienti dopo l intervento era simile nei due gruppi (Kcal: 1390 ± 503 vs 1386 ± 572; L %: 31 ± 3 vs 35 ± 7; CHO %: 53±7 vs 49±9; P %: 17±5 vs 19±5). Tabella 4. Caratteristiche cliniche e metaboliche dei partecipanti prima e due anni dopo chirurgia bariatrica 72
73 Dopo l intervento, il BMI si riduceva della stessa entità nei due gruppi. Il controllo glicemico migliorava significativamente con entrambe le procedure con una riduzione media dell HbA 1c di 1.9 % dopo SG e di 2.3 % dopo BPG. L insulinemia a digiuno e l HOMA-IR erano ridotti di 2-4 volte con entrambi gli interventi. I trigliceridi a digiuno si riducevano marcatamente mentre il colesterolo HDL aumentava sia dopo SG che BPG. Al contrario, sia il colesterolo totale che LDL si riducevano significativamente di ~ 25% dopo BPG mentre rimanevano sostanzialmente invariati dopo SG, con una differenza significativa tra le due procedure (p<0.05). I trigliceridi postprandiali si riducevano marcatamente mentre il colesterolo HDL aumentava dopo SG e BPG (Figura 8). I livelli postprandiali di LDL-colesterolo erano significativamente più bassi dopo BPG rispetto a SG (p<0.05). La risposta del GLP-1 al pasto, molto piatta nel pre-operatorio, aumentava dopo chirurgia, con un maggiore incremento dopo BPG (IAUC: 1753±271 vs 256±78 pmol/l 180 min, p<0.001). Il picco di secrezione del GLP-1 era 10±2 pmol/l dopo SG e 49±6 pmol/l dopo BPG (p=0.001) (Figura 8). La riduzione della trigliceridemia a digiuno era positivamente correlata con la perdita di peso (R=0.470, p=0.049) e la riduzione dell HOMA-IR (R=0.679, p=0.001). Nel gruppo BPG, il colesterolo LDL era 73
74 inversamente correlato al picco di secrezione del GLP-1, aggiustato per valori pre-intervento (R=-0.733, p=0.007). Figura 8. Risposta al pasto misto di trigliceridi, HDL-colesterolo, LDL-colesterolo e GLP-1 prima e dopo chirurgia bariatrica Pre-intervento: linea continua ed istogramma bianco; due anni post-intervento: linea tratteggiata ed istogramma grigio; M± SEM; *P<0.05, pre- vs post-intervento 74
75 Conclusioni Il presente studio mostra che SG e BPG esercitano simili effetti su peso corporeo, controllo glicemico, trigliceridemia a digiuno e post-prandiale ed HDL-colesterolo, mentre BPG si mostra più efficace nella riduzione del colesterolo, sia totale che LDL (- ~30% rispetto a SG). Questa differenza è probabilmente legata al tipo di intervento, dal momento che l introito dietetico era sia quantitativamente che qualitativamente simile nei due gruppi. Tale dato è in linea con precedenti studi che hanno mostrato una riduzione del colesterolo dopo procedure malassorbitive o miste ma non dopo interventi restrittivi (113, 114). Un recente studio ha dimostrato che le tecniche malassorbitive, ma non quelle restrittive, riducono l assorbimento degli steroli e incrementano sia la sintesi che il catabolismo del colesterolo con una riduzione netta del colesterolo totale e LDL (113). E da sottolineare che tale effetto è indipendente dalla perdita di peso e dal miglioramento del metabolismo glucidico e della sensibilità insulinica (113, 114), suggerendo la possibilità che fattori attivati dal riarrangiamento intestinale possano contribuire alla riduzione del colesterolo. La significativa correlazione inversa tra il colesterolo LDL e la risposta del GLP-1 al pasto emersa nel presente studio, supporta l ipotesi che il ripristino della secrezione del GLP-1 dopo BPG possa contribuire alla riduzione dei livelli plasmatici del colesterolo. Ulteriore 75
76 conferma deriva da studi nel modello animale che mostrano che il GLP-1 è capace di sopprimere la lipogenesi epatica attraverso l attivazione di AMPK (119) ed i geni coinvolti nella β-ossidazione degli acidi grassi (120). Inoltre, diverse evidenze documentano che il BPG modifica il circolo entero-epatico degli acidi biliari, con incremento della sintesi degli acidi biliari dal colesterolo e conseguente riduzione del colesterolo circolante (121, 122). BPG e SG, a fronte di un diverso impatto sui livelli di colesterolemia, causano una simile riduzione della trigliceridemia sia a digiuno che postprandiale. La riduzione della trigliceridemia a digiuno è attribuibile alla perdita di peso e al miglioramento della resistenza insulinica mentre il decremento dei livelli postprandiali è probabilmente conseguenza del ridotto assorbimento dei trigliceridi e/o sintesi dei chilomicroni. Questa ipotesi è supportata da un recente studio che mostra una ridotta produzione di VLDL e chilomicroni dopo BPG e SG (123). In conclusione, sia BPG che SG riducono stabilmente sia la trigliceridemia a digiuno che postprandiale ed aumentano il colesterolo HDL. Il colesterolo LDL si riduce solo dopo BPG; questo effetto probabilmente mediato dal ripristino chirurgia-indotto del GLP-1 sottolinea il ruolo cruciale dell intestino nella regolazione del metabolismo lipidico. 76
77 4.3 Efficacia clinica della chirurgia bariatrica vs terapia medica con liraglutide in pazienti con diabete mellito di tipo 2 e obesità severa: valutazione retrospettiva a 12 mesi Introduzione La chirurgia bariatrica induce un considerevole miglioramento dell omeostasi glicemica e delle altre comorbidità associate all obesità e, soprattutto, riduce in maniera significativa la mortalità generale e cardiovascolare (CV), così come l incidenza di cancro (124, 125). Le terapie basate su incretine rappresentano una nuova classe di farmaci ipoglicemizzanti che mimano gli effetti del GLP-1. L attivazione farmacologica del recettore del GLP-1 è nota incrementare la secrezione insulinica, inibire la secrezione di glucagone e l output epatico di glucosio e ritardare lo svuotamento gastrico, migliorando il controllo glicemico (126). Diversi trials clinici hanno dimostrato che gli agonisti del recettore del GLP-1 (exenatide, lixisenatide e liraglutide), aggiunti alla terapia con metformina e/o ad altri ipoglicemizzanti orali, producono un significativo miglioramento nel controllo glicemico in assenza di significativi episodi ipoglicemici o incremento di peso (127). Inoltre, studi comparativi di confronto tra exenatide e liraglutide, hanno documentato migliori risultati con quest ultima molecola sia in termini di controllo glicemico che di effetti potenzialmente favorevoli sui fattori di rischio CV (128, 129). Grazie a queste caratteristiche, i farmaci incretino- 77
78 mimetici sono raccomandati in add-on alla terapia con metformina, in pazienti non ben controllati (130). Ad oggi, non sono disponibili studi di confronto sull efficacia clinica della chirurgia bariatrica vs terapia medica con agonisti recettoriali del GLP-1. Lo scopo del presente studio è stato quello di confrontare retrospettivamente l effetto a 12 mesi della chirurgia bariatrica (BPG o SG) vs terapia medica con liraglutide sul peso corporeo, controllo glicemico e profilo di rischio CV in pazienti con DM2 e obesità severa. Materiali e metodi Dal database dei pazienti diabetici afferenti all UOC di Diabetologia del Dipartimento di Medicina Clinica e Chirurgia dell AOU Federico II di Napoli, sono stati estratti i dati relativi a 31 pazienti con DM2 ed obesità severa sottoposti a chirurgia bariatrica (BS) e di 31 pazienti diabetici con comparabile grado di obesità posti in trattamento medico con liraglutide (MTL) nel periodo Sono stati raccolti i dati all inizio e dopo 12 mesi di trattamento (medico o chirurgico) relativi a: parametri antropometrici, compenso glicemico, profilo lipidico, pressione arteriosa, terapia del diabete e delle altre comorbidità ed effetti collaterali. Nel gruppo MTL, liraglutide era aggiunta alla terapia ipoglicemizzante in corso (metformina: 21 pazienti; metformina + sulfonilurea e/o acarbosio: 78
79 10 soggetti); il dosaggio utilizzato è stato di 1.2 mg/die in 20 soggetti e di 1,8 mg/die nei restanti partecipanti. Nel gruppo BS, 15 pazienti erano stati sottoposti a BPG e 16 a SG; venivano effettuati controlli postoperatori periodici e tutti i soggetti assumevano multivitaminici e sali minerali, che includevano calcio, ferro, folati, vitamina D, A e B12 in accordo con le più recenti Linee Guida Internazionali (131). Metodi di laboratorio Le concentrazioni plasmatiche di glucosio, colesterolo, trigliceridi ed HDL-colesterolo sono state determinate mediante metodo enzimatico. Il valore del colesterolo LDL è stato calcolato mediante la formula di Friedwald. L HbA 1c è stata misurata mediante metodo HPLC. Tutte le analisi biochimiche sono state eseguite in laboratorio centralizzato. Analisi statistica I risultati sono stati analizzati ed espressi come M ± DS. Le differenze all interno dei gruppi e tra i gruppi sono state valutate mediante t-test di Student per dati appaiati, per confronto tra medie o chi-quadro, quando appropriato. L analisi dei confronti a 12 mesi sono state aggiustate per età, sesso, BMI e durata del diabete. È stato considerato significativo un valore di p < I goals terapeutici per glicemia, pressione arteriosa e controllo lipidico erano rispettivamente definiti come HbA 1c 7%, 79
80 pressione arteriosa 140/90 mmhg e colesterolo non HDL 130 mg/dl. Il rischio assoluto di coronaropatia è stato calcolato mediante UKPDS risk score (132). Risultati Nella Tabella 5 sono riportate le principali caratteristiche cliniche e metaboliche dei partecipanti allo studio. I pazienti BS erano più giovani (47 ± 8 anni) ed avevano un BMI medio pre-intervento maggiore (44 ± 7 kg/m 2 ) rispetto ai soggetti MTL (età: 56 ± 9 anni, p<0.001; BMI: 40 ± 4 kg/m 2, p<0.03). Il compenso glicemico era insoddisfacente in entrambi i gruppi con una HbA 1c media di circa 7.5 %. I pazienti del gruppo chirurgico presentavano livelli pre-operatori di colesterolo non-hdl e di trigliceridi più elevati e HDL-colesterolo più basso rispetto ai pazienti MTL (p<0.05 per tutti). 80
81 Tabella 5. Caratteristiche basali dei partecipanti e variazioni a 12 mesi FPG= glicemia a digiuno, SBP= pressione arteriosa sistolica, DBP= pressione arteriosa diastolica; D variazione assoluta (12 mesi-basale) * p<0.05, **p<0.001 basale vs 12 mesi in ogni gruppo 81
82 Sia la pressione arteriosa sistolica che diastolica era simile nei due gruppi al baseline. Ventitré pazienti (75%) nel gruppo BS e 17 (55%) nel gruppo MTL erano ipertesi, mentre la percentuale di dislipidemia in entrambi i gruppi era approssimativamente del % (Tabella 5). L UKPDS risk score era lievemente, ma non significativamente, più alto in MTL (13.6 ± 8.7 e 8.5 ± 4.5; p = ns). Dopo 12 mesi (Tabella 5), nei pazienti sottoposti a chirurgia bariatrica si è osservato un importante decremento ponderale (in media: -38 Kg, p<0.001) mentre nei pazienti MTL il decremento ponderale medio era di circa 5 Kg (p=0.001) con il 51 % dei soggetti che perdevano 5 % del peso corporeo (Figura 9). Figura 9 Proporzione di pazienti che raggiungono gli obiettivi terapeutici nei due gruppi di trattamento Perdita di peso 5% HbA1c 7% PAS 130mmHg Non-HDL col 130mg/dl 82
Nuovi approcci terapeutici nel DM Tipo 2
 5/1/17 1 Nuovi approcci terapeutici nel DM Tipo 2 Dottor Federico BALDI 5/1/17 Direttore S.C. Endocrinologia e 2 Dottor Federico BALDI 348 2656857 al mattino NOVARA Via Andrea Costa n 27 VERCELLI Via Vallotti
5/1/17 1 Nuovi approcci terapeutici nel DM Tipo 2 Dottor Federico BALDI 5/1/17 Direttore S.C. Endocrinologia e 2 Dottor Federico BALDI 348 2656857 al mattino NOVARA Via Andrea Costa n 27 VERCELLI Via Vallotti
Nuovi approcci terapeutici nel DM Tipo 2
 5/1/17 1 Nuovi approcci terapeutici nel DM Tipo 2 Dottor Federico BALDI 5/1/17 Direttore S.C. Endocrinologia e 2 Sommario Fisiologia e fisiopatologia del diabete di tipo 2 Ruolo delle incretine nell omeostasi
5/1/17 1 Nuovi approcci terapeutici nel DM Tipo 2 Dottor Federico BALDI 5/1/17 Direttore S.C. Endocrinologia e 2 Sommario Fisiologia e fisiopatologia del diabete di tipo 2 Ruolo delle incretine nell omeostasi
Apparato endocrino. Controllo della glicemia. Il pancreas endocrino. Università degli Studi di Perugia
 Università degli Studi di Perugia Dipartimento di Medicina Sperimentale Sezione di Fisiologia e Biochimica Apparato endocrino Controllo della glicemia Il pancreas endocrino 1 Insulina: struttura e biosintesi
Università degli Studi di Perugia Dipartimento di Medicina Sperimentale Sezione di Fisiologia e Biochimica Apparato endocrino Controllo della glicemia Il pancreas endocrino 1 Insulina: struttura e biosintesi
Induzione della Fame
 Induzione della Fame IPOTALAMO Mesencefalo Fame Sazietà NTS Eminenza Mediana Area Postrema? Sistema Simpatico Nervo Vago Grelina Stomaco Svuotamento Gastrico Intestino Ipoglicemia Calo [Acidi Grassi] Recettori
Induzione della Fame IPOTALAMO Mesencefalo Fame Sazietà NTS Eminenza Mediana Area Postrema? Sistema Simpatico Nervo Vago Grelina Stomaco Svuotamento Gastrico Intestino Ipoglicemia Calo [Acidi Grassi] Recettori
Il pancreas endocrino
 Il pancreas endocrino 1 Indice degli argomenti Che cos è il pancreas endocrino??? Funzioni principali degli ormoni pancreatici Anatomia del pancreas endocrino Innervazione nervosa Cellule β : INSULINA
Il pancreas endocrino 1 Indice degli argomenti Che cos è il pancreas endocrino??? Funzioni principali degli ormoni pancreatici Anatomia del pancreas endocrino Innervazione nervosa Cellule β : INSULINA
IPOGLICEMIZZANTE NEL GRANDE OBESO
 TERAPIA IPOGLICEMIZZANTE NEL GRANDE OBESO Dr.ssa A. Pissarelli AME Torino, 19-21/3/2015 CLASSIFICAZIONE DELL OBESITA BMI < 18.5 BMI 18.5-25 BMI 25-30 BMI 30-35 BMI 35-40 BMI 40-50 BMI 50-60 BMI > 60 SOTTOPESO
TERAPIA IPOGLICEMIZZANTE NEL GRANDE OBESO Dr.ssa A. Pissarelli AME Torino, 19-21/3/2015 CLASSIFICAZIONE DELL OBESITA BMI < 18.5 BMI 18.5-25 BMI 25-30 BMI 30-35 BMI 35-40 BMI 40-50 BMI 50-60 BMI > 60 SOTTOPESO
INDICAZIONI LIMITE DELLA CHIRURGIA BARIATRICA. Diabetici non obesi. Prof. Alessandro Balani Dott. Carlo Nagliati
 INDICAZIONI LIMITE DELLA CHIRURGIA BARIATRICA Diabetici non obesi Prof. Alessandro Balani Dott. Carlo Nagliati DIABETE Le dimensioni del problema Settima causa di morte entro il 2030 (OMS) In Italia
INDICAZIONI LIMITE DELLA CHIRURGIA BARIATRICA Diabetici non obesi Prof. Alessandro Balani Dott. Carlo Nagliati DIABETE Le dimensioni del problema Settima causa di morte entro il 2030 (OMS) In Italia
Diabete ed obesità Dr. Pietro Rampini
 L OBESITA Diabete ed obesità Dr. Pietro Rampini S. C. Diabetologia AO Fatebenefratelli-Oftalmico SOMMARIO Rapporti obesità-diabete - Epidemiologia obesità-diabete - Obesità viscerale - Insulinoresistenza
L OBESITA Diabete ed obesità Dr. Pietro Rampini S. C. Diabetologia AO Fatebenefratelli-Oftalmico SOMMARIO Rapporti obesità-diabete - Epidemiologia obesità-diabete - Obesità viscerale - Insulinoresistenza
Obesità e sovrappeso. -Educazione alimentare -Terapia nutrizionale -Esercizio fisico
 Obesità e sovrappeso L obesità e il sovrappeso sono l epidemia del Duemila. Un grave problema medico-sociale che richiede un mosaico di interventi: -Approccio cognitivo comportamentale -Educazione alimentare
Obesità e sovrappeso L obesità e il sovrappeso sono l epidemia del Duemila. Un grave problema medico-sociale che richiede un mosaico di interventi: -Approccio cognitivo comportamentale -Educazione alimentare
La chirurgia metabolica guarisce dal diabete?
 Convegno SID-AMD Lazio L apprpriatezza Terapeutica e la Gestione Clinica del Diabete nel Territorio La chirurgia metabolica guarisce dal diabete? Business Innovation Centre, Sala Konver Colleferro-17 maggio
Convegno SID-AMD Lazio L apprpriatezza Terapeutica e la Gestione Clinica del Diabete nel Territorio La chirurgia metabolica guarisce dal diabete? Business Innovation Centre, Sala Konver Colleferro-17 maggio
Approccio Terapeutico all iperglicemia a digiuno e postprandiale. Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013
 Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
Fisiopatologia del metabolismo glucidico in gravidanza
 Fisiopatologia del metabolismo glucidico in gravidanza Dott.ssa Rita Cavani Diabetologia USL Modena Cesena 10 Aprile 2010 Dipartimento Medicina Metabolica Prof. C. Carani La Gravidanza è caratterizzata
Fisiopatologia del metabolismo glucidico in gravidanza Dott.ssa Rita Cavani Diabetologia USL Modena Cesena 10 Aprile 2010 Dipartimento Medicina Metabolica Prof. C. Carani La Gravidanza è caratterizzata
TRATTAMENTO FARMACOLOGICO DELL OBESITÀ Rischi e benefici
 TRATTAMENTO FARMACOLOGICO DELL OBESITÀ Rischi e benefici Corso di Basi Biochimiche dell Azione dei Farmaci Università di Pisa Dipartimento di Farmacia Corso di Laurea in CTF (DM 270) Pisa, 13/03/14 Federica
TRATTAMENTO FARMACOLOGICO DELL OBESITÀ Rischi e benefici Corso di Basi Biochimiche dell Azione dei Farmaci Università di Pisa Dipartimento di Farmacia Corso di Laurea in CTF (DM 270) Pisa, 13/03/14 Federica
11 mm Glucosio. [Insulina] (mu/l) Ora de pasto
![11 mm Glucosio. [Insulina] (mu/l) Ora de pasto 11 mm Glucosio. [Insulina] (mu/l) Ora de pasto](/thumbs/68/59498351.jpg) [Insulina] (mu/l) Insulina e metabolismo nel diabete La concentrazione ematica di glucosio costituisce il più importante segnale fisiologico in grado di regolare la secrezione di insulina. Le isole di
[Insulina] (mu/l) Insulina e metabolismo nel diabete La concentrazione ematica di glucosio costituisce il più importante segnale fisiologico in grado di regolare la secrezione di insulina. Le isole di
Ipertiroidismo e metabolismo glucidico
 1 CONVEGNO AME EMILIA-ROMAGNA Ipertiroidismo e metabolismo glucidico Dott.ssa Erica Solaroli UOC di Endocrinologia e Malattie del Ricambio Ospedale Bellaria-Maggiore BOLOGNA 15 MAGGIO 2010 1965 Observation
1 CONVEGNO AME EMILIA-ROMAGNA Ipertiroidismo e metabolismo glucidico Dott.ssa Erica Solaroli UOC di Endocrinologia e Malattie del Ricambio Ospedale Bellaria-Maggiore BOLOGNA 15 MAGGIO 2010 1965 Observation
Il diabete di tipo I autoimmune o idiopatico insorge in età giovanile con esordio acuto e più raramente in età adulta con esordio progressivo.
 1 Il diabete di tipo I autoimmune o idiopatico insorge in età giovanile con esordio acuto e più raramente in età adulta con esordio progressivo. L insulina circolante è solitamente assente e il glucagone
1 Il diabete di tipo I autoimmune o idiopatico insorge in età giovanile con esordio acuto e più raramente in età adulta con esordio progressivo. L insulina circolante è solitamente assente e il glucagone
ORMONE DELLA CRESCITA (GH, o somatotropina)
 ORMONE DELLA CRESCITA (GH, o somatotropina) Caratteristiche Polipeptide a catena singola di 191 aa con pm 21.500 D Prodotto dalle cellule somatotrope dell ipofisi anteriore In circolo è legato per l 85-90%
ORMONE DELLA CRESCITA (GH, o somatotropina) Caratteristiche Polipeptide a catena singola di 191 aa con pm 21.500 D Prodotto dalle cellule somatotrope dell ipofisi anteriore In circolo è legato per l 85-90%
Leptina. Proteina di 167 aa per circa 16 kda
 Leptina e grelina Leptina Proteina di 167 aa per circa 16 kda La leptina viene prodotta soprattutto negli adipociti del tessuto adiposo bianco. Inoltre è prodotta da tessuto adiposo bruno, placenta, ovaie,
Leptina e grelina Leptina Proteina di 167 aa per circa 16 kda La leptina viene prodotta soprattutto negli adipociti del tessuto adiposo bianco. Inoltre è prodotta da tessuto adiposo bruno, placenta, ovaie,
Utilizzazione metabolica dei nutrienti
 Utilizzazione metabolica dei nutrienti Il rifornimento di substrati è discontinuo Fase postprandiale utilizzazione dei nutrienti esogeni e messa in riserva Fase postassorbitiva (digiuno) mobilizzazione
Utilizzazione metabolica dei nutrienti Il rifornimento di substrati è discontinuo Fase postprandiale utilizzazione dei nutrienti esogeni e messa in riserva Fase postassorbitiva (digiuno) mobilizzazione
OMEOSTASI ENERGETICA
 OMEOSTASI ENERGETICA Omeostasi energetica: i processi biologici con cui l organismo mantiene costante il peso corporeo, bilanciando l assunzione e la spesa energetica Gli animali tendono a modulare l assunzione
OMEOSTASI ENERGETICA Omeostasi energetica: i processi biologici con cui l organismo mantiene costante il peso corporeo, bilanciando l assunzione e la spesa energetica Gli animali tendono a modulare l assunzione
La regolazione del COMPORTAMENTO ALIMENTARE
 La regolazione del COMPORTAMENTO ALIMENTARE Bilancio energetico L energia non è rifornita in modo costante all organismo come avviene per l ossigeno Esistono pertanto numerosi meccanismi atti ad immagazzinare
La regolazione del COMPORTAMENTO ALIMENTARE Bilancio energetico L energia non è rifornita in modo costante all organismo come avviene per l ossigeno Esistono pertanto numerosi meccanismi atti ad immagazzinare
Gluconeogenesi sintesi di glucosio da precursori non glucidici
 GLUCONEOGENESI Gluconeogenesi sintesi di glucosio da precursori non glucidici Precursori: Lattato, ossalacetato, glicerolo Amminoacidi (scheletro carbonioso) Usa le reazioni glicolitiche in direzione
GLUCONEOGENESI Gluconeogenesi sintesi di glucosio da precursori non glucidici Precursori: Lattato, ossalacetato, glicerolo Amminoacidi (scheletro carbonioso) Usa le reazioni glicolitiche in direzione
DR. Francesco Di Millo. LA SINDROME da DEFICIT di TESTOSTERONE come possibile NUOVO FATTORE di RISCHIO per le MALATTIE METABOLICHE
 DR. Francesco Di Millo LA SINDROME da DEFICIT di TESTOSTERONE come possibile NUOVO FATTORE di RISCHIO per le MALATTIE METABOLICHE COHN - BENDIT Testosterone nel Sangue Free T (nmol/l) SHBG (10-8 mol/l)
DR. Francesco Di Millo LA SINDROME da DEFICIT di TESTOSTERONE come possibile NUOVO FATTORE di RISCHIO per le MALATTIE METABOLICHE COHN - BENDIT Testosterone nel Sangue Free T (nmol/l) SHBG (10-8 mol/l)
UNITEL - Università telematica internazionale. Allenamento e produzione ormonale
 Allenamento e produzione ormonale 1 Sedentari-Allenati 2 Allenamento e risposta del GH 3 Asse Ipotalamoipofisario Le differenze di risposta si annullano se si considera il carico di lavoro effettuato non
Allenamento e produzione ormonale 1 Sedentari-Allenati 2 Allenamento e risposta del GH 3 Asse Ipotalamoipofisario Le differenze di risposta si annullano se si considera il carico di lavoro effettuato non
Chirurgia Bariatrica come Terapia del Diabete: parla la difesa. Frida Leonetti
 Chirurgia Bariatrica come Terapia del Diabete: parla la difesa Frida Leonetti frida.leonetti@uniroma1.it 11 IBDO Report Diabetici con BMI>30: 27% oltre 1.000.000 di diabetici obesi Al momento attuale la
Chirurgia Bariatrica come Terapia del Diabete: parla la difesa Frida Leonetti frida.leonetti@uniroma1.it 11 IBDO Report Diabetici con BMI>30: 27% oltre 1.000.000 di diabetici obesi Al momento attuale la
ANORESSIA: CAUSA O CONSEGUENZA DI MALATTIA? Grazia Guidi Ospedale Didattico Veterinario Mario Modenato Università di Pisa
 ANORESSIA: CAUSA O CONSEGUENZA DI MALATTIA? Grazia Guidi guidi@vet.unipi.it Ospedale Didattico Veterinario Mario Modenato Università di Pisa Il comportamento alimentare Un insieme di attitudini realizzate
ANORESSIA: CAUSA O CONSEGUENZA DI MALATTIA? Grazia Guidi guidi@vet.unipi.it Ospedale Didattico Veterinario Mario Modenato Università di Pisa Il comportamento alimentare Un insieme di attitudini realizzate
09/05/17. REGOLAZIONE ALLOSTERICA determinano cambiamenti di velocità delle vie
 1 FASE DI ASSORBIMENTO due quattro ore successive ad un pasto a. Aumento glucosio ematico, a.a. Ed trigliceridi b. Aumento secrezione insulina diminuzione glucagone c. Aumento sintesi del glicogeno, proteine
1 FASE DI ASSORBIMENTO due quattro ore successive ad un pasto a. Aumento glucosio ematico, a.a. Ed trigliceridi b. Aumento secrezione insulina diminuzione glucagone c. Aumento sintesi del glicogeno, proteine
REGOLAZIONE DEL METABOLISMO GLUCIDICO
 REGOLAZIONE DEL METABOLISMO GLUCIDICO IL METABOLISMO DEL GLICOGENO E FINEMENTE REGOLATO: Quando è attiva la sua sintesi non è attiva la sua demolizione e viceversa I principali ormoni che controllano il
REGOLAZIONE DEL METABOLISMO GLUCIDICO IL METABOLISMO DEL GLICOGENO E FINEMENTE REGOLATO: Quando è attiva la sua sintesi non è attiva la sua demolizione e viceversa I principali ormoni che controllano il
Ruolo del fegato nella nutrizione
 Ruolo del fegato nella nutrizione Centro di distribuzione dei nutrienti per tutti gli altri organi Annulla le fluttuazioni del metabolismo determinate dall assunzione intermittente del cibo Funge da deposito
Ruolo del fegato nella nutrizione Centro di distribuzione dei nutrienti per tutti gli altri organi Annulla le fluttuazioni del metabolismo determinate dall assunzione intermittente del cibo Funge da deposito
Il ruolo terapeutico dell inositolo nella paziente con ovaio policistico e sindrome metabolica
 Il ruolo terapeutico dell inositolo nella paziente con ovaio policistico e sindrome metabolica Dott.ssa Carolina Scala IRCSS San Martino-IST DINOGMI, Università degli Studi di Genova Ridotta tolleranza
Il ruolo terapeutico dell inositolo nella paziente con ovaio policistico e sindrome metabolica Dott.ssa Carolina Scala IRCSS San Martino-IST DINOGMI, Università degli Studi di Genova Ridotta tolleranza
COSA DOBBIAMO RICORDARE: 19. FUNZIONE OMEOSTATICA DEL RENE
 COSA DOBBIAMO RICORDARE: 19. FUNZIONE OMEOSTATICA DEL RENE 1. La Concentrazione delle urine 2. La creazione del gradiente osmotico nella midollare del rene da parte del meccanismo controcorrente: acquaporine
COSA DOBBIAMO RICORDARE: 19. FUNZIONE OMEOSTATICA DEL RENE 1. La Concentrazione delle urine 2. La creazione del gradiente osmotico nella midollare del rene da parte del meccanismo controcorrente: acquaporine
sfida per il medico...e
 L'obesità: una sfida per il medico...e per il chirurgo Paolo Limone Direttore S.C. Endocrinologia, Diabetologia e Malattie del Metabolismo A.O. Ordine Mauriziano di Torino Che cos'è l'obesità? Malattia
L'obesità: una sfida per il medico...e per il chirurgo Paolo Limone Direttore S.C. Endocrinologia, Diabetologia e Malattie del Metabolismo A.O. Ordine Mauriziano di Torino Che cos'è l'obesità? Malattia
Analoghi del GLP-1 e Inibitori della DPPIV
 UNIVERSITA DEGLI STUDI DI FIRENZE Dipartimento di Fisiopatologia Clinica Sezione di Endocrinologia Analoghi del GLP-1 e Inibitori della DPPIV Laura Pala Che cosa è un incretina? Un ormone secreto dal tratto
UNIVERSITA DEGLI STUDI DI FIRENZE Dipartimento di Fisiopatologia Clinica Sezione di Endocrinologia Analoghi del GLP-1 e Inibitori della DPPIV Laura Pala Che cosa è un incretina? Un ormone secreto dal tratto
BMI DISTRIBUZIONE GRASSO CORPOREO SINDROME PLURIMETABOLICA
 BMI DISTRIBUZIONE GRASSO CORPOREO SINDROME PLURIMETABOLICA TAC ADDOME TAC ADDOME TAC ADDOME TAC ADDOME CARATTERISTICHE METABOLICHE DEL TESSUTO ADIPOSO PORTALE Il tessuto adiposo portale (grasso omentale
BMI DISTRIBUZIONE GRASSO CORPOREO SINDROME PLURIMETABOLICA TAC ADDOME TAC ADDOME TAC ADDOME TAC ADDOME CARATTERISTICHE METABOLICHE DEL TESSUTO ADIPOSO PORTALE Il tessuto adiposo portale (grasso omentale
Vecchi e nuovi farmaci Antidiabetici orali e Insuline. Domande per un uso appropriato Marco Urago
 Vecchi e nuovi farmaci Antidiabetici orali e Insuline Domande per un uso appropriato Marco Urago Patogenesi del Diabete Tipo 2 GENI Insulino Resistenza INCAPACITA DELL INSULINA A PRODURRE I SUOI REGOLARI
Vecchi e nuovi farmaci Antidiabetici orali e Insuline Domande per un uso appropriato Marco Urago Patogenesi del Diabete Tipo 2 GENI Insulino Resistenza INCAPACITA DELL INSULINA A PRODURRE I SUOI REGOLARI
Metabolismo ed esercizio fisico. Dott. Eugenio Cavallo Specialista in Endocrinologia Specialista in Medicina Interna
 Metabolismo ed esercizio fisico Dott. Eugenio Cavallo Specialista in Endocrinologia Specialista in Medicina Interna 30 Settembre 2018 Soggetto di sesso maschile di 42 anni: Con la pancetta circonferenza
Metabolismo ed esercizio fisico Dott. Eugenio Cavallo Specialista in Endocrinologia Specialista in Medicina Interna 30 Settembre 2018 Soggetto di sesso maschile di 42 anni: Con la pancetta circonferenza
CONSEGUENZE CARDIOMETABOLICHE DELLA DEPRIVAZIONE DA SONNO. Lucia Auriemma
 CONSEGUENZE CARDIOMETABOLICHE DELLA DEPRIVAZIONE DA SONNO Lucia Auriemma Deprivazione da sonno: riduzione totale o parziale della quantità di sonno Stanchezza psicofisica Cattivo umore Irritabilità Sintomi
CONSEGUENZE CARDIOMETABOLICHE DELLA DEPRIVAZIONE DA SONNO Lucia Auriemma Deprivazione da sonno: riduzione totale o parziale della quantità di sonno Stanchezza psicofisica Cattivo umore Irritabilità Sintomi
CONTROLLO DELL ASSUNZIONE DI CIBO. Segnali periferici TEORIA TERMOSTATICA TEORIA GLUCOSTATICA TEORIA LIPOSTATICA
 CONTROLLO DELL ASSUNZIONE DI CIBO Segnali periferici TEORIA TERMOSTATICA TEORIA GLUCOSTATICA TEORIA LIPOSTATICA Sensazioni Gastrointestinali (meccanismo nervoso/ormonale) TEORIA TERMOSTATICA Rapporto tra
CONTROLLO DELL ASSUNZIONE DI CIBO Segnali periferici TEORIA TERMOSTATICA TEORIA GLUCOSTATICA TEORIA LIPOSTATICA Sensazioni Gastrointestinali (meccanismo nervoso/ormonale) TEORIA TERMOSTATICA Rapporto tra
I lipidi Digestione e assorbimento
 I lipidi Digestione e assorbimento Digestione dei lipidi I lipidi, a differenza dei carboidrati e delle proteine, passano quasi immodificati attraverso la bocca e lo stomaco e solo quando arrivano nel
I lipidi Digestione e assorbimento Digestione dei lipidi I lipidi, a differenza dei carboidrati e delle proteine, passano quasi immodificati attraverso la bocca e lo stomaco e solo quando arrivano nel
La SINDROME METABOLICA Dr. Piero Montrasio
 La SINDROME METABOLICA Dr. Piero Montrasio CAM Polidiagnostico LA STORIA Fin dagli anni 50 venivano teorizzate sindromi che combinavano aterosclerosi, gotta e diabete. Con il passare del tempo tali sindromi
La SINDROME METABOLICA Dr. Piero Montrasio CAM Polidiagnostico LA STORIA Fin dagli anni 50 venivano teorizzate sindromi che combinavano aterosclerosi, gotta e diabete. Con il passare del tempo tali sindromi
Regolazione di secrezione e motilità 1. Nervoso 1.1 SNC (riflessi lunghi - locali o cefalici) 1.2 Enterico (riflessi corti - locali)
 Regolazione di secrezione e motilità 1. Nervoso 1.1 SNC (riflessi lunghi - locali o cefalici) 1.2 Enterico (riflessi corti - locali) 2. Endocrini e Paracrini Secrezioni 1. Muco (mucose e caliciformi)
Regolazione di secrezione e motilità 1. Nervoso 1.1 SNC (riflessi lunghi - locali o cefalici) 1.2 Enterico (riflessi corti - locali) 2. Endocrini e Paracrini Secrezioni 1. Muco (mucose e caliciformi)
Clinica Medica AMBULATORIO SINDROME METABOLICA
 Clinica Medica AMBULATORIO SINDROME METABOLICA Che cos è la Sindrome Metabolica La Sindrome Metabolica è una combinazione di alterazioni metaboliche che determina un incremento del rischio cardio-vascolare.
Clinica Medica AMBULATORIO SINDROME METABOLICA Che cos è la Sindrome Metabolica La Sindrome Metabolica è una combinazione di alterazioni metaboliche che determina un incremento del rischio cardio-vascolare.
Il ruolo attivo del distretto per la prevenzione ed i buoni stili di vita
 Il ruolo attivo del distretto per la prevenzione ed i buoni stili di vita L importanza di un corretto stile di vita per il trattamento del paziente diabetico Giuseppina Floriddia Prevalenza di diabete
Il ruolo attivo del distretto per la prevenzione ed i buoni stili di vita L importanza di un corretto stile di vita per il trattamento del paziente diabetico Giuseppina Floriddia Prevalenza di diabete
Esperienze di attività motoria su paziente diabetico. CERUTTI Filippo Laurea in Scienze Motorie Università di Torino
 Esperienze di attività motoria su paziente diabetico CERUTTI Filippo Laurea in Scienze Motorie Università di Torino Il diabete mellito di tipo 2 o diabete dell'adulto, in quanto compare abitualmente dopo
Esperienze di attività motoria su paziente diabetico CERUTTI Filippo Laurea in Scienze Motorie Università di Torino Il diabete mellito di tipo 2 o diabete dell'adulto, in quanto compare abitualmente dopo
Regolazione metabolica: ruolo degli ormoni
 pag. 1 Regolazione metabolica: ruolo degli ormoni La regolazione del metabolismo avviene per azione degli ormoni L effetto degli ormoni si esplica su un numero limitato di proteine: prevalentemente enzimi
pag. 1 Regolazione metabolica: ruolo degli ormoni La regolazione del metabolismo avviene per azione degli ormoni L effetto degli ormoni si esplica su un numero limitato di proteine: prevalentemente enzimi
A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori
 A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori Diabete Mellito ed esercizio fisico Dr Pietro Rampini Milano 01.02.2003 Scopo dell incontro Fornire informazioni sugli effetti
A.O. Fatebenefratelli-Oftalmico S.C. Diabetologia Dir. Dr Giampaolo Testori Diabete Mellito ed esercizio fisico Dr Pietro Rampini Milano 01.02.2003 Scopo dell incontro Fornire informazioni sugli effetti
IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO
 Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
Diabete di tipo 1. Bacciarini Niccolò Casucci Francesco Parlangeli Jacopo Pedone Riccardo
 Diabete di tipo 1 Bacciarini Niccolò Casucci Francesco Parlangeli Jacopo Pedone Riccardo Che cosa è il diabete di tipo 1 Il diabete è una condizione caratterizzata da un patologico aumento della concentrazione
Diabete di tipo 1 Bacciarini Niccolò Casucci Francesco Parlangeli Jacopo Pedone Riccardo Che cosa è il diabete di tipo 1 Il diabete è una condizione caratterizzata da un patologico aumento della concentrazione
IPERTRIGLICERIDEMIA E PANCREATITE ACUTA
 SCUOLA REGIONALE DI FORMAZIONE SPECIFICA IN MEDICINA GENERALE, CORSO 2010/2013. PATOLOGIA DEL PANCREAS IPERTRIGLICERIDEMIA E PANCREATITE ACUTA Elisabetta Ascari Fabio Bassi Medicina III Gastroenterologia
SCUOLA REGIONALE DI FORMAZIONE SPECIFICA IN MEDICINA GENERALE, CORSO 2010/2013. PATOLOGIA DEL PANCREAS IPERTRIGLICERIDEMIA E PANCREATITE ACUTA Elisabetta Ascari Fabio Bassi Medicina III Gastroenterologia
Mantenimento dell omeostasi
 Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
Mantenimento dell omeostasi
 Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
Sistema Endocrino Ruolo nell omeostasi Ruolo nell esercizio fisico 1. Regolazione del metabolismo 2. Induzione di risposte adattative allo stress 3. Promozione della crescita e dello sviluppo sequenziale
Aggiungendo zinco a questa formula si stabilizza la molecola, che si unisce in esameri e diventa idrofila, Farmacocinetica e legame alle proteine
 Le differenze dell'insulina detemir rispetto all'insulina naturale sono la scomparsa del residuo aminoacido Aggiungendo zinco a questa formula si stabilizza la molecola, che si unisce in esameri e diventa
Le differenze dell'insulina detemir rispetto all'insulina naturale sono la scomparsa del residuo aminoacido Aggiungendo zinco a questa formula si stabilizza la molecola, che si unisce in esameri e diventa
 2 BMI = PESO/ALTEZZA Lancet ago 2014 Snelli-obesi obesità dei magri Androide, viscerale OBIETTIVO Confrontare il Waist to Height Ratio (WHtR) e il Body Mass Index (BMI) nell identificazione del
2 BMI = PESO/ALTEZZA Lancet ago 2014 Snelli-obesi obesità dei magri Androide, viscerale OBIETTIVO Confrontare il Waist to Height Ratio (WHtR) e il Body Mass Index (BMI) nell identificazione del
Effetti sul metabolismo lipidico degli inibitori del DPP-4 in una popolazione umbra affetta da diabete mellito di tipo 2
 Effetti sul metabolismo lipidico degli inibitori del DPP-4 in una popolazione umbra affetta da diabete mellito di tipo 2 Dott.ssa Rachele ROSSI Università degli studi di Perugia Dipartimento di Medicina
Effetti sul metabolismo lipidico degli inibitori del DPP-4 in una popolazione umbra affetta da diabete mellito di tipo 2 Dott.ssa Rachele ROSSI Università degli studi di Perugia Dipartimento di Medicina
Il ruolo del laureato in Scienze Motorie nella educazione alla Attività Motoria nel Diabete Mellito Tipo 2. CERUTTI Filippo Laurea in Scienze Motorie
 Il ruolo del laureato in Scienze Motorie nella educazione alla Attività Motoria nel Diabete Mellito Tipo 2 CERUTTI Filippo Laurea in Scienze Motorie Il diabete mellito di tipo 2 o diabete dell'adulto,
Il ruolo del laureato in Scienze Motorie nella educazione alla Attività Motoria nel Diabete Mellito Tipo 2 CERUTTI Filippo Laurea in Scienze Motorie Il diabete mellito di tipo 2 o diabete dell'adulto,
Funzione riproduttiva. Sviluppo e crescita. Sistemi ormonali. Omeostasi (mantenimento equilibrio) Produzione, uso e stoccaggio energia
 Funzione riproduttiva Sviluppo e crescita Sistemi ormonali Omeostasi (mantenimento equilibrio) Produzione, uso e stoccaggio energia ADATTAMENTO ALL ESERCIZIO FISICO Sistema nervoso autonomo Sistema endocrino
Funzione riproduttiva Sviluppo e crescita Sistemi ormonali Omeostasi (mantenimento equilibrio) Produzione, uso e stoccaggio energia ADATTAMENTO ALL ESERCIZIO FISICO Sistema nervoso autonomo Sistema endocrino
La malattia diabetica
 La malattia diabetica URBINO 15 marzo 2016 Prof. Mauro Andreani La malattia diabetica Malattia sociale Colpisce oltre il 20% della popolazione Per i prossimi 20 anni si prospetta una PANDEMIA OMS per 2025
La malattia diabetica URBINO 15 marzo 2016 Prof. Mauro Andreani La malattia diabetica Malattia sociale Colpisce oltre il 20% della popolazione Per i prossimi 20 anni si prospetta una PANDEMIA OMS per 2025
INTERVENTI TERAPEUTICI DIABETE TIPO 1 E TIPO 2
 PROSPETTIVE DI INTERVENTI TERAPEUTICI SUL MICROBIOTA NEL DIABETE TIPO 1 E TIPO 2 Riccardo Fornengo S.S.D. di Diabetologia ASLTO4 - Chivasso CONFLITTI DI INTERESSE il relatore dichiara che negli ultimi
PROSPETTIVE DI INTERVENTI TERAPEUTICI SUL MICROBIOTA NEL DIABETE TIPO 1 E TIPO 2 Riccardo Fornengo S.S.D. di Diabetologia ASLTO4 - Chivasso CONFLITTI DI INTERESSE il relatore dichiara che negli ultimi
Parte Sperimentale PARTE SPERIMENTALE
 PARTE SPERIMENTALE 57 INTRODUZIONE L IBS è un disturbo funzionale molto frequente caratterizzato da fastidio/dolore addominale e alterazioni dell alvo (costipazione e/o diarrea). Questa sindrome si manifesta
PARTE SPERIMENTALE 57 INTRODUZIONE L IBS è un disturbo funzionale molto frequente caratterizzato da fastidio/dolore addominale e alterazioni dell alvo (costipazione e/o diarrea). Questa sindrome si manifesta
Disponibilità di trasportatori del glucosio ESOCHINASI
 ESOCHINASI Disponibilità di trasportatori del glucosio Le esochinasi sono attivate dall elevato flusso di glucosio in direzione intracellulare (la loro attività è aumentata dalla concentrazione del substrato
ESOCHINASI Disponibilità di trasportatori del glucosio Le esochinasi sono attivate dall elevato flusso di glucosio in direzione intracellulare (la loro attività è aumentata dalla concentrazione del substrato
RELAZIONE TRA OSTEOPROTEGERINA ED EMOGLOBINA GLICOSILATA IN UNA POPOLAZIONE DI OBESI NON DIABETICI
 RELAZIONE TRA OSTEOPROTEGERINA ED EMOGLOBINA GLICOSILATA IN UNA POPOLAZIONE DI OBESI NON DIABETICI Domenico Caccavo, Serena Bavaro, Alessandro Nitti, Irene Bruno, Silvia Tessa, Mirketa Marku, Giovanni
RELAZIONE TRA OSTEOPROTEGERINA ED EMOGLOBINA GLICOSILATA IN UNA POPOLAZIONE DI OBESI NON DIABETICI Domenico Caccavo, Serena Bavaro, Alessandro Nitti, Irene Bruno, Silvia Tessa, Mirketa Marku, Giovanni
TRATTAMENTI FARMACOLOGICI DELL OBESITA
 TRATTAMENTI FARMACOLOGICI DELL OBESITA L obesità è una patologia che sta aumentando esponenzialmente (1.5 bilioni di persone sovrappeso e 500 milioni di persone obese nel mondo) L obesità è associata a
TRATTAMENTI FARMACOLOGICI DELL OBESITA L obesità è una patologia che sta aumentando esponenzialmente (1.5 bilioni di persone sovrappeso e 500 milioni di persone obese nel mondo) L obesità è associata a
L ipercolesterolemia familiare
 L ipercolesterolemia familiare In alcuni soggetti l aumentata concentrazione di colesterolo nel sangue è causata da un difetto ereditario genetico noto come ipercolesterolemia familiare (Familial Hypercholesterolemia,
L ipercolesterolemia familiare In alcuni soggetti l aumentata concentrazione di colesterolo nel sangue è causata da un difetto ereditario genetico noto come ipercolesterolemia familiare (Familial Hypercholesterolemia,
Definizione di Sarcopenia
 Definizione di Sarcopenia Dr. Silvano CRISTINA UO Neuroriabilitazione IRCCS Istituto C. Mondino -Pavia Sarcopenia: la gestione clinica del paziente 09/10/2018 - Mondino Definizione Sarcopenia Perdita di
Definizione di Sarcopenia Dr. Silvano CRISTINA UO Neuroriabilitazione IRCCS Istituto C. Mondino -Pavia Sarcopenia: la gestione clinica del paziente 09/10/2018 - Mondino Definizione Sarcopenia Perdita di
EPIDEMIOLOGIA Negli USA abbiamo 15 milioni di diabetici. In ITALIA nell anno 2012 risultano affetti da diabete 3,5 milioni di persone. Si stima che pi
 OBESITA E DIABETE EPIDEMIOLOGIA Negli USA abbiamo 15 milioni di diabetici. In ITALIA nell anno 2012 risultano affetti da diabete 3,5 milioni di persone. Si stima che più di un altro milione di persone
OBESITA E DIABETE EPIDEMIOLOGIA Negli USA abbiamo 15 milioni di diabetici. In ITALIA nell anno 2012 risultano affetti da diabete 3,5 milioni di persone. Si stima che più di un altro milione di persone
Attività fisica,sport e. Diabete
 Attività fisica,sport e Diabete Dieta ed esercizio fisico - un ruolo chiave nella gestione terapeutica del diabete mellito di tipo 2 Dieta ed esercizio fisico Insulino- resistenza Grazie a una restrizione
Attività fisica,sport e Diabete Dieta ed esercizio fisico - un ruolo chiave nella gestione terapeutica del diabete mellito di tipo 2 Dieta ed esercizio fisico Insulino- resistenza Grazie a una restrizione
BLOCCO RIASSORBIMENTO TUBULARE
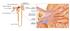 BLOCCO RIASSORBIMENTO TUBULARE 1) INIBITORI TRASPORTO Na;2Cl;K (diuretici dell ansa) Causano escrezione sodio, cloro, potassio, calcio 2) INIBITORI TRASPORTO Na;Cl (diuretici tiazidici) Causano escrezione
BLOCCO RIASSORBIMENTO TUBULARE 1) INIBITORI TRASPORTO Na;2Cl;K (diuretici dell ansa) Causano escrezione sodio, cloro, potassio, calcio 2) INIBITORI TRASPORTO Na;Cl (diuretici tiazidici) Causano escrezione
Conduzione della terapia insulinica nel paziente con insufficienza renale
 Conduzione della terapia insulinica nel paziente con insufficienza renale Olga Eugenia Disoteo SSD Diabetologia A.O. Ospedale Niguarda Milano Cuneo, 25 gennaio 2014 Diabete Mellito e IRC Alterazioni del
Conduzione della terapia insulinica nel paziente con insufficienza renale Olga Eugenia Disoteo SSD Diabetologia A.O. Ospedale Niguarda Milano Cuneo, 25 gennaio 2014 Diabete Mellito e IRC Alterazioni del
Metabolismo lipidico. Digestione
 Metabolismo lipidico Digestione I lipidi della dieta sono Trigliceridi Fosfolipidi Colesterolo Digestione ed assorbimento dei lipidi (trigliceridi, fosfolipidi, colesterolo, esteri del colesterolo) emulsionamento
Metabolismo lipidico Digestione I lipidi della dieta sono Trigliceridi Fosfolipidi Colesterolo Digestione ed assorbimento dei lipidi (trigliceridi, fosfolipidi, colesterolo, esteri del colesterolo) emulsionamento
2 congresso nazionale Centro Studi e Ricerche AMD
 2 congresso nazionale Centro Studi e Ricerche AMD DIADEMA Da alterata omeostasi glicemica a diabete nella popolazione italiana : ruolo dei modelli assistenziali Gerardo Medea Lucca 15 ottobre 2004 OBIETTIVI
2 congresso nazionale Centro Studi e Ricerche AMD DIADEMA Da alterata omeostasi glicemica a diabete nella popolazione italiana : ruolo dei modelli assistenziali Gerardo Medea Lucca 15 ottobre 2004 OBIETTIVI
Malnutrizione in Eccesso e in Difetto
 Malnutrizione in Eccesso e in Difetto Augusto Innocenti Dottore in Biologia Perfezionamento in Biochimica e Biologia Molecolare Phd in Neurobiologia e Neurofisiologia 1 Bilancio Energetico La risultanza
Malnutrizione in Eccesso e in Difetto Augusto Innocenti Dottore in Biologia Perfezionamento in Biochimica e Biologia Molecolare Phd in Neurobiologia e Neurofisiologia 1 Bilancio Energetico La risultanza
Tecniche chirurgiche: quali e quando
 L ENDOCRINOLOGO E IL PAZIENTE DA SOTTOPORRE A CHIRURGIA BARIATRICA: SAPERE E SAPER FARE Giuseppe M Marinari Humanitas Gavazzeni, Bergamo Quale meccanismo di azione negli interventi bariatrici? Restrittivo
L ENDOCRINOLOGO E IL PAZIENTE DA SOTTOPORRE A CHIRURGIA BARIATRICA: SAPERE E SAPER FARE Giuseppe M Marinari Humanitas Gavazzeni, Bergamo Quale meccanismo di azione negli interventi bariatrici? Restrittivo
Una risposta cellulare specifica può essere determinata dalla presenza di mediatori chimici (ormoni o altre molecole), dall interazione con altre
 Una risposta cellulare specifica può essere determinata dalla presenza di mediatori chimici (ormoni o altre molecole), dall interazione con altre cellule (contatto cellula-cellula) o con strutture extracellulari
Una risposta cellulare specifica può essere determinata dalla presenza di mediatori chimici (ormoni o altre molecole), dall interazione con altre cellule (contatto cellula-cellula) o con strutture extracellulari
Take Home Messages. «Si fa presto a dire attività fisica» Alessandro Scoppola. Dir. UOC di Oncologia IDI-IRCCS Via dei Monti di Creta, Roma
 Take Home Messages «Si fa presto a dire attività fisica» Alessandro Scoppola Dir. UOC di Oncologia IDI-IRCCS Via dei Monti di Creta, 104 - Roma «Si fa presto a dire attività fisica» Anni 35 Peso 78 Kg
Take Home Messages «Si fa presto a dire attività fisica» Alessandro Scoppola Dir. UOC di Oncologia IDI-IRCCS Via dei Monti di Creta, 104 - Roma «Si fa presto a dire attività fisica» Anni 35 Peso 78 Kg
Controllo Neuroendocrino del Comportamento Alimentare
 Controllo Neuroendocrino del Comportamento Alimentare Dr. Augusto Innocenti, PhD Biologo Nutrizionista Prof. a contratto Università di Parma Perfezionamento in Biochimica e Biologia Molecolare Phd in Neurobiologia
Controllo Neuroendocrino del Comportamento Alimentare Dr. Augusto Innocenti, PhD Biologo Nutrizionista Prof. a contratto Università di Parma Perfezionamento in Biochimica e Biologia Molecolare Phd in Neurobiologia
REGOLAZIONE DEL METABOLISMO GLUCIDICO
 REGOLAZIONE DEL METABOLISMO GLUCIDICO IL METABOLISMO DEL GLICOGENO E FINEMENTE REGOLATO: Quando è attiva la sua sintesi non è attiva la sua demolizione e viceversa I principali ormoni che controllano il
REGOLAZIONE DEL METABOLISMO GLUCIDICO IL METABOLISMO DEL GLICOGENO E FINEMENTE REGOLATO: Quando è attiva la sua sintesi non è attiva la sua demolizione e viceversa I principali ormoni che controllano il
1 - DEFINIZIONE DELLA SINDROME METABOLICA
 1 - DEFINIZIONE DELLA SINDROME METABOLICA Secondo il National Cholesterol Education Almeno tre dei seguenti criteri: Circonferenza della vita > di cm 102 negli uomini e > 88 cm nelle donne Trigliceridemia
1 - DEFINIZIONE DELLA SINDROME METABOLICA Secondo il National Cholesterol Education Almeno tre dei seguenti criteri: Circonferenza della vita > di cm 102 negli uomini e > 88 cm nelle donne Trigliceridemia
Il trasporto del glucosio
 Il trasporto del glucosio Il glucosio non può diffondere direttamente nelle cellule Esso entra nelle cellule mediante due meccanismi di trasporto: a) diffusione facilitata Na + indipendente b) co-trasporto
Il trasporto del glucosio Il glucosio non può diffondere direttamente nelle cellule Esso entra nelle cellule mediante due meccanismi di trasporto: a) diffusione facilitata Na + indipendente b) co-trasporto
INTRODUZIONE. La regolazione di sistemi complessi quali il metabolismo energetico, la funzione
 INTRODUZIONE La regolazione di sistemi complessi quali il metabolismo energetico, la funzione riproduttiva ed il comportamento alimentare è il risultato della trasmissione di molteplici vie di segnale,
INTRODUZIONE La regolazione di sistemi complessi quali il metabolismo energetico, la funzione riproduttiva ed il comportamento alimentare è il risultato della trasmissione di molteplici vie di segnale,
Nuove acquisizioni nella terapia del diabete mellito di tipo 2
 Nuove acquisizioni nella terapia del diabete mellito di tipo 2 Susanna Morano, Anna Carnovale Dipartimento di Medicina Sperimentale, Endocrinologia, Sapienza Università di Roma Il diabete mellito di tipo
Nuove acquisizioni nella terapia del diabete mellito di tipo 2 Susanna Morano, Anna Carnovale Dipartimento di Medicina Sperimentale, Endocrinologia, Sapienza Università di Roma Il diabete mellito di tipo
Sistema Endocrino 1. Principi generali. Fisiologia Generale e dell Esercizio Prof. Carlo Capelli Facoltà di Scienze Motorie, Università di Verona
 Sistema Endocrino 1. Principi generali Fisiologia Generale e dell Esercizio Prof. Carlo Capelli Facoltà di Scienze Motorie, Università di Verona Obiettivi Principi generali di fisiologia endocrina Meccanismi
Sistema Endocrino 1. Principi generali Fisiologia Generale e dell Esercizio Prof. Carlo Capelli Facoltà di Scienze Motorie, Università di Verona Obiettivi Principi generali di fisiologia endocrina Meccanismi
TESSUTO ADIPOSO. Caldarera Lehninger, cap.21
 TESSUTO ADIPOSO E' costituito dall'insieme di numerose cellule, chiamate ADIPOCITI, deputate alla sintesi dei trigliceridi ed al loro rilascio sotto forma di glicerolo + acidi grassi. 1. Funzione meccanica:
TESSUTO ADIPOSO E' costituito dall'insieme di numerose cellule, chiamate ADIPOCITI, deputate alla sintesi dei trigliceridi ed al loro rilascio sotto forma di glicerolo + acidi grassi. 1. Funzione meccanica:
Gli organismi multicellulari si devono adattare ad un ambiente esterno che cambia continuamente. A tale scopo operano due sistemi, il sistema nervoso
 Gli organismi multicellulari si devono adattare ad un ambiente esterno che cambia continuamente. A tale scopo operano due sistemi, il sistema nervoso ed il sistema endocrino. Il sistema nervoso gestisce
Gli organismi multicellulari si devono adattare ad un ambiente esterno che cambia continuamente. A tale scopo operano due sistemi, il sistema nervoso ed il sistema endocrino. Il sistema nervoso gestisce
Effetti dell esercizio fisico sulla composizione corporea in pazienti affetti da patologie complesse
 Misure antropometriche come predittori di patologie? Effetti dell esercizio fisico sulla composizione corporea in pazienti affetti da patologie complesse E noto che l inattività fisica è la prima causa
Misure antropometriche come predittori di patologie? Effetti dell esercizio fisico sulla composizione corporea in pazienti affetti da patologie complesse E noto che l inattività fisica è la prima causa
Sostenibilità per i nuovi farmaci e nuove tecnologie per la cura del diabete
 Sostenibilità per i nuovi farmaci e nuove tecnologie per la cura del diabete Direzione Generale per la Tutela della Salute ed il Coordinamento del Sistema Sanitario Regionale U.O.D. 06 Politica del Farmaco
Sostenibilità per i nuovi farmaci e nuove tecnologie per la cura del diabete Direzione Generale per la Tutela della Salute ed il Coordinamento del Sistema Sanitario Regionale U.O.D. 06 Politica del Farmaco
La Nutrizione Artificiale dall Ospedale al Domicilio
 La Nutrizione Artificiale dall Ospedale al Domicilio Cagliari 25-26 Marzo 2009 Caesar s Hotel 1 LA NUTRIZIONE ARTIFICIALE NEL PAZIENTE IPERCATABOLICO Dr.ssa Giuseppina Loria Servizio Anestesia e Rianimazione
La Nutrizione Artificiale dall Ospedale al Domicilio Cagliari 25-26 Marzo 2009 Caesar s Hotel 1 LA NUTRIZIONE ARTIFICIALE NEL PAZIENTE IPERCATABOLICO Dr.ssa Giuseppina Loria Servizio Anestesia e Rianimazione
DIABETE MELLITO. glicosuria - poliuria - polidipsia
 DIABETE MELLITO Alterazione cronica del metabolismo di carboidrati, proteine e lipidi caratterizzata da iperglicemia per alterata utilizzazione del glucosio dipendente da una secrezione ridotta o alterata
DIABETE MELLITO Alterazione cronica del metabolismo di carboidrati, proteine e lipidi caratterizzata da iperglicemia per alterata utilizzazione del glucosio dipendente da una secrezione ridotta o alterata
Clinica Medica AMBULATORIO SINDROME METABOLICA
 Clinica Medica AMBULATORIO SINDROME METABOLICA Che cos è la Sindrome Metabolica La Sindrome Metabolica è una combinazione di alterazioni metaboliche che determina un incremento del rischio cardio-vascolare.
Clinica Medica AMBULATORIO SINDROME METABOLICA Che cos è la Sindrome Metabolica La Sindrome Metabolica è una combinazione di alterazioni metaboliche che determina un incremento del rischio cardio-vascolare.
Integrazione del metabolismo
 Integrazione del metabolismo Gli effetti metabolici dell insulina e del glucagone Aspetti generali: il fegato, il tessuto adiposo, il muscolo e l encefalo sono i quattro tessuti che svolgono un ruolo dominante
Integrazione del metabolismo Gli effetti metabolici dell insulina e del glucagone Aspetti generali: il fegato, il tessuto adiposo, il muscolo e l encefalo sono i quattro tessuti che svolgono un ruolo dominante
Osteoporosi Post Menopausale. Ruolo degli estrogeni ed attuali orientamenti di condotta clinica sul loro
 Osteoporosi Post Menopausale Ruolo degli estrogeni ed attuali orientamenti di condotta clinica sul loro utilizzo. OSTEOPOROSI: DEFINIZIONE Affezione caratterizzata da riduzione della massa ossea E alterazione
Osteoporosi Post Menopausale Ruolo degli estrogeni ed attuali orientamenti di condotta clinica sul loro utilizzo. OSTEOPOROSI: DEFINIZIONE Affezione caratterizzata da riduzione della massa ossea E alterazione
Insulina. Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo
 Insulina Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo Cellula beta del pancreas Glut-2 Preproinsulina Glucosio Sintesi Proinsulina Aminoacidi ed ormoni G.I. Glut-2 Insulina Calcio
Insulina Glucagone Adrenalina e noradrenalina Cortisolo Ormone somatotropo Cellula beta del pancreas Glut-2 Preproinsulina Glucosio Sintesi Proinsulina Aminoacidi ed ormoni G.I. Glut-2 Insulina Calcio
I LIPIDI. Circa il 95% dei lipidi introdotti con la dieta è rappresentato da trigliceridi
 Metabolismo Lipidi I LIPIDI Circa il 95% dei lipidi introdotti con la dieta è rappresentato da trigliceridi In media il 40% o anche più dell energia richiesta giornalmente dall uomo nei paesi industrializzati
Metabolismo Lipidi I LIPIDI Circa il 95% dei lipidi introdotti con la dieta è rappresentato da trigliceridi In media il 40% o anche più dell energia richiesta giornalmente dall uomo nei paesi industrializzati
UNIVERSITÀ DEGLI STUDI DI PERUGIA FACOLTÀ DI FARMACIA CORSO DI LAUREA SPECIALISTICA IN FARMACIA DIPARTIMENTO DI MEDICINA CLINICA E SPERIMENTALE
 UNIVERSITÀ DEGLI STUDI DI PERUGIA FACOLTÀ DI FARMACIA CORSO DI LAUREA SPECIALISTICA IN FARMACIA DIPARTIMENTO DI MEDICINA CLINICA E SPERIMENTALE Sezione di FISIOPATOLOGIA TESI DI LAUREA Diabete: frutto
UNIVERSITÀ DEGLI STUDI DI PERUGIA FACOLTÀ DI FARMACIA CORSO DI LAUREA SPECIALISTICA IN FARMACIA DIPARTIMENTO DI MEDICINA CLINICA E SPERIMENTALE Sezione di FISIOPATOLOGIA TESI DI LAUREA Diabete: frutto
RIMONABANT: UN ANTAGONISTA CB1 PER IL TRATTAMENTO DELL OBESITA
 RIMONABANT: UN ANTAGONISTA CB1 PER IL TRATTAMENTO DELL OBESITA SISTEMA DEGLI ENDOCANNABINOIDI SISTEMA DEGLI ENDOCANNABINOIDI Nel SNC gli endocannabinoidi sono sintetizzati durante i momenti di intensa
RIMONABANT: UN ANTAGONISTA CB1 PER IL TRATTAMENTO DELL OBESITA SISTEMA DEGLI ENDOCANNABINOIDI SISTEMA DEGLI ENDOCANNABINOIDI Nel SNC gli endocannabinoidi sono sintetizzati durante i momenti di intensa
UNIVERSITA DEGLI STUDI DI NAPOLI FEDERICO II FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN DIETISTICA
 UNIVERSITA DEGLI STUDI DI NAPOLI FEDERICO II FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN DIETISTICA TESI INTERVENTI SULLO STILE DI VITA E PREVENZIONE DELLE MALATTIE CARDIOVASCOLARI RELATORE CANDIDATO
UNIVERSITA DEGLI STUDI DI NAPOLI FEDERICO II FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN DIETISTICA TESI INTERVENTI SULLO STILE DI VITA E PREVENZIONE DELLE MALATTIE CARDIOVASCOLARI RELATORE CANDIDATO
LEZIONE 30: SISTEMA DIGERENTE
 LEZIONE 30: SISTEMA DIGERENTE 1 ORGANO SECREZIONI FUNZIONI Bocca, faringe Masticazione, inizio riflesso deglutizione Ghiandole salivari Sali e acqua Muco Amilasi Lubrificare il cibo Lubrificare Digerire
LEZIONE 30: SISTEMA DIGERENTE 1 ORGANO SECREZIONI FUNZIONI Bocca, faringe Masticazione, inizio riflesso deglutizione Ghiandole salivari Sali e acqua Muco Amilasi Lubrificare il cibo Lubrificare Digerire
