Nessun Conflitto di Interessi
|
|
|
- Taddeo Pisani
- 5 anni fa
- Visualizzazioni
Transcript
1 Prof. Vincenzo Triggiani Dipartimento Interdisciplinare di Medicina Sezione di Medicina Interna, Geriatria, Endocrinologia e Malattie Rare Università degli Studi di Bari A. Moro Nessun Conflitto di Interessi
2 9 Congresso Congiunto AME-ANIED 8 novembre 2014 PDTA del paziente tireopatico sottoposto a terapia radiometabolica Linee guida indicative per il trattamento radiometabolico della tiroide Prof. Vincenzo Triggiani Dipartimento Interdisciplinare di Medicina Sezione di Medicina Interna, Geriatria, Endocrinologia e Malattie Rare Università degli Studi di Bari A. Moro
3 Indice della Presentazione Terapia Radiometabolica con 131 I Cos è Quando: Indicazioni nel campo delle tireopatie Da Chi, Dove e Come viene praticata Quali possibili Effetti Collaterali e Rischi Quali Controindicazioni Cosa dicono le Linee Guida Casi Clinici Take Home Messages
4 Cos è la Terapia Radiometabolica Scopi: distruggere il tessuto tiroideo Lo 131I viene: 1) captato attivamente dalle cellule follicolari della tiroide come lo iodio stabile 2) emette radiazioni gamma (importanti per l acquisizione dell immagine scintigrafica) e beta (cui è dovuto in massima parte l effetto terapeutico Nelle prime fasi lo 131I causa necrosi cellulare con successiva reazione infiammatoria, distruzione dei follicoli e dismissione in circolo di ormoni tiroidei, cui consegue fibrosi, dopo un intervallo di tempo variabile dal trattamento
5
6 Quando Indicazioni nel campo delle tireopatie a) Ipertiroidismo da Graves, adenoma tossico e GMNT b) Gozzo multinodulare eutiroideo c) DTC: Trattamento del residuo tiroideo dopo tiroidectomia totale, di piccole metastasi linfonodali iodocaptanti e di metastasi a distanza microscopiche (es. miliari polmonari) o comunque dopo chirurgia delle metastasi
7 Da Chi, Dove e Come viene praticata L esercizio specialistico della Medicina Nucleare viene consentito esclusivamente al medico laureato in medicina e chirurgia, abilitato all esercizio professionale e in possesso dello specifico diploma di specializzazione in medicina nucleare (D. L.vo 187/00) il medico specialista ha la responsabilità clinica diretta del trattamento (inteso come esposizione medica), lo effettua su richiesta motivata del prescrivente e sceglie la metodologia più idonea, valutando anche la possibilità di utilizzare tecniche sostitutive non basate su radiazioni ionizzanti
8 Dove Il trattamento con radioiodio per ipertiroidismo può essere eseguito in regime ambulatoriale purché l attività somministrata non superi 600 MBq e ciò non comporti il superamento dei limiti e dei vincoli di dose, rispettivamente, per la popolazione e per familiari e conoscenti In caso di superamento del valore di 600 MBq (DTC) o nel caso in cui non sia possibile assicurare il rispetto delle istruzioni o il rispetto delle norme relative allo smaltimento dei rifiuti radioattivi, la terapia deve essere effettuata in regime di ricovero protetto con sistema di smaltimento dei rifiuti radioattivi
9 Come : Radiofarmaco e Modalità di somministrazione Radiofarmaco: 131 I nella forma di ioduro di sodio. Può essere somministrato: - per os (soluzione liquida o capsule pre-tarate) - per via endovenosa nei rari casi di pazienti non collaboranti (preparazione iniettabile) Prima del trattamento: preparazione (dieta, farmaci) Durante e dopo il trattamento: rispetto norme radioprotezione (eventuale ricovero protetto, evitare contaminazione, smaltimento rifiuti, contatti, ) Eventuali terapie mediche. Follow up
10
11 Cosa fa il medico nucleare 1) verifica l appropriatezza del trattamento prescritto: la somministrazione di iodio-131 deve essere giustificata (omessa se non giustificata) e ottimizzata (contenuta nell ambito del minimo ragionevole in relazione al contesto clinico: effetti e rischi sono connessi all attività somministrata) 2) rivaluta anamnesi ed indagini diagnostiche già eseguite 3) esclude una gravidanza: ß-hCG (donne in età fertile) 4) programma sospensione di eventuali trattamenti interferenti (+ dieta a bci) 5) determina l attività da somministrare in relazione a patologia, paziente e relativo rapporto costo/beneficio 6) informa il paziente su vantaggi e rischi del trattamento, norme di comportamento ai fini radio-protezionistici 7) somministra il consenso informato 8) somministra la terapia radiometabolica 9) prescrive adeguate norme comportamentali (i.e. idratazione) ed eventuali terapie (diuretici, lassativi, FANS, steroidi) per limitare l irradiazione di organi non-target e per trattare eventuali EC del trattamento radiometabolico
12 Cosa fa l Endocrinologo Prescrive la terapia radiometabolica nei casi in cui non vi siano controindicazioni e sussista l indicazione, in relazione alle Linee Guida basate sulle evidenze, tenendo conto delle caratteristiche del paziente, della storia e della fase attuale della sua malattia, dei desideri del paziente, del rapporto costi/ benefici, in relazione ai possibili rischi a breve e a lungo termine e ai benefici attesi Stretta collaborazione tra medico proponente e lo specialista in medicina nucleare, entrambi a norma di legge responsabili del trattamento, seppure con diverse attribuzioni di responsabilità
13 EC Radioiodio nelle malattie tiroidee benigne Tumefazione al collo in pazienti con gozzo voluminoso Disturbi salivari in genere modesti e transitori Transitorio peggioramento dell ipertiroidismo, soprattutto in pazienti non ben compensati prima del trattamento Ipotiroidismo: principale effetto collaterale del trattamento; può essere anche l obiettivo del trattamento stesso. Frequenza variabile, tende ad aumentare nel tempo ed è maggiore nel morbo di Graves rispetto al gozzo tossico; raro nel nodulo unico iperfunzionante. Oftalmopatia: in pazienti con malattia di Graves, il trattamento con radioiodio aumenta il rischio di insorgenza o peggioramento dell oftalmopatia (indicata una profilassi steroidea in caso di oftalmopatia clinicamente attiva al momento della somministrazione del radioiodio)
14 EC Radioiodio nel DTC precoci intermedi Gastrointestinali (30%): nausea, vomito, epigastralgia Ghiandole salivari (30%): dolore, tumefazione, sapore sgradevole in bocca, bocca secca Tiroidite attinica (10-20%): dolore e tumefazione, piu frequente in presenza di grossi residui tiroidei Scialoadenite (30%): soprattutto ad interessamento parotideo bilaterale, dose-dipendente. Transitoria perdita del gusto (20-30%). Alopecia (20%): episodi transitori, probabilmente non correlati all irradiazione, ma allo squilibrio ormonale tiroideo. Depressione midollare (60%): lieve leucopenia dose-dipendente. Secchezza nasale (10%). Polmonite attinica (rara): in caso di diffusa metastatizzazione polmonare. Ipospermia transitoria (rara). tardivi Scialoadenite cronica (10-20%) e xerostomia (4%): piu frequente in caso di trattamenti multipli. Congiuntivite cronica o recidivante (20%). Fibrosi polmonare attinica (rara). Menopausa precoce (rara). Ipospermia cronica o azoospermia: rara con dose cumulativa < 14 GBq. Depressione midollare permanente (rara) Insorgenza di una seconda neoplasia (< 1%): leucemia e tumori solidi, più frequente con dose cumulativa > GBq
15 Quali sono le Controindicazioni? Controindicazioni assolute: Gravidanza e Allattamento E opportuno evitare il trattamento in età prepuberale, salvo casi selezionati Non controindicazioni in pazienti che abbiano presentato reazioni avverse durante l esecuzione di indagini radiologiche con mezzi di contrasto organo-iodati, perché, grazie alle elevate attività specifiche delle soluzioni orali di 131I, le quantità di iodio utilizzate per l ipertiroidismo sono circa volte inferiori alla razione alimentare giornaliera raccomandata
16 Terapia radiometabolica con 131 I nell ipertiroidismo: Graves Prima scelta del Morbo di Graves negli USA; il suo uso si è esteso anche in Europa Pazienti con allergia o scarsa compliance o EC al trattamento con antitiroidei (tionamidi) Recidiva dell ipertiroidismo dopo un ciclo di trattamento con antitiroidei (circa 70 % dei casi) in alternativa alla tiroidectomia Pazienti con comorbilità che aumentano in modo significativo il rischio chirurgico o che rifiutano il trattamento chirurgico Nei bambini tra 5 e 10 anni, in caso di reazione allergica o di effetti collaterali importanti alla terapia medica, o di mancata remissione dopo adeguato periodo di terapia medica, si deve considerare il trattamento definitivo, chirurgico o radiometabolico (con cautela)
17 Terapia radiometabolica con 131 I nell ipertiroidismo: Graves Può essere indicata nelle donne che non desiderano una gravidanza a breve (da iniziare almeno 4-6 mesi dopo la terapia e in presenza di normofunzione tiroidea), rispetto alla terapia chirurgica o alla terapia medica Se la donna allatta, deve essere effettuata almeno dopo 6 settimane dal termine dell allattamento, per evitare che la radioattività si concentri a lungo nel tessuto mammario Per gli uomini il concepimento deve essere posticipato a 3-4 mesi dal trattamento per permettere il turnover della produzione spermatica
18
19 2011 Terapia radiometabolica con 131 I nell ipertiroidismo: Graves con oftalmopatia
20 Terapia radiometabolica con 131 I nell ipertiroidismo: GMNT e AT Da considerare in caso di gozzo di piccole dimensioni, in assenza di sintomi da compressione dell asse esofago-tracheale, captazione di RAI sufficiente per la terapia (captazione con inibizione restante parenchima), dopo avere escluso la presenza di patologia tumorale tiroidea, in particolare in caso di: -Anziani -Gravi comorbilità -Precedenti interventi chirurgici nella regione del collo Nell 80-85% dei pazienti sufficiente un unica somministrazione terapeutica
21
22 Terapia radiometabolica con 131 I nell ipertiroidismo La Terapia Radiometablica deve essere preceduta da terapia con tionamidi (+/- beta bloccanti), in particolare in presenza di: grave ipertiroidismo Anziani comorbilità quali patologie CV, insufficienza renale, diabete mellito non compensato, patologie cerebrovascolari, patologie polmonari
23 Terapia radiometabolica con 131 I: GMN eutiroideo GMN normofunzionante con fenomeni compressivi in caso di rischio operatorio elevato (anziani, gravi comorbilità) o rifiuto della chirurgia Il pre-trattamento con rhtsh permette di somministrare attività minori di 131 I, inducendo una maggiore captazione del radioalogeno, e di ottenere una più significativa riduzione volumetrica del gozzo (35-48%) Dopo il trattamento il paziente va monitorato per il rischio sia di accentuazione transitoria dei sintomi da compressione (insufficienza respiratoria), sia di ipertiroidismo transitorio; rara la fibrillazione atriale
24 Condizioni in cui il radioiodio non è indicato Gozzo tossico voluminoso: difficilmente guarisce dopo una singola dose di 131I (indicazione chirurgica) Tireotossicosi senza ipertiroidismo (t. medicamentosa e factizia, fase di tireotossicosi della t. subacuta). Ipertiroidismo con bassa captazione (amiodarone o I) Fase di ipertiroidismo subclinico della tiroidite autoimmune (tireotossicosi da distruzione follicolare senza iperfunzione tiroidea, o ipertiroidismo transitorio e seguito da ipotiroidismo Nel Basedow in presenza di noduli dominanti, non funzionanti, con sospetto di malignità all esame citologico (indicazione chirurgica)
25 DTC: trattamento ablativo con radioiodio (131I) Distruzione del tessuto tiroideo residuo dopo intervento di tiroidectomia totale Scopi del trattamento: a) distruggere eventuali microfocolai neoplastici presenti nel tessuto tiroideo residuo, riducendo la possibilità di recidive e la mortalità tumore-specifica (b) eseguire una scintigrafia total body (STB) con 131I post dose ad elevata sensibilità diagnostica (c) facilitare il successivo follow-up aumentando l accuratezza diagnostica del dosaggio della Tg e della 131I STB
26 DTC: trattamento ablativo con radioiodio (131I) Carcinomi differenziati della tiroide (DTC) la radio ablazione post-tiroidectomia riduce in modo significato la recidiva nei DTC ad elevato rischio per le neoplasie a basso rischio non disponiamo di studi randomizzati e prospettici che supportino in modo definitivo un impatto positivo della terapia sulla prognosi le linee guida suggeriscono un atteggiamento selettivo in merito al trattamento, fondato sulla stratificazione del rischio e sul principio di limitare l esposizione alle radiazioni ionizzanti
27 Cosa dicono le Linee Guida ATA 2009
28 Indicazioni e stratificazione del rischio di persistenza o recidiva 1) Basso rischio: Carcinomi papillari monofocali, senza metastasi linfonodali o a distanza, di dimensioni pari o inferiori a 1 cm (pt1an0m0): la prognosi dopo intervento chirurgico è cosi favorevole che ulteriori trattamenti non possono migliorarla significativamente. Il trattamento ablativo con 131I di routine non è indicato Non sono, al momento, disponibili informazioni conclusive circa il comportamento nel tempo delle lesioni con diametro fra 1 e 2 cm 2) Medio-alto rischio: tutti i CTD con stadiazione superiore al pt1an0m0, i carcinomi follicolari, le varianti aggressive del carcinoma papillare e le neoplasie scarsamente differenziate in tutti gli stadi. In questi pazienti i vantaggi del trattamento sono dimostrati ed è indicato il trattamento ablativo
29 Cosa dicono le Linee Guida ATA 2009 Le Linee Guida ATA (2009) raccomandano la terapia ablativa per tutti i Pz con DTC con metastasi a distanza note, DTC ampiamente invasivi a prescindere dalle dimensioni della lesione primitiva, DTC > 4 cm, anche in assenza di altri fattori di rischio la raccomandazione viene data in modo selettivo per i DTC intratiroidei di 1-4 cm, in presenza di N1, o di altri fattori di rischio, qualora la combinazione di età, dimensioni del tumore, N, istotipo, invasione vascolare, facciano rientrare il paziente nella fascia di rischio intermedio o elevato di recidiva o di decesso La T-RAI non viene raccomandata per i pazienti con tumore < 1 cm, intratiroideo, anche se multifocale, senza altri elementi di rischio
30
31 Terapia Radioablativa raccomandata T3 Estensione macroscopica extratiroidea Metastasi a distanza T3>4cm Istotipi aggressivi (a cellule alte, colonnari, insulari, varianti solide, scarsamente differenziati) Invasione vascolare intratiroidea Ca. follicolari e a cellule di Hurthle ATA GL Cooper 2009
32 Terapia Radiometabolica in casi selezionati Minima estensione extratiroidea T1 (1-2 cm) (intratiroidei) T2 (>2-4 cm) (intratiroidei) Metastasi linfonodali Ca. Follicolari minimamente invasivi in presenza di fattori di rischio clinico-patologici che espongano ad un rischio intermedio-alto di recidiva o di morte
33 Terapia Radioablativa non raccomandata Tumore<1cm Unifocale Intratiroideo Assenza di metastasi linfonodali o a distanza Assenza di altri fattori di rischio Microcarcinoma papillare multifocale con somma del diametro dei foci<1cm
34 Cosa dicono le Linee Guida Consensus ETA (2006) indicazione assoluta alla T. Radiometabolica in presenza di M1, di resezione incompleta del DTC o di resezione completa ma neoplasia con alto rischio di recidiva (T3 o T4, o N1) non indicato il trattamento nei Pz a rischio molto basso (resezione completa, istologia favorevole, DTC monofocale 1 cm, N0, M0, intratiroideo) non raggiunge consenso unanime per i Pz che non rientrano in queste due categorie
35 Sospensione LT4 o rhtsh Per eseguire la terapia radiometabolica sono necessari elevati livelli di TSH (2 modalità): a) Sospendendo la terapia con LT4 per 4-6 settimane prima della terapia aumenta il TSH endogeno b) Somministrando TSH umano ricombinante (esogeno): si evita ipotiroidismo e stimolo prolungato del TSH su cellule tumorali. Costoso Le due modalità sono risultate parimenti efficaci per la preparazione del paziente a basso rischio alla terapia ablativa Pacini JCEM Schlumberger NEJM 2012
36 mci per ablazione residuo pz a basso rischio mci per pz a basso rischio, <45 aa, tumore<2cm, intratiroideo 150 mci per malattia residua in loggia tiroidea o in linfonodi loco-regionali, istotipi aggressivi mci in presenza di metastasi polmonari e ossee La STB post-dose viene eseguita dopo 2-8 gg
37
38 metastasi polmonari e cervicali di carcinoma tiroideo
39 Hot nodule
40 Triggiani et al, EMIDDT 2013
41 Triggiani et al, Thyroid 2011
42 Triggiani et al, Thyroid 2012
43 Triggiani et al, Thyroid 2012
44 Take Home Messages 1 1) Prima di prescrivere un trattamento con 131I stabilire se vi è indicazione assoluta o se vi sono altre possibilità terapeutiche e, nel secondo caso, valutarne attentamente il rapporto costo-beneficio, in relazione a patologia del paziente, età ed eventuali comorbilità (stretta coll. con m. nucleare) 2) Indicazioni sono rappresentate da a) Ipertiroidismo da Graves, adenoma tossico e GMNT b) Gozzo multinodulare eutiroideo c) DTC: Trattamento del residuo tiroideo dopo tiroidectomia totale, di piccole metastasi linfonodali iodocaptanti e di metastasi a distanza microscopiche (es. miliari polmonari) o comunque dopo chirurgia delle metastasi
45 Take Home Messages 2 3) Non indicazione al trattamento radiometabolico: Ipertiroidismo da Gozzo tossico di grosse dimensioni, Tireotossicosi senza ipertiroidismo, Ipertiroidismo con bassa captazione, Fase di ipertiroidismo subclinico della tiroidite autoimmune, o in presenza di noduli dominanti, non funzionanti, con sospetto di malignità all esame citologico Carcinomi papillari monofocali, senza metastasi linfonodali o a distanza, di dimensioni pari o inferiori a 1 cm (pt1an0m0) 4) Controindicazioni: gravidanza e allattamento
46
Ablazione con 131-I: quando e come?
 Ablazione con 131-I: quando e come? Dott.ssa Erica Solaroli U.O. di Endocrinologia Ospedale Maggiore-Bellaria Revisione sistematica e meta-analisi. Efficacia della ablazione con I131 nel carcinoma differenziato
Ablazione con 131-I: quando e come? Dott.ssa Erica Solaroli U.O. di Endocrinologia Ospedale Maggiore-Bellaria Revisione sistematica e meta-analisi. Efficacia della ablazione con I131 nel carcinoma differenziato
Il percorso del paziente con carcinoma differenziato della tiroide nella provincia di Ferrara LA TERAPIA RADIOMETABOLICA
 Il percorso del paziente con carcinoma differenziato della tiroide nella provincia di Ferrara LA TERAPIA RADIOMETABOLICA Stefano Panareo U.O.C. Medicina Nucleare e Terapia Radiometabolica Azienda Ospedaliero-Universitaria
Il percorso del paziente con carcinoma differenziato della tiroide nella provincia di Ferrara LA TERAPIA RADIOMETABOLICA Stefano Panareo U.O.C. Medicina Nucleare e Terapia Radiometabolica Azienda Ospedaliero-Universitaria
Medicina Nucleare sistematica: Terapia Radiometabolica
 UNIVERSITÀ DEGLI STUDI DI FERRARA Corso di Laurea Magistrale in Medicina e Chirurgia Corso Integrato di Diagnostica per Immagini e Radioprotezione (A.A. 2016-17) Diagnostica per Immagini e Radioterapia
UNIVERSITÀ DEGLI STUDI DI FERRARA Corso di Laurea Magistrale in Medicina e Chirurgia Corso Integrato di Diagnostica per Immagini e Radioprotezione (A.A. 2016-17) Diagnostica per Immagini e Radioterapia
CHIRURGIA VS RADIOIODIO NELLA TERAPIA DEFINITIVA DEL MORBO DI GRAVES. Take home messages. Marco Chianelli, MD, PhD
 CHIRURGIA VS RADIOIODIO NELLA TERAPIA DEFINITIVA DEL MORBO DI GRAVES Take home messages Marco Chianelli, MD, PhD UOC Endocrinologia Ospedale Regina Apostolorum Albano, Roma terapia definitiva del morbo
CHIRURGIA VS RADIOIODIO NELLA TERAPIA DEFINITIVA DEL MORBO DI GRAVES Take home messages Marco Chianelli, MD, PhD UOC Endocrinologia Ospedale Regina Apostolorum Albano, Roma terapia definitiva del morbo
Trattamento Radiometabolico: terapia ablativa e monitoraggio
 Trattamento Radiometabolico: terapia ablativa e monitoraggio Stefano Panareo U.O.C. Medicina Nucleare Degenza Terapia Radiometabolica Azienda Ospedaliero-Universitaria di Ferrara www.ospfe.it s.panareo@ospfe.it
Trattamento Radiometabolico: terapia ablativa e monitoraggio Stefano Panareo U.O.C. Medicina Nucleare Degenza Terapia Radiometabolica Azienda Ospedaliero-Universitaria di Ferrara www.ospfe.it s.panareo@ospfe.it
Medicina Nucleare sistematica: Terapia Radiometabolica
 UNIVERSITÀ DEGLI STUDI DI FERRARA Corso di Laurea Magistrale in Medicina e Chirurgia Corso Integrato di Diagnostica per Immagini e Radioprotezione (A.A. 2015-16) Diagnostica per Immagini e Radioterapia
UNIVERSITÀ DEGLI STUDI DI FERRARA Corso di Laurea Magistrale in Medicina e Chirurgia Corso Integrato di Diagnostica per Immagini e Radioprotezione (A.A. 2015-16) Diagnostica per Immagini e Radioterapia
IL FOLLOW UP CLINICO DEL PAZIENTE CON CARCINOMA DIFFERENZIATO DELLA TIROIDE
 Società Medico Chirurgica Ferrara 26 maggio 2018 IL FOLLOW UP CLINICO DEL PAZIENTE CON CARCINOMA DIFFERENZIATO DELLA TIROIDE Roberta Rossi Sezione di Endocrinologia Azienda Ospedaliero-Universitaria di
Società Medico Chirurgica Ferrara 26 maggio 2018 IL FOLLOW UP CLINICO DEL PAZIENTE CON CARCINOMA DIFFERENZIATO DELLA TIROIDE Roberta Rossi Sezione di Endocrinologia Azienda Ospedaliero-Universitaria di
LE MALATTIE DELLA TIROIDE
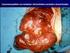 (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi aziendali Dott. Francesco Millo UO Chirurgia Generale ASL AL Tortona (primario Dott. P. Tava) Tortona, 28 Maggio 2011 Il trattamento chirurgico di tutti
(DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi aziendali Dott. Francesco Millo UO Chirurgia Generale ASL AL Tortona (primario Dott. P. Tava) Tortona, 28 Maggio 2011 Il trattamento chirurgico di tutti
vantaggi e limiti della tiroidectomia
 CHIRURGIA vs RADIOIODIO NELLA TERAPIA DEFINITIVA del MORBO DI GRAVES vantaggi e limiti della tiroidectomia Marco Boniardi T. Kocher M. Curie Sklodowska Nobel per la medicina nel 1909 per i risultati nella
CHIRURGIA vs RADIOIODIO NELLA TERAPIA DEFINITIVA del MORBO DI GRAVES vantaggi e limiti della tiroidectomia Marco Boniardi T. Kocher M. Curie Sklodowska Nobel per la medicina nel 1909 per i risultati nella
S.C. di Otorinolaringoiatria
 S.C. di Otorinolaringoiatria Direttore: F. Balzarini Otorinostudio.tortona@aslal.it Ospedale SS. Antonio e Margherita ASL AL Tortona LE MALATTIE DELLA TIROIDE (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi
S.C. di Otorinolaringoiatria Direttore: F. Balzarini Otorinostudio.tortona@aslal.it Ospedale SS. Antonio e Margherita ASL AL Tortona LE MALATTIE DELLA TIROIDE (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi
AME Day Desenzano del Garda 23 Maggio 2015 CHIRURGIA DEL CARCINOMA TIROIDEO TAKE HOME MESSAGES PATRIZIA DEL MONTE SSD ENDOCRINOLOGIA
 AME Day Desenzano del Garda 23 Maggio 2015 CHIRURGIA DEL CARCINOMA TIROIDEO TAKE HOME MESSAGES PATRIZIA DEL MONTE SSD ENDOCRINOLOGIA La Tiroidectomia totale è il trattamento standard del ca. tiroideo differenziato.
AME Day Desenzano del Garda 23 Maggio 2015 CHIRURGIA DEL CARCINOMA TIROIDEO TAKE HOME MESSAGES PATRIZIA DEL MONTE SSD ENDOCRINOLOGIA La Tiroidectomia totale è il trattamento standard del ca. tiroideo differenziato.
Patologia Nodulare Tiroidea: Diagnostica clinica laboratoristica e strumentale
 Patologia Nodulare Tiroidea: Diagnostica clinica laboratoristica e strumentale Gozzo Endemico - Prevalenza superiore al 5% in una popolazione di bambini - di età compresa tra i 6 e i 12 anni Gozzo Sporadico
Patologia Nodulare Tiroidea: Diagnostica clinica laboratoristica e strumentale Gozzo Endemico - Prevalenza superiore al 5% in una popolazione di bambini - di età compresa tra i 6 e i 12 anni Gozzo Sporadico
IL FOLLOW-UP DEL CARCINOMA DIFFERENZIATO DELLA TIROIDE SECONDO LE
 IL FOLLOW-UP DEL CARCINOMA DIFFERENZIATO DELLA TIROIDE SECONDO LE LINEE GUIDA ATA 2016 Maria Grazia Castagna Dipartimento di Medicina Interna, Scienze Endocrino-Metaboliche e Biochimica, Sezione di Endocrinologia
IL FOLLOW-UP DEL CARCINOMA DIFFERENZIATO DELLA TIROIDE SECONDO LE LINEE GUIDA ATA 2016 Maria Grazia Castagna Dipartimento di Medicina Interna, Scienze Endocrino-Metaboliche e Biochimica, Sezione di Endocrinologia
Le iperfunzioni tiroidee
 Università degli Studi di Modena e Reggio Emilia Dipartimento di Medicina, Endocrinologia e Metabolismo, Geriatria Servizio e Cattedra di Endocrinologia e Malattie del Metabolismo CORSO DI FORMAZIONE SPECIFICA
Università degli Studi di Modena e Reggio Emilia Dipartimento di Medicina, Endocrinologia e Metabolismo, Geriatria Servizio e Cattedra di Endocrinologia e Malattie del Metabolismo CORSO DI FORMAZIONE SPECIFICA
Domande relative alla specializzazione in: Medicina nucleare
 Domande relative alla specializzazione in: Medicina nucleare Domanda #1 (codice domanda: n.961) : Quale tra queste condizioni è controindicazione assoluta al trattamento radiometabolico del dolore da metastasi
Domande relative alla specializzazione in: Medicina nucleare Domanda #1 (codice domanda: n.961) : Quale tra queste condizioni è controindicazione assoluta al trattamento radiometabolico del dolore da metastasi
ABLAZIONE DEL RESIDUO TIROIDEO: CHI ABLARE? CHE ATTIVITA SOMMINISTRARE?
 ABLAZIONE DEL RESIDUO TIROIDEO: CHI ABLARE? CHE ATTIVITA SOMMINISTRARE? Elena Pomposelli SC Medicina Nucleare San Martino-IST, Genova Classificazione TNM 2010 T1 T2 Tumore di 2 cm o meno nella sua dimensione
ABLAZIONE DEL RESIDUO TIROIDEO: CHI ABLARE? CHE ATTIVITA SOMMINISTRARE? Elena Pomposelli SC Medicina Nucleare San Martino-IST, Genova Classificazione TNM 2010 T1 T2 Tumore di 2 cm o meno nella sua dimensione
RACCOMANDAZIONI PROCEDURALI ENDOCRINOLOGIA
 RACCOMANDAZIONI PROCEDURALI in ENDOCRINOLOGIA Autori: Luca Zagaria, Guido Rovera, Massimo Salvatori Revisori: Massimo Eugenio Dottorini, Maria Cristina Marzola Vrs. 01/2018 Nome Prestazione Premessa La
RACCOMANDAZIONI PROCEDURALI in ENDOCRINOLOGIA Autori: Luca Zagaria, Guido Rovera, Massimo Salvatori Revisori: Massimo Eugenio Dottorini, Maria Cristina Marzola Vrs. 01/2018 Nome Prestazione Premessa La
LE MALATTIE DELLA TIROIDE (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi aziendali. Radioterapia Metabolica. A. Muni
 LE MALATTIE DELLA TIROIDE (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi aziendali A cura del Gruppo tiroide ASLAL Coordinatore: Dr. S. Singarelli 2 edizione 14 maggio e 28 maggio Sede scienze infermieristiche
LE MALATTIE DELLA TIROIDE (DALLA DIAGNOSI ALLA TERAPIA) Focus sui percorsi aziendali A cura del Gruppo tiroide ASLAL Coordinatore: Dr. S. Singarelli 2 edizione 14 maggio e 28 maggio Sede scienze infermieristiche
APPROPRIATEZZA IN PATOLOGIA TIROIDEA: medici di medicina generale e specialisti a confronto.
 APPROPRIATEZZA IN PATOLOGIA TIROIDEA: medici di medicina generale e specialisti a confronto. Il parere del chirurgo ORL Dott. Roberto Bianchini Belluno 30 settembre-1 ottobre 2011 LA CHIRURGIA TIROIDEA
APPROPRIATEZZA IN PATOLOGIA TIROIDEA: medici di medicina generale e specialisti a confronto. Il parere del chirurgo ORL Dott. Roberto Bianchini Belluno 30 settembre-1 ottobre 2011 LA CHIRURGIA TIROIDEA
Microcarcinoma tiroideo: fattori prognostici e trattamento
 Up to date carcinoma della tiroide 2 ottobre2015 Monselice www.ulss.tv.it MICROCARCINOMA DELLA TIROIDE carcinoma di dimensioni inferiori o uguali a 1cm (Classificazione WHO 2004) Microcarcinoma incidentale:
Up to date carcinoma della tiroide 2 ottobre2015 Monselice www.ulss.tv.it MICROCARCINOMA DELLA TIROIDE carcinoma di dimensioni inferiori o uguali a 1cm (Classificazione WHO 2004) Microcarcinoma incidentale:
TIROIDE PARTE 2 GOZZO MULTINODULARE TOSSICO. TIREOSCINTIGRAFIA CON Tc 99m: MORBO DI GRAVES MALATTIA DI BASEDOW DIAGNOSI
 MALATTIA DI BASEDOW DIAGNOSI TIROIDE PARTE 2 Free T4 (N: 9-2 pmol/l) TSH (N:.26-4. mu/l) Ab anti TSH recettore ++ AbTPO, AbTg +/- IPERTIROIDISMO SUBCLINICO: Free T4 e free T3 N TSH TIREOSCINTIGRAFIA CON
MALATTIA DI BASEDOW DIAGNOSI TIROIDE PARTE 2 Free T4 (N: 9-2 pmol/l) TSH (N:.26-4. mu/l) Ab anti TSH recettore ++ AbTPO, AbTg +/- IPERTIROIDISMO SUBCLINICO: Free T4 e free T3 N TSH TIREOSCINTIGRAFIA CON
TRATTAMENTO RADIOMETABOLICO DELL IPERTIROIDISMO
 Medicina Nucleare SCHEDA INFORMATIVA RELATIVA A TRATTAMENTO RADIOMETABOLICO DELL IPERTIROIDISMO Gentile Signora, Egregio Signore, crediamo che un adeguata informazione rappresenti un elemento indispensabile
Medicina Nucleare SCHEDA INFORMATIVA RELATIVA A TRATTAMENTO RADIOMETABOLICO DELL IPERTIROIDISMO Gentile Signora, Egregio Signore, crediamo che un adeguata informazione rappresenti un elemento indispensabile
Follow-up del carcinoma tiroideo a rischio intermedio-alto
 Follow-up del carcinoma tiroideo a rischio intermedio-alto Minicorso 1 Identikit del paziente a rischio intermedio-alto C. Durante Tg ultrasensibile o stimolo con rhtsh? La sorveglianza loco-regionale
Follow-up del carcinoma tiroideo a rischio intermedio-alto Minicorso 1 Identikit del paziente a rischio intermedio-alto C. Durante Tg ultrasensibile o stimolo con rhtsh? La sorveglianza loco-regionale
Reggio Emilia 6 Maggio La patologia nodulare della tiroide Prof. Cesare Carani Dott.ssa Katia Cioni
 CORSO DI FORMAZIONE SPECIFICA IN MEDICINA GENERALE Reggio Emilia 6 Maggio 2009 La patologia nodulare della tiroide Prof. Cesare Carani Dott.ssa Katia Cioni Servizio e Cattedra di Endocrinologia NOCSAE
CORSO DI FORMAZIONE SPECIFICA IN MEDICINA GENERALE Reggio Emilia 6 Maggio 2009 La patologia nodulare della tiroide Prof. Cesare Carani Dott.ssa Katia Cioni Servizio e Cattedra di Endocrinologia NOCSAE
ALTERAZIONI IATROGENE DEL PARENCHIMA TIROIDEO: STUDIO RETROSPETTIVO E PROSPETTICO DI 468 PAZIENTI
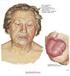 ALTERAZIONI IATROGENE DEL PARENCHIMA TIROIDEO: STUDIO RETROSPETTIVO E PROSPETTICO DI 468 PAZIENTI Massimino M, Gandola L, Mattavelli F, Seregni E, Spreafico F, Marchianò A e Collini P Esposizione incidentale
ALTERAZIONI IATROGENE DEL PARENCHIMA TIROIDEO: STUDIO RETROSPETTIVO E PROSPETTICO DI 468 PAZIENTI Massimino M, Gandola L, Mattavelli F, Seregni E, Spreafico F, Marchianò A e Collini P Esposizione incidentale
Il problema dei TKI nel carcinoma tiroideo Take home messages
 Il problema dei TKI nel carcinoma tiroideo Take home messages Nadia Cremonini U.O.S.D. Endocrinologia Ospedale Maggiore Azienda Usl di Bologna Perché utilizzare gli inibitori di tirosin-kinasi?! carcinoma
Il problema dei TKI nel carcinoma tiroideo Take home messages Nadia Cremonini U.O.S.D. Endocrinologia Ospedale Maggiore Azienda Usl di Bologna Perché utilizzare gli inibitori di tirosin-kinasi?! carcinoma
Dottor LOMUSCIO Giuseppe Responsabile di Struttura Semplice Dipartimentale UO Medicina Nucleare - Azienda Ospedaliera BUSTO ARSIZIO - Varese
 Dottor LOMUSCIO Giuseppe Responsabile di Struttura Semplice Dipartimentale UO Medicina Nucleare - Azienda Ospedaliera BUSTO ARSIZIO - Varese L adesione alle Linee Guida NON sarà assicurare al Paziente
Dottor LOMUSCIO Giuseppe Responsabile di Struttura Semplice Dipartimentale UO Medicina Nucleare - Azienda Ospedaliera BUSTO ARSIZIO - Varese L adesione alle Linee Guida NON sarà assicurare al Paziente
1.1 Le lesioni nodulari della tiroide. la prevalenza varia tra il 4% e il 7% (5% nelle donne ed 1% negli
 CAPITOLO 1. INTRODUZIONE 1.1 Le lesioni nodulari della tiroide Le tireopatie rappresentano le affezioni endocrine più frequenti. In particolare, i noduli tiroidei sono un riscontro molto comune nella pratica
CAPITOLO 1. INTRODUZIONE 1.1 Le lesioni nodulari della tiroide Le tireopatie rappresentano le affezioni endocrine più frequenti. In particolare, i noduli tiroidei sono un riscontro molto comune nella pratica
Imaging perioperatorio e chirurgia radioguidata di recidiva locoregionale di carcinoma differenziato della tiroide (G. Manca) Caso Clinico 2
 Imaging perioperatorio e chirurgia radioguidata di recidiva locoregionale di carcinoma differenziato della tiroide (G. Manca) Caso Clinico 2 Paziente di sesso femminile, 28 anni Agosto 2008: riscontro
Imaging perioperatorio e chirurgia radioguidata di recidiva locoregionale di carcinoma differenziato della tiroide (G. Manca) Caso Clinico 2 Paziente di sesso femminile, 28 anni Agosto 2008: riscontro
Carcinoma differenziato tiroideo: aspetti diagnostici e terapeutici. Follow-up del carcinoma tiroideo
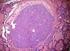 Carcinoma differenziato tiroideo: aspetti diagnostici e terapeutici Follow-up del carcinoma tiroideo Differenziati Tumori Tiroidei Papillifero ( 80-90% ) puro variante follicolare variante sclerosante
Carcinoma differenziato tiroideo: aspetti diagnostici e terapeutici Follow-up del carcinoma tiroideo Differenziati Tumori Tiroidei Papillifero ( 80-90% ) puro variante follicolare variante sclerosante
ame flash nr. 14/3 - novembre 2016
 nr. 14/3 - LINEE GUIDA AACE-ACE-AME PER DIAGNOSI E GESTIONE CLINICA DEI NODULI TIROIDEI. AGGIORNAMENTO 2016 Responsabile Editoriale Renato Cozzi 7. GESTIONE CLINICA E TERAPIA 7.1. Noduli non diagnostici
nr. 14/3 - LINEE GUIDA AACE-ACE-AME PER DIAGNOSI E GESTIONE CLINICA DEI NODULI TIROIDEI. AGGIORNAMENTO 2016 Responsabile Editoriale Renato Cozzi 7. GESTIONE CLINICA E TERAPIA 7.1. Noduli non diagnostici
Tiroide: Diagnostica
 Tiroide: Diagnostica In vitro: dosaggio TRH, TSH, FT3, TT3, FT4, TT4, Ab-anti-TMS, Ab-anti-PO, Abanti-Tg,Tg, CT. In vivo: Scintigrafia tiroidea, Captazione tiroidea del Radio-iodio SCINTIGRAFIA DELLA TIROIDE
Tiroide: Diagnostica In vitro: dosaggio TRH, TSH, FT3, TT3, FT4, TT4, Ab-anti-TMS, Ab-anti-PO, Abanti-Tg,Tg, CT. In vivo: Scintigrafia tiroidea, Captazione tiroidea del Radio-iodio SCINTIGRAFIA DELLA TIROIDE
MODELLO INTEGRATO ENDOCRINOPATIE CRONICHE (MIEC): MODELLO SPERIMENTALE
 Workshop AME onlus La CRONICITA in ENDOCRINOLOGIA: DIMENSIONI e TREND ASSISTENZIALI Daniela Agrimi MODELLO INTEGRATO ENDOCRINOPATIE CRONICHE (MIEC): MODELLO SPERIMENTALE Modello integrato EC Il MIEC è
Workshop AME onlus La CRONICITA in ENDOCRINOLOGIA: DIMENSIONI e TREND ASSISTENZIALI Daniela Agrimi MODELLO INTEGRATO ENDOCRINOPATIE CRONICHE (MIEC): MODELLO SPERIMENTALE Modello integrato EC Il MIEC è
Trattamento della tireotossicosi pre - e subclinica nell anziano: il posto della terapia radiometabolica
 Trattamento della tireotossicosi pre - e subclinica nell anziano: il posto della terapia radiometabolica Rosaria Maddalena Ruggeri 1, Francesco Trimarchi 2, Alfredo Campennì 3 1 Dipartimento di Medicina
Trattamento della tireotossicosi pre - e subclinica nell anziano: il posto della terapia radiometabolica Rosaria Maddalena Ruggeri 1, Francesco Trimarchi 2, Alfredo Campennì 3 1 Dipartimento di Medicina
LE NEOPLASIE DIFFERENZIATE DELLA TIROIDE Paolo Fracchia SOC ORL ASL AL Casale Monferrato
 LE NEOPLASIE DIFFERENZIATE DELLA TIROIDE Paolo Fracchia SOC ORL ASL AL Casale Monferrato 19 marzo-2 aprile 2011 INTRODUZIONE Il carcinoma papillare ed il carcinoma follicolare della tiroide, definiti carcinomi
LE NEOPLASIE DIFFERENZIATE DELLA TIROIDE Paolo Fracchia SOC ORL ASL AL Casale Monferrato 19 marzo-2 aprile 2011 INTRODUZIONE Il carcinoma papillare ed il carcinoma follicolare della tiroide, definiti carcinomi
LA MEDICINA NUCLEARE. TIROIDITE CRONICA LINFOCITARIA 18 OTTOBRE 2013 Dr.Antonio Fontana
 LA MEDICINA NUCLEARE TIROIDITE CRONICA LINFOCITARIA 18 OTTOBRE 2013 Dr.Antonio Fontana LA TIROIDE Laringe Ghiandola endocrina localizzata nella regione anteriore del collo, sulla superficie anteriore e
LA MEDICINA NUCLEARE TIROIDITE CRONICA LINFOCITARIA 18 OTTOBRE 2013 Dr.Antonio Fontana LA TIROIDE Laringe Ghiandola endocrina localizzata nella regione anteriore del collo, sulla superficie anteriore e
Indicazioni terapeutiche per il carcinoma differenziato della tiroide
 Ferrara, 06 aprile 2013 APPROCCIO DIAGNOSTICO TERAPEUTICO AL CARCINOMA DIFFERENZIATO DELLA TIROIDE Indicazioni terapeutiche per il carcinoma differenziato della tiroide Roberta Rossi Sezione di Endocrinologia
Ferrara, 06 aprile 2013 APPROCCIO DIAGNOSTICO TERAPEUTICO AL CARCINOMA DIFFERENZIATO DELLA TIROIDE Indicazioni terapeutiche per il carcinoma differenziato della tiroide Roberta Rossi Sezione di Endocrinologia
Linfoadenectomia selettiva radioguidata per il carcinoma papillare della tiroide
 Università degli Studi di Ferrara Linfoadenectomia selettiva radioguidata per il carcinoma papillare della tiroide Prof. Paolo Carcoforo Introduzione Carcinoma papillare della tiroide Strategia ottimale
Università degli Studi di Ferrara Linfoadenectomia selettiva radioguidata per il carcinoma papillare della tiroide Prof. Paolo Carcoforo Introduzione Carcinoma papillare della tiroide Strategia ottimale
Indicazioni per la pratica clinica Andrea Frasoldati UOC Endocrinologia IRCCS Arcispedale S. Maria Nuova Reggio Emilia
 Indicazioni per la pratica clinica Andrea Frasoldati UOC Endocrinologia IRCCS Arcispedale S. Maria Nuova Reggio Emilia 1. BRAF Mutazione BRAF presente nel 50% dei PTC S.Mandel 83 annual ATA Meeting, 2013
Indicazioni per la pratica clinica Andrea Frasoldati UOC Endocrinologia IRCCS Arcispedale S. Maria Nuova Reggio Emilia 1. BRAF Mutazione BRAF presente nel 50% dei PTC S.Mandel 83 annual ATA Meeting, 2013
Terapia con Radioiodio ( 131 I) nei Pazienti con Carcinoma Tiroideo Differenziato. Informazioni Generali per i Pazienti
 Terapia con Radioiodio ( 131 I) nei Pazienti. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Il tumore della tiroide costituisce al giorno d oggi la più frequente neoplasia
Terapia con Radioiodio ( 131 I) nei Pazienti. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Il tumore della tiroide costituisce al giorno d oggi la più frequente neoplasia
Terapia con Radioiodio ( 131 I) nei Pazienti con Carcinoma Tiroideo Differenziato. Informazioni Generali per i Pazienti
 Terapia con Radioiodio ( 131 I) nei Pazienti. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Il tumore della tiroide costituisce al giorno d oggi la più frequente neoplasia
Terapia con Radioiodio ( 131 I) nei Pazienti. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Il tumore della tiroide costituisce al giorno d oggi la più frequente neoplasia
Noduli alla tiroide: quando si operano? Autore : Anna Ucchesu. Data: 20/12/2018
 Noduli alla tiroide: quando si operano? Autore : Anna Ucchesu Data: 20/12/2018 L affinarsi delle metodiche di indagine diagnostica può portare a individuare precocemente dei tumori e a sottoporsi in tempi
Noduli alla tiroide: quando si operano? Autore : Anna Ucchesu Data: 20/12/2018 L affinarsi delle metodiche di indagine diagnostica può portare a individuare precocemente dei tumori e a sottoporsi in tempi
CARCINOMA DELLA TIROIDE
 CARCINOMA DELLA TIROIDE Il carcinoma della tiroide è una neoplasia rara in quanto costituisce il 2% di tutti i tumori. Si può manifestare a tutte le età, con massima incidenza tra i 25 e i 60 anni e con
CARCINOMA DELLA TIROIDE Il carcinoma della tiroide è una neoplasia rara in quanto costituisce il 2% di tutti i tumori. Si può manifestare a tutte le età, con massima incidenza tra i 25 e i 60 anni e con
Quali pazienti sottoporre a. Laser-Terapia o Radiofrequenza?
 Quali pazienti sottoporre a Laser-Terapia o Radiofrequenza? Bruno Raggiunti UOC Endocrinologia Atri (TE) I Noduli tiroidei sono riscontrabili con la palpazione nel 3-7% della popolazione Con l ecografia
Quali pazienti sottoporre a Laser-Terapia o Radiofrequenza? Bruno Raggiunti UOC Endocrinologia Atri (TE) I Noduli tiroidei sono riscontrabili con la palpazione nel 3-7% della popolazione Con l ecografia
Conclusioni e proposte
 APPROPRIATEZZA IN PATOLOGIA TIROIDEA medici di medicina generale e specialisti a confronto Conclusioni e proposte Belluno, 30 settembre 1 ottobre 2011 VISITA ENDOCRINOLOGICA in PATOLOGIA TIROIDEA: CRITERI
APPROPRIATEZZA IN PATOLOGIA TIROIDEA medici di medicina generale e specialisti a confronto Conclusioni e proposte Belluno, 30 settembre 1 ottobre 2011 VISITA ENDOCRINOLOGICA in PATOLOGIA TIROIDEA: CRITERI
Epidemiologia della malattia nodulare,delle tiroiditi e delle neoplasie della tiroide
 Le Malattie della Tiroide Acqui Terme 21-5-2011 Epidemiologia della malattia nodulare,delle tiroiditi e delle neoplasie della tiroide Anna Caramellino Perché pazienti sempre più numerosi giungono all
Le Malattie della Tiroide Acqui Terme 21-5-2011 Epidemiologia della malattia nodulare,delle tiroiditi e delle neoplasie della tiroide Anna Caramellino Perché pazienti sempre più numerosi giungono all
FUP del CDT a rischio intermedio-alto Ruolo dell Imaging pesante
 FUP del CDT a rischio intermedio-alto Ruolo dell Imaging pesante Massimo Salvatori Istituto di Medicina Nucleare Università Cattolica del Sacro Cuore Policlinico Universitario A. Gemelli, Roma msalvatori@rm.unicatt.it
FUP del CDT a rischio intermedio-alto Ruolo dell Imaging pesante Massimo Salvatori Istituto di Medicina Nucleare Università Cattolica del Sacro Cuore Policlinico Universitario A. Gemelli, Roma msalvatori@rm.unicatt.it
Oderzo, 11 Maggio 2018 INQUADRAMENTO DIAGNOSTICO E TERAPEUTICO DEL NODULO TIROIDEO TIR3 UPDATE
 Oderzo, 11 Maggio 2018 INQUADRAMENTO DIAGNOSTICO E TERAPEUTICO DEL NODULO TIROIDEO TIR3 UPDATE INDICAZIONI OPERATIVE PER I MEDICI DI MEDICINA GENERALE Dr. Paolo Favero Oderzo, Palazzo Foscolo 11 maggio
Oderzo, 11 Maggio 2018 INQUADRAMENTO DIAGNOSTICO E TERAPEUTICO DEL NODULO TIROIDEO TIR3 UPDATE INDICAZIONI OPERATIVE PER I MEDICI DI MEDICINA GENERALE Dr. Paolo Favero Oderzo, Palazzo Foscolo 11 maggio
Classificazione delle tiroiditi
 Classificazione delle tiroiditi Tiroiditi non autoimmuni T. Piogenica (acuta) T. Subacuta (de Quervain) T. cronica fibrosante (Riedel) Tiroiditi autoimmuni www.fisiokinesiterapia.biz TIROIDITE ACUTA SUPPURATIVA
Classificazione delle tiroiditi Tiroiditi non autoimmuni T. Piogenica (acuta) T. Subacuta (de Quervain) T. cronica fibrosante (Riedel) Tiroiditi autoimmuni www.fisiokinesiterapia.biz TIROIDITE ACUTA SUPPURATIVA
Dr.ssa Maria Pina IAGULLI
 I MICROCARCINOMI PAPILLARI TIROIDEI INCIDENTALI POSSONO MODIFICARE LA SCELTA TERAPEUTICA NEI NODULI FOLLICOLARI ALLA CITOLOGIA? Dr.ssa Maria Pina IAGULLI Servizio di Endocrinologia Ospedale Classificato
I MICROCARCINOMI PAPILLARI TIROIDEI INCIDENTALI POSSONO MODIFICARE LA SCELTA TERAPEUTICA NEI NODULI FOLLICOLARI ALLA CITOLOGIA? Dr.ssa Maria Pina IAGULLI Servizio di Endocrinologia Ospedale Classificato
CHIRURGIA DEL CARCINOMA TIROIDEO: PERCHE LA CHIRURGIA RADICALE CASI CLINICI
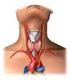 CHIRURGIA DEL CARCINOMA TIROIDEO: PERCHE LA CHIRURGIA RADICALE CASI CLINICI Dott.ssa Lisa Buci U.O. Endocrinologia e Malattie Metaboliche Direttore Dr. Maurizio Nizzoli Ospedale Morgagni Pierantoni, Forlì
CHIRURGIA DEL CARCINOMA TIROIDEO: PERCHE LA CHIRURGIA RADICALE CASI CLINICI Dott.ssa Lisa Buci U.O. Endocrinologia e Malattie Metaboliche Direttore Dr. Maurizio Nizzoli Ospedale Morgagni Pierantoni, Forlì
TUMORI DIFFERENZIATI DELLA TIROIDE. COME PREPARARE IL PAZIENTE: SOSPENSIONE DI LEVOTIROXINA O UTILIZZO DEL TSH UMANO RICOMBINANTE?
 TUMORI DIFFERENZIATI DELLA TIROIDE. COME PREPARARE IL PAZIENTE: SOSPENSIONE DI LEVOTIROXINA O UTILIZZO DEL TSH UMANO RICOMBINANTE? DR. PEDRAZZINI LUCA DIRIGENTE I LIVELLO U.O MEDICINA NUCLEARE H. BUSTO
TUMORI DIFFERENZIATI DELLA TIROIDE. COME PREPARARE IL PAZIENTE: SOSPENSIONE DI LEVOTIROXINA O UTILIZZO DEL TSH UMANO RICOMBINANTE? DR. PEDRAZZINI LUCA DIRIGENTE I LIVELLO U.O MEDICINA NUCLEARE H. BUSTO
Terapia con Radioiodio ( 131 -I) nei Pazienti Ipertiroidei. Informazioni Generali per i Pazienti
 Terapia con Radioiodio ( 131 -I) nei Pazienti Ipertiroidei. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Abbiamo compilato questo depliant nell intento di rispondere
Terapia con Radioiodio ( 131 -I) nei Pazienti Ipertiroidei. Informazioni Generali per i Pazienti A cura dei Medici del Servizio Introduzione Abbiamo compilato questo depliant nell intento di rispondere
Informazioni per il PAZIENTE Scintigrafia tiroidea cod
 Informazioni per il PAZIENTE Scintigrafia tiroidea cod.92.01.3 Che cosa è la scintigrafia tiroidea? La scintigrafia tiroidea si propone di studiare la sede, la forma e le dimensioni della tiroide e le
Informazioni per il PAZIENTE Scintigrafia tiroidea cod.92.01.3 Che cosa è la scintigrafia tiroidea? La scintigrafia tiroidea si propone di studiare la sede, la forma e le dimensioni della tiroide e le
Raro caso di Tumore pseudo-papillare papillare del pancreas in età pediatrica
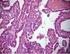 Riunione del Gruppo Chirurgico Oncologico Pediatrico Italiano Raro caso di Tumore pseudo-papillare papillare del pancreas in età pediatrica V. Di Benedetto, M.G. Scuderi Cattedra di Chirurgia Pediatrica
Riunione del Gruppo Chirurgico Oncologico Pediatrico Italiano Raro caso di Tumore pseudo-papillare papillare del pancreas in età pediatrica V. Di Benedetto, M.G. Scuderi Cattedra di Chirurgia Pediatrica
LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE
 LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE Informazioni per i pazienti Gentile Signora/e, Indice Cos è e perché viene fatta la terapia radiometabolica con Iodio-131? 3 In cosa consiste
LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE Informazioni per i pazienti Gentile Signora/e, Indice Cos è e perché viene fatta la terapia radiometabolica con Iodio-131? 3 In cosa consiste
Primo spezzone video: Patogenesi e segni clinici
 Primo spezzone video: Patogenesi e segni clinici Ipertiroidismo felino Federico Fracassi Dipartimento di Scienze Mediche Veterinarie, Università di Bologna La forma più comune è rappresentata dall ipertiroidismo
Primo spezzone video: Patogenesi e segni clinici Ipertiroidismo felino Federico Fracassi Dipartimento di Scienze Mediche Veterinarie, Università di Bologna La forma più comune è rappresentata dall ipertiroidismo
LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE
 LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE Informazioni per i pazienti Indice Cos è e perché viene fatta la terapia radiometabolica con Iodio-131? 3 In cosa consiste la terapia radiometabolica
LA TERAPIA RADIOMETABOLICA PER LA CURA DEI TUMORI DELLA TIROIDE Informazioni per i pazienti Indice Cos è e perché viene fatta la terapia radiometabolica con Iodio-131? 3 In cosa consiste la terapia radiometabolica
Le malattie della tiroide (dalla diagnosi alla terapia ) Focus sui percorsi aziendali A cura del Gruppo tiroide ASLAL Coordinatore: Dr.
 Le malattie della tiroide (dalla diagnosi alla terapia ) Focus sui percorsi aziendali A cura del Gruppo tiroide ASLAL Coordinatore: Dr. Singarelli Il follow-up del paziente operato Piero Iacovoni Acqui
Le malattie della tiroide (dalla diagnosi alla terapia ) Focus sui percorsi aziendali A cura del Gruppo tiroide ASLAL Coordinatore: Dr. Singarelli Il follow-up del paziente operato Piero Iacovoni Acqui
NODULO TIROIDEO IN GRAVIDANZA
 NODULO TIROIDEO IN GRAVIDANZA DANIELA AGRIMI e ANDREA FRASOLDATI VII CORSO NAZIONALE AME DI ENDOCRINOLOGIA CLINICA BARI, 17-19 MARZO 2016 1 slide 1 Data, 06.06.10 (quesito diagnostico, accesso ambulatoriale
NODULO TIROIDEO IN GRAVIDANZA DANIELA AGRIMI e ANDREA FRASOLDATI VII CORSO NAZIONALE AME DI ENDOCRINOLOGIA CLINICA BARI, 17-19 MARZO 2016 1 slide 1 Data, 06.06.10 (quesito diagnostico, accesso ambulatoriale
LA PATOLOGIA TIROIDEA IN GRAVIDANZA
 LA PATOLOGIA TIROIDEA IN GRAVIDANZA Antonio Bellastella Cattedra di Endocrinologia Dipartimento Medico-Chirurgico di Internistica Clinica e Sperimentale Magrassi-Lanzara II Università di Napoli scaricato
LA PATOLOGIA TIROIDEA IN GRAVIDANZA Antonio Bellastella Cattedra di Endocrinologia Dipartimento Medico-Chirurgico di Internistica Clinica e Sperimentale Magrassi-Lanzara II Università di Napoli scaricato
NODULI TIROIDEI. Riduzione e Traduzione da: Burman KD and Wartofsky L Thyroid Nodules N Engl J Med 2015; 373: , 2015
 1/4 NODULI TIROIDEI Riduzione e Traduzione da: Burman KD and Wartofsky L Thyroid Nodules N Engl J Med 2015; 373:2347-2356, 2015 L ecografia della tiroide è più sensibile della semplice palpazione ed è
1/4 NODULI TIROIDEI Riduzione e Traduzione da: Burman KD and Wartofsky L Thyroid Nodules N Engl J Med 2015; 373:2347-2356, 2015 L ecografia della tiroide è più sensibile della semplice palpazione ed è
Cuore e patologia tiroidea
 Orazio Caccamo MMG - Gela (CL) Cuore e patologia tiroidea Abbate Giuseppe Caccamo Orazio Filetti Giuseppe Morgana Ignazio Reale Emanuela Varrica Gaetano SIRACUSA 734 A.C... GELA 688 A.C... PREMESSE
Orazio Caccamo MMG - Gela (CL) Cuore e patologia tiroidea Abbate Giuseppe Caccamo Orazio Filetti Giuseppe Morgana Ignazio Reale Emanuela Varrica Gaetano SIRACUSA 734 A.C... GELA 688 A.C... PREMESSE
Tossicità Polmonare da Immunoterapia A. Stagno
 Tossicità Polmonare da Immunoterapia A. Stagno Epidemiologia L incidenza della tossicità polmonare da farmaci anti CTLA4, anti PD-L1 e anti PD-1 si attesta tra il 2,5-3,5% L incidenza è più alta fra i
Tossicità Polmonare da Immunoterapia A. Stagno Epidemiologia L incidenza della tossicità polmonare da farmaci anti CTLA4, anti PD-L1 e anti PD-1 si attesta tra il 2,5-3,5% L incidenza è più alta fra i
LA MEDICINA NUCLEARE E LE PRINCIPALI MALATTIE ENDOCRINE: IPERTIROIDISMO IPERPARATIROIDISMO CENNI DI TERAPIA RADIOMETABOLICA
 LA MEDICINA NUCLEARE E LE PRINCIPALI MALATTIE ENDOCRINE: IPERTIROIDISMO IPERPARATIROIDISMO CENNI DI TERAPIA RADIOMETABOLICA 10.03.07 A.BALDONCINI terapeutico La medicina nucleare utilizza gli isotopi radioattivi
LA MEDICINA NUCLEARE E LE PRINCIPALI MALATTIE ENDOCRINE: IPERTIROIDISMO IPERPARATIROIDISMO CENNI DI TERAPIA RADIOMETABOLICA 10.03.07 A.BALDONCINI terapeutico La medicina nucleare utilizza gli isotopi radioattivi
AL SANTO STEFANO VISITE ED ECOGRAFIE GRATUITE SU APPUNTAMENTO
 SETTIMANA MONDIALE DELLA TIROIDE AL SANTO STEFANO VISITE ED ECOGRAFIE GRATUITE SU AP Comunicato Stampa SETTIMANA MONDIALE DELLA TIROIDE AL SANTO STEFANO VISITE ED ECOGRAFIE GRATUITE SU APPUNTAMENTO Vania
SETTIMANA MONDIALE DELLA TIROIDE AL SANTO STEFANO VISITE ED ECOGRAFIE GRATUITE SU AP Comunicato Stampa SETTIMANA MONDIALE DELLA TIROIDE AL SANTO STEFANO VISITE ED ECOGRAFIE GRATUITE SU APPUNTAMENTO Vania
Informazioni al paziente. Centro di competenza EOC Diagnosi e terapia delle malattie tiroidee
 Informazioni al paziente Centro di competenza EOC Diagnosi e terapia delle malattie tiroidee 1 Cara lettrice, Caro lettore Ogni anno migliaia di persone in Svizzera vengono colpite da malattie tiroidee,
Informazioni al paziente Centro di competenza EOC Diagnosi e terapia delle malattie tiroidee 1 Cara lettrice, Caro lettore Ogni anno migliaia di persone in Svizzera vengono colpite da malattie tiroidee,
Il Nodulo Tiroideo. "Diagnostica Citologica" SOC Anatomia Patologica - Casale/Valenza
 Il Nodulo Tiroideo "Diagnostica Citologica" SOC Anatomia Patologica - Casale/Valenza FNAC Con il termine di FNAC (Fine Needle Aspiration Cytology) si intende un prelievo citologico eseguito mediante un
Il Nodulo Tiroideo "Diagnostica Citologica" SOC Anatomia Patologica - Casale/Valenza FNAC Con il termine di FNAC (Fine Needle Aspiration Cytology) si intende un prelievo citologico eseguito mediante un
Anatomia della tiroide
 Anatomia della tiroide Patologia della tiroide Rapporti con: anatomia Anteriormente con i muscoli pretiroidei Posteriormente con la trachea con l esofago Lateralmente con la vena giugulare interna con
Anatomia della tiroide Patologia della tiroide Rapporti con: anatomia Anteriormente con i muscoli pretiroidei Posteriormente con la trachea con l esofago Lateralmente con la vena giugulare interna con
Che cosa è il Nodulo Tiroideo
 Che cosa è il Nodulo Tiroideo La patologia nodulare tiroidea rappresenta l endocrinopatia più frequente e il suo riscontro è condizionato dal metodo di rilevazione utilizzato. I noduli sono una tumefazione
Che cosa è il Nodulo Tiroideo La patologia nodulare tiroidea rappresenta l endocrinopatia più frequente e il suo riscontro è condizionato dal metodo di rilevazione utilizzato. I noduli sono una tumefazione
Drssa Daniela Piccin Ospedale Riabilitativo di Alta Specializzazione di Motta di Livenza
 Drssa Daniela Piccin Ospedale Riabilitativo di Alta Specializzazione di Motta di Livenza Viene definito nodulo tiroideo una lesione individuabile all interno della tiroide, distinta dal circostante parenchima
Drssa Daniela Piccin Ospedale Riabilitativo di Alta Specializzazione di Motta di Livenza Viene definito nodulo tiroideo una lesione individuabile all interno della tiroide, distinta dal circostante parenchima
Informazioni per il PAZIENTE Scintigrafia delle paratiroidi (con doppio tracciante) 92.13
 Informazioni per il PAZIENTE Scintigrafia delle paratiroidi (con doppio tracciante) 92.13 Che cosa è la scintigrafia delle Paratiroidi? E una indagine diagnostica che viene richiesta nel sospetto clinico
Informazioni per il PAZIENTE Scintigrafia delle paratiroidi (con doppio tracciante) 92.13 Che cosa è la scintigrafia delle Paratiroidi? E una indagine diagnostica che viene richiesta nel sospetto clinico
Studio Specialistico di Otorinolaringoiatria del Dott. Fabio Colaboni. Via Suor Maria Mazzarello 31 / Roma Tel.: 06/
 Studio Specialistico di Otorinolaringoiatria del Dott. Fabio Colaboni Via Suor Maria Mazzarello 31 / Roma Tel.: 06/7880547 La Tiroide dell Otorinolaringoiatra La tiroide è una ghiandola endocrina situata
Studio Specialistico di Otorinolaringoiatria del Dott. Fabio Colaboni Via Suor Maria Mazzarello 31 / Roma Tel.: 06/7880547 La Tiroide dell Otorinolaringoiatra La tiroide è una ghiandola endocrina situata
Indicazioni alla tiroidectomia. A. Boulogne
 Indicazioni alla tiroidectomia A. Boulogne strategia : 4 gruppi di indicazione 1) indicazione per disturbo funzionale (compressione) 2) indicazione per sospetto di malignità 3) indicazione per tireotosssicosi
Indicazioni alla tiroidectomia A. Boulogne strategia : 4 gruppi di indicazione 1) indicazione per disturbo funzionale (compressione) 2) indicazione per sospetto di malignità 3) indicazione per tireotosssicosi
 ASSOCIAZIONE MEDICI ENDOCRINOLOGI COMPLESSITA CLINICI FAMILIARI ETICI COMPLESSITA CLINICI U A LEGALI E F ETICI C F U O E RELIGIOSI M T ORGANIZZATIV I T SOCIALI PSI COLOGICI I FAM ILIARI V I Fare: la tendenza
ASSOCIAZIONE MEDICI ENDOCRINOLOGI COMPLESSITA CLINICI FAMILIARI ETICI COMPLESSITA CLINICI U A LEGALI E F ETICI C F U O E RELIGIOSI M T ORGANIZZATIV I T SOCIALI PSI COLOGICI I FAM ILIARI V I Fare: la tendenza
Il ruolo dell ecografia ecografia tiroidea e dell agoaspirato
 Ferrara, 26 maggio 2018 Il percorso del paziente con carcinoma differenziato della tiroide nella provincia di Ferrara Il ruolo dell ecografia ecografia tiroidea e dell agoaspirato Dr.ssa Sabrina Lupo Sezione
Ferrara, 26 maggio 2018 Il percorso del paziente con carcinoma differenziato della tiroide nella provincia di Ferrara Il ruolo dell ecografia ecografia tiroidea e dell agoaspirato Dr.ssa Sabrina Lupo Sezione
I DATI DELLA SURVEY FIMMG-METIS.
 I DATI DELLA SURVEY FIMMG-METIS. Come abbiamo visto, i disturbi della tiroide sono estremamente frequenti nella popolazione generale, si associano a numerosi, diversi e spesso aspecifici sintomi e costituiscono
I DATI DELLA SURVEY FIMMG-METIS. Come abbiamo visto, i disturbi della tiroide sono estremamente frequenti nella popolazione generale, si associano a numerosi, diversi e spesso aspecifici sintomi e costituiscono
Requisiti minimi e standard di refertazione per carcinoma della mammella
 SIAPEC PIEMONTE RETE ONCOLOGICA 2009 Concordanza e uniformità di refertazione diagnostica nelle anatomie patologiche della Regione Piemonte Requisiti minimi e standard di refertazione per carcinoma della
SIAPEC PIEMONTE RETE ONCOLOGICA 2009 Concordanza e uniformità di refertazione diagnostica nelle anatomie patologiche della Regione Piemonte Requisiti minimi e standard di refertazione per carcinoma della
Il TRATTAMENTO dell Ipotiroidismo in Medicina Generale Consapevolezza e Conoscenza. Campione: novembre 2014
 Il TRATTAMENTO dell Ipotiroidismo in Medicina Generale Consapevolezza e Conoscenza Campione: 1.039 6 novembre 2014 Genere Genere 28,03% 71,97% Femmina Maschio 4,33% Quanti anni hai? 6,10% 3,77% 26,42%
Il TRATTAMENTO dell Ipotiroidismo in Medicina Generale Consapevolezza e Conoscenza Campione: 1.039 6 novembre 2014 Genere Genere 28,03% 71,97% Femmina Maschio 4,33% Quanti anni hai? 6,10% 3,77% 26,42%
IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
 GUIDA RAPIDA PER LA GESTIONE AMBULATORIALE DELLA BPCO Basatasuprogettoglobaleperladiagnosi,gestionee prevenzionebpco (Aggiornamento2007) IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
GUIDA RAPIDA PER LA GESTIONE AMBULATORIALE DELLA BPCO Basatasuprogettoglobaleperladiagnosi,gestionee prevenzionebpco (Aggiornamento2007) IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
Tiroide RIASSUNTO DELLE MODIFICHE
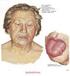 Tiroide C73.9 Tiroide RIASSUNTO DELLE MODIFICHE La stadiazione tumorale (T) è stata rivista, e le categorie sono state ridefinite. T4 ora è suddiviso in T4a e T4b. La stadiazione linfonodale (N) è stata
Tiroide C73.9 Tiroide RIASSUNTO DELLE MODIFICHE La stadiazione tumorale (T) è stata rivista, e le categorie sono state ridefinite. T4 ora è suddiviso in T4a e T4b. La stadiazione linfonodale (N) è stata
PDTA GIC Neoplasie della tiroide
 Pag. 1 Pag. 2 GIC - regolamento Coordinatore Enrica Ciccarelli, Endocrinologia osp. Martini, 01170952010 enrica.ciccarelli@fastwebnet.it enrica.ciccarelli@aslto1.it Segreteria Segreteria CAS c/o Day Hospital
Pag. 1 Pag. 2 GIC - regolamento Coordinatore Enrica Ciccarelli, Endocrinologia osp. Martini, 01170952010 enrica.ciccarelli@fastwebnet.it enrica.ciccarelli@aslto1.it Segreteria Segreteria CAS c/o Day Hospital
RASSEGNA STAMPA. Convegno "I TUMORI DELLA TIROIDE GESTIONECLINICO-CHIRURGICA E NUOVE PROSPETTIVE TERAPEUTICHE"
 RASSEGNA STAMPA Convegno "I TUMORI DELLA TIROIDE GESTIONECLINICO-CHIRURGICA E NUOVE PROSPETTIVE TERAPEUTICHE" giovedì 12 giugno 2014 Audipress n.d. Primo Piano 13-GIU-2014 da pag. 7 Audipress n.d. Primo
RASSEGNA STAMPA Convegno "I TUMORI DELLA TIROIDE GESTIONECLINICO-CHIRURGICA E NUOVE PROSPETTIVE TERAPEUTICHE" giovedì 12 giugno 2014 Audipress n.d. Primo Piano 13-GIU-2014 da pag. 7 Audipress n.d. Primo
13 Congresso AIT XXXVII Giornate Italiane della Tiroide. Genova 5-7 Dicembre Giovedì 5 Dicembre
 13 Congresso AIT XXXVII Giornate Italiane della Tiroide Genova 5-7 Dicembre 2019 Giovedì 5 Dicembre 13.00 Registrazione dei Partecipanti 13.45 Saluto delle Autorità e Introduzione al Congresso 14.30 SIMPOSIO
13 Congresso AIT XXXVII Giornate Italiane della Tiroide Genova 5-7 Dicembre 2019 Giovedì 5 Dicembre 13.00 Registrazione dei Partecipanti 13.45 Saluto delle Autorità e Introduzione al Congresso 14.30 SIMPOSIO
Outcome clinico degli adenomi cancerizzati colorettali a basso ed alto rischio: studio di popolazione
 Convegno AIRTUM, Sabaudia 21-23 aprile Outcome clinico degli adenomi cancerizzati colorettali a basso ed alto rischio: studio di popolazione L.Reggiani Bonetti *, S. Kaleci, C. Di Gregorio, *; C. de Gaetani,
Convegno AIRTUM, Sabaudia 21-23 aprile Outcome clinico degli adenomi cancerizzati colorettali a basso ed alto rischio: studio di popolazione L.Reggiani Bonetti *, S. Kaleci, C. Di Gregorio, *; C. de Gaetani,
IPERTIROIDISMO SUBCLINICO
 V corso di aggiornamento AME in Endocrinologia Clinica Agrigento, 20-22 marzo 2014 IPERTIROIDISMO SUBCLINICO L accusa: perché, chi e quando trattare Salvatore M. Corsello ed Alessandro Prete Università
V corso di aggiornamento AME in Endocrinologia Clinica Agrigento, 20-22 marzo 2014 IPERTIROIDISMO SUBCLINICO L accusa: perché, chi e quando trattare Salvatore M. Corsello ed Alessandro Prete Università
 A Domenico Salvatore, docente e ricercatore dell Università Federico II di Napoli, è stato conferito il premio oncologico Giovanni Falcione 2015 Dal Territorio prima pagina giu 26, 2015 I tumori della
A Domenico Salvatore, docente e ricercatore dell Università Federico II di Napoli, è stato conferito il premio oncologico Giovanni Falcione 2015 Dal Territorio prima pagina giu 26, 2015 I tumori della
La patologia tiroidea nella Medicina Generale italiana. Studio epidemiologico e considerazioni sul management clinico del paziente
 Salvatore Campo, Claudio Cricelli, Francesco Lapi, Gerardo Medea, Serena Pecchioli Simg-Health Search La patologia tiroidea nella Medicina Generale italiana. Studio epidemiologico e considerazioni sul
Salvatore Campo, Claudio Cricelli, Francesco Lapi, Gerardo Medea, Serena Pecchioli Simg-Health Search La patologia tiroidea nella Medicina Generale italiana. Studio epidemiologico e considerazioni sul
Informazioni per il PAZIENTE Scintigrafia linfatica e linfoghiandolare segmentaria nelle lesioni mammarie (ricerca del linfonodo sentinella ) cod.
 Informazioni per il PAZIENTE Scintigrafia linfatica e linfoghiandolare segmentaria nelle lesioni mammarie (ricerca del linfonodo sentinella ) cod. 92.16.1 Che cosa è la scintigrafia linfatica e linfoghiandolare
Informazioni per il PAZIENTE Scintigrafia linfatica e linfoghiandolare segmentaria nelle lesioni mammarie (ricerca del linfonodo sentinella ) cod. 92.16.1 Che cosa è la scintigrafia linfatica e linfoghiandolare
PROGRAMMA DEL CORSO DI CHIRURGIA GENERALE (CANALE A) Prof. Giuseppe Noya. Il trauma:
 PROGRAMMA DEL CORSO DI CHIRURGIA GENERALE (CANALE A) Prof. Giuseppe Noya Il trauma: - Valutazione iniziale e prime terapie chirurgiche del traumatizzato - Trauma del bambino, nell adulto e in gravidanza
PROGRAMMA DEL CORSO DI CHIRURGIA GENERALE (CANALE A) Prof. Giuseppe Noya Il trauma: - Valutazione iniziale e prime terapie chirurgiche del traumatizzato - Trauma del bambino, nell adulto e in gravidanza
Carcinoma mammario in gravidanza: Aspetti anatomopatologici. Varese 23 maggio 2013
 Carcinoma mammario in gravidanza: Aspetti anatomopatologici Varese 23 maggio 2013 diagnosi Tecniche diagnostiche Campione rappresentativo di anomalia Mammo- Ecografica Agoaspirato (FNA) Agobiopsia core
Carcinoma mammario in gravidanza: Aspetti anatomopatologici Varese 23 maggio 2013 diagnosi Tecniche diagnostiche Campione rappresentativo di anomalia Mammo- Ecografica Agoaspirato (FNA) Agobiopsia core
IL PDTA e il FARMACISTA CLINICO. Laura Poggi Direttore S.C Farmacia Territoriale ASLNO Torino, 3 luglio 2019
 IL PDTA e il Laura Poggi Direttore S.C Farmacia Territoriale ASLNO Torino, 3 luglio 2019 Da curare a curare con cura TEAM MULTIDISCIPLINARI PER MIGLIORARE L APPROPRIATEZZA E L USO DELLE RISORSE SANITARIE
IL PDTA e il Laura Poggi Direttore S.C Farmacia Territoriale ASLNO Torino, 3 luglio 2019 Da curare a curare con cura TEAM MULTIDISCIPLINARI PER MIGLIORARE L APPROPRIATEZZA E L USO DELLE RISORSE SANITARIE
LE TERAPIE MEDICHE DI II LINEA
 LE TERAPIE MEDICHE DI II LINEA Benedetta Urbini U.O. Oncologia AOUFE Direttore Prof. Antonio Frassoldati TERAPIA MEDICA CDT/CMT - Carcinomi differenziati della tiroide (CDT) iodiorefrattari - Carcinoma
LE TERAPIE MEDICHE DI II LINEA Benedetta Urbini U.O. Oncologia AOUFE Direttore Prof. Antonio Frassoldati TERAPIA MEDICA CDT/CMT - Carcinomi differenziati della tiroide (CDT) iodiorefrattari - Carcinoma
Altre patologie di rilievo :
 In data da parte del personale della U.O.C. di Diagnostica per Immagini di qeusto Istituto, mi è stata consegnata copia del presente modulo al fine di consentire un attenta lettura e valutazione di quanto
In data da parte del personale della U.O.C. di Diagnostica per Immagini di qeusto Istituto, mi è stata consegnata copia del presente modulo al fine di consentire un attenta lettura e valutazione di quanto
Noduli tiroidei: la nuova classificazione citologica delle lesioni alla tiroide
 Noduli tiroidei: la nuova classificazione citologica delle lesioni alla tiroide I noduli tiroidei così frequenti nella popolazione italiana, soprattutto quella femminile, presentano a livello cellulare
Noduli tiroidei: la nuova classificazione citologica delle lesioni alla tiroide I noduli tiroidei così frequenti nella popolazione italiana, soprattutto quella femminile, presentano a livello cellulare
IL NODO (tumorale) AL SENO: QUANDO LA TERAPIA FARMACOLOGICA?
 IL NODO (tumorale) AL SENO: QUANDO LA TERAPIA FARMACOLOGICA? Dr. Giorgio Bonciarelli Oncologia Medica Azienda ULSS17 Monselice, 8 Marzo 2014 ALCUNI NUMERI IN EUROPA In ITALIA, nel 2013, sono stati stimati
IL NODO (tumorale) AL SENO: QUANDO LA TERAPIA FARMACOLOGICA? Dr. Giorgio Bonciarelli Oncologia Medica Azienda ULSS17 Monselice, 8 Marzo 2014 ALCUNI NUMERI IN EUROPA In ITALIA, nel 2013, sono stati stimati
Oncologia. Evoluzione e Complicanze delle patologie oncologiche. Corso di Laurea in Tecniche di Radiologia Medica per Immagini e Radioterapia
 Corso di Laurea in Tecniche di Radiologia Medica per Immagini e Radioterapia Oncologia Evoluzione e Complicanze delle patologie oncologiche Prof Antonio Frassoldati Evoluzione dei tumori Crescita locale
Corso di Laurea in Tecniche di Radiologia Medica per Immagini e Radioterapia Oncologia Evoluzione e Complicanze delle patologie oncologiche Prof Antonio Frassoldati Evoluzione dei tumori Crescita locale
TERAPIA RADIOMETABOLICA CON RADIO-223
 DIPARTIMENTO DIAGNOSTICA PER IMMAGINI E MEDICINA DI LABORATORIO Unità Operativa di Medicina Nucleare Direttore: dott. Mirco Bartolomei TERAPIA RADIOMETABOLICA CON RADIO-223 NEL TRATTAMENTO DELLE METASTASI
DIPARTIMENTO DIAGNOSTICA PER IMMAGINI E MEDICINA DI LABORATORIO Unità Operativa di Medicina Nucleare Direttore: dott. Mirco Bartolomei TERAPIA RADIOMETABOLICA CON RADIO-223 NEL TRATTAMENTO DELLE METASTASI
Ecotomografia Scintigrafia Agoaspirato ecoguidato (us-fna) per esame citologico. tempo: 10
 Ecotomografia Scintigrafia Agoaspirato ecoguidato (us-fna) per esame citologico tempo: 10 Anni 70 ( epoca pre-ecografica ) SCINTIGRAFIA TIROIDEA dopo somm.ne di radiofarmaco idoneo (Tc99m TcO4, I-131,
Ecotomografia Scintigrafia Agoaspirato ecoguidato (us-fna) per esame citologico tempo: 10 Anni 70 ( epoca pre-ecografica ) SCINTIGRAFIA TIROIDEA dopo somm.ne di radiofarmaco idoneo (Tc99m TcO4, I-131,
DOTTOR R.CESAREO ENDOCRINOLOGO LATINA
 DOTTOR R.CESAREO ENDOCRINOLOGO LATINA RFA La tecnica Analisi costo/efficacia Safety La nostra esperienza clinica Castro MR et al. J Clin Endocrinol & Metab 2002; 87: 4154-9 Guidelines 2006 TERMOABLAZIONE
DOTTOR R.CESAREO ENDOCRINOLOGO LATINA RFA La tecnica Analisi costo/efficacia Safety La nostra esperienza clinica Castro MR et al. J Clin Endocrinol & Metab 2002; 87: 4154-9 Guidelines 2006 TERMOABLAZIONE
