Bambini ad alta quota (Marzo 2001) I.S.M..M. Consensus Statement
|
|
|
- Sofia Oliva
- 8 anni fa
- Visualizzazioni
Transcript
1 Bambini ad alta quota (Marzo 2001) I.S.M..M. Consensus Statement Children at High Altitude: An International Consensus Statement by an Ad Hoc Committee of the International Society for Mountain Medicine, March 12, 2001* ANDREW J. POLLARD, SUSAN NIERMEYER, PETER BARRY, PETER BÄRTSCH, FRANZ BERGHOLD, RACHEL A. BISHOP, CHARLES CLARKE, SUNDEEP DHILLON, THOMAS E. DIETZ, ANTHONY DURMOWICZ, BRUNO DURRER, MARLOWE ELDRIDGE, PETER HACKETT, DOMINIQUE JEAN, SUSI KRIEMLER, JAMES A. LITCH, DAVID MURDOCH, ANNABEL NICKOL, JEAN-PAUL RICHALET, ROB ROACH, DAVID R. SHLIM, URS WIGET, MICHAEL YARON, GUSTAVO ZUBIETA-CASTILLO, Sr., and GUSTAVO R. ZUBIETA- CALLEJA, Jr * Questo é un documento internazionale di un comitato ad hoc, creato dalla International Society for Mountain Medicine, all Hypoxia Symposium 2001 di Jasper e rappresenta l interpretazione del Comitato circa la posizione corrente riguardante in bambini in alta quota. I lettori tengano presente che molti dei concetti espressi in tale documento sono estrapolati da dati ricavati dagli adulti. Nuovi dati, nonché fattori locali ed individuali, dovrebbero essere considerati quando si usi tale documento per dare delle raccomandazioni di tipo clinico ai pazienti. Pollard AJ, Niermeyer S, et al. (2001) Children at High Altitude: An International Consensus Statement by an Ad Hoc Committee of the International Society for Mountain Medicine, March 12, High Altitude Med & Biol 2: AFFILIATIONS OF THE AD HOC COMMITTEE ON CHILDREN AT ALTITUDE Co-chairs: Susan Niermeyer (ISMM, USA) and Andrew J. Pollard (ISMM, Canada) Committee: Peter Barry (ISMM and Medical Expeditions, UK), Peter Bärtsch (ISMM, Germany), Franz Berghold (ISMM and ASMAM, Austria), Rachel A. Bishop (ISMM and WMS, Nepal), Charles Clarke (UIAA Mountain Medicine Data Centre and the British Mountaineering Council, UK), Sundeep Dhillon (the Medical Cell of the Royal Geographical Society, UK), Thomas E. Dietz (WMS and ISMM, USA), Anthony Durmowicz (USA), Bruno Durrer (ISMM and UIAA Medical Commission, Switzerland), Marlowe Eldridge (USA), Peter Hackett (ISMM and WMS, USA), Dominique Jean (France), Susi Kriemler (ISMM, Switzerland), James A. Litch (ISMM and WMS, Nepal), David Murdoch (ISMM, New Zealand), Annabel Nickol (ISMM, Medical Expeditions and the Medical Cell of the Royal Geographical Society, UK), Jean-Paul Richalet (ISMM and ARPE, France), Rob Roach (ISMM, USA), David R. Shlim (CIWEC clinic, Nepal), Urs Wiget (IKAR, Switzerland), Michael Yaron (ISMM, USA), Gustavo Zubieta-Castillo, Sr., Gustavo R. Zubieta- Calleja, Jr. (ISMM and High Altitude Pathology Institute, IPPA Clinic, Bolivia).
2 Sommario: Introduzione Malattia d alta quota nei bambini: Incidenza Fattori di rischio Sintomi e segni Prevenzione Trattamento Ipertensione polmonare sintomatica in alta quota Sindrome da morte improvvisa nei bambini ( SIDS ) Esposizione al freddo Esposizione al sole Altri fattori da considerare quando si viaggia in alta quota con i bambini Bambini affetti da malattie pregresse Speciali considerazioni circa il salire in alta quota con dei bambini Luogo del viaggio Età del bambino Durata dell esposizione alla quota Conclusioni Tendenza per le future ricerche Bibliografia Appendice A Lake Louise AMS Scoring System Appendice B- Children s Lake Louise Score ( CLLS )
3 Introduzione Ogni anno migliaia di bambini che vivono a bassa quota viaggiano ad alta quota senza conseguenze. La maggioranza di queste ascensioni in età pediatrica avvengono durante viaggi in località montuose, specialmente nel Nord America ed in Europa, ma una piccola percentuale riguarda anche viaggi in aree remote in nazioni non industrializzate. Inoltre, un numero crescente di bambini va ad abitare in alta quota con la famiglia a causa del lavoro dei genitori. Sebbene il soggiorno in alta quota sia senza conseguenze per la maggior parte di loro, alcuni di questi bambini vanno incontro a sintomi che possono essere attribuiti all altitudine. Esiste, tuttavia, scarsa documentazione nella letteratura medica o scientifica. In questo documento vengono presentati casi ove disponibili. Tale documento riguarda l incidenza, la prevenzione, il riconoscimento ed il trattamento di gravi malattie legate all altitudine nella popolazione pediatrica. Sfortunatamente, i particolari rischi legati all esposizione dei bambini all alta quota sono stati scarsamente studiati e molti dei consigli devono necessariamente essere estrapolati dai dati riguardanti la popolazione adulta, tenendo in considerazione l influenza della crescita e dello sviluppo (Berghold, 2000). Lo scopo di tale documento è quello di offrire informazioni ai clinici, fornendo consigli riguardanti i viaggi in altitudine della popolazione pediatrica. Attraverso una migliore educazione, i genitori possono prendere decisioni informate riguardanti i viaggi con i loro bambini e possono, inoltre, avere la capacità di riconoscere eventuali malattie correlate all altitudine. Definizioni Male Acuto di Montagna (AMS): malattia acuta causata da una rapida salita in alta quota (al di sopra dei 2500 m), caratterizzata negli adulti da mal di testa, anoressia, nausea e vomito, senso di fatica, debolezza, capogiri, senso di testa vuota, disturbi del sonno. Edema Polmonare d Alta Quota (HAPE): edema polmonare acuto causato dall ipossia da altitudine, caratterizzato da dispnea, ridotta tolleranza all esercizio fisico, tosse ed emottisi, tachicardia, tachipnea, cianosi e febbre, spesso preceduto da AMS. Edema Cerebrale Acuto d Alta Quota (HACE): è pure generalmente preceduto da AMS e consiste in mal di testa, atassia, alterazioni del comportamento, allucinazioni, confusione, disorientamento, ridotto grado di coscienza, segni neurologici focali e coma. Malattie d Alta Quota: termine collettivo che comprende AMS, HAPE e HACE. Lattanti: il termine fa riferimento a bambini con età al di sotto di un anno. 1. Malattie acute d alta quota nei bambini 1.1. Incidenza delle malattie acute d alta quota nei bambini Non sono attualmente disponibili grandi studi sulle malattie d alta quota tra la popolazione pediatrica in altitudine, ma esistono alcuni studi più ristretti (tabella 1). La relativa mancanza di dati prospettici o di studio su casi specifici riguardanti la malattia d alta quota nei bambini, raffrontati agli adulti, può riflettere il numero relativamente piccolo di bambini, normalmente residenti a bassa quota, che si espongono all alta quota. In letteratura sono riportati almeno 291 casi di HAPE in età pediatrica, ma molti di questi si sono verificati in bambini residenti in alta quota al rientro da un soggiorno a bassa quota (vedi sezione 1.1.2). In aggiunta agli studi sull AMS nei bambini che vengono riportati nella tabella 1, i membri del Consensus Group sono a conoscenza di un gran numero di casi aneddotici nei quali l altitudine può avere costituito un fattore importante nei confronti di una malattia grave o della morte. Tali casi comprendono bambini senza alcuna malattia di base, bambini con una storia di disturbi polmonari perinatali, bambini affetti da infezioni respiratorie e bambini con preesistenti cardiopatie. Alcuni di questi casi vengono riportati nella tabella 2.
4 L incidenza dell AMS nei bambini sembra essere la stessa degli adulti (vedi tabella 1; Theis et al., 1993; Wu, 1994, Yaron et al., 1998; Yaron et al., 2000) La natura e l incidenza dell HAPE può differire tra i bambini che vivono a bassa quota che viaggiano ad alta quota e quelli che vivono ad alta quota che ritornano da viaggi in zone situate sul livello del mare. I bambini che vivono in bassa quota probabilmente non hanno un rischio aumentato di HAPE rispetto agli adulti. I bambini che vivono in alta quota sono più soggetti rispetto agli adulti a sviluppare un HAPE da rientro (Marticorena et al., 1964; Menon, 1965; Scoggin et al., 1977; Hultgren and Marticorena, 1978; Fasules et al., 1985); questi studi riguardano soggetti residenti in alta quota che ritornano in alta quota, piuttosto che soggetti che vivono a bassa quota e si spostano ad alta quota. L incidenza dell HAPE tra i bambini che viaggiano sull altopiano tibetano è stata riconosciuta simile a quella degli adulti dello stesso gruppo (vedi tabella 1; e Wu, 1994). Però, infezioni virali intercorrenti possono predisporre all HAPE (Durmowicz et al., 1997) e tali infezioni sono statisticamente più frequenti tra i bambini. Anche i membri del Consensus Committee hanno avuto esperienze di singoli casi di HAPE tra bambini Non vi sono informazioni pubblicate riguardanti l incidenza dell HACE tra i bambini né case-report descritti in letteratura. Località, altitudine (m) Tibet, 4550 Colorado, 2835 Colorado, 3488 Colorado, 3109 TABELLA 1. STUDI SULL INCIDENZA DI AMS E HAPE NEI BAMBINI No. di bambini (età) 464 (0 15 aa) 558 (9 14 aa) 23 (3 36 me) 37 (3 36 me) No. di adulti AMS nei bambini (%) AMS negli adulti (%) HAPE nei bambini (%) HAPE negli adulti (%) Bibliografia Wu, * 8 0 N/A Theis et al., 1993; Honigman et al., Yaron et al., Yaron et al., 2000 *In questo studio un gruppo di controllo che viaggiava a livello del mare riportò un incidenza del 21% di sintomi usando lo stesso sistema per il punteggio dell AMS. Salita da 1600 a 2835 m. Località TABELLA 2. CASE REPORTS DI MALATTIE D ALTITUDINE IN BAMBINI AD ALTA QUOTA Altitudine (m) Età dei bambini Numero di casi Tipo di malattia d altitudine Condizioni preesistenti Esito Bibliografia
5 Nepal aa 6 AMS Nessuna Guariti J.A. Litch and R.A. Bishop Nepal aa 2 AMS Nessuna Guariti D.J. Collier and A.J. Pollard Nepal aa 1 AMS Nessuna Guarito D. Murdoch Nepal aa 1 AMS Residente a 3800 m per 5 me USA and Nepal me 17 aa Guarito D. Murdoch >40 casi AMS Nessuna Guariti P.H. Hackett USA aa >20 casi AMS Nessuna Tutti guariti, 6 trattati con acetazolamide USA aa 1 HAPE Arteria polmonare sinistra assente USA aa 6 HAPE Sindrome di Down con ipertensione polmonare o shunt sinistro-destro Nepal aa 1 HAPE Normalmente residente a 1500 m USA aa 1 HAPE Pervietà del dotto arterioso USA , 13, 15 aa USA aa 1 bambino con 12 episodi HAPE USA me 1 HAPE, insufficienza cardiaca, probabilmente ipertensione polmonare USA me 16 aa Deceduto Guariti Guarito Guarito 3 HAPE Nessuna Guariti con ossigeno Difetto del setto interatriale Infezione delle vie aeree superiori e probabile miocardiopatia preesistente 18 HAPE 2 fibrosi cistica, 2 neoplasie con recente chemioterapia, 2 recenti riparazioni di difetti cardiaci congeniti, 1 deficienza di cortisolo dovuta a sindrome adrenogenitale, 1 sindrome da ipoventilazione, mielomeningocele, malformazione di Chiari Guarito Deceduto Guariti Unpublished observations, M. Yaron R. Schoene, High Altitude Med & Biol (2001) Durmowicz, Pediatrics 2001, D. Murdoch P.H. Hackett P.H. Hackett P.H. Hackett S. Niermeyer A. Durmowicz
6 USA aa 8 casi in 6 HAPE da rientro Nessuna, residenti ad bambini alta quota USA 3000 Maschio di 12 anni USA 2800 Maschio di 9 anni 1 HAPE Ex-neonato prematuro, displasia broncopulmonare 1 HAPE Ex-neonato prematuro, displasia broncopulmonare USA aa 1 HACE Ritorno dal livello del mare Guariti Guarito Guarito Guarito, anomalie EEG Nepal aa 1 HACE/AMS Nessuna Guarito con la discesa A. Durmowicz M.W. Eldridge M.W. Eldridge A. Durmowicz D. Murdoch 1.2. Fattori di rischio per malattie acute da altitudine nei bambini Veramente poche informazioni sono disponibili riguardo i fattori di rischio per le malattie da alta quota specificamente per i bambini. La tabella 3 riporta possibili fattori di rischio per malattie da altitudine dedotti dai pochi studi pediatrici e da alcuni studi effettuati su adulti. TABELLA 3. FATTORI DI RISCHIO PER LE MALATTIE D ALTITUDINE Possibile rischio Commento Bibliografia Velocità di salita Negli adulti, la salita rapida è associata con un aumentata incidenza di AMS Hackett and Rennie, 1979; Maggiorini et al., 1990; Murdoch, 1995a Dislivello assoluto superato Negli adulti, l incidenza di malattie d altitudine aumenta con la quota e con il dislivello superato dal Hackett and Rennie, 1979; Maggiorini et al., 1990; Honigman et al., 1993 pernottamento precedente Sforzo Possibile fattore di rischio negli adulti Roach et al., 2000 Freddo Fattore di rischio per HAPE Rabold, 1989 Precedenti infezioni virali delle vie respiratorie Possono aumentare l incidenza di HAPE tra i bambini nativi a bassa quota che salgono ad alta quota Zubieta-Calleja and Zubieta-Castillo, 1989; Murdoch, 1995b; Durmowicz et al., 1997 Assenza monolaterale dell arteria polmonare destra o ipertensione polmonare primitiva Ipertensione polmonare perinatale Aumentano il rischio di HAPE L ipossia perinatale o l ipertensione polmonare perinatale possono aumentare il rischio di ipertensione polmonare ad alta quota; questa non è stata ancora associata con HAPE Cardiopatie congenite Cardiopatie quali DIA, PDA e DIV possono aumentare il rischio di malattie d altitudine, in particolare di HAPE Suscettibilità individuale Hackett et al., 1980; Toews and Pappas, 1983; Rios, et al., 1985; Naeije et al., 1996; Sebbane et al., 1997 Satori et al., 1999 Vedi Sezione 7 Alcuni soggetti sviluppano HAPE ricorrenti che Lakshminarayan and Pierson, 1975; appaiono correlati ad una esagerata vasocostrizione Matsuzawa et al., 1989; Eldridge et al., polmonare ipossica. E possibile che questa possa 1996; Podolsky et al., 1996; Scherrer et essere una suscettibilità ereditaria. Una bassa risposta al., 1999 ventilatoria all ipossia può essere un fattore di rischio per HAPE. Anche un alterata clearance del liquido alveolare può contribuire alla patogenesi dell HAPE. Ci sono probabilmente dei fattori che aumentano la suscettibilità a AMS e HACE. Rientro in quota Bambini residenti in quota, che rientrano in quota Scoggin et al., 1977
7 Gruppi organizzati dopo un soggiorno a livello del mare, presentano un rischio aumentato di HAPE. Partecipanti a viaggi organizzati in gruppo ad alta Shlim and Gallie, 1992 quota possono presentare un rischio aumentato di morte da malattia d altitudine, probabilmente a causa della minore flessibilità nell itinerario Sintomi e segni di malattia acuta da altitudine nei bambini. A tutte le età (bambini ed adulti) i sintomi del male acuto di montagna sono aspecifici e possono venire confusi con variabili non correlate, come malattie intercorrenti, abusi alimentari, intossicazioni o fattori psicologici associati a viaggi in aree remote (Berghold and Schaffert, 1999). Comunque, quando si va in altitudine con un bambino, è opportuno presumere che simili sintomi siano correlati all altitudine e prendere provvedimenti adeguati, oltre a prendere in considerazione il trattamento di altre possibili cause. 1. Nei bambini oltre gli 8 anni, si ipotizza che le malattie da altitudine si presentino in modo quasi uguale rispetto ai soggetti adulti. 2. Al di sotto dei 3 anni di età, qualsiasi viaggio in un ambiente nuovo può provocare alterazioni del sonno, dell appetito, dell attività e dell umore. Può essere difficile distinguere cambiamenti del comportamento causati dal solo viaggio rispetto a quelli causati dalla quota. A causa della variabilità nello sviluppo dei livelli di percezione e di espressione nei bambini piccoli, essi non sono in grado di riportare in modo affidabile i sintomi legati all altitudine anche quando sanno parlare. I sintomi possono apparire come cambiamenti non specifici del comportamento, piuttosto che lamenti specifici per mal di testa o nausea. I sintomi tipici legati al male acuto di montagna nei bambini molto piccoli comprendono aumentata irritabilità, diminuito appetito, possibile presenza di vomito, minor voglia di giocare e difficoltà a dormire. Tali sintomi di solito si manifestano da 4 a 12 ore dall arrivo in quota. Una modifica del questionario di Lake Louise è stato messo a punto per valutare i sintomi non specifici tra i bambini molto piccoli e può essere utile nella valutazione dei bambini in età preverbale; vedi Appendice B (Yaron et al., 1998). Però, attualmente tale modifica del questionario non è stato valutato per un uso di routine da parte di genitori e medici nel prendere decisioni circa la gestione dei bambini in alta quota. E stato omologato, dimostrando grande concordanza tra osservatori diversi, quando utilizzato da genitori e può essere utile nell educare i genitori sui sintomi dovuti all AMS (Yaron et al., 2000). 3. Anche alcuni bambini più grandi, in particolare quelli tra i 3 e gli 8 anni e bambini con difficoltà di apprendimento o di comunicazione, possono avere problemi nel descrivere i sintomi, rendendo la malattia da altitudine difficile da diagnosticare Prevenzione del male acuto di montagna tra i bambini Non esistono studi riguardanti la prevenzione della malattia da altitudine tra i bambini; però, riteniamo che i principi di prevenzione validi per i soggetti adulti siano appropriati anche per i bambini Salita graduale. E utile una salita lenta e graduale, che permetta un tempo adeguato per l acclimatazione. Al di sopra dei 2500 m, una salita di 300 m al giorno ed il riposo di un giorno ogni 1000 m sono raccomandati, ma non è chiaro se una raccomandazione più o meno cauta possa essere più appropriata per i bambini. Vi sono pochi dati su come i bambini si possano acclimatare alla quota rispetto agli adulti. I bambini sembrano acclimatarsi nello stesso modo, se non meglio rispetto agli adulti in uno studio che ha
8 riportato i cambiamenti della frequenza cardiaca e della saturazione arteriosa dell ossigeno in bambini tra i 7 ed i 9 anni di età nel corso di una salita lenta e graduale (Tuggy et al., 2000) La profilassi con farmaci per facilitare l acclimatazione nell infanzia normalmente dovrebbe essere evitata, poiché una salita più lenta raggiunge lo stesso effetto in molti casi e minimizza l uso non necessario di farmaci nell infanzia. In rari casi, quando non può essere evitata una rapida salita, l uso dell acetazolamide per aiutare l acclimatazione può essere autorizzato anche nel bambino. I bambini con nota pregressa suscettibilità all AMS possono beneficiare della profilassi per facilitare l acclimatazione. Effetti collaterali possono comparire con l uso dell acetazolamide, come parestesie, rash cutanei e possibile disidratazione; per cui l uso non andrebbe incoraggiato. L allergia ai sulfamidici costituisce una controindicazione all uso dell acetazolamide Educazione. I bambini ed i loro accompagnatori dovrebbero essere informati sui sintomi delle malattie da altitudine ed il loro trattamento prima di salire in quota (oltre i 2500 m). I genitori dovrebbero pure conoscere bene le reazioni dei loro figli durante il viaggio, indipendentemente dalla quota, in modo di essere in grado di distinguere la malattia da altitudine dai semplici sintomi legati al viaggio Piano di emergenza. Un eventuale piano di emergenza dovrebbe essere messo a punto da tutti i gruppi che viaggiano in zone remote prima di intraprendere un viaggio, in modo di garantire l evacuazione di un membro ammalato della comitiva. Una parte del piano di emergenza dovrebbe comprendere la possibilità di adeguate comunicazioni per facilitare l evacuazione. Qualora un bambino viaggi in quota, dovrebbero essere garantiti la possibilità immediata di discesa o di una fonte di ossigeno (entro qualche ora). Qualora la discesa richieda giorni o un ulteriore salita, il soggiorno in quota dovrebbe essere evitato Viaggio in gruppo. Le gite scolastiche rappresentano esperienze educative diffuse per bambini più grandi di età. E essenziale che le varie organizzazioni scolastiche pianifichino le gite di gruppo in montagna a quote inferiori ai 2500 m (nel caso di pernottamento), scegliendo itinerari che permettano una salita graduale, dei giorni di riposo, una facile discesa ed un percorso flessibile in caso di malattia. La preparazione della gita dovrebbe includere: 1. Valutazione dei dati anamnestici di ogni bambino. 2. Educazione dei genitori, degli accompagnatori e dei bambini sulle malattie d altitudine e gli altri rischi per la salute durante la gita in montagna. 3. Preparazione adeguata degli accompagnatori sul primo soccorso e preparazione di un adeguato kit di pronto soccorso. 4. Piano di emergenza e di evacuazione, comprendente i mezzi di comunicazione in caso di un emergenza. 5. Assicurazione medica e per l evacuazione (estesa a tutti i partecipanti) 1.5. Trattamento delle malattie acute da altitudine nei bambini. Non esistono studi sul trattamento delle malattie acute da altitudine nei bambini. Però, sembra appropriato seguire gli algoritmi relativi al trattamento dell adulto, con appropriati dosaggi farmacologici pediatrici, come riportato in tabella tavola 4. Può essere prudente essere più cauti nel trattare i bambini affetti dal male acuto di montagna e scendere più precocemente, dopo la comparsa dei sintomi, rispetto agli adulti, poiché la storia naturale dell AMS nell infanzia non è ben conosciuta. Scendere, quando possibile, dovrebbe avvenire con il minimo sforzo fisico, poiché lo sforzo potrebbe esacerbare i sintomi; durante la discesa, il bambino dovrebbe essere, quando possibile, trasportato.
9 Mal di montagna acuto (AMS) TABELLA 4. TRATTAMENTO DELLE MALATTIE D ALTITUDINE NEI BAMBINI Lieve 1. Riposo (non salire ulteriormente) o, preferibilmente, scendere fino a quando i sintomi cessano (in particolare con i bambini più piccoli). 2. Trattamento dei sintomi, con analgesici ed antiemetici. Moderato (peggioramento dei sintomi di AMS nonostante il riposo ed il trattamento dei sintomi) 1. Discesa 2. Ossigeno 3. Acetazolamide 2.5 mg/kg/dose p.o. ogni 8-12 ore (massimo 250 mg per dose) 4. Desametazone 0.15 mg/kg/dose p.o. ogni 6 ore 5. Sacco iperbarico (usato solo per facilitare la discesa, che dovrebbe essere intrapresa appena possibile) 6. Trattamento dei sintomi, con analgesici (acetaminofene, ibuprofene) ed antiemetici in dosi pediatriche appropriate. L uso dell aspirina è sconsigliato nei bambini, a causa dell associazione con la sindrome di Reyes. Edema polmonare d alta quota 1. Discesa 2. Posizione seduta 3. Ossigeno 4. Nifedipina 0.5 mg/kg/dose p.o. ogni 8 ore (massimo 20 mg per le capsule e 40 mg per le compresse, preferibilmente preparazioni a rilascio lento). La nifedipina è necessaria solo in rari casi, quando la risposta all ossigeno e/o la discesa è insoddisfacente. 5. L uso del desametazone dovrebbe essere considerato a causa della possibile associazione con HACE. 6. Sacco iperbarico (usato solo per facilitare la discesa, che dovrebbe essere intrapresa appena possibile) Edema cerebrale d alta quota 1. Discesa 2. Ossigeno 3. Desametazone 0.15 mg/kg/dose p.o. ogni 6 ore 4. Sacco iperbarico (usato solo per facilitare la discesa, che dovrebbe essere intrapresa appena possibile) Modificato da Pollard and Murdoch, Ipertensione polmonare sintomatica da alta quota L ipertensione polmonare d alta quota sintomatica (SHAPH) comprende le esacerbazioni acute di ipertensione polmonare come pure la sindrome di mal di montagna subacuto (SIMS) o malattia cardiaca da alta quota. Un aumento acuto della pressione in arteria polmonare è stato osservato in bambini che vivono o viaggiano in alta quota in associazione a infezioni virali intercorrenti (Susan Niermeyer, osservazione non pubblicata). Il trattamento si basa sulla somministrazione di ossigeno e sulla discesa. La forma subacuta di SHAPH si verifica quasi esclusivamente nei lattanti (al di sotto di 1 anno di età), originari della bassa quota, che vengono in continuazione esposti a quote al di sopra dei 3000 m per più di un mese (Wu e Liu, 1955; Khoury e Hawes, 1963; Sui et al., 1988; Wu, 1994 ). Ci possono essere differenze etniche nel rischio di sviluppare una SHAPH. L incidenza tra i lattanti cinesi è dell 1 % da 3050 a 5188 m. (Wu, 1994). In tali condizioni, i bambini sviluppano un ipertensione polmonare ipossica e, conseguentemente, un insufficienza cardiaca ventricolare destra. Il quadro sintomatologico si manifesta con scarsa alimentazione, letargia e sudorazione. Successivamente, possono manifestarsi sintomi e segni di insufficienza cardiaca quali dispnea, cianosi, tosse, irritabilità, insonnia, epatomegalia, edema ed oliguria. Il trattamento è diverso rispetto al male acuto di montagna ed è diretto al controllo dell insufficienza
10 cardiaca congestizia ed alla riduzione dell ipertensione polmonare. Consiste nella somministrazione di ossigeno, farmaci diuretici e discesa immediata. 3. Sindrome della morte improvvisa del lattante (SIDS) Non è chiaro se l esposizione all alta quota induca un aumento del rischio di SIDS dal momento che gli studi sono discordanti (Barkin et al., 1981; Getts e Hill, 1982; Kohlendorfer et al., 1998). La posizione prona durante il sonno rappresenta un importante cofattore in quota come al livello del mare (Kohlendorfer et al., 1998). Come a livello del mare, il rischio di SIDS può essere ridotto lasciando sempre il bambino disteso sulla schiena ed evitando l esposizione passiva al fumo di tabacco (Wisborg et al., 2000). La possibilità di un associazione con l altitudine merita attenta considerazione nel caso di salita in quota con un bambino piccolo (meno di 1 anno di età). Vi è pure un rischio teorico e qualche evidenza che l esposizione all alta quota possa interferire con il normale adattamento respiratorio post-natale (Niermeyer, 1997; Parkins et al., 1998). 4. Esposizione al freddo Lattanti e bambini piccoli sono particolarmente vulnerabili agli effetti del freddo a causa del loro maggior rapporto tra superficie e volume del corpo. Il bambino che è stato trasportato durante una passeggiata non ha generato calore attraverso l attività muscolare e risulta, pertanto, a rischio di ipotermia. Un abbigliamento adeguato è essenziale per prevenire il disagio, l ipotermia ed i congelamenti. Il Comitato è a conoscenza di un elevato numero di casi di congelamento delle estremità, inclusi quelli che hanno richiesto amputazioni (osservazioni non pubblicate di S. Kriemler e di J.A. Litch). 5. Esposizione al sole Il riflesso della neve ed il più sottile strato di atmosfera, ad alta quota aumentano il rischio legato ai raggi solari ultravioletti rispetto al livello del mare. I bambini sono più soggetti a scottature rispetto agli adulti se esposti ad un eccesso di raggi solari. Viene caldamente consigliato l utilizzo di appropriate creme solari (UVA e B, SPF Z30, applicate prima di esporsi al sole), di cappelli, di indumenti dotati di maniche lunghe e di occhiali per prevenire ustioni o cecità dovuta al riflesso della neve. 6. Altri fattori da considerare quando si viaggia in ambiente d alta quota con i bambini. Viaggiare con i bambini risulta molto piacevole sia per i genitori che per i bambini stessi. Per molti genitori che portano i loro figli in montagna il viaggio costituisce una opportunità per rilassarsi, lontano dalle normali attività di ogni giorno. Comunque, dovrebbero essere tenuti presenti altri fattori in grado di migliorare il piacere di un viaggio sia per i bambini che per i genitori (Berghold e Moravec, 1994). 1. Noia. I bambini tipicamente dimostrano una breve capacità di concentrazione e si annoiano facilmente anche dopo distanze relativamente corte. Perciò, andrebbe scelto, con attenzione, un itinerario stimolante. 2. Capacità fisica. Sono state effettuate delle stime sulle distanze che possono essere percorse dai bambini (a livello del mare) (Gentile e Kennnedy, 1991), da utilizzare, comunque, solo come indicazioni che devono essere adattate a ciascun bambino. Va sottolineato che il bambino dovrebbe camminare solo per il tempo che desidera. 3. Cibo. Qualche bambino può dimostrarsi poco adattabile ai cambiamenti dovuti alle circostanze in cui si trova e potrebbe rifiutare il cibo non usuale. E utile provare, quando
11 possibile, il cibo non abituale prima di un viaggio in quota. E importante assicurare un adeguato apporto di cibo e di liquidi durante il viaggio. 4. Igiene. Durante trekking in zone remote, il viaggio con bambini piccoli può essere particolarmente stressante per i genitori che cercano di mantenere un appropriato livello di igiene per i loro figli. 5. Malattie intercorrenti. La gastroenterite non è probabilmente più frequente tra i bambini che viaggiano rispetto agli adulti. I bambini sono più predisposti a sviluppare una grave disidratazione, pericolosa per la vita, durante una gastroenterite e, pertanto, preparazioni per soluzioni reidratanti orali devono essere predisposte nel kit dei medicinali. 7. Bambini affetti da malattie pre-esistenti. I bambini con malattie croniche devono essere considerati ad aumentato rischio di andare incontro ad una riacutizzazione della malattia cronica stessa o ad una malattia direttamente correlata alla quota, come l HAPE. Pochi o assenti sono i dati che si conoscono per stabilire il rischio in particolari condizioni morbose come la fibrosi cistica o la malattia cronica polmonare del prematuro (displasia broncopolmonare). Comunque, conoscendo i fattori di rischio noti per lo sviluppo di malattie correlate all altitudine e valutando come le condizioni cliniche di ogni singolo bambino possano influenzare la sua fisiologia cardio-polmonare in un ambiente ipossico, è possibile stabilire il rischio relativo di sviluppare complicanze in alta quota. Per esempio, sia la mancanza relativa di un aumento della ventilazione che la iperperfusione vascolare polmonare, che si osservano in alta quota nei soggetti con agenesia di un arteria polmonare, sono fattori di rischio per lo sviluppo di un edema polmonare d alta quota (Matsusawa et al., 1989; Selland et al., 1993; Sebbane et al., 1997). Perciò, è logico credere che i bambini affetti da difetti cardiaci congeniti che comportano un iperperfusione del letto vascolare polmonare, quali difetti del setto atriale e ventricolare, assenza unilaterale di un arteria polmonare e pervietà del dotto arterioso, potrebbero essere ad aumentato rischio di sviluppo di malattie correlate alla quota come l HAPE. Analogamente, bambini affetti da malattie polmonari secondarie a nascita prematura o a fibrosi cistica, che hanno elevati valori di PaCO2 a livello del mare, possono essere incapaci di aumentare la ventilazione polmonare quando esposti all alta quota ed essere, così, a rischio di malattia da altitudine. Bambini affetti da sindrome di Down presentano un alta incidenza di apnea ostruttiva ed ipoventilazione, come pure di difetti cardiaci congeniti risultanti in un aumentato flusso ematico polmonare. Forse tali anomalie contribuiscono allo sviluppo di HAPE nei bambini affetti da sindrome di Down anche a quote relativamente basse (Durmowicz, Pediatrics 2001). Anche i bambini con disturbi non cardio-polmonari possono essere ad aumentato rischio di sviluppo di una malattia da altitudine, a seconda di come la disfunzione risponde allo stress da alta quota. Per esempio, un bambino con deficienza di cortisolo secondaria a sindrome adrenogenitale ha sviluppato un HAPE a moderata altitudine, come pure due bambini affetti da cancro che avevano recentemente completato una chemioterapia (osservazioni A.G. Durmowicz). La comparsa ex-novo o la recidiva di attacchi convulsivi in bambini non più in terapia da tempo possono verificarsi anche ad una quota di 2700 m (osservazione non pubblicata, P.H. Hackett). Inoltre, i bambini affetti da anemia drepanocitica (sickle cell anemia) sembrano essere ad aumentato rischio di crisi falcemiche in quota (Mahony, e Githens, 1979). Soprattutto se i genitori decidono di viaggiare in alta quota con bambini affetti da malattie croniche, è essenziale predisporre un piano per un adeguato supporto terapeutico ed una veloce evacuazione. Ciò, probabilmente, significa limitare i viaggi in zone d alta quota più sviluppate piuttosto che in quelle più isolate e con scarse strutture turistiche. 8. Considerazioni speciali per le salite in alta quota con i bambini.
12 1. Non ci sono dati su quali quote siano assolutamente sicure per i bambini. 2. Il rischio di male acuto di montagna esiste per salite al di sopra di 2500 m., in particolar modo dormendo al di sopra dei 2500 m. 3. Malattie intercorrenti possono aumentare il rischio di malattie d altitudine. 4. Gli effetti dell esposizione prolungata (settimane) all ipossia d alta quota sulla crescita complessiva e sullo sviluppo cerebrale e cardio-polmonare non sono noti Località del viaggio. Un viaggio ad alta quota in montagna o in località sciistiche in Paesi industrializzati, con facile e rapido accesso a strutture sanitarie, dovrebbe essere considerato in modo diverso rispetto ad un viaggio in zone remote ed in località prive di accesso a centri dotati di attrezzature mediche sofisticate. 1. Molti luoghi turistici e località sciistiche in Paesi industrializzati sono situati a quote inferiori od uguali a 3000 m e la maggioranza dei viaggiatori in tali zone dorme a quota simili. Il male acuto di montagna è presente a tali quote, ma vi è, probabilmente, uno basso rischio di andare incontro alle forme gravi di malattia da altitudine. Una volta riconosciuta, la malattia d altitudine può essere trattata efficacemente, nella maggior parte dei casi, con l ossigeno e/o con la discesa. La salita, nel corso di attività turistiche (seggiovie, viaggi su strade di montagna e itinerari con gli sci), a quote più elevate (4000 m e oltre) rispetto a quelle di pernottamento, è generalmente breve (ore) e, probabilmente, comporta un minimo rischio aggiuntivo. Viaggi più lunghi al di sopra dei 3000 m, a piedi o a cavallo, dovrebbero essere effettuati più lentamente e con salita più graduale e cauta, in modo da ridurre la possibilità di malattie d altitudine. 2. Le salite effettuate in aree remote di montagna, senza la possibilità di accedere rapidamente a strutture sanitarie, dovrebbero essere intraprese con maggior cautela. Pernottamenti a quote inferiori od uguali a 3000 m comportano un basso rischio di grave malattia d altitudine; ma, quando si verifica un HAPE o un HACE, il trattamento può risultare più difficile rispetto alle zone più sviluppate. Salite a quote più elevate, in tale contesto, dovrebbero svolgersi in modo più graduale, con giorni di riposo (acclimatazione) e con un accurato piano di emergenza Età del bambino 1. La malattia d altitudine è particolarmente difficile da diagnosticare nei bambini in età preverbale (al di sotto dei 3 anni), che non sanno riferire i classici sintomi del mal di montagna. Analogamente, alcuni bambini con età tra 3 e 8 anni possono essere in grado di riferire i sintomi, ma estrema cautela è necessaria per quelli più giovani e per i bambini con difficoltà di apprendimento che possono aver problemi nell esprimere i sintomi del male acuto di montagna. Bambini di età più avanzata (oltre gli 8 anni) hanno in genere raggiunto il grado di sviluppo necessario per riferire tali sintomi. 2. Molti bambini in età preverbale si recano in località a 3000 m di quota nelle montagne del Nord America senza complicazioni, ma ulteriori cautele sono necessarie per salite più in alto ed in zone remote. 3. Per i neonati, nel corso delle prime settimane e mesi di vita, vi possono essere, teoricamente, alcune preoccupazioni aggiuntive, dal momento che l esposizione a quote superiori a 2500 m per più di alcune ore, può influenzare i normali pattern respiratori ( Parkins et al., 1998 ) Durata dell esposizione alla quota 1. Salite ad oltre 3000 m prolungate (più di un giorno) o che richiedono il pernottamento sopra i 3000 m, aumentano il rischio di male acuto di montagna e dovrebbero essere effettuate con cautela, con una salita lenta e graduale, programmando giorni di riposo ed un piano di emergenza.
13 2. Qualora un bambino si debba spostare a quote superiori ai 2500 m a causa del lavoro dei genitori e sia, quindi, previsto un prolungato soggiorno in quota, dovrebbe essere effettuata una salita lenta e graduale, come descritto nella sezione 1.4. Per i lattanti (< 1 anno di età ), per i quali si preveda una residenza permanente in quota, alcuni autori raccomandano di ritardare la salita in quota fin oltre il primo anno di vita a causa del rischio, peraltro lieve, di SIDS oltre i 3000 m. Ciò di solito non è fattibile se si vuole evitare la separazione dei genitori. Quindi, dopo un attento esame fisico prima della salita ed una iniziale acclimatazione alla quota, il lattante dovrebbe essere seguito molto da vicino, con particolare attenzione alla crescita in percentili; può essere utile la pulsiossimetria, specialmente durante il sonno e l ECG dovrebbe venire monitorato periodicamente per valutare l eventuale sviluppo dell ipertrofia ventricolare destra. 9. Conclusioni I viaggi in zone remote e disagiate con i bambini costituiscono un esperienza piacevole per i genitori e per chi se ne occupa, quando affrontati con una adeguata preparazione. La salita in quota aggiunge un altra dimensione a tali viaggi, che deve essere considerata con attenzione. Sfortunatamente, vi sono pochi dati per avere indicazioni dirette, ma alcune considerazioni fatte dai pochi studi pediatrici ed estrapolazioni dai dati noti sugli adulti, forniscono delle linee-guida per un comportamento sicuro. Il documento di consenso, che viene qui descritto, fornisce delle raccomandazioni che possono essere utili per i medici ai quali siano chiesti consigli per andare in altitudine con i bambini. 10. Ricerche future Questo Comitato ad hoc ha deciso di pianificare ulteriori studi per fornire delle evidenze scientifiche su cui basare linee-guida future per i bambini che si espongono all alta quota. Sono stati discussi piani specifici per registrare l epidemiologia delle malattie d alta quota nei bambini nelle varie popolazioni e nelle varie regioni del mondo. Ulteriori conferme della validità del CLLS con più grandi popolazioni e differenti valutatori sono stati considerati una priorità. Si ritengono necessari studi sull impiego dell acetazolamide nei bambini, considerato l impiego di tale farmaco nella salita rapida in quota. Un database internazionale deve essere messo a punto in modo di raccogliere i casi di bambini affetti da malattie d altitudine, coordinato da Michael Yaron (Michael.Yaron@uchsc.edu) e Susan Kriemler (kriemlers@swissonline.ch). REFERENCES Barkin R.M., Hartley M.R., and Brooks J.G. (1981). Influence of high altitude on sudden infant death syndrome. Pediatrics 68: Berghold, F. (2000). Wandern und bergsteigen mit kindern. In: Alpin and Höhenmedizin, Lehrskriptum der österreichischen und deutschen Alpinärzteausbildung (Handbook of the Austrian Society for Mountain and Altitude Medicine and the German Society for Mountain and Expedition Medicine). Berghold, F., ed., Austrian Society for Mountain and Altitude Medicine and the German Society for Mountain and Expedition Medicine, Innsbruck, Vol. 3, pp
14 Berghold F., and Moravec F. (1994). Mountaineering with children adventure or danger? In: Annual Book of Alpine Medicine 94. E. Jenny and G. Flora, eds. Austrian Society for Mountain and Altitude Medicine, Innsbruck, pp Berghold F., and Schaffert W. (1999). Kinder und höhe. In: Handbuch der Trekking- und Expeditionsmedizin (Handbook of Trekking- and Expedition Medicine). F. Berghold and W. Schaffert, eds. DAV Summit Club, Munich, pp Durmowicz A.G., Noordeweir E., Nicholas R., and Reeves J.T. (1997). Inflammatory processes may predispose children to high-altitude pulmonary edema. J. Pediatr. 130: Eldridge M.W., Podolsky A., Richardson R.S., Johnson D.H., Knight D.R., Johnson E.C., Hopkins S.R., Michimata H., Grassi B., Feiner J., Kurdak S.S., Bickler P.E., Wagner P.D., and Severinghaus, J.W. (1996). Pulmonary hemodynamic response to exercise in subjects with prior high-altitude pulmonary edema. J. Appl. Physiol. 81: Fasules J.W., Wiggins J.W., and Wolfe R.R. (1985). Increased lung vasoreactivity in children from Leadville, Colorado, after recovery from high-altitude pulmonary edema. Circulation 72: Gentile D.A., and Kennedy B.C. (1991). Wilderness medicine for children. Pediatrics 88: Getts A.G., and Hill H.F. (1982). Sudden infant death syndrome: incidence at various altitudes. Dev. Med. Child. Neurol. 24: Hackett P.H., and Rennie, D. (1979). Rales, peripheral edema, retinal hemorrhage and acute mountain sickness. Am. J. Med. 67: Hackett P.H., Creagh C.E., Grover R.F., Honigman B., Houston C.S., Reeves J.T., Sophocles A.M., and Van Hardenbroek M. (1980). High-altitude pulmonary oedema in persons without the right pulmonary artery. N. Eng. J. Med. 302: Honigman B., Theis M.K., Koziol-McLain J., Roach R., Yip R., Houston C., Moore L.G., and Pearce P. (1993). Acute mountain sickness in a general tourist population at moderate altitudes. Ann. Intern. Med. 118: Hultgren H. (1997). High altitude pulmonary edema. In: High Altitude Medicine, H. Hultgren, ed., Hultgren Publications, Stanford, CA, p Hultgren H.N., and Marticorena E.A. (1978). High altitude pulmonary edema. Epidemiologic observations in Peru. Chest 74: Khoury G.H., and Hawes C.R. (1963). Primary pulmonary hypertension in children living at high altitude. J. Pediatr. 62: Kohlendorfer U., Kiechl S., and Sperl W. (1998). Living at high altitude and risk of sudden infant death syndrome. Arch. Dis. Child. 79: Lakshminarayan S., and Pierson D.J. (1975). Recurrent high altitude pulmonary edema with blunted chemosensitivity. Am. Rev. Respir. Dis. 111:
15 Maggiorini M., Buhler B., Walter M., and Oelz O. (1990). Prevalence of acute mountain sickness in the Swiss Alps. Brit. Med. J. 301: Mahony B.S., and Githens J.H. (1979). Sickling crises and altitude. Occurrence in the Colorado patient population. Clin. Pediatr. (Phila) 18: Marticorena E., Tapia F.A., Dyer J., Severino J., Banchero N., Gamboa R., Kruger H., and Peñaloza D. (1964). Pulmonary edema by ascending to high altitudes. Dis. Chest 45:273. Matsuzawa Y., Fujimoto K., Kobayashi T., Namushi N.R., Harada K., Kohno H., Fukushima M., and Kusama, S. (1989). Blunted hypoxic ventilatory drive in subjects susceptible to high-altitude pulmonary edema. J. Appl. Physiol. 66: Menon N.D. (1965). High altitude pulmonary edema: a clinical study. N. Eng. J. Med. 273: Murdoch D.R. (1995a). Altitude illness among tourists flying to 3740 meters elevation in the Nepal Himalayas. J. Travel Med. 2: Murdoch D.R. (1995b). Symptoms of infection and altitude illness among hikers in the Mount Everest region of Nepal. Aviat. Space Environ. Med. 66: Naeije R., De Backer D., Vachiery J.L., and De Vuyst P. (1996). High-altitude pulmonary edema with primary pulmonary hypertension. Chest 110: Niermeyer S. (1997) The newborn at high altitude: cardiopulmonary function. In: Hypoxia and the Brain. J.R., Sutton, C.S. Houston, and G. Coates, eds. Queen City Printers, Burlington, VT, pp Parkins K.J., Poets C.F., O Brien L.M., Stebbens V.A., and Southall D.P. (1998). Effect of exposure to 15% oxygen on breathing patterns and oxygen saturation in infants: interventional study. Brit. J. Med. 316: Podolsky A., Eldridge M.W., Richardson R.S., Knight D.R., Johnson E.C., Hopkins S.R., Johnson D.H., Michimata H., Grassi B., Feiner J., Kurdak S.S., Bickler P.E., Severinghaus J.W., and Wagner P.D. (1996). Exercise-induced VA/Q inequality in subjects with prior high-altitude pulmonary edema. J. Appl. Physiol. 81: Pollard A.J., and Murdoch D.R. (1998). The High Altitude Medicine Handbook. Radcliffe Medical Press, Abingdon, Oxon. Rabold M. (1989). High-altitude pulmonary edema: a collective review. Am. J. Emerg. Med. 7: Rios B., Driscoll D.J., and McNamara D.G. (1985). High altitude pulmonary oedema with absent right pulmonary artery. Pediatrics 75: Roach R.C., Maes D., Sandoval D., Robergs R.A., Icenogle M., Hinghofer-Szalkay H., Lium D., and Loeppky J.A. (2000). Exercise exacerbates acute mountain sickness at simulated high altitude. J. Appl. Physiol. 88:
16 Sartori C., Allemann Y., Trueb L., Delabays A., Nicod P., and Scherrer U. (1999). Augmented vasoreactivity in adult life associated with perinatal vascular insult. Lancet 353: Scherrer U., Satori C., Lepori M., Allemann Y., Duplain H., Trueb L., and Nicod P. (1999). Highaltitude pulmonary edema: from exaggerated pulmonary hypertension to a defect in transepithelial sodium transport. Adv. Exp. Med. Biol. 474: Scoggin C.H., Hyers T.M., Reeves J.T., and Grover R.F. (1977). High-altitude pulmonary edema in the children and young adults of Leadville, Colorado. N. Eng. J. Med. 297: Sebbane M., Wuyam B., Pin I., Pendlebury S., Plasse M., Durand C., and Levy P. (1997). Unilateral agenesis of the pulmonary artery and high-altitude pulmonary edema (HAPE) at moderate altitude. Pediatr. Pulmonol. 24: Selland M.A., Stelzner T.J., Stevens T., Mazzeo R.S., Mc- Cullough R.E., and Reeves J.T. (1993). Pulmonary function and hypoxic ventilatory response in subjects susceptible to high-altitude pulmonary edema. Chest 103: Shlim D.R., and Gallie J. (1992). The causes of death among trekkers in Nepal. Int. J. Sports Med. 13 Suppl 1:S Sui G.J., Liu Y.H., Cheng X.S., Anand I.S., Harris E., Harris P., and Heath D. (1988). Subacute infantile mountain sickness. J. Pathol. 155: Theis M.K., Honigman B., Yip R., McBride D., Houston C.S., and Moore L.G. (1993). Acute mountain sickness in children at 2835 meters. Am. J. Dis. Child. 147: Toews W.H., and Pappas G. (1983). Surgical management of absent right pulmonary artery with associated pulmonary hypertension. Chest 84: Tuggy M.L., Sarjeant P., Litch J.A., and Bishop R.A. (2000). Comparison of acclimatization to high altitude between genetically related adults and children. Wild. and Environ. Med. 11: Wisborg K., Kesmodel U., Henriksen T.B., Olsen S.F., and Secher N.J. (2000). A prospective study of smoking during pregnancy and SIDS. Arch. Dis. Child. 83: Wu, T. (1994). Children on the Tibetan Plateau. Newsletter of the International Society for Mountain Medicine 4:5 7. Wu D.C., and Liu Y.R. (1955). High altitude heart disease. Chin. J. Pediat. 6: Yaron M., Waldman N., Niermeyer S., Nicholas R., and Honigman, B. (1998). The diagnosis of acute mountain sickness in preverbal children. Arch. Pediatr. Adolesc. Med. 152: Yaron M., Niermeyer S., Jobe L., Lindgren K., Bissell D., Cairns C. and Honigman B. (2000). Evaluation of diagnostic criteria for acute mountain sickness in preverbal children (abstract). Acad. Emerg. Med. 7:
17 Zubieta-Calleja G.R., and Zubieta-Castillo G. (1989). Chapter 6, HAPE. In: High Altitude Pathology at Ft. G.R. Zubieta-Calleja and G. Zubieta-Castillo, eds. Imprenta Papiro, La Paz, Bolivia, p. 64. APPENDIX A Lake Louise Acute Mountain Sickness Scoring System (A) Questionario di autovalutazione 1. Mal di testa 0 Assente 1 Lieve 2 Moderato 3 Grave, debilitante 2. Sintomi gastro-intestinali 0 Assenti 1 Appetito scarso o nausea 2 Nausea moderata o vomito 3 Nausea grave e vomito debilitanti 3. Fatica e/o debolezza 0 Assenti 1 Lievi 2 Moderate 3 Gravi, debilitanti 4. Capogiri o sensazione di testa vuota 0 Assenti 1 Lievi 2 Moderate 3 Gravi, debilitanti 5. Difficoltà nel sonno 0 Sonno normale 1 Sonno diverso dal solito 2 Frequenti risvegli, dormito poco 3 Mai dormito
18 (B) Valutazione clinica 6. Alterazioni dello stato mentale 0 Assenti 1 Letargia o apatia 2 Disorientamento o confusione 3 Stupore o semicoscienza 4 Coma 7. Atassia (camminando lungo una linea retta) 0 Assente 1 Manovre per mantenere l equilibrio 2 Passi fuori linea 3 Cadute 4 Incapacità a stare in piedi 8. Edemi periferici 0 Assenti 1 Presenti in una sola sede 2 Presenti in due o più sedi (C) Score funzionale Complessivamente, in presenza di sintomi, 0 Nessuna riduzione di attività come hanno questi influenzato la vostra 1 Lieve riduzione di attività attività? 2 Moderata riduzione di attività 3 Grave riduzione di attività (es. costretto a letto) La somma delle risposte alle domande viene calcolata, raccomandando di riportare in modo separato i punteggi del questionario di autovalutazione, della valutazione clinica (se effettuato) e dello score funzionale. Un punteggio di tre o più punti nel questionario di autovalutazione dell AMS, da solo o in associazione con quello di valutazione clinica, ad una quota superiore ai 2500 m, indica la presenza di AMS. APPENDIX B Diagnosi di male acuto di montagna nei bambini in età preverbale Il Lake Louise Scoring System (LLSS) per il male acuto di montagna è utile nei soggetti adulti, ma non può essere utilizzato direttamente nei bambini in età preverbale (cioè nei bambini con età inferiore ai 3 anni). Il Children s Lake Louise Score (CLLS) è stato realizzato modificando il LLSS, usando uno score dell irritabilità come equivalente a quello del mal di testa, con delle componenti aggiuntive per valutare alterazioni dell appetito, del gioco e del sonno. Il CLLS è la somma dei punteggi per l irritabilità (fussiness)(fs), dell appetito (eating)(e), del gioco (playfulness)(p) e del sonno (sleep)(s), (CLLS = FS+E+P+S). Il genitore completa il CLLS, poiché è difficile per il medico valutare questi cambiamenti nel comportamento del bambino. L AMS è diagnosticato se il CLLS d 7, con entrambi FS 4 e E+P+S 3.
19 Children s Lake Louise Score (CLLS) Fussiness é definita come uno stato di irritabilità, non giustificata da una causa come stanchezza, fame, dentizione o dolore per una ferita. Questo comportamento può comprendere il pianto, l irrequietezza o la tensione muscolare. Controllate l irritabilità del vostro bambino nelle ultime 24 ore senza il beneficio del vostro intervento. QUANTITA DI IRRITABILITA (FUSSINESS) NON GIUSTIFICATA Assente Intermittente Constante Quando sveglio INTENSITA DI IRRITABILITA (FUSSINESS) NON GIUSTIFICATA Assente Intermittente Constante Quando sveglio FUSSINESS SCORE (FS) = quantità + intensità DEFINITE L APPETITO (EATING) DI VOSTRO FIGLIO OGGI (E) 0 Normale 1 Leggermente meno del solito 2 Molto meno del solito 3 Vomito o non ha mangiato DEFINITE IL GIOCO (PLAYFULNESS) DI VOSTRO FIGLIO OGGI (P) 0 Normale 1 Leggermente meno del solito 2 Molto meno del solito 3 Non ha giocato DEFINITE IL SONNO (SLEEP) DI VOSTRO FIGLIO OGGI (S) 0 Normale 1 Leggermente meno del solito 2 Molto meno del solito 3 Non ha dormito CLLS = FS + E + P + S
20 Traduzione: G. Agazzi, A. Ponchia
CUORE E MONTAGNA ALTITUDINE. Bassa quota fino a 1800 m. Media quota tra 1800 e 3000 m. Alta quota tra 3000 e 5500 m. Altissima quota sopra i 5500 m.
 CUORE E MONTAGNA ALTITUDINE Bassa quota fino a 1800 m. Media quota tra 1800 e 3000 m. Alta quota tra 3000 e 5500 m. Altissima quota sopra i 5500 m. CARATTERISTICHE FISICHE DELL AMBIENTE DI MONTAGNA riduzione
CUORE E MONTAGNA ALTITUDINE Bassa quota fino a 1800 m. Media quota tra 1800 e 3000 m. Alta quota tra 3000 e 5500 m. Altissima quota sopra i 5500 m. CARATTERISTICHE FISICHE DELL AMBIENTE DI MONTAGNA riduzione
della Valvola Mitrale
 Informazioni sul Rigurgito Mitralico e sulla Terapia con Clip della Valvola Mitrale Supporto al medico per le informazioni al paziente. Informazioni sul Rigurgito Mitralico Il rigurgito mitralico - o RM
Informazioni sul Rigurgito Mitralico e sulla Terapia con Clip della Valvola Mitrale Supporto al medico per le informazioni al paziente. Informazioni sul Rigurgito Mitralico Il rigurgito mitralico - o RM
Conoscere i parametri vitali valutabili dal soccorritore Conoscere le tecniche di valutazione dei parametri vitali Riconoscere le situazioni di
 Corso Base per Aspiranti Volontari della CROCE ROSSA ITALIANA VALUTAZIONE PARAMETRI VITALI INSUFFICIENZA CARDIACA - RESPIRATORIA OBIETTIVO DELLA LEZIONE Conoscere i parametri vitali valutabili dal soccorritore
Corso Base per Aspiranti Volontari della CROCE ROSSA ITALIANA VALUTAZIONE PARAMETRI VITALI INSUFFICIENZA CARDIACA - RESPIRATORIA OBIETTIVO DELLA LEZIONE Conoscere i parametri vitali valutabili dal soccorritore
Patologie più comunemente coinvolte nel mobbing.
 Patologie più comunemente coinvolte nel mobbing. Episodio Depressivo Maggiore. Cinque o più dei seguenti sintomi sono presenti da almeno due settimane comportando un cambiamento rispetto al precedente
Patologie più comunemente coinvolte nel mobbing. Episodio Depressivo Maggiore. Cinque o più dei seguenti sintomi sono presenti da almeno due settimane comportando un cambiamento rispetto al precedente
Criteri di selezione del collettivo e definizioni
 Appendice A Criteri di selezione del collettivo e definizioni Introduzione L indagine sull integrazione sociale delle persone con disabilità è stata realizzata nell ambito del progetto Sistema di Informazione
Appendice A Criteri di selezione del collettivo e definizioni Introduzione L indagine sull integrazione sociale delle persone con disabilità è stata realizzata nell ambito del progetto Sistema di Informazione
Nozioni generali. Principali forme di trattamento
 tano essere di vitale importanza per il benessere psicofisico del paziente, pertanto vale sempre la pena impegnarsi, anche quando la sindrome non venga diagnosticata subito dopo la nascita. Principali
tano essere di vitale importanza per il benessere psicofisico del paziente, pertanto vale sempre la pena impegnarsi, anche quando la sindrome non venga diagnosticata subito dopo la nascita. Principali
FIACCHEZZA, STANCHEZZA, MALESSERE MORALE. Carenza di ferro molto diffusa e spesso sottovalutata
 FIACCHEZZA, STANCHEZZA, MALESSERE MORALE Carenza di ferro molto diffusa e spesso sottovalutata Cari pazienti! Vi sentite spesso fiacchi, stanchi, esauriti o giù di morale? Soffrite facilmente il freddo?
FIACCHEZZA, STANCHEZZA, MALESSERE MORALE Carenza di ferro molto diffusa e spesso sottovalutata Cari pazienti! Vi sentite spesso fiacchi, stanchi, esauriti o giù di morale? Soffrite facilmente il freddo?
INTERFERONE POTENZIALI EFFETTI COLLATERALI
 INTERFERONE POTENZIALI EFFETTI COLLATERALI 1 Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori informazioni:
INTERFERONE POTENZIALI EFFETTI COLLATERALI 1 Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori informazioni:
Legga le informazioni che seguono e poi risponda alla domanda:
 La scoperta del gene responsabile della fibrosi cistica ha permesso la messa a punto di un test genetico per identificare il portatore sano del gene della malattia. Si è aperto quindi un importante dibattito
La scoperta del gene responsabile della fibrosi cistica ha permesso la messa a punto di un test genetico per identificare il portatore sano del gene della malattia. Si è aperto quindi un importante dibattito
Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può
 Sale e salute Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può causare gravi problemi alla salute. La quantità
Sale e salute Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può causare gravi problemi alla salute. La quantità
La depressione maggiore è un disturbo mentale che si manifesta con: uno stato d animo di profondo dolore o tristezza
 La depressione maggiore è un disturbo mentale che si manifesta con: uno stato d animo di profondo dolore o tristezza mancanza di energia e di voglia di fare le cose Materiale a cura di: L. Magliano, A.
La depressione maggiore è un disturbo mentale che si manifesta con: uno stato d animo di profondo dolore o tristezza mancanza di energia e di voglia di fare le cose Materiale a cura di: L. Magliano, A.
Laboratorio di Pedagogia Sperimentale. Indice
 INSEGNAMENTO DI LABORATORIO DI PEDAGOGIA SPERIMENTALE LEZIONE III INTRODUZIONE ALLA RICERCA SPERIMENTALE (PARTE III) PROF. VINCENZO BONAZZA Indice 1 L ipotesi -----------------------------------------------------------
INSEGNAMENTO DI LABORATORIO DI PEDAGOGIA SPERIMENTALE LEZIONE III INTRODUZIONE ALLA RICERCA SPERIMENTALE (PARTE III) PROF. VINCENZO BONAZZA Indice 1 L ipotesi -----------------------------------------------------------
QUESTO E IL NOSTRO CUORE
 QUESTO E IL NOSTRO CUORE Classe V Scuola Primaria Fase di engage Per comprendere meglio alcuni significati che collegano la pratica motoria alla salute del nostro cuore, in questa fase la classe viene
QUESTO E IL NOSTRO CUORE Classe V Scuola Primaria Fase di engage Per comprendere meglio alcuni significati che collegano la pratica motoria alla salute del nostro cuore, in questa fase la classe viene
DIABETE E AUTOCONTROLLO
 DIABETE E AUTOCONTROLLO Sì, gestire il diabete è possibile. Il monitoraggio della glicemia fa parte della terapia generale del diabete. Grazie all autocontrollo, potete misurare il livello di glicemia
DIABETE E AUTOCONTROLLO Sì, gestire il diabete è possibile. Il monitoraggio della glicemia fa parte della terapia generale del diabete. Grazie all autocontrollo, potete misurare il livello di glicemia
STUDIO OSSERVAZIONALE SULLA PREVALENZA DELLE PIU COMUNI PATOLOGIE UROLOGICHE E DEL LORO IMPATTO SULLA QUALITA DI VITA IN PAZIENTI
 STUDIO OSSERVAZIONALE SULLA PREVALENZA DELLE PIU COMUNI PATOLOGIE UROLOGICHE E DEL LORO IMPATTO SULLA QUALITA DI VITA IN PAZIENTI SOTTOPOSTI A DIALISI. Introduzione 2 Obiettivo dello studio 4 Materiali
STUDIO OSSERVAZIONALE SULLA PREVALENZA DELLE PIU COMUNI PATOLOGIE UROLOGICHE E DEL LORO IMPATTO SULLA QUALITA DI VITA IN PAZIENTI SOTTOPOSTI A DIALISI. Introduzione 2 Obiettivo dello studio 4 Materiali
Principi generali. Vercelli 9-10 dicembre 2005. G. Bartolozzi - Firenze. Il Pediatra di famiglia e gli esami di laboratorio ASL Vercelli
 Il Pediatra di famiglia e gli esami di laboratorio ASL Vercelli Principi generali Carlo Federico Gauss Matematico tedesco 1777-1855 G. Bartolozzi - Firenze Vercelli 9-10 dicembre 2005 Oggi il nostro lavoro
Il Pediatra di famiglia e gli esami di laboratorio ASL Vercelli Principi generali Carlo Federico Gauss Matematico tedesco 1777-1855 G. Bartolozzi - Firenze Vercelli 9-10 dicembre 2005 Oggi il nostro lavoro
SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASMA
 SUHMS SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASMA RACCOMANDAZIONI 2012-2015 DELLA SOCIETÀ SVIZZERA DI MEDICINA SUBACQUEA E IPERBARICA "SUHMS" Società svizzera di medicina subacquea e iperbarica
SUHMS SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASMA RACCOMANDAZIONI 2012-2015 DELLA SOCIETÀ SVIZZERA DI MEDICINA SUBACQUEA E IPERBARICA "SUHMS" Società svizzera di medicina subacquea e iperbarica
BLS-D Basic Life Support- Defibrillation
 BLS-D Basic Life Support- Defibrillation Rianimazione Cardiopolmonare e Defibrillazione Precoce per Comunità M. & G. for and La morte cardiaca improvvisa Ogni anno colpisce una persona su 1.000 Molte di
BLS-D Basic Life Support- Defibrillation Rianimazione Cardiopolmonare e Defibrillazione Precoce per Comunità M. & G. for and La morte cardiaca improvvisa Ogni anno colpisce una persona su 1.000 Molte di
1. Introduzione e finalità delle Linee guida
 LINEE GUIDA PER L ACQUISTO DI TRATTAMENTI ALL ESTERO - Versione finale, 09.11.2005 1. Introduzione e finalità delle Linee guida Il Gruppo ad alto livello sui servizi sanitari e l'assistenza medica ha deciso
LINEE GUIDA PER L ACQUISTO DI TRATTAMENTI ALL ESTERO - Versione finale, 09.11.2005 1. Introduzione e finalità delle Linee guida Il Gruppo ad alto livello sui servizi sanitari e l'assistenza medica ha deciso
Manifesto TIDE per un Educazione allo Sviluppo accessibile
 Manifesto TIDE per un Educazione allo Sviluppo accessibile Pagina 2 Contenuto Il progetto TIDE...4 Il manifesto TIDE...6 La nostra Dichiarazione...8 Conclusioni...12 Pagina 3 Il progetto TIDE Verso un
Manifesto TIDE per un Educazione allo Sviluppo accessibile Pagina 2 Contenuto Il progetto TIDE...4 Il manifesto TIDE...6 La nostra Dichiarazione...8 Conclusioni...12 Pagina 3 Il progetto TIDE Verso un
RASSEGNA STAMPA CONVEGNO NAZIONALE
 RASSEGNA STAMPA CONVEGNO NAZIONALE Ufficio stampa CB-Com Milano COMUNICATO STAMPA Convegno della Società Italiana di Psichiatria: costituto l Italian Board for Information and Study of Adult ADHD (IBISa-ADHD)
RASSEGNA STAMPA CONVEGNO NAZIONALE Ufficio stampa CB-Com Milano COMUNICATO STAMPA Convegno della Società Italiana di Psichiatria: costituto l Italian Board for Information and Study of Adult ADHD (IBISa-ADHD)
L avversario invisibile
 L avversario invisibile Riconoscere i segni della depressione www.zentiva.it www.teamsalute.it Cap.1 IL PERICOLO NELL OMBRA Quei passi alle mie spalle quelle ombre davanti a me il mio avversario la depressione
L avversario invisibile Riconoscere i segni della depressione www.zentiva.it www.teamsalute.it Cap.1 IL PERICOLO NELL OMBRA Quei passi alle mie spalle quelle ombre davanti a me il mio avversario la depressione
L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale. Società Italiana di Medicina di Emergenza Urgenza Pediatrica
 L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale Società Italiana di Medicina di Emergenza Urgenza Pediatrica Con il nuovo corso PBLS SIMEUP redatto secondo le nuove linee
L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale Società Italiana di Medicina di Emergenza Urgenza Pediatrica Con il nuovo corso PBLS SIMEUP redatto secondo le nuove linee
Conoscere i volti della demenza. Cosa si deve sapere della malattia di Alzheimer e delle altre demenze
 Conoscere i volti della demenza Cosa si deve sapere della malattia di Alzheimer e delle altre demenze Vero o falso? Barrare una casella e controllare la risposta alle pagine seguenti Vero Falso 1 Chi ha
Conoscere i volti della demenza Cosa si deve sapere della malattia di Alzheimer e delle altre demenze Vero o falso? Barrare una casella e controllare la risposta alle pagine seguenti Vero Falso 1 Chi ha
Che cos è la fibrosi cistica
 La scoperta del gene responsabile della fibrosi cistica ha permesso la messa a punto di un test genetico per identificare il portatore sano del gene della malattia. Si è aperto quindi un importante dibattito
La scoperta del gene responsabile della fibrosi cistica ha permesso la messa a punto di un test genetico per identificare il portatore sano del gene della malattia. Si è aperto quindi un importante dibattito
Il vostro bambino e lo Screening Neonatale
 Il vostro bambino e lo Screening Neonatale Guida per i Genitori A cura di: Centro Fibrosi Cistica e Centro Malattie Metaboliche AOU A. Meyer, Firenze Cari genitori, la Regione Toscana, secondo un programma
Il vostro bambino e lo Screening Neonatale Guida per i Genitori A cura di: Centro Fibrosi Cistica e Centro Malattie Metaboliche AOU A. Meyer, Firenze Cari genitori, la Regione Toscana, secondo un programma
La valutazione del rischio chimico
 La valutazione del rischio chimico Introduzione Per sua stessa definizione, l agente chimico è una sostanza o un preparato di natura chimica. L agente chimico può presentarsi sotto forma di gas, vapore,
La valutazione del rischio chimico Introduzione Per sua stessa definizione, l agente chimico è una sostanza o un preparato di natura chimica. L agente chimico può presentarsi sotto forma di gas, vapore,
QUESTIONARIO DI GRADIMENTO
 QUESTIONARIO DI GRADIMENTO Il BRUCO Asilo Nido e Scuola d Infanzia Via Case Basse San Vittore, 24 Pavia www.asiloilbruco.com Tel. 0382.1726.241 Tel. 393.900.6211 Cari Genitori, il questionario è stato
QUESTIONARIO DI GRADIMENTO Il BRUCO Asilo Nido e Scuola d Infanzia Via Case Basse San Vittore, 24 Pavia www.asiloilbruco.com Tel. 0382.1726.241 Tel. 393.900.6211 Cari Genitori, il questionario è stato
BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello. Drssa Grazia Foti
 BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello Drssa Grazia Foti MALATTIE CARDIOVASCOLARI Più importante causa di morte nel mondo, (17.3 milioni di morti ogni anno)
BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello Drssa Grazia Foti MALATTIE CARDIOVASCOLARI Più importante causa di morte nel mondo, (17.3 milioni di morti ogni anno)
LE STRATEGIE DI COPING
 Il concetto di coping, che può essere tradotto con fronteggiamento, gestione attiva, risposta efficace, capacità di risolvere i problemi, indica l insieme di strategie mentali e comportamentali che sono
Il concetto di coping, che può essere tradotto con fronteggiamento, gestione attiva, risposta efficace, capacità di risolvere i problemi, indica l insieme di strategie mentali e comportamentali che sono
CONTA SU DI ME. Volontari in emergenza (Ospedale, Domicilio, Scuola)
 CONTA SU DI ME Volontari in emergenza (Ospedale, Domicilio, Scuola) CASINA DEI BIMBI Dal 2001 l Associazione Casina dei Bimbi Onlus opera nel territorio delle province di Reggio Emilia, Modena e Parma
CONTA SU DI ME Volontari in emergenza (Ospedale, Domicilio, Scuola) CASINA DEI BIMBI Dal 2001 l Associazione Casina dei Bimbi Onlus opera nel territorio delle province di Reggio Emilia, Modena e Parma
CETUXIMAB (Erbitux) POTENZIALI EFFETTI COLLATERALI
 CETUXIMAB (Erbitux) POTENZIALI EFFETTI COLLATERALI Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
CETUXIMAB (Erbitux) POTENZIALI EFFETTI COLLATERALI Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
Statistica. Lezione 6
 Università degli Studi del Piemonte Orientale Corso di Laurea in Infermieristica Corso integrato in Scienze della Prevenzione e dei Servizi sanitari Statistica Lezione 6 a.a 011-01 Dott.ssa Daniela Ferrante
Università degli Studi del Piemonte Orientale Corso di Laurea in Infermieristica Corso integrato in Scienze della Prevenzione e dei Servizi sanitari Statistica Lezione 6 a.a 011-01 Dott.ssa Daniela Ferrante
1. I titoli conseguiti presso le Università consigliate vengono riconosciuti?
 DOMANDE FREQUENTI Palermo, Largo Esedra nr.3, tel. 091 6254431 ONLUS 1. I titoli conseguiti presso le Università consigliate vengono riconosciuti? Le Università sono pubbliche o private riconosciute dal
DOMANDE FREQUENTI Palermo, Largo Esedra nr.3, tel. 091 6254431 ONLUS 1. I titoli conseguiti presso le Università consigliate vengono riconosciuti? Le Università sono pubbliche o private riconosciute dal
Patologie Cardiocircolatorie Relatore:Squicciarini Grazia
 Corso Base Patologie Cardiocircolatorie Relatore:Squicciarini Grazia Cardiopatia ischemica Definisce un quadro di malattie a diversa eziologia che interessano l integrita del cuore nelle quali il fattore
Corso Base Patologie Cardiocircolatorie Relatore:Squicciarini Grazia Cardiopatia ischemica Definisce un quadro di malattie a diversa eziologia che interessano l integrita del cuore nelle quali il fattore
Il programma si compone di due ricerche internazionali sulle valutazioni legate all assistenza degli individui affetti da tali patologie.
 Keeping Care Complete Sintesi dei risultati internazionali Keeping Care Complete ha l obiettivo di esaminare e creare consapevolezza circa le questioni emotive e sociali associate al trattamento e all
Keeping Care Complete Sintesi dei risultati internazionali Keeping Care Complete ha l obiettivo di esaminare e creare consapevolezza circa le questioni emotive e sociali associate al trattamento e all
Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO
 Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO Gli eventi acuti che mettono in pericolo la vita del bambino sono molto
Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO Gli eventi acuti che mettono in pericolo la vita del bambino sono molto
STRUMENTI ORGANIZZATIVI
 STRUMENTI ORGANIZZATIVI IL SERVIZIO DI PREVENZIONE E PROTEZIONE (spp) IL RESPONSABILE DEL SERVIZIO DI PREVENZIONE E PROTEZIONE (rspp) IL RAPPRESENTANTE DELLA SICIREZZA DEI LAVORATORI (rls) IL MEDICO COMPETENTE
STRUMENTI ORGANIZZATIVI IL SERVIZIO DI PREVENZIONE E PROTEZIONE (spp) IL RESPONSABILE DEL SERVIZIO DI PREVENZIONE E PROTEZIONE (rspp) IL RAPPRESENTANTE DELLA SICIREZZA DEI LAVORATORI (rls) IL MEDICO COMPETENTE
Lettere di una madre al proprio figlio
 A te Lettere di una madre al proprio figlio Ilaria Baldi A TE Lettere di una madre al proprio figlio Diario www.booksprintedizioni.it Copyright 2015 Ilaria Baldi Tutti i diritti riservati All amore più
A te Lettere di una madre al proprio figlio Ilaria Baldi A TE Lettere di una madre al proprio figlio Diario www.booksprintedizioni.it Copyright 2015 Ilaria Baldi Tutti i diritti riservati All amore più
Ipertrofia prostatica benigna e sintomatologia ostruttiva LUTS
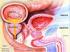 Ipertrofia prostatica benigna e sintomatologia ostruttiva LUTS LUTS Lower Urinary Tract Symptoms, usually associated with BENIGN PROSTATIC HYPERPLASIA (BPH) I SINTOMI DEL TRATTO URINARIO INFERIORE SONO
Ipertrofia prostatica benigna e sintomatologia ostruttiva LUTS LUTS Lower Urinary Tract Symptoms, usually associated with BENIGN PROSTATIC HYPERPLASIA (BPH) I SINTOMI DEL TRATTO URINARIO INFERIORE SONO
Che cos è la celiachia?
 Che cos è la celiachia? La celiachia è una malattia infiammatoria cronica dell intestino tenue, dovuta ad una intolleranza al glutine assunto attraverso la dieta. Il glutine è una proteina contenuta in
Che cos è la celiachia? La celiachia è una malattia infiammatoria cronica dell intestino tenue, dovuta ad una intolleranza al glutine assunto attraverso la dieta. Il glutine è una proteina contenuta in
COPIA. Neuropatia diabetica. «Il diabete può danneggiare il sistema nervoso!»
 Neuropatia diabetica «Il diabete può danneggiare il sistema nervoso!» www.associazionedeldiabete.ch Per donazioni: PC 80-9730-7 Associazione Svizzera per il Diabete Association Suisse du Diabète Schweizerische
Neuropatia diabetica «Il diabete può danneggiare il sistema nervoso!» www.associazionedeldiabete.ch Per donazioni: PC 80-9730-7 Associazione Svizzera per il Diabete Association Suisse du Diabète Schweizerische
04/11/2014. Convegno HSF 25-26 ottobr e 2014
 Virus Ebola: 15 cose da sapere Continuano ad aumentare le vittime della malattia emorragica in Africa. Come si previene? Come si cura? È sicuro viaggiare? Procedure tecniche e operative Convegno HSF 25-26
Virus Ebola: 15 cose da sapere Continuano ad aumentare le vittime della malattia emorragica in Africa. Come si previene? Come si cura? È sicuro viaggiare? Procedure tecniche e operative Convegno HSF 25-26
STRUMENTO EDUCATIVO PER PAZIENTI CHE ASSUMONO FARMACI CHEMIOTERAPICI ORALI
 STRUMENTO EDUCATIVO PER PAZIENTI CHE ASSUMONO FARMACI CHEMIOTERAPICI ORALI Questo strumento è stato creato per facilitare gli operatori sanitari nella valutazione e nell educazione dei pazienti trattati
STRUMENTO EDUCATIVO PER PAZIENTI CHE ASSUMONO FARMACI CHEMIOTERAPICI ORALI Questo strumento è stato creato per facilitare gli operatori sanitari nella valutazione e nell educazione dei pazienti trattati
FARMACI PER PROFILASSI MALARIA: Lariam, Malarone o altro?
 FARMACI PER PROFILASSI MALARIA: Lariam, Malarone o altro? Ci sono diversi aspetti da tenere in considerazione quando si sceglie un farmaco come profilassi per la malaria: I farmaci consigliati per la prevenzione
FARMACI PER PROFILASSI MALARIA: Lariam, Malarone o altro? Ci sono diversi aspetti da tenere in considerazione quando si sceglie un farmaco come profilassi per la malaria: I farmaci consigliati per la prevenzione
CHE FARE? - Ruolo dei medici e delle sue organizzazioni - Centralità della Formazione - Una rivoluzione culturale
 CHE FARE? - Ruolo dei medici e delle sue organizzazioni - Centralità della Formazione - Una rivoluzione culturale 1 I Medici come si inseriscono sui temi ambientali oggi? I medici rappresentano per la
CHE FARE? - Ruolo dei medici e delle sue organizzazioni - Centralità della Formazione - Una rivoluzione culturale 1 I Medici come si inseriscono sui temi ambientali oggi? I medici rappresentano per la
PATOLOGIE MEDICHE in EMERGENZA
 PATOLOGIE MEDICHE in EMERGENZA COSA SONO, COME SI RICONOSCONO, COME SI OPERA Patologia Ischemica (Infarto) Cuore (infarto) Cervello (Ictus) Scompenso Cardiaco Difficoltà Respiratorie Shock Che cosa sono,
PATOLOGIE MEDICHE in EMERGENZA COSA SONO, COME SI RICONOSCONO, COME SI OPERA Patologia Ischemica (Infarto) Cuore (infarto) Cervello (Ictus) Scompenso Cardiaco Difficoltà Respiratorie Shock Che cosa sono,
Corsi Ayala 2014. Calendario. Sede Palermo. ADOS -2, Integrativo. Sede Saronno. Sede Roma. Sede Palermo
 Corsi Ayala 2014 Calendario Sede Palermo ADOS - 2 Clinico ADOS - 2, Integrativo ADOS - 2 Avanzato ADI-R Avanzato Sede Saronno ADOS -2 Integrativo ADOS - 2 Avanzato Sede Roma ADOS -2, Integrativo Sede Palermo
Corsi Ayala 2014 Calendario Sede Palermo ADOS - 2 Clinico ADOS - 2, Integrativo ADOS - 2 Avanzato ADI-R Avanzato Sede Saronno ADOS -2 Integrativo ADOS - 2 Avanzato Sede Roma ADOS -2, Integrativo Sede Palermo
 Un progetto di qualità: Stroke Unit di Sara Gamberoni - Novembre Il Problema Ictus Nei paesi industrializzati l ictus è la terza causa di morte, equivalente a ca. 400.000 morti/anno nei paesi della CEE
Un progetto di qualità: Stroke Unit di Sara Gamberoni - Novembre Il Problema Ictus Nei paesi industrializzati l ictus è la terza causa di morte, equivalente a ca. 400.000 morti/anno nei paesi della CEE
Tasso di occupazione per fasce di età. Provincia di Piacenza, 2009 90,3 83,1 77,7 27,6 16,4. 15-24 anni. 25-34 anni. 45-54 anni.
 La situazione occupazionale dei giovani in provincia di Piacenza Premessa Una categoria di soggetti particolarmente debole nel mercato del lavoro è rappresentata, di norma, dai lavoratori di età più giovane
La situazione occupazionale dei giovani in provincia di Piacenza Premessa Una categoria di soggetti particolarmente debole nel mercato del lavoro è rappresentata, di norma, dai lavoratori di età più giovane
Considerazioni sulla organizzazione del servizio di manutenzione Giuseppe IOTTI, ANACAM
 Technical Convention QUALITY IN MAINTENANCE: FULL SAFETY, FULL ACCESSIBILTY Augsburg, 18 October 2007 Considerazioni sulla organizzazione del servizio di manutenzione Giuseppe IOTTI, ANACAM Ascensori esistenti
Technical Convention QUALITY IN MAINTENANCE: FULL SAFETY, FULL ACCESSIBILTY Augsburg, 18 October 2007 Considerazioni sulla organizzazione del servizio di manutenzione Giuseppe IOTTI, ANACAM Ascensori esistenti
Il Test d ingresso per la Facoltà à di Scienze. PISA 3 dicembre 2008
 Il Test d ingresso per la Facoltà à di Scienze PISA 3 dicembre 2008 SOMMARIO Il documento ufficiale Esempio di test I punti del documento ufficiale della Conferenza delle Facoltà di Scienze Necessità di
Il Test d ingresso per la Facoltà à di Scienze PISA 3 dicembre 2008 SOMMARIO Il documento ufficiale Esempio di test I punti del documento ufficiale della Conferenza delle Facoltà di Scienze Necessità di
Gestione dell emergenza subacquea: analisi del rischio
 Gestione dell emergenza subacquea: analisi del rischio Dr Alberto Fiorito Nata come strumento essenziale per il trattamento delle patologie subacquee, la camera iperbarica è diventata ormai un mezzo di
Gestione dell emergenza subacquea: analisi del rischio Dr Alberto Fiorito Nata come strumento essenziale per il trattamento delle patologie subacquee, la camera iperbarica è diventata ormai un mezzo di
ADIS-R Sezione attacchi di panico* (Anxiety Disorders Interview Schedule-R)
 ADIS-R Sezione attacchi di panico* (Anxiety Disorders Interview Schedule-R) Adattamento italiano di Mario Di Pietro PARTE I VALUTAZIONE GENERALE E DIAGNOSI DIFFERENZIALE 1. Le è accaduto di provare un
ADIS-R Sezione attacchi di panico* (Anxiety Disorders Interview Schedule-R) Adattamento italiano di Mario Di Pietro PARTE I VALUTAZIONE GENERALE E DIAGNOSI DIFFERENZIALE 1. Le è accaduto di provare un
Salute percepita nella ASL 8 di Cagliari
 Salute percepita nella ASL 8 di Cagliari Servizio Igiene e Sanità Pubblica Direttore Dott. Giorgio Carlo Steri Database PASSI 2010 2013 % (IC95%) Percezione del proprio stato di salute: Buono Discreto
Salute percepita nella ASL 8 di Cagliari Servizio Igiene e Sanità Pubblica Direttore Dott. Giorgio Carlo Steri Database PASSI 2010 2013 % (IC95%) Percezione del proprio stato di salute: Buono Discreto
IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A
 IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A IL GLAUCOMA Che cos è? Campagna informativa per la prevenzione delle malattie oculari che possono compromettere la visione
IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A IL GLAUCOMA Che cos è? Campagna informativa per la prevenzione delle malattie oculari che possono compromettere la visione
Ministero della Salute
 Ministero della Salute Dipartimento della sanità pubblica e dell innovazione Direzione generale dei rapporti europei ed internazionali INFORMATIVA OMS: ATTIVITÀ FISICA Traduzione non ufficiale a cura di
Ministero della Salute Dipartimento della sanità pubblica e dell innovazione Direzione generale dei rapporti europei ed internazionali INFORMATIVA OMS: ATTIVITÀ FISICA Traduzione non ufficiale a cura di
International School of Siena. Procedura di ammissione. Le procedure
 International School of Siena Procedura di ammissione L International School of Siena accoglie culture e nazionalità diverse. Offriamo un educazione generale utilizzando l inglese come lingua veicolare,
International School of Siena Procedura di ammissione L International School of Siena accoglie culture e nazionalità diverse. Offriamo un educazione generale utilizzando l inglese come lingua veicolare,
VERSO L ESAME DI STATO SCUOLA SECONDARIA DI PRIMO GRADO PROVA DI ITALIANO. Comprensione della lettura. Scuola... Classe... Alunno...
 VERSO L ESAME DI STATO SCUOLA SECONDARIA DI PRIMO GRADO PROVA DI ITALIANO Comprensione della lettura Scuola..........................................................................................................................................
VERSO L ESAME DI STATO SCUOLA SECONDARIA DI PRIMO GRADO PROVA DI ITALIANO Comprensione della lettura Scuola..........................................................................................................................................
PRINCIPALI FATTORI DI RISCHIO IPOTIZZATI
 SIDS Può essere chiamata SIDS la morte di un bambino (di età < 1 anno) che sia Improvvisa Inspiegabile anche dopo un accurata valutazione del caso comprendente: )L esecuzione di autopsia )L esame dello
SIDS Può essere chiamata SIDS la morte di un bambino (di età < 1 anno) che sia Improvvisa Inspiegabile anche dopo un accurata valutazione del caso comprendente: )L esecuzione di autopsia )L esame dello
Questa scheda informativa è realizzata per scopi educativi soltanto. Consultate il medico di famiglia o altri operatori
 Cos è la febbre? La temperatura corporea dei bambini varia tra i 36,5 e i 37,5 o C. Si ha la febbre quando, misurando la temperatura del bambino con un termometro posto sotto l ascella, si nota che la
Cos è la febbre? La temperatura corporea dei bambini varia tra i 36,5 e i 37,5 o C. Si ha la febbre quando, misurando la temperatura del bambino con un termometro posto sotto l ascella, si nota che la
LE CARTE DI CONTROLLO (4)
 LE CARTE DI CONTROLLO (4) Tipo di carta di controllo Frazione difettosa Carta p Numero di difettosi Carta np Dimensione campione Variabile, solitamente >= 50 costante, solitamente >= 50 Linea centrale
LE CARTE DI CONTROLLO (4) Tipo di carta di controllo Frazione difettosa Carta p Numero di difettosi Carta np Dimensione campione Variabile, solitamente >= 50 costante, solitamente >= 50 Linea centrale
LA TERAPIA DELLA RICONCILIAZIONE
 Premise 1 LA TERAPIA DELLA RICONCILIAZIONE Ci sono varie forme di riconciliazione, così come ci sono varie forme di terapia e varie forme di mediazione. Noi qui ci riferiamo alla riconciliazione con una
Premise 1 LA TERAPIA DELLA RICONCILIAZIONE Ci sono varie forme di riconciliazione, così come ci sono varie forme di terapia e varie forme di mediazione. Noi qui ci riferiamo alla riconciliazione con una
Cosa è l asma? L asma è una frequente patologia cronica che dura tutta la vita caratterizzata dall infiammazione e dal restringimento delle vie
 ASMA BRONCHIALE Cosa è l asma? L asma è una frequente patologia cronica che dura tutta la vita caratterizzata dall infiammazione e dal restringimento delle vie 2 aeree. Il restringimento è intermittente
ASMA BRONCHIALE Cosa è l asma? L asma è una frequente patologia cronica che dura tutta la vita caratterizzata dall infiammazione e dal restringimento delle vie 2 aeree. Il restringimento è intermittente
Renzo Vianello Disturbi Pervasivi dello Sviluppo o Spettro autistico. Volume sulle Disabilità intellettive, cap. 5.
 Renzo Vianello Disturbi Pervasivi dello Sviluppo o Spettro autistico Volume sulle Disabilità intellettive, cap. 5. I disturbi pervasivi dello sviluppo si caratterizzano per la presenza di disabilità almeno
Renzo Vianello Disturbi Pervasivi dello Sviluppo o Spettro autistico Volume sulle Disabilità intellettive, cap. 5. I disturbi pervasivi dello sviluppo si caratterizzano per la presenza di disabilità almeno
Italian Resuscitation Council BLS. Basic Life Support BLS IRC 2005. Rianimazione Cardiopolmonare Precoce. Secondo linee guida ERC/IRC 2005
 Italian Resuscitation Council BLS Basic Life Support Rianimazione Cardiopolmonare Precoce Secondo linee guida ERC/IRC 2005 Corso BLS OBIETTIVO E STRUTTURA OBIETTIVO DEL CORSO È ACQUISIRE Conoscenze teoriche
Italian Resuscitation Council BLS Basic Life Support Rianimazione Cardiopolmonare Precoce Secondo linee guida ERC/IRC 2005 Corso BLS OBIETTIVO E STRUTTURA OBIETTIVO DEL CORSO È ACQUISIRE Conoscenze teoriche
Linea guida 21 Il trattamento dei disturbi dello spettro autistico nei bambini e negli adolescenti http://www.snlg-iss.it/cms/files/lg_autismo_def.
 Linea guida 21 Il trattamento dei disturbi dello spettro autistico nei bambini e negli adolescenti http://www.snlg-iss.it/cms/files/lg_autismo_def.pdf Istituto Superiore di Sanità Organo tecnico del Ministero
Linea guida 21 Il trattamento dei disturbi dello spettro autistico nei bambini e negli adolescenti http://www.snlg-iss.it/cms/files/lg_autismo_def.pdf Istituto Superiore di Sanità Organo tecnico del Ministero
Indagine sul personale in servizio presso le Sedi Centrali del Ministero della Salute Risultati 2011
 Stress Lavoro-Correlato e Indagine sul personale in servizio presso le Sedi Centrali del Ministero della Salute Risultati 2011 Obiettivi Rilevare il livello di benessere percepito dai lavoratori attraverso
Stress Lavoro-Correlato e Indagine sul personale in servizio presso le Sedi Centrali del Ministero della Salute Risultati 2011 Obiettivi Rilevare il livello di benessere percepito dai lavoratori attraverso
IMATINIB (Glivec) POTENZIALI EFFETTI COLLATERALI
 IMATINIB (Glivec) POTENZIALI EFFETTI COLLATERALI Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
IMATINIB (Glivec) POTENZIALI EFFETTI COLLATERALI Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
Sulle tracce dei nostri geni. L'analisi genetica personale.... poiché amiamo la vita!
 Sulle tracce dei nostri geni L'analisi genetica personale... poiché amiamo la vita! Che cos'e' l'analisi genetica personale? Tutta la strutturazione del nostro organismo e' scritta nei geni; questi decidono
Sulle tracce dei nostri geni L'analisi genetica personale... poiché amiamo la vita! Che cos'e' l'analisi genetica personale? Tutta la strutturazione del nostro organismo e' scritta nei geni; questi decidono
Relazione attività di Tutorato specializzato a.a. 2013/2014 I semestre
 Relazione attività di Tutorato specializzato a.a. 2013/2014 I semestre Nel mese di marzo, a chiusura del primo semestre, l Ufficio Orientamento e Diritto allo Studio ha monitorato il servizio di tutorato
Relazione attività di Tutorato specializzato a.a. 2013/2014 I semestre Nel mese di marzo, a chiusura del primo semestre, l Ufficio Orientamento e Diritto allo Studio ha monitorato il servizio di tutorato
FARE ATTENZIONE ALLA SALUTE DEI GENITORI PER PROTEGGERE QUELLA DEL BAMBINO.
 FARE ATTENZIONE ALLA SALUTE DEI GENITORI PER PROTEGGERE QUELLA DEL BAMBINO. Diventare genitori è una decisione che richiede responsabilità. La salute dei genitori, e in particolare della mamma, ha una
FARE ATTENZIONE ALLA SALUTE DEI GENITORI PER PROTEGGERE QUELLA DEL BAMBINO. Diventare genitori è una decisione che richiede responsabilità. La salute dei genitori, e in particolare della mamma, ha una
Epidemiologia generale
 Epidemiologia Da un punto di vista etimologico, epidemiologia è una parola di origine greca, che letteralmente significa «discorso riguardo alla popolazione» Epidemiologia generale Disciplina che ha come
Epidemiologia Da un punto di vista etimologico, epidemiologia è una parola di origine greca, che letteralmente significa «discorso riguardo alla popolazione» Epidemiologia generale Disciplina che ha come
Il rischio cancerogeno e mutageno
 Il rischio cancerogeno e mutageno Le sostanze cancerogene Un cancerogeno è un agente capace di provocare l insorgenza del cancro o di aumentarne la frequenza in una popolazione esposta. Il cancro è caratterizzato
Il rischio cancerogeno e mutageno Le sostanze cancerogene Un cancerogeno è un agente capace di provocare l insorgenza del cancro o di aumentarne la frequenza in una popolazione esposta. Il cancro è caratterizzato
AZIENDA PROVINCIALE PER I SERVIZI SANITARI
 Provincia Autonoma di Trento AZIENDA PROVINCIALE PER I SERVIZI SANITARI Trento via Degasperi 79 VERBALE DI DELIBERAZIONE DEL DIRETTORE GENERALE Reg. delib. n. 271 2014 OGGETTO: Approvazione del documento
Provincia Autonoma di Trento AZIENDA PROVINCIALE PER I SERVIZI SANITARI Trento via Degasperi 79 VERBALE DI DELIBERAZIONE DEL DIRETTORE GENERALE Reg. delib. n. 271 2014 OGGETTO: Approvazione del documento
IL PRIMO SOCCORSO QUALI REGOLE RISPETTARE DALLA FORMAZIONE DEL PERSONALE AI DISPOSITIVI DI PROTEZIONE INDIVIDUALE
 IL PRIMO SOCCORSO NELLE SCUOLE QUALI REGOLE RISPETTARE DALLA FORMAZIONE DEL PERSONALE AI DISPOSITIVI DI PROTEZIONE INDIVIDUALE LE NORME DEL D.M. 388/03 LE RESPONSABILITA DEL PERSONALE SCOLASTICO PRESENZA
IL PRIMO SOCCORSO NELLE SCUOLE QUALI REGOLE RISPETTARE DALLA FORMAZIONE DEL PERSONALE AI DISPOSITIVI DI PROTEZIONE INDIVIDUALE LE NORME DEL D.M. 388/03 LE RESPONSABILITA DEL PERSONALE SCOLASTICO PRESENZA
INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI)
 INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI) Al fine di garantire un approccio coordinato alla gestione
INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI) Al fine di garantire un approccio coordinato alla gestione
Manca qualcosa: cosa c èc. di sbagliato nell usare l età alla diagnosi/decesso o la latenza nei casi. Farina OJC 15 maggio 2013
 Manca qualcosa: cosa c èc di sbagliato nell usare l età alla diagnosi/decesso o la latenza nei casi Consonni, Epidemiol Prev,, 2013 Farina OJC 15 maggio 2013 Introduzione Negli ultimi decenni l epidemiologia
Manca qualcosa: cosa c èc di sbagliato nell usare l età alla diagnosi/decesso o la latenza nei casi Consonni, Epidemiol Prev,, 2013 Farina OJC 15 maggio 2013 Introduzione Negli ultimi decenni l epidemiologia
CONOSCERE IL PROPRIO CORPO
 CONOSCERE IL PROPRIO CORPO Gli esseri viventi sono fatti di parti che funzionano assieme in modo diverso. Hanno parti diverse che fanno cose diverse. Il tuo corpo è fatto di molte parti diverse. Alcune
CONOSCERE IL PROPRIO CORPO Gli esseri viventi sono fatti di parti che funzionano assieme in modo diverso. Hanno parti diverse che fanno cose diverse. Il tuo corpo è fatto di molte parti diverse. Alcune
Il Triage : novità e responsabilità
 Il Triage : novità e responsabilità Luciano Pinto Direttivo Nazionale Simeup Il triage nel PS in Italia incompleta diffusione nel territorio nazionale scarsa diffusione di un modello uniforme e condiviso
Il Triage : novità e responsabilità Luciano Pinto Direttivo Nazionale Simeup Il triage nel PS in Italia incompleta diffusione nel territorio nazionale scarsa diffusione di un modello uniforme e condiviso
STATISTICA IX lezione
 Anno Accademico 013-014 STATISTICA IX lezione 1 Il problema della verifica di un ipotesi statistica In termini generali, si studia la distribuzione T(X) di un opportuna grandezza X legata ai parametri
Anno Accademico 013-014 STATISTICA IX lezione 1 Il problema della verifica di un ipotesi statistica In termini generali, si studia la distribuzione T(X) di un opportuna grandezza X legata ai parametri
Il mal di schiena nell ambito della popolazione degli operatori sanitari, indagine sugli strumenti di prevenzione ritenuti efficaci.
 Il mal di schiena nell ambito della popolazione degli operatori sanitari, indagine sugli strumenti di prevenzione ritenuti efficaci. Giorgio Bellan Obiettivi della ricerca: Indagare lo stato dell arte
Il mal di schiena nell ambito della popolazione degli operatori sanitari, indagine sugli strumenti di prevenzione ritenuti efficaci. Giorgio Bellan Obiettivi della ricerca: Indagare lo stato dell arte
La convenzione dell ONU sui diritti del fanciullo riscritta dai bambini con Mario Lodi
 La convenzione dell ONU sui diritti del fanciullo riscritta dai bambini con Mario Lodi Articolo 1: Il bambino (o bambina) è ogni essere umano fino a 18 anni. Articolo 2: Gli Stati devono rispettare, nel
La convenzione dell ONU sui diritti del fanciullo riscritta dai bambini con Mario Lodi Articolo 1: Il bambino (o bambina) è ogni essere umano fino a 18 anni. Articolo 2: Gli Stati devono rispettare, nel
Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008
 Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008 1 Quali aspetti della menopausa possono essere divulgati come problemi di salute?
Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008 1 Quali aspetti della menopausa possono essere divulgati come problemi di salute?
Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio
 Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio Scompenso cardiaco cronico: che cosa e? Il tuo medico ti ha detto che sei ammalato di scompenso cardiaco.... Ma che
Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio Scompenso cardiaco cronico: che cosa e? Il tuo medico ti ha detto che sei ammalato di scompenso cardiaco.... Ma che
Questionario per indagine nazionale conoscitiva data di avvio: marzo 2015
 IL DOVERE E IL DIRITTO DI DARE VOCE E CURA AL DOLORE DELLA PERSONA NON IN GRADO DI RIFERIRLO Questionario per indagine nazionale conoscitiva data di avvio: marzo 2015 Il dolore è il più soggettivo tra
IL DOVERE E IL DIRITTO DI DARE VOCE E CURA AL DOLORE DELLA PERSONA NON IN GRADO DI RIFERIRLO Questionario per indagine nazionale conoscitiva data di avvio: marzo 2015 Il dolore è il più soggettivo tra
Le Attività Sociali SAN BONIFACIO Corso OPERATORI-SOCCORRITORI P.C. 02/10/2010. In emergenza
 Le Attività Sociali SAN BONIFACIO Corso OPERATORI-SOCCORRITORI P.C. 02/10/2010 In emergenza I Volontari CRI Impegnati anche nel Sociale? SI! Prevenire e lenire le sofferenze delle persone, rispettare la
Le Attività Sociali SAN BONIFACIO Corso OPERATORI-SOCCORRITORI P.C. 02/10/2010 In emergenza I Volontari CRI Impegnati anche nel Sociale? SI! Prevenire e lenire le sofferenze delle persone, rispettare la
LE DIFFICOLTÀ DI ATTENZIONE E DI IPERATTIVITÀ NEI BAMBINI E NEI RAGAZZI:
 LE DIFFICOLTÀ DI ATTENZIONE E DI IPERATTIVITÀ NEI BAMBINI E NEI RAGAZZI: SPUNTI TEORICI E STRATEGIE DI INTERVENTO NELLA SCUOLA DELL INFANZIA 5 dicembre 2012 Federica Vandelli, Fabiana Zani STRUTTURA DELL
LE DIFFICOLTÀ DI ATTENZIONE E DI IPERATTIVITÀ NEI BAMBINI E NEI RAGAZZI: SPUNTI TEORICI E STRATEGIE DI INTERVENTO NELLA SCUOLA DELL INFANZIA 5 dicembre 2012 Federica Vandelli, Fabiana Zani STRUTTURA DELL
LE MALATTIE AUTOIMMUNI IN GRAVIDANZA
 LE MALATTIE AUTOIMMUNI IN GRAVIDANZA Beatrice Berluti, Andrea Luigi Tranquilli Istituto di Scienze Materno-infantili Sezione di Clinica Ostetrica e Ginecologica Parlare di malattie autoimmuni in gravidanza
LE MALATTIE AUTOIMMUNI IN GRAVIDANZA Beatrice Berluti, Andrea Luigi Tranquilli Istituto di Scienze Materno-infantili Sezione di Clinica Ostetrica e Ginecologica Parlare di malattie autoimmuni in gravidanza
Pronti per il futuro. Risparmiando e investendo. Tutto sulla vostra pianificazione della previdenza e del patrimonio.
 Pronti per il futuro. Risparmiando e investendo. Tutto sulla vostra pianificazione della previdenza e del patrimonio. Pronti per il futuro. Per realizzare i desideri. È bello avere un obiettivo. Ancor
Pronti per il futuro. Risparmiando e investendo. Tutto sulla vostra pianificazione della previdenza e del patrimonio. Pronti per il futuro. Per realizzare i desideri. È bello avere un obiettivo. Ancor
L AQUILONE vola alto
 onlus PROGETTO CULTURA L AQUILONE vola alto intrecciamo le nostre vite per poterle vivere al meglio. Scuole primarie PREMESSA Far cultura è uno dei fini statutari dell Associazione. Nel rispetto di tale
onlus PROGETTO CULTURA L AQUILONE vola alto intrecciamo le nostre vite per poterle vivere al meglio. Scuole primarie PREMESSA Far cultura è uno dei fini statutari dell Associazione. Nel rispetto di tale
Corso: Statistica e Metodologia Epidemiologica 1
 Università degli Studi di Padova Scuola di Medicina e Chirurgia Corso di Laurea in Medicina e Chirurgia - A.A. 2014-15 Corso: Statistica e Metodologia Epidemiologica 1 Docenti: prof.ssa Anna Chiara Frigo
Università degli Studi di Padova Scuola di Medicina e Chirurgia Corso di Laurea in Medicina e Chirurgia - A.A. 2014-15 Corso: Statistica e Metodologia Epidemiologica 1 Docenti: prof.ssa Anna Chiara Frigo
Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA. T. Mandarino (MMG ASL RMA )
 Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA T. Mandarino (MMG ASL RMA ) La Malattia di Alzheimer La malattia di Alzheimer è la forma più frequente
Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA T. Mandarino (MMG ASL RMA ) La Malattia di Alzheimer La malattia di Alzheimer è la forma più frequente
Le malattie fumo correlate. Dott. Paolo Monte
 Le malattie fumo correlate Dott. Paolo Monte Fumo come fattore di rischio di malattia Il fumo costituisce il principale fattore di rischio evitabile per le principali malattie causa di mortalità ed invalidità
Le malattie fumo correlate Dott. Paolo Monte Fumo come fattore di rischio di malattia Il fumo costituisce il principale fattore di rischio evitabile per le principali malattie causa di mortalità ed invalidità
Misure della relazione di occorrenza
 Misure della relazione di occorrenza (associazione tra un determinante e l outcome) Misure di effetto (teoriche) Misure di associazione (stime empiriche delle precedenti) EFFETTO: quantità di cambiamento
Misure della relazione di occorrenza (associazione tra un determinante e l outcome) Misure di effetto (teoriche) Misure di associazione (stime empiriche delle precedenti) EFFETTO: quantità di cambiamento
PROGETTO PIEDIBUS : PUO FUNZIONARE?
 http://digilander.libero.it/riminisportmedicina riminisportmedicina@libero.it MEDICINA dello SPORT e PROMOZIONE dell ATTIVITA FISICA PROGETTO PIEDIBUS : PUO FUNZIONARE? dr. Eugenio Albini Tutte le più
http://digilander.libero.it/riminisportmedicina riminisportmedicina@libero.it MEDICINA dello SPORT e PROMOZIONE dell ATTIVITA FISICA PROGETTO PIEDIBUS : PUO FUNZIONARE? dr. Eugenio Albini Tutte le più
della manutenzione, includa i requisiti relativi ai sottosistemi strutturali all interno del loro contesto operativo.
 L 320/8 Gazzetta ufficiale dell Unione europea IT 17.11.2012 REGOLAMENTO (UE) N. 1078/2012 DELLA COMMISSIONE del 16 novembre 2012 relativo a un metodo di sicurezza comune per il monitoraggio che devono
L 320/8 Gazzetta ufficiale dell Unione europea IT 17.11.2012 REGOLAMENTO (UE) N. 1078/2012 DELLA COMMISSIONE del 16 novembre 2012 relativo a un metodo di sicurezza comune per il monitoraggio che devono
Formazione dei Lavoratori sulla Sicurezza sul Lavoro. il Rischio Amianto
 Formazione dei Lavoratori sulla Sicurezza sul Lavoro Spegnere il Telefonino!! il Rischio Amianto ai sensi dell art.37 del D.Lgs. 81/08 Accordo Stato Regioni del 21.12.2011 e 22.02.2012 Ente Ligure di Formazione
Formazione dei Lavoratori sulla Sicurezza sul Lavoro Spegnere il Telefonino!! il Rischio Amianto ai sensi dell art.37 del D.Lgs. 81/08 Accordo Stato Regioni del 21.12.2011 e 22.02.2012 Ente Ligure di Formazione
Igiene nelle Scienze motorie
 Igiene nelle Scienze motorie Epidemiologia generale Epidemiologia Da un punto di vista etimologico, epidemiologia è una parola di origine greca, che letteralmente significa «discorso riguardo alla popolazione»
Igiene nelle Scienze motorie Epidemiologia generale Epidemiologia Da un punto di vista etimologico, epidemiologia è una parola di origine greca, che letteralmente significa «discorso riguardo alla popolazione»
PERICOLO o FATTORE DI RISCHIO
 Sistema di Riferimento Veneto per la Sicurezza nelle Scuole Definizione parole-chiave MODULO B Unità didattica A3-1 CORSO DI FORMAZIONE RESPONSABILI E ADDETTI SPP EX D.Lgs. 195/03 PERICOLO o FATTORE DI
Sistema di Riferimento Veneto per la Sicurezza nelle Scuole Definizione parole-chiave MODULO B Unità didattica A3-1 CORSO DI FORMAZIONE RESPONSABILI E ADDETTI SPP EX D.Lgs. 195/03 PERICOLO o FATTORE DI
