STRATEGIE TERAPEUTICHE DEL MIELOMA MULTIPLO
|
|
|
- Flavio Colucci
- 5 anni fa
- Visualizzazioni
Transcript
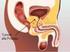
1 Ematologia, 17/11/2015 Prof. Musolino STRATEGIE TERAPEUTICHE DEL MIELOMA MULTIPLO Cosa sono i segni CRAB? I segni che ci permettono di dire che il paziente con mieloma necessita di terapia. Non sempre, pur facendo diagnosi di mieloma, è detto che si debba trattare: il mieloma potrebbe essere anche asintomatico e non dimentichiamo che è sempre un qualcosa di cronico, per cui è stato stabilito da alcuni anni che si inizi il trattamento quando c è almeno un segno CRAB. Basta che ci sia un parametro tra questi, altrimenti possiamo aspettare e tenere il paziente sotto osservazione, anche perché non c è nessuna terapia allo stato attuale che possa guarire il mieloma multiplo. Lo possiamo certamente curare e la strategia terapeutica è molto cambiata negli ultimi anni con nuovi farmaci; quindi abbiamo più possibilità terapeutiche per curare il mieloma, ma non certamente per guarirlo. Non esiste nessun protocollo terapeutico che in qualche modo possa guarirlo: è stata aumentata la sopravvivenza media, ma di guarigione non se ne parla, neanche con le procedure trapiantologiche. Come ci comportiamo? Innanzitutto dobbiamo distinguere se è un paziente giovane o se è anziano; anche se abbiamo detto che il mieloma è una malattia dell anziano, per quanto riguarda la strategia terapeutica, possiamo distinguere due gruppi per decidere la terapia: - Pazienti al di sotto dei 65 anni; - Pazienti al di sopra dei 65 anni. Certamente la maggiore percentuale sarà di pazienti al di sopra dei 65 anni di età. Come si differenziano le terapie?
2 Di fronte ad un paziente che ha un età al di sotto dei 65 anni nella strategia terapeutica deve essere compresa la procedura trapiantologica, che in alcuni casi può dare quelle che noi definiamo risposte complete. Mentre i pazienti al di sopra dei 65 anni di età non sono eleggibili a procedure trapiantologiche. Che tipo di trapianto viene fatto nel mieloma? Innanzitutto cambia in base all età: se siamo tra i 50 e i 60 anni possiamo parlare soltanto di autotrapianto, se invece abbiamo un paziente giovane, allora possiamo pensare a un trapianto allogenico. Quali sono le differenze? Nell autotrapianto sono le cellule staminali dello stesso soggetto, mentre nel trapianto allogenico ci deve essere un donatore che può essere un familiare o un volontario compatibile. Oggi, un certo risultato lo danno anche i trapianti aploidentici, in cui c è una compatibilità a metà. Però soprattutto quello che viene svolto nel mieloma multiplo è l autotrapianto perché il trapianto allogenico, già di per sé, è gravato da un elevata tossicità e mortalità. Per cui intanto deve essere un soggetto in buone condizioni di salute e dobbiamo avere soprattutto un donatore compatibile (se familiare, meglio ancora) per evitare tutte quelle che sono le tossicità trapiantologiche. Le differenze in base all età di quelle che sono le terapie che andiamo a fare: - Pazienti anziani: chemioterapia a dosi convenzionali. Oggi nel mieloma anche il microambiente midollare lo intendiamo neoplastico perché contribuisce alla crescita delle stesse cellule mielomatose. Tutto il microambiente midollare con le sue cellule stromali, con le sue cellule reticoloendoteliali, con i suoi fibroblasti, con i suoi linfociti, contribuisce a far crescere il mieloma, perché c è una diretta interrelazione, quasi una comunicazione, tra le cellule del mieloma e le cellule del microambiente midollare. Noi oggi abbiamo la possibilità di utilizzare non soltanto dei chemioterapici che sono diretti verso la cellula mielomatosa, che è quella principale neoplastica, ma abbiamo dei farmaci che possono agire anche a livello del microambiente. - Pazienti giovani: la strategia terapeutica è quella con alte dosi e con trapianto autologo o allogenico. Però dobbiamo curare la malattia prima che il paziente possa essere indirizzato alla procedura trapiantologica (questo vale per tutte le forme di neoplasia ematologica: se abbiamo una leucemia acuta, se abbiamo un linfoma che dobbiamo trapiantare), perché mandare un paziente con mieloma o leucemia acuta al trapianto significa che raccolgo le cellule staminali, ma ad esempio nel mieloma raccolgo cellule mielomatose e quindi infondo cellule neoplastiche [se non prima curo la malattia]. Nella leucemia acuta se non prima vado a ridurre questa massa leucemica, a curare, a ottenere una remissione, non posso parlare di trapianto. Cosa si intende per remissione? Risposta completa significa l eliminazione di tutte le cellule neoplastiche, vuoi che parliamo di leucemia, vuoi che parliamo di mieloma, vuoi che parliamo di linfoma. Questo vale come risposta terapeutica per tutte le neoplasie ematologiche. Quindi anche nel giovane, prima di procedere a quello che è un trapianto, dobbiamo fare la chemioterapia. Magari possiamo utilizzare dei farmaci un po diversi rispetto a quelli del soggetto anziano, ma lo dobbiamo sempre trattare. Paziente giovane Vi do soltanto le notizie in generale: nel giovane la procedura che si esegue oggi dal punto di vista terapeutico è fare un protocollo chemioterapico che di solito si compone di CORTISONE (terapia steroidea perché le plasmacellule sono steroido-sensibili), poi in passato l unica terapia per il mieloma era il
3 MELFALAN o ALKERAN. Quindi in passato usavamo CORTISONE E MELFALAN, però le risposte terapeutiche a questo tipo di terapia non cambiavano la storia naturale del soggetto con mieloma. Oggi con nuovi farmaci, che riescono ad agire sia sul clone mielomatoso sia sul microambiente, vediamo come la sopravvivenza dei soggetti con mieloma, che prima era in media 2-3 anni, in alcuni soggetti è arrivata a oltre 6 anni, quindi dei risultati significativi li abbiamo ottenuti. Quali sono i farmaci nuovi che hanno cambiato questa storia naturale? In un giovane quello che utilizziamo in prima battuta è il VELCADE o BORTEZOMIB che sarebbe un antiproteasoma che inibisce il ciclo cellulare delle cellule mielomatose, ma avrebbe anche una attività antivascolare, antiangiogenetica (e sappiamo come la neoangiogenesi certamente influenza quella che è la crescita neoplastica). Ma non utilizziamo soltanto il bortezomib; oggi possiamo utilizzare insieme al bortezomib anche la TALIDOMIDE che è un vecchio farmaco, non è un farmaco nuovo, ma è stato scoperto di recente che ha una attività anti-apoptotica a livello delle cellule mielomatose; è un farmaco teratogeno, in passato era stato eliminato per gli effetti teratogeni, ma è stato scoperto per il mieloma. Quali sono gli effetti della TALIDOMIDE? - Immunomodulazione; - Antiangiogenetico; - Antinfiammatorio. Facciamo quindi dei protocolli che chiamiamo triplette che contengono BORTEZOMIB + TALIDOMIDE + DESAMETASONE. La talidomide inibisce l apoptosi, ma ha nello stesso tempo un azione immunomodulatrice e antiangiogenetica; infatti uno degli efetti collaterali (soprattutto della talidomide) sono i possibili eventi trombotici, proprio per questi effetti antiangiogenetici.
4 Quindi nel soggetto al di sotto di 65 anni noi attuiamo il protocollo VTD: BORTEZOMIB (VELCADE) + TALIDOMIDE + DESAMETASONE Facciamo di solito 4 cicli di questo protocollo. Le risposte possono essere: - Remissione completa: è stato abolito il clone neoplastico, la componente monoclonale è rientrata e scomparsa. Scomparsa non significa guarigione: quantitativamente la componente monoclonale, facendo il tracciato elettroforetico, non c è, ma nel momento in cui facciamo l immunofissazione sierica questa è ancora positiva; significa che a livello circolante c è una piccola componente monoclonale che non possiamo evidenziare con il semplice tracciato elettroforetico, ma soltanto con l immunofissazione sierica. In ogni caso, se l infiltrazione plasmacellulare è scomparsa completamente, possiamo parlare di remissione completa; - Remissione parziale: la componente monoclonale e l infiltrazione plasmacellulare si è ridotta a meno del 50%; - Stabilità di malattia; - Non risposta. Nei primi due casi (remissione completa e risposta parziale) mandiamo il paziente a fare la procedura trapiantologica: oggi è stato visto che fare due procedure trapiantologiche dà migliori risultati rispetto a farne una sola. Quindi il soggetto, a distanza di tre mesi dal primo autotrapianto andrà poi a fare un secondo autotrapianto. Nella stabilità di malattia, se questa componente monoclonale rimane stabile, in base alle condizioni del soggetto, significa che dobbiamo cambiare farmaci perché sia il Bortezomib che la Talidomide non ci hanno risposto. Oggi fortunatamente abbiamo ancora altri farmaci nuovi che possono dare risposte abbastanza rapide e veloci quali il CARFILZOMIB che è stato introdotto in commercio da qualche mese a questa parte. Mentre prima poteva essere utilizzato soltanto negli studi clinici, oggi lo troviamo in commercio. Domanda: Tra il primo e il secondo trapianto il ciclo di chemioterapia si continua? - No [la prof. dà una risposta molto dettagliata a questa domanda, che dalla registrazione risulta totalmente incomprensibile a causa della sovrapposizione di voci]. Domanda: Sono farmaci biologici, però non si utilizzano gli antiblastici che si utilizzano in oncologia? - Nel paziente giovane al di sotto dei 65 anni no. Nel giovane, se ha un donatore compatibile nella famiglia e ha condizioni generali buone e sappiamo che è un mieloma ad alto rischio (cioè quando si associa una alterazione citogenetica), dopo la procedura trapiantologica di autotrapianto, bisogna fare un trapianto allogenico che si chiama mini-allotrapianto, perché si utilizza una chemioterapia di condizionamento a dosaggio ridotto rispetto a quello che è il tradizionale trapianto allogenico. Quindi c è la possibilità anche di poter fare un mini-allo oltre al trapianto autologo, soprattutto questo nel soggetto ad alto rischio. Una volta fatto questo, i pazienti devono essere seguiti perché comunque con la procedura trapiantologica noi non azzeriamo completamente quella che è la malattia minima residua. L unico che mi dà la maggiore garanzia di guarire un mieloma sarebbe il trapianto allogenico che è in grado di eradicare completamente la malattia, ma nell autotrapianto qualche cellula mielomatosa può scappare e magari a distanza di tempo può riprendere a proliferare ed essere responsabile di una ricaduta. Quindi questi soggetti dopo l autotrapianto li stiamo a seguire per vedere quello che succede. Comunque considerate che oggi, anche se abbiamo ottenuto questi buoni risultati, la
5 ricaduta è possibile e a seconda di qual è il rischio del paziente, a distanza di 4-6 anni la ricaduta ci può essere o anche la refrattarietà alle chemioterapie. Paziente anziano Nell anziano, cioè soggetto al di sopra dei 65 anni, dobbiamo intanto distinguere che tipo di anziano abbiamo di fronte: ci può essere infatti un anziano FIT, un anziano UNFIT, l anziano fragile. Il soggetto anziano quasi sempre ha delle altre comorbidità (basti pensare alla broncopatia cronica, l ipertensione, il diabete e così via). Quindi la terapia deve essere modulata in base al paziente che ho: deve essere quasi individuale la terapia dell anziano. In ogni caso lo schema classico dell anziano si compone di BORTEZOMIB (quindi il nuovo farmaco) e di MELFALAN o ALKERAN, cioè quello che vi dicevo, il vecchio farmaco che si usava in passato. Mentre il BORTEZOMIB agisce con quel meccanismo sia di immunomodulatore che di inibizione della neoangiogenesi, il MELFALAN è un alchilante quindi mi arresterà quella che è la proliferazione cellulare. Associato a CORTISONE. Quindi nel soggetto al di sopra di 65 anni di età il protocollo classico è VMP: BORTEZOMIB (VELCADE) + MELFALAN + PREDNISONE Di solito di questo protocollo si fanno 9 cicli. Domanda: Quindi anche in questo caso è sempre una tripletta? - È sempre una tripletta: ormai è stato visto infatti che 3 o 4 farmaci danno maggiori risultati. Addirittura oggi ci sono dei protocolli che comprendono: CALFIZOMIB + ENDOXAN + LENALIDOMIDE La LENALIDOMIDE ha un effetto immunomodulante principale, ma nel mieloma all esordio non può essere utilizzata. Viene utilizzata nel mieloma in ricaduta. Oggi i protocolli sono anche a 4 e a 5 farmaci. Quindi VMP: VELCADE + MELFALAN + PREDNISONE; di solito il soggetto fa 9 cicli, dopodiché interrompiamo. Certamente durante la terapia il paziente viene controllato per vedere se c è una certa risposta; di solito una rivalutazione viene fatta al 4º ciclo: se al 4º ciclo ci rendiamo conto che questi farmaci non agiscono, definiamo il paziente refrattario o resistente, ed ecco che possiamo passare ad un altro protocollo che comprende la LENALIDOMIDE, che è indicato per i soggetti in ricaduta o refrattari. Però questi farmaci, ci danno dei buoni risultati, ma hanno anche effetti collaterali. Così come i BIFOSFONATI, che hanno cambiato la storia di quella che è la malattia scheletrica del mieloma, ma che hanno degli effetti collaterali non indifferenti. Ma se siamo intelligenti e facciamo degli esami di prescreening, soprattutto all apparato dentario, possiamo utilizzare i Bifosfonati ed evitare l osteonecrosi. Per quanto riguarda i nuovi farmaci per il mieloma (BORTEZOMIB, LENALIDOMIDE, TALIDOMIDE) sono gravati da alcuni effetti collaterali: - Maggiore predisposizione ad eventi trombotici: quindi questi soggetti devono anche essere sottoposti ad una profilassi antitrombotica che può essere rappresentata, a seconda del rischio del paziente, o da antiaggreganti (la semplice aspirina) o da eparina o anche dallo stesso anticoagulante orale, dipende dal rischio del soggetto. - Polineuropatia: effetto sia della Talidomide che del Bortezomib, anche se il Bortezomib può dare una più marcata neuropatia. Allora è bene che il soggetto, prima di iniziare il trattamento, faccia
6 una elettromiografia per vedere qual è lo stato del sistema nervoso, come per i Bifosfonati facciamo la visita odontoiatrica. Durante il decorso dobbiamo ripetere il controllo elettromiografico a distanza di 3 mesi, ma lo dobbiamo anticipare se il soggetto riferisce delle parestesie, dei formicolii: significa che si è formata una neurotossicità da Bortezomib. Non interrompiamo la terapia, anche se questo dipende dal grado di tossicità: se abbiamo una tossicità di tipo 4 allora dobbiamo eliminare il farmaco, se abbiamo una tossicità di grado 2 fino a 3 riduciamo la dose e possiamo continuare il farmaco. La polineuropatia purtroppo non è reversibile: se noi riduciamo il farmaco perché ce ne accorgiamo in tempo (tossicità di grado 1), riducendo le dosi la polineuropatia può rientrare. Questo dipende non solo dal medico, ma anche dal soggetto e da quello che riferisce: quindi è bene che il medico sia molto pressante nel chiedere al paziente se ha formicolii, parestesie o addormentamento ai piedi. Bisogna quindi essere pressanti: alcuni soggetti infatti non hanno i dolori del mieloma e sono convinti di stare bene, però sotto ci può essere la polineuropatia a cui all inizio non danno molto peso, ma poi può essere abbastanza invalidante. Complicanze del mieloma Tra le complicanze del mieloma vi è la pancitopenia con un quadro di interessamento midollare. Questo vuol dire che nel mieloma dobbiamo fare anche una terapia di supporto in quanto il soggetto è per lo più anemico. L anemia del mieloma è correlata all invasione midollare da parte delle plasmacellule e anche all insufficienza renale che provoca deficit di eritropoietina. La terapia di supporto si basa sui livelli di emoglobina: - Hb < 8g/dl: trasfusione con globuli rossi concentrati; - Hb > 8g/dl: molto giovamento ce lo può dare l EPO, come nel soggetto nefropatico, perché i livelli di EPO sono ridotti a causa dell insufficienza renale. Quindi lo trattiamo con eritropoietina, oltre al protocollo già detto. Un altra complicanza è l ipercalcemia determinata da un maggiore riassorbimento osseo dovuto a una maggiore attività osteoclastica, quindi dallo sbilanciamento tra rimaneggiamento e sintesi ossea (attraverso il rilascio di OAF). Abbiamo poi l insufficienza renale, la iperviscosità (che è però più frequente nel Waldenstrom), il rischio di infezione. La piastrinopenia nel mieloma è di lieve entità e il rischio di emorragie è più raro nel mieloma rispetto al Waldenstrom: nel Waldenstrom è presente per quelle interferenze con i fattori della coagulazione, mentre nel mieloma la piastrinopenia è di solito di grado intermedio (a meno che non sia una leucemia plasmacellulare). Vi sono poi fratture e compressione midollare. Nel caso in cui il soggetto abbia una frattura della vertebra facciamo rapidamente una vertebroplastica oppure mandiamo il soggetto direttamente a fare una radioterapia per eliminare la sintomatologia da compressione e terapia steroidea. Domanda: Qual è la prevalenza dell amiloidosi nel paziente con mieloma multiplo? - L amiloidosi nel paziente con mieloma non è molto frequente. L amiloidosi è una malattia rara. Sarebbe una complicanza molto rara e tardiva, è difficile vedere un soggetto con mieloma che vada in amiloidosi. Possiamo invece vedere l amiloidosi primitiva: sapete che l amiloidosi, che è una discrasia plasmacellulare, è una degenerazione di materiale proteico. Quella legata al mieloma multiplo è una forma secondaria di amiloidosi.
7 Le forme primitive possono essere invece: quella localizzata e quella sistemica, quella ereditaria. L amiloidosi A-L è quella primitiva, mentre il soggetto con mieloma può andare incontro ad amiloidosi come complicanza in quanto le sue immunoglobuline possono andare incontro a degenerazione. Tuttavia l amiloidosi primitiva la trattaimo come il mieloma: oggi gli stessi protocolli che facciamo nel mieloma li possiamo fare pure nell A-L. Fortunatamente è una malattia molto rara, in quanto è abbastanza severa. SINDROMI MIELOPROLIFERATIVE CRONICHE: LEUCEMIA MIELOIDE CRONICA Oggi le sindromi mieloproliferative croniche vengono distinte in due entità: - Philadelphia positive: Leucemia Mieloide Cronica; - Philadelphia negative. Questa distinzione è stata fatta nel 2005 quando è stata ritrovata un altra alterazione genetica in quelle che sono le altre sindromi mieloproliferative croniche: è il JAK2, cioè una mutazione del gene Janus. Quindi se prima erano tutte comprese nell unico gruppo delle sindromi mieloproliferative croniche, oggi le distinguiamo da un punto di vista molecolare. Quelle Philadelphia negative sono: - Policitemia Vera; - Trombocitemia Essenziale; - Mielofibrosi Idiopatica; - Leucemia Mielomonocitica Cronica. Perché venivano comprese nello stesso gruppo? Alcune caratteristiche sono comuni: queste entità si differenziano dalla Leucemia Mieloide Cronica solo dal punto di vista molecolare, ma se poi andiamo a quello che è il meccanismo di insorgenza e la patogenesi di queste sindromi vediamo che innanzitutto nascono da una cellula staminale: è una proliferazione che proviene da una cellula staminale. Questo clone ha ancora la capacità di maturare e differenziarsi, quindi conservando questa capacità maturativa e differenziativa viene fuori il concetto di croniche. Una forma acuta di leucemia o di sindrome mieloproliferativa è caratterizzata da un clone che ha perso completamente la capacità di differenziarsi e di maturare ed è restato ad uno stadio immaturo, non ha più la capacità di differenziarsi. In mezzo tra le leucemie acute e le sindromi mieloproliferative croniche, ci stanno le sindromi mielodisplastiche, dove il clone in qualche modo conserva la capacità maturativa e differenziativa, ma con molti difetti. La differenziazione avviene dopo la proliferazione neoplastica. Domanda: Il fatto che nella leucemia acuta la cellula immatura proliferi è dovuto alla prognosi talmente infausta che non dà il tempo affinché la cellula si differenzi o il contrario? - Nell acuta l evento leucemogeno può essere diverso: fattori ambientali che attivano degli oncogeni e che agiscono su una cellula staminale totipotente, danno delle alterazioni del DNA arrestando la differenziazione e la maturazione di quella cellula. Il clone delle forme croniche, invece, anche se da un punto di vista patogenetico vi sono sempre eventi genetici e alterazioni molecolari, conserva questa capacità di differenziarsi e di maturare. Nelle sindromi mielodisplastiche lo conserva, ma con numerose anomalie qualitative.
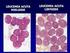
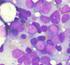
8 L altra cosa che accomuna queste sindromi mieloproliferative è che in tutte le sindromi mieloproliferative croniche abbiamo una proliferazione di tutte le linee maturative, sia della linea granulocitaria, sia della linea eritroide, sia della linea megacariocitaria. Solo che, a seconda di qual è poi l indirizzo di differenziazione del clone, può prevalere la linea granulocitaria (come avviene nella Leucemia Mieloide Cronica), può prevalere la linea eritroide (come nel caso della Policitemia Vera) o megacariocitaria (nel caso della Trombocitemia Essenziale). LEUCEMIA MIELOIDE CRONICA Qual è il decorso naturale della leucemia mieloide cronica? La dividiamo in: - Fase cronica; - Fase accelerata; - Fase blastica. Praticamente questo clone leucemico, se prima aveva la capacità di differenziarsi e maturare, con il procedere della malattia e l aggiunta di eventi molecolari, si trasforma durante il decorso. Lasciata senza terapia, dopo circa 4-6 anni, la fase cronica diventa fase accelerata o Metamorfosi blastica, fino ad arrivare direttamente ad una fase blastica dove il quadro clinico è sovrapponibile a una leucemia acuta. I tempi di sopravvivenza man mano si accorciano: se lasciamo la leucemia acuta a sé, sicuramente dopo 3-6 mesi avremo l exitus. Nella slide vediamo cosa succede dal punto di vista di trasformazione morfologico durate queste fasi: 1) Nella fase cronica il clone ha la capacità differenziativa e maturativa: il primo è un midollo di fase cronica, quindi sono rappresentati tutti gli elementi diffferenziativi e maturativi della linea granulocitaria. Come matura la linea granulocitaria?
9 Cellula staminale mieloblasto promielocita mielocita metamielocita granulocita giovane maturo. Nella leucemia mieloide cronica c è la proliferazione della linea granulocitaria però queste cellule hanno la capacità di differenziarsi e noi troviamo gli elementi di tutta la serie ( partendo dal mieloblasto, promielocita, mielocita, metamielocita, fino al granulocita maturo): questi sono i granulociti e in mezzo ci troviamo degli elementi intermedi di maturazione, dal mieloblasto al metamielocita, sono rappresentate tutte le fasi di maturazione. 2) Quando la malattia si trasforma in una fase accelerata è perché il clone perde la capacità di maturare quindi diminuiscono le forme intermedie di maturazione e aumentano le forme immature, i cosiddetti mieloblasti o blasti. Come li vedete in questa diapositiva: è un quadro quasi monomorfo, però c è una certa percentuale nella fase accelerata. 3) Però se dalla fase accelerata passiamo alla fase blastica: questo è tutto un quadro monomorfo di cellule uguali identiche tra di loro. Questo è un quadro di leucemia acuta che si può trasformare: l evoluzione può essere verso una leucemia acuta mieloide o linfoide, non c è una preferenza. Quindi la trasformazione può essere di tipo mieloide o linfoide. Non è certamente una malattia ereditaria, ma come tutte le neoplasie ematologiche o le neoplasie in genere ci può essere una predisposizione genetica, ma non certamente ereditarietà. Non si riconosce una eziologia. Mentre alcune leucemie, soprattutto le forme acute, possono insorgere dopo che il soggetto è stato trattato con terapia alchilante, la LMC non ha queste caratteristiche, mentre vediamo che soprattutto una maggiore incidenza si può avere nei soggetti esposti a radiazioni. La sua incidenza è di 1-2 casi/ abitanti/anno e rappresenta il 15% di tutte le neoplasie ematologiche. La diagnosi è facile: anche uno striscio periferico (e non un midollo) vediamo che è caratterizzato da un aumento dei globuli bianchi, la leucocitosi può variare da a Ma perché si dice che la diagnosi è facile? Perché troviamo in questo vetrino tutti gli elementi intermedi di maturazione della linea granulocitaria: promielocita, mielocita, metamielocita e così via. Domanda: Questi elementi continuano a maturare in circolo? - Quando hai la fase cronica a livello periferico avrai tutti gli stadi maturativi e hai dei mieloblasti che devono essere inferiori al 10%, cioè le forme immature. Man mano invece che la malattia va avanti (cioè il suo decorso naturale senza terapia) assistiamo ad un aumento delle forme immature, dei mieloblasti. Si può fare diagnosi di leucemia acuta quando i mieloblasti hanno raggiunto il 30%.
10 Per quanto riguarda l età mediana è 53 anni, e la maggiore incidenza è tra i 50 e i 60 anni. Sono molto rari i casi di LMC giovanile, ma ci possono essere. Questa è l incidenza: il 56% supera i 60 anni, il 25% superiore i 70 anni. Clinica Dal punto di vista clinico il soggetto con LMC, soprattutto nella fase cronica di malattia, può essere completamente asintomatico o, molto spesso, il soggetto va dal medico a riferire un senso di peso all ipocondrio sinistro legato alla milza, cioè alla splenomegalia: uno dei segni obiettivi è infatti l aumento del volume splenico. Poi il soggetto può, non avendo nessun sintomo, fare l emocromo per altri motivi. E nell emocromo ritroveremo certamente una leucocitosi: questa può essere anche di globuli bianchi, ma non sono i globuli bianchi che fanno venire il sospetto diagnostico, ma la formula leucocitaria. Come altri sintomi: - Astenia: 46% di casi; - Senso di peso all ipocondrio sinistro, ingombro addominale; - Calo ponderale; - Febbricola; - Sudorazione, in alcuni soggetti; - Osteomialgie. Ma questi disturbi (osteomialgie, dolori ossei, febbre, sudorazione importante) sono segni che la malattia non è in fase cronica, ma forse in fase intermedia, già accelerata nel momento in cui sono più importanti. Dal punto di vista obiettivo quindi il paziente arriva con un senso di peso all ipocondrio sinistro oppure vi dice di sentirsi stanco. Alla visita cosa possiamo trovare? La visita viene subito dopo la storia clinica, ricordatevelo: gli esami di laboratorio devono venire dopo aver fatto l anamnesi e l esame obiettivo. Visitate il vostro paziente e quello che vedrete è senz altro una splenomegalia che può essere più o meno marcata perché dipende anche dalle fasi in cui stiamo facendo diagnosi. Ma già nella fase cronica una modica splenomegalia ci può essere, fino a diventare una marcata splenomegalia nelle fase avanzate di malattia. C è anche una modica epatomegalia. Ci può essere qualche linfonodo aumentato di volume, ma la linfoadenomegalia non è la regola della LMC. Sappiamo infatti che i linfonodi sono sempre una sede di linfopoiesi e una linfoadenomegalia spiccata la troviamo soprattutto nella Leucemia Linfatica Cronica, difficilmente nella MC, dove prevalgono splenomegalia e epatomegalia. Qualsiasi altro organo può essere interessato, anche degli organi extramidollari: possono essere anche interessati i genitali, ma questo quando siamo di fronte ad una diagnosi tardiva. Anche il SNC può essere interessato, ma è molto raro. Dei focolai di emopoiesi li possiamo trovare anche al di fuori del midollo: troviamo un fegato enorme perché c è una mielopoiesi extramidollare a livello del fegato. L aumento dei globuli bianchi marcato cosa vi può comportare? Per ora abbiamo in clinica un soggetto con bianchi. Cosa può lamentare questo soggetto? L aumento dei globuli bianchi provoca una
11 iperviscosità e quindi come minimo il soggetto si sente stanco, con parestesie e formicolii, confusione e disturbi visivi. Quindi un aumento della viscosità ematica certamente ci può essere con bianchi, ma anche con ci può essere. Si può avere priapismo e una leucostasi si avrà anche a livello del circolo polmonare e quindi ci può essere una insufficienza respiratoria. Dalla distruzione dei globuli bianchi inoltre si libera acido urico e il soggetto avrà quindi una iperuricemia e può andare incontro ad attacchi di gotta. Diagnosi e diagnosi differenziale Come facciamo diagnosi? Abbiamo bisogno di un emocromo, completo di formula, certamente. Se abbiamo poi il sospetto di una neoplasia ematologica, andiamo all aspirato midollare: nella LMC difficilmente facciamo la biopsia osteomidollare; questo perché l aspirato midollare già di per sé è abbastanza indicativo, poi anche perché l aspirato midollare ci serve perché la nostra diagnosi deve essere confermata da analisi di citogenetica e di biologia molecolare (e nell osso quando faccio la biopsia midollare non posso fare l analisi citogenetica e cariotipo e neanche la biologia molecolare). Quindi la biopsia midollare non mi dà nulla di più e l aspirato lo devo fare anche per questo motivo. In cosa consistono aspirato midollare e biopsia osteomidollare? ASPIRATO Prima l aspirato midollare veniva fatto a livello dello sterno, nell articolazione tra clavicola e manubrio dello sterno. Già da parecchi anni questa procedura è stata abbandonata perché molto rischiosa: questo osso sternale può essere un po più assottigliato e sotto c è il fascio vascolo-nervoso, quindi qualche incidente è capitato. E inoltre per il soggetto era una procedura impressionante perché si vedeva questo ago che penetrava nell osso. Quindi oggi è stato abbandonato per le eventuali complicanze. L aspirato midollare viene quindi fatto a livello della spina iliaca postero-superiore (corrisponde alla parte più sporgente che sentite mettendo la mano sul vostro bacino, soprattutto nel soggetto magro). In questa sede si fa sia aspirato che biopsia osteomidollare. Nell aspirato, dopo una piccola anestesia locale di 2cm di lidocaina o di un anestetico locale, infiltriamo il pannicolo, fino al sottocute, poi arriviamo al periostio, facciamo qualche piccola goccia anche nel periostio. Passano alcuni minuti e introduciamo quello che è un ago da aspirato midollare dove c è anche un mandrino. Con piccole manovre di rotazione questo ago supera il periostio e quindi entra nel midollo osseo; ce ne accorgiamo perché, superato l ostacolo del periostio, l ago entra in una zona senza resistenza. Togliamo il mandrino, mettiamo una siringa ed aspiriamo. Non è una procedura dolorosa: l unico momento in cui si può avere dolore è quando aspiriamo il materiale, ma alcuni neanche lo avvertono. Una volta aspirato il materiale, si toglie la siringa, il materiale si mette in un vetrino e si fanno degli strisci periferici, si rimette il mandrino e si toglie l ago. Dopo di che il paziente si può alzare e andare a casa dopo 10 minuti di riposo: non è una procedura invasiva.
12 Nell aspirato abbiamo quindi una visione completa degli elementi cellulari e abbiamo la possibilità di fare non solo un analisi morfologica in questo campione, ma anche citogenetica, molecolare, immunofenotipica, che oggi è importante. Per caratterizzare una neoplasia ho bisogno di tutte queste indagini: morfologica, immunofenotipica, citogenetica e molecolare. In tutto prendiamo per lo più 2 siringhe da 10cc di sangue midollare, di aspirato midollare. Se con l aspirato midollare non mi esce materiale (e questo può succedere quando il midollo è infiltrato in maniera abbastanza ricca di cellule neoplastiche e con qualsiasi forza non riusciamo ad aspirare campione perché sono adese tra di loro) parliamo di punctio sicca e allora in quel caso siamo obbligati a fare una biopsia osteomidollare perché una valutazione del midollo la dobbiamo avere e si passa alla biopsia osteomidollare. BIOPSIA Nella biopsia osteomidollare (dove si prende quella che definiamo una piccola carota di osso, circa 2cm di osso) cambia l ago. Al solito: c è l anestesia locale, ci sarà un ago col suo mandrino; superato il periostio, sempre con movimenti di torsione, quando vediamo che il nostro mandrino è sceso di circa 2cm rispetto al periostio la nostra carota può essere buona. Cerchiamo di rompere questo frammento osseo con movimenti antiorari e orari, facciamo delle piccole torsioni, fino a quando spezziamo questa carotina. Mentre l aspirato lo analizziamo noi ematologi, la biopsia osteomidollare è un tessuto, viene messo in formalina e va all anatomopatologo. Anche questa è una procedura ambulatoriale: il paziente la fa, il soggetto è supino, se c è stato qualche piccolo sanguinamento mettiamo una borsa di ghiaccio e dopo un ora il paziente può andare a casa. Queste sono delle procedure ambulatoriali, se il paziente è ricoverato le facciamo nel ricovero, in quanto non sono procedure invasive. La biopsia osteomidollare mi dà ancora di più un quadro di insieme del midollo: mi fa vedere oltre gli elementi cellulari, anche tutte le altre strutture che compongono l osso in sé. Questo si fa quindi in caso di punctio sicca, ma anche se ho ad esempio una diagnosi di linfoma e voglio vedere se quel linfoma ha dato localizzazione a livello midollare e addirittura per essere sicuri se ne dovrebbero fare due, una da ciascun lato, per una maggiore sicurezza. Domanda: anche per la leucemia si può avere un falso negativo? Essa ha origine da un punto localizzato, ad esempio la cresta iliaca di destra? - In ogni caso, se c è una leucemia acuta posso avere meno campione cellulato, ma se c è una leucemia acuta e sono riuscito ad aspirare non posso avere un falso negativo perché il quadro monomorfo si vede. Ci può essere un campione inadeguato perché i frustoli midollari, che sono dei frammentini di colorito biancastro che troviamo nell aspirato e che vado a strisciare quasi per apposizione, possono essere stati aspirati in quantità insufficiente. Se aspiro piccoli frustoli e quando ho strisciato il vetrino vedo che è inadeguato per avere una visione di insieme, allora posso procedere con un altra puntura di aspirato midollare per avere più materiale, oppure se è sicca passo alla biopsia osteomidollare. Quindi nella LMC, sia per le indagini che mi permettono di fare la diagnosi sia perché di solito ho abbastanza sangue midollare e riesco ad aspirare, vado a fare l aspirato midollare anziché la biopsia osteomidollare. Ma per completare le indagini devo comprendere un cariotipo e la biologia molecolare. Facciamo l emocromo, che è caratteristico. In un emocromo normale la maggior parte degli elementi sono neutrofili, poi abbiamo i linfociti dal 20% al 40%, poi abbiamo monociti, gli eosinofili e rari sono i basofili.
13 Cosa succede in una formula di LMC? Abbastanza caratteristica, come vedete, è la presenza di tutti gli elementi maturativi della linea granulocitaria: - i granulociti neutrofili possono variare dal 50 al 60% - metamielociti 2 10 %; - mielociti 3 20%; - promielociti 1 6%; - mieloblasti 0 5%; - eosinofili possono essere lievemente aumentati nella LMC, così come i basofili; - i linfociti saranno pochissimi, si ha linfocitopenia; - i monociti mantengono la loro percentuale. Certamente questa è una forma classica, ma la percentuale tra neutrofili, promielociti e metamielociti può variare. L importante per far insorgere il sospetto di diagnosi è che ci siano queste forme immature e che i blasti non superino il 10%. Domanda: Facendo un esame di routine, nell emocromo queste forme immature compaiono o c è una richiesta che il medico deve fare per le forme immature? - Deve essere il laboratorio a fare lo striscio. Ma possono sfuggire e arrivare tardi alla diagnosi perché oggi ci sono i contaglobuli automatici che, a seconda delle loro caratteristiche, possono essere più sofisticati (riuscendo a riconoscere anche le forme immature) o intermedi (che non danno formula) per cui il laboratorista è costretto, come facciamo noi, a fare lo striscio: si legge la formula o lo manda in ospedale. Perché noi facciamo la formula leucocitaria in tutti i soggetti? Il contaglobuli non è così intelligente da riconoscere gli elementi immaturi: ti può dare solo i neutrofili e non riconosce le forme immature; quindi tu hai o globuli bianchi e l 80% o 90% di neutrofili, per cui pensi a un infezione o una reazione leucemoide (perché qualche cellula immatura potrebbe segnarla).
14 Se voi vedete la striscetta dell emocromo del contaglobuli automatico, escono fuori a livello dei globuli bianchi tante nuvolette: ogni nuvoletta corrisponde ad un elemento cellulare. C è la nuvoletta dei neutrofili, la nuvoletta dei linfociti (dipende dalla capacità di migrazione che hanno queste cellule e dalla loro struttura) e magari isolata troviamo una nuvoletta che è quella estranea: quelle sono cellule immature (magari nella scritta non ve lo dice, ma dal grafico ce ne accorgiamo). Quindi, se non si fa lo striscio periferico, molti casi possono sfuggire e ritardare la diagnosi. Alla fine comunque il soggetto starà male e si arriverà a sospettare la LMC fino a quando si farà uno striscio. Questa è quindi una formula tipica, però può variare: non per forza deve conservare quelle percentuali, l importante è che ci siano tutti gli elementi e che i blasti non superino il 10%. Domanda: Ma il numero assoluto resta invariato? - Il soggetto avrà anche neutrofilia. La formula va poi confermata con altre indagini: citochimica, biologia molecolare, esame del midollo, la stessa morfologia. Domanda: Le 4 classi di forme immature devono essere tutte aumentate o ne basta una? - No, non ne basta una sola perché se io ho un 50% di promielociti è tutta rappresentata da forme immature e già quella è una forma acuta. Già mi basta a livello midollare avere il 30% di elementi immaturi, figuriamoci a livello periferico. Devono quindi essere rappresentate in varie percentuali tutte le forme: è questo che ti dice che la cellula ha ancora la capacità di differenziarsi e di maturare. Poi andiamo al midollo osseo: quello che avrò è certamente una iperplasia della serie granulocitaria, dove gli elementi sono tutti rappresentati (dal mieloblasto al granulocita neutrofilo), ma posso trovare nel midollo un aumento delle forme intermedie (promielociti e mielociti), come se ci fosse un blocco maturativo a livello di promielociti e mielociti. Infatti l aspirato della MC lo chiamiamo anche ipergranulato perché sono tutti elementi che contengono granuli: quando noi facciamo lo striscio dell aspirato vediamo come fondo dello striscio anche tanti granuli degli elementi che si sono rotti durante lo striscio e che liberano questi granuli. Quello che posso poi notare, non soltanto la iperplasia della serie granulocitaria, ma anche i megacariociti possono essere aumentati. In tutte le sindromi mieloproliferative considerate che ci può essere un aumento di tutte le linee cellulari (l iperplasia è trilineare, quindi a livello midollare posso trovare una iperplasia megacariocitaria). Quindi bisogna fare diagnostica differenziale non solo con un processo infettivo: se le piastrine sono aumentate, , si deve fare diagnostica differenziale anche con le altre sindromi mieloproliferative croniche. La diagnosi differenziale quindi dobbiamo farla con la Policitemia Vera, la Trombocitemia Essenziale e anche con la Mielofibrosi nella prima fase (non si arriva comunque a una poliglobulia: di solito i globuli rossi nella LMC o sono normali o lievemente ridotti; mentre le piastrine possono avere questo andamento ambiguo: normali, lievemente ridotti o addirittura iperplasia). Ma all esordio tutte le sindromi mieloproliferative sono caratterizzate da una iperplasia di tutte e tre le linee. È importante anche la fase in cui facciamo diagnosi, se è una fase cronica o una fase avanzata. Certamente poi in ognuna di queste sindromi predominerà la linea interessata. Se ho globuli bianchi posso dire con certezza che si tratta di una LMC, l importante è che i blasti siano <10%. Ma di fronte ad un quadro in cui ho ad esempio o globuli bianchi non posso dire con certezza se è una Mielofibrosi, una Trombocitemia o una LMC, anche se bene o male all esordio la linea predominante sarà quella che ci colpisce di più. Per cui all inizio è più difficile distinguere, se non vediamo il
15 midollo, una Policitemia Vera dalla Trombocitemia essenziale, mentre il problema [di diagnostica differenziale] della LMC si pone di più con la Mielofibrosi in fase cellulare. La biopsia ossea quindi la facciamo solo se ho una punctio sicca o se non ho un quadro chiaro a livello di formula leucocitaria e allora devo stabilire che non sia un quadro di mielofibrosi midollare. Cosa facciamo per dare conferma al sospetto e fare diagnosi differenziale tra reazione leucemoide e LMC? La fosfatasi alcalina leucocitaria, che è una sostanza che si trova a livello di granulocita neutrofilo normale (patognomonica di LMC). I neutrofili nella mieloide cornica non hanno fosfatasi alcalina leucocitaria e quindi con una metodica di citochimica io vado a farmi sullo striscio periferico mettendo un colorante che abbia affinità per la fosfatasi e vedo se questi neutrofili contengono o meno la fosfatasi. I neutrofili della MC ce l hanno molto ridotta o addirittura assente. Non è la stessa fosfatasi alcalina sierica, quella che c entra con l osso, ma è una fosfatasi alcalina intracellulare del neutrofilo, non ha nessuna correlazione. Un altro parametro che di solito troviamo alto è la lattico deidrogenasi che non è altro che espressione della massa leucemica: più alta è la massa leucemica più alta sarà la LDH (ma anche un altra leucemia o un linfoma possono avere l LDH elevato). Così come troviamo molto elevate la vitamina B12 e la transcobalamina ma questo perché queste vitamine sono correlate al turn over cellulare che nella LMC è molto veloce. Per il riconoscimento della fosfatasi alcalina: si fa uno striscio con questa reazione citochimica, mettendo a contatto un substrato. Se a livello del citoplasma ci sono dei granuli brunastri questo vuol dire che sono neutrofili che contengono fosfatasi alcalina leucocitaria e questa è la norma. Nella LMC con la stessa colorazione: come vedete questi neutrofili non hanno alcuna colorazione. Questa mi serve per differenziare soprattutto una reazione leucemoide da una LMC perché nella reazione leucemoide avrò un livello di fosfatasi alcalina normale o aumentato, mentre nella mieloide cronica ha uno score molto basso. Nelle altre sindromi mieloproliferative la fosfatasi alcalina sarà normale o lievemente aumentata. Storia naturale Se la malattia viene lasciata a sé, la fase cronica passa a una fase accelerata fino alla fase blastica. Come ce ne accorgiamo da un punto di vista clinico e laboratoristico? Dal punto di vista clinico il soggetto comincia ad essere ancora più stanco con un astenia ancora più marcata, la sua splenomegalia aumenta e se prima rispondeva alla chemioterapia, in fase accelerata comincia a non rispondere. La febbre, che prima era febbricola, può diventare febbre persistente. Può esserci l anemia, che può giustificare l astenia. Cosa succede nell emocromo? Vedremo che ci sarà un aumento dei globuli bianchi che, non rispondendo più alla terapia, saranno elevati. A livello di globuli rossi avremo anemia e a livello di piastrine avremo una piastrinopenia. Ma quello che è importante è la formula leucocitaria dove vedremo che i mieloblasti non saranno più i 5% ma già cominciamo a superare il 10%, arrivando massimo al 20%. Già la presenza di questi mieloblasti a livello di
16 striscio periferico ci dice che il paziente si sta trasformando da fase cronica a fase accelerata, dove la sopravvivenza è circa 1 anno. Se non faccio nulla (e in effetti prima non si poteva fare nulla in queste fasi) e lascio il soggetto a sé, vedo come tutto quel quadro clinico e quella sintomatologia non fanno altro che peggiorare. Domanda: L insorgenza della fase accelerata può essere una conseguenza della chemioterapia? -No, è l evoluzione naturale della malattia. Noi speriamo sempre di prendere il soggetto in fase cornica, ma possiamo fare diagnosi anche quando il soggetto è già in fase accelerata o anche in fase blastica, quindi dipende anche da quando noi facciamo diagnosi. Ma la terapia non mi può dare la fase accelerata, non è un effetto avverso alla terapia o di tossicità. Una volta che tutti questi sintomi si accentuano e che i blasti hanno superato a livello periferico il 30%, il malato è in leucemia acuta: la prognosi è abbastanza severa con una sopravvivenza di 3-6 mesi al massimo. Le leucemie acute sono delle malattie a prognosi infausta, ma ci sono delle forme che oggi con le terapie possiamo guarire. La Promielocitica si accompagna a CID in quanto vi sono dei granuli azzurrofili con attività tromboplastino-simile, quindi quasi sempre è complicata da CID. È caratterizzata da una traslocazione reciproca e poi da questo si forma un gene ibrido che sarebbe il PML-RARα che rappresenta il recettore dell acido transretinoico. Oggi abbiamo la possibilità di avere a disposizione il VESANOID (acido transretinoico) e queste leucemie vengono curate con antraciclinici e acido transretinoico. Ma dobbiamo essere veloci a fare diagnosi, altrimenti il paziente lo perdiamo per CID. Mentre in passato assistevamo all 80% di exitus, vuoi per malattia vuoi per CID, oggi il 90% di questi pazienti, se la diagnosi è tempestiva, può andare incontro a guarigione. Una leucemia mieloide acuta, evoluzione della LMC, purtroppo è già una prognosi severa perché ci saranno tante di quelle alterazioni e anomalie citogenetiche e cromosomiche aggiuntive che hanno una prognosi per lo più severa e difficilmente un paziente che si trasforma in leucemia acuta può avere dei risultati alle terapie utilizzate. Dobbiamo cercare di non far arrivare il paziente né in fase accelerata né in fase blastica, se lo prendiamo all esordio di malattia. Patogenesi Chi è il responsabile dell insorgenza della LMC? Il cromosoma Philadelphia: è il prodotto della traslocazione reciproca tra i cromosomi 9 e 22. Tramite la traslocazione si forma una proteina chimerica data dalla fusione dei geni BCR e ABL. ABL è il gene della leucemia murina di Abelson ed è associato a un recettore che attivato induce la crescita delle cellule leucocitarie. Se il prodotto è mutato viene meno la parte extracellulare della proteina quindi il recettore è costitutivamente attivo e induce una iperattività e iper replicazione di queste cellule. Il gene ibrido quindi esprime attività tirosinchinasica e come tutte le attività tirosinchinasiche avrà degli effetti su quella che è la proliferazione cellulare, l apoptosi e l adesione delle cellule. Da questa traslocazione deriva quindi un cromosoma 9 che è più lungo rispetto al cromosoma normale. Questa traslocazione è presente nel 90% dei casi. In un 5% dei casi il cromosoma Philadelphia può essere assente, ma se andiamo a fare la biologia molecolare troveremo il trascritto BCR-ABL (e quello certamente ci fa fare diagnosi). Una leucemia Philadelphia negativa, ma BCR-ABL positiva avrà una prognosi uguale a quella che è la LMC Philadelphia positiva.
17 Solo nel 5% possiamo trovare anche BCR-ABL negativo: queste sono delle leucemie croniche che chiamiamo sempre granulocitiche, però atipiche e che hanno un decorso e una prognosi abbastanza sfavorevole e che sono resistenti alle varie terapie. L attività di questa proteina TK è quella di intervenire sulla fosforilazione di varie proteine. La fosforilazione darà un vantaggio proliferativo a quella che è la cellula staminale mutata, ma non solo questo: darà alla cellula mutata anche una instabilità genomica; questa predispone la cellula alla presenza di anomalie cromosomiche aggiuntive che peggioreranno certamente la prognosi della malattia. In effetti, il punto di rottura sul cromosoma può avvenire in punti diversi e a seconda di dov è il punto di rottura si formeranno proteine ad attività TK a diverso peso molecolare, che esprimono diverse attività. Se il punto di rottura avviene in un certo esone per cui la proteina avrà un peso molecolare di 190: questo non lo troviamo di solito nella mieloide cornica ma nelle leucemie acute linfoblastiche che sono Philadelphia positive (il 5% di leucemie acute linfoblastiche possono essere Philadelphia positive e sono o d emblée, cioè che insorgono così; perché la malattia può esordire come leucemia acuta o come trasformazione della mieloide cronica, che può essere sia di tipo mieloide che di tipo linfoide). Quando il peso molecolare della proteina è di 210 questa di solito è la proteina che troviamo nella LMC classica. La P230 è un altra proteina con attività TK che posso trovare in una certa percentuale di LMC, ma la posso trovare in quelle che sono delle leucemie granulocitiche croniche. Quindi non per forza dobbiamo avere la P210, possiamo avere una mieloide cronica anche la P230. Abbiamo quindi la fosforilazione di proteine bersaglio da parte di questo gene ibrido: nel momento in cui vi è la fosforilazione, vi è la trasmissione di segnale a livello della cellula e questo produrrà a livello nucleare da parte dell ABL un azione su quelle che sono le molecole di adesione (l actina soprattutto) e quindi questo mi darà una minore adesività delle cellule allo stroma del microambiente; abbiamo poi l inibizione dell apoptosi, quindi le cellule proliferano senza morire e poi soprattutto l instabilità genomica che provoca altre mutazioni rendendo la leucemia progressiva: man mano che la malattia progredisce questo clone Philadelphia positivo va incontro ad instabilità genomica e con nuovi eventi genetici va incontro a trasformazione. Ed è questo che spiega la trasformazione dalla fase accelerata alla fase blastica e la mancata sensibilità alla terapia utilizzata. Quindi gli effetti sono: - attivazione di RAS con aumentata proliferazione; - effetto anti-apoptotico; - mancata adesività allo stroma; - non vi è più un controllo dei fattori di crescita; - instabilità genetica. Prognosi Come per tutte le malattie anche per la MC si cerca di definire una prognosi. Ci può essere una prognosi a basso rischio, a intermedio rischio e ad elevato rischio. Da cosa ricaviamo queste fasce di rischio? Ci sono varie classificazioni. Tra quelle più utilizzate abbiamo la vecchia classificazione di Sokal e lo score Euro. Su che cosa si basano? Non vado nel dettaglio, vi dico solo che la possiamo suddividere in basso rischio, intermedio rischio e elevato rischio e li basiamo su alcuni parametri principali.
Prof AM Vannucchi AA2009 10
 LEUCEMIE ACUTE 1 DEFINIZIONE Leucemia Acuta Sangue bianco decorso rapido, aggressivo Malattia clonale a carico dei progenitori emopoietici caratterizzata da alterate differenziazione e proliferazione con
LEUCEMIE ACUTE 1 DEFINIZIONE Leucemia Acuta Sangue bianco decorso rapido, aggressivo Malattia clonale a carico dei progenitori emopoietici caratterizzata da alterate differenziazione e proliferazione con
LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE
 LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE LEUCEMIE CLASSIFICAZIONE MIELOIDE Acuta Cronica LINFOIDE Acuta Cronica LEUCEMIE MIELOIDI ACUTE DEFINIZIONE GRUPPO
LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE LEUCEMIE CLASSIFICAZIONE MIELOIDE Acuta Cronica LINFOIDE Acuta Cronica LEUCEMIE MIELOIDI ACUTE DEFINIZIONE GRUPPO
LEUCEMIE MIELOIDI CRONICHE
 LEUCEMIE MIELOIDI CRONICHE La Leucemia Mieloide Cronica (LMC) è una malattia neoplastica relativamente rara (1-2 casi/100.000 abitanti/anno) prevalente nell adulto-anziano. Le cellule leucemiche sono caratterizzate
LEUCEMIE MIELOIDI CRONICHE La Leucemia Mieloide Cronica (LMC) è una malattia neoplastica relativamente rara (1-2 casi/100.000 abitanti/anno) prevalente nell adulto-anziano. Le cellule leucemiche sono caratterizzate
LA LEUCEMIA MIELOIDE CRONICA
 LA LEUCEMIA MIELOIDE CRONICA Opuscolo informativo Anno 2014 1 Leucemia Mieloide Cronica (LMC) La Leucemia Mieloide Cronica (LMC) è una malattia neoplastica che colpisce le cellule staminali emopoietica,
LA LEUCEMIA MIELOIDE CRONICA Opuscolo informativo Anno 2014 1 Leucemia Mieloide Cronica (LMC) La Leucemia Mieloide Cronica (LMC) è una malattia neoplastica che colpisce le cellule staminali emopoietica,
Trapianto. Stefano Guidi TMO. AOU Careggi. Firenze. Sesta Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche
 Sesta Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 9 Aprile 2016 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Trapianto
Sesta Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 9 Aprile 2016 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Trapianto
I TUMORI EMATOLOGICI schede operative
 XV Corso di aggiornamento per operatori dei Registri Tumori Modena, 6-8 ottobre 2015 I TUMORI EMATOLOGICI schede operative Francesca Roncaglia Registro Tumori Reggio Emilia Sommario - razionale del progetto
XV Corso di aggiornamento per operatori dei Registri Tumori Modena, 6-8 ottobre 2015 I TUMORI EMATOLOGICI schede operative Francesca Roncaglia Registro Tumori Reggio Emilia Sommario - razionale del progetto
ESAMI EMATOCHIMICI E ESAMI STRUMENTALI IN EMATOLOGIA
 ESAMI EMATOCHIMICI E ESAMI STRUMENTALI IN EMATOLOGIA ESAMI EMATOCHIMICI e STRUMENTALI esame emocromocitometrico completo formula leucocitaria conta dei reticolociti striscio di sangue periferico esami
ESAMI EMATOCHIMICI E ESAMI STRUMENTALI IN EMATOLOGIA ESAMI EMATOCHIMICI e STRUMENTALI esame emocromocitometrico completo formula leucocitaria conta dei reticolociti striscio di sangue periferico esami
Le leucemie acute mieloidi La diagnosi
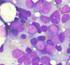 LEUCEMIE MIELOIDI Le leucemie acute mieloidi sono una patologia dell adulto più frequente nell anziano con un età media >60 anni; entrambi i sessi sono colpiti, con una lieve predominanza per quello maschile.
LEUCEMIE MIELOIDI Le leucemie acute mieloidi sono una patologia dell adulto più frequente nell anziano con un età media >60 anni; entrambi i sessi sono colpiti, con una lieve predominanza per quello maschile.
LEUCEMIA LINFATICA CRONICA
 LEUCEMIA LINFATICA CRONICA NEOPLASIE (SINDROMI) LINFOPROLIFERATIVE CRONICHE Le sindromi linfoproliferative croniche sono malattie monoclonali neoplastiche prevalenti nell adulto anziano caratterizzate
LEUCEMIA LINFATICA CRONICA NEOPLASIE (SINDROMI) LINFOPROLIFERATIVE CRONICHE Le sindromi linfoproliferative croniche sono malattie monoclonali neoplastiche prevalenti nell adulto anziano caratterizzate
Cos è. una leucemia. bianche all interno. del midollo osseo. E di natura clonale. secondario ad altri stimoli
 Le leucemie Cos è una leucemia Una proliferazione anomala delle cellule ematiche bianche all interno del midollo osseo. E di natura clonale (in genere interessa una singola linea cellulare) Può insorgere
Le leucemie Cos è una leucemia Una proliferazione anomala delle cellule ematiche bianche all interno del midollo osseo. E di natura clonale (in genere interessa una singola linea cellulare) Può insorgere
Novità su molti fronti
 Percorsi Pediatrici Val di Noto 2011 Novità in Ematologia ed Oncologia Pediatrica Andrea Di Cataldo Ematologia ed Oncologia Pediatrica Azienda Policlinico-Vittorio Emanuele Università di Catania Novità
Percorsi Pediatrici Val di Noto 2011 Novità in Ematologia ed Oncologia Pediatrica Andrea Di Cataldo Ematologia ed Oncologia Pediatrica Azienda Policlinico-Vittorio Emanuele Università di Catania Novità
DEFINIZIONE DI LEUCEMIE
 LEUCEMIE DEFINIZIONE DI LEUCEMIE ü Proliferazione clonale e incontrollata di cellule emopoietiche immature ü Sono caratterizzate da sostituzione diffusa del midollo osseo da parte di cellule neoplastiche.
LEUCEMIE DEFINIZIONE DI LEUCEMIE ü Proliferazione clonale e incontrollata di cellule emopoietiche immature ü Sono caratterizzate da sostituzione diffusa del midollo osseo da parte di cellule neoplastiche.
Trapianto. Stefano Guidi TMO. AOU Careggi. Firenze. Settima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche
 Settima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 13 Maggio 2017 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Trapianto
Settima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 13 Maggio 2017 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Trapianto
Un poco di biologia della MF
 VIII Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 28 aprile 2018 Un poco di biologia della MF Vittorio Rosti IRCCS Policlinico San Matteo Pavia La mielofibrosi
VIII Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 28 aprile 2018 Un poco di biologia della MF Vittorio Rosti IRCCS Policlinico San Matteo Pavia La mielofibrosi
Utilizzo dei markers ematologici nella pratica della registrazione
 XVIII Corso di aggiornamento per operatori dei Registri Tumori Monopoli, 3-5 ottobre 2018 Utilizzo dei markers ematologici nella pratica della registrazione Francesca Roncaglia Registro Tumori Reggio Emilia
XVIII Corso di aggiornamento per operatori dei Registri Tumori Monopoli, 3-5 ottobre 2018 Utilizzo dei markers ematologici nella pratica della registrazione Francesca Roncaglia Registro Tumori Reggio Emilia
EMOPATIE MALIGNE NEL PAZIENTE ANZIANO
 EMOPATIE MALIGNE NEL PAZIENTE ANZIANO EMOPATIE MALIGNE NEL PAZIENTE ANZIANO Il progressivo invecchiamento della popolazione aumenta l incidenza delle patologie dell anziano Netto incremento delle emopatie
EMOPATIE MALIGNE NEL PAZIENTE ANZIANO EMOPATIE MALIGNE NEL PAZIENTE ANZIANO Il progressivo invecchiamento della popolazione aumenta l incidenza delle patologie dell anziano Netto incremento delle emopatie
INTRODUZIONE. I disordini mieloproliferativi cronici (CMPD) sono un eterogeneo. gruppo di patologie caratterizzate da alterazioni genetiche acquisite
 INTRODUZIONE I disordini mieloproliferativi cronici (CMPD) sono un eterogeneo gruppo di patologie caratterizzate da alterazioni genetiche acquisite della cellula staminale emopoietica che conferiscono
INTRODUZIONE I disordini mieloproliferativi cronici (CMPD) sono un eterogeneo gruppo di patologie caratterizzate da alterazioni genetiche acquisite della cellula staminale emopoietica che conferiscono
LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE
 LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE LEUCEMIE CLASSIFICAZIONE MIELOIDE Acuta Cronica LINFOIDE Acuta Cronica Cellula staminale emopoietica Cellula
LEUCEMIE DEFINIZIONE PROLIFERAZIONE CLONALE E INCONTROLLATA DI CELLULE EMOPOIETICHE IMMATURE LEUCEMIE CLASSIFICAZIONE MIELOIDE Acuta Cronica LINFOIDE Acuta Cronica Cellula staminale emopoietica Cellula
Gammopatia monoclonale e Mieloma Multiplo. Dott.ssa Ciccone U.O. Ematologia
 Gammopatia monoclonale e Mieloma Multiplo Dott.ssa Ciccone U.O. Ematologia 1 Mieloma Multiplo: Epidemiologia 1% di tutti i tumori ed il 10% dei tumori ematologici In Europa l incidenza e di 4.5 6.0/100
Gammopatia monoclonale e Mieloma Multiplo Dott.ssa Ciccone U.O. Ematologia 1 Mieloma Multiplo: Epidemiologia 1% di tutti i tumori ed il 10% dei tumori ematologici In Europa l incidenza e di 4.5 6.0/100
Possibilità terapeutiche attuali nelle sindromi mielodisplastiche
 Possibilità terapeutiche attuali nelle sindromi mielodisplastiche Luca Malcovati, Professore Associato di Ematologia, Dipartimento di Ematologia e Oncologia, Fondazione IRCCS Policlinico San Matteo & Dipartimento
Possibilità terapeutiche attuali nelle sindromi mielodisplastiche Luca Malcovati, Professore Associato di Ematologia, Dipartimento di Ematologia e Oncologia, Fondazione IRCCS Policlinico San Matteo & Dipartimento
Indice. Prefazione... Hanno collaborato...
 Prefazione... Hanno collaborato... III V 1. Le anemie... 1 1.1 Definizione... 1 1.2 Fisiopatologia... 1 1.3 Epidemiologia... 2 1.4 Approccio generale al malato... 4 Valutazione iniziale... 4 Valutazione
Prefazione... Hanno collaborato... III V 1. Le anemie... 1 1.1 Definizione... 1 1.2 Fisiopatologia... 1 1.3 Epidemiologia... 2 1.4 Approccio generale al malato... 4 Valutazione iniziale... 4 Valutazione
COS E LA LEUCEMIA MIELOIDE CRONICA
 COS E LA LEUCEMIA MIELOIDE CRONICA La leucemia mieloide cronica (LMC) è una affezione neoplastica del midollo osseo: trae origine da una alterazione acquisita della cellula staminale totipotente del midollo
COS E LA LEUCEMIA MIELOIDE CRONICA La leucemia mieloide cronica (LMC) è una affezione neoplastica del midollo osseo: trae origine da una alterazione acquisita della cellula staminale totipotente del midollo
Allegato B al Decreto n. 48 del 17 maggio 2016 pag. 1/6
 giunta regionale Allegato B al Decreto n. 48 del 17 maggio 2016 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI SOGGETTI A REGISTRO AIFA E DEI RELATIVI CENTRI AUTORIZZATI ALLA PRESCRIZIONE NOME FARMACO PRINCIPIO
giunta regionale Allegato B al Decreto n. 48 del 17 maggio 2016 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI SOGGETTI A REGISTRO AIFA E DEI RELATIVI CENTRI AUTORIZZATI ALLA PRESCRIZIONE NOME FARMACO PRINCIPIO
IL VALORE della MALATTIA MINIMA RESIDUA
 IL VALORE della MALATTIA MINIMA RESIDUA Monia Lunghi, Gianluca Gaidano S.C.D.U. Ematologia Università del Piemonte Orientale Azienda Ospedaliero-Universitaria Maggiore della Carità Novara DOMANDE del PAZIENTE
IL VALORE della MALATTIA MINIMA RESIDUA Monia Lunghi, Gianluca Gaidano S.C.D.U. Ematologia Università del Piemonte Orientale Azienda Ospedaliero-Universitaria Maggiore della Carità Novara DOMANDE del PAZIENTE
Sindromi Mieloproliferative
 Sindromi Mieloproliferative Sindr. Mieloproliferative croniche Sindr. Mieloprolifer. Sub-acute o Mielodisplasie Sindr. Mieloproliferative Acute o Leucemie Acute Mieloidi SINDROME MIELODISPLASTICA Patologia
Sindromi Mieloproliferative Sindr. Mieloproliferative croniche Sindr. Mieloprolifer. Sub-acute o Mielodisplasie Sindr. Mieloproliferative Acute o Leucemie Acute Mieloidi SINDROME MIELODISPLASTICA Patologia
Trombocitemia essenziale. Paola Guglielmelli (Firenze)
 Trombocitemia essenziale Paola Guglielmelli (Firenze) Incidenza: 1 per 100.000 ab/anno Prevalenza: 10 40 per 100.000 Aumentata conta piastrinica (> 450 x 109/L) Storia naturale della TE Neoplasia mieloproliferativa
Trombocitemia essenziale Paola Guglielmelli (Firenze) Incidenza: 1 per 100.000 ab/anno Prevalenza: 10 40 per 100.000 Aumentata conta piastrinica (> 450 x 109/L) Storia naturale della TE Neoplasia mieloproliferativa
QUALE È LA COMPOSIZIONE DEL SANGUE?
 QUALE È LA COMPOSIZIONE DEL SANGUE? 1/2 COMPOSIZIONE DEL SANGUE 45% FORMATO DA CELLULE 55% FORMATO DAL PLASMA IL SANGUE CHE CIRCOLA NELL ORGANISMO CORRISPONDE ALL 8% CIRCA del PESO CORPOREO 1/3 IL PLASMA
QUALE È LA COMPOSIZIONE DEL SANGUE? 1/2 COMPOSIZIONE DEL SANGUE 45% FORMATO DA CELLULE 55% FORMATO DAL PLASMA IL SANGUE CHE CIRCOLA NELL ORGANISMO CORRISPONDE ALL 8% CIRCA del PESO CORPOREO 1/3 IL PLASMA
Agoaspirato midollare e Biopsia osteomidollare. Carla Giordano
 Agoaspirato midollare e Biopsia osteomidollare Carla Giordano EMOPOIESI III settimana di sviluppo embrionale: sacco vitellino III mese di sviluppo : alcune cellule emopoietiche migrano nel fegato V mese
Agoaspirato midollare e Biopsia osteomidollare Carla Giordano EMOPOIESI III settimana di sviluppo embrionale: sacco vitellino III mese di sviluppo : alcune cellule emopoietiche migrano nel fegato V mese
Corso di Tecniche diagnostiche in ematologia
 Corso di Tecniche diagnostiche in ematologia Struttura e funzione del sistema emopoietico Inquadramento fisiopatologico Tecniche di studio, cliniche e sperimentali Trapianto di cellule staminali Principali
Corso di Tecniche diagnostiche in ematologia Struttura e funzione del sistema emopoietico Inquadramento fisiopatologico Tecniche di studio, cliniche e sperimentali Trapianto di cellule staminali Principali
Written by Tuesday, 12 August :26 - Last Updated Sunday, 21 November :45
 Anemia Aplastica acquisita Rara malattia ematologia, non oncologica Sua caratteristica è una netta riduzione di globuli bianchi, rossi e piastrine nel sangue (pancitopenia periferica) a volte gravissima
Anemia Aplastica acquisita Rara malattia ematologia, non oncologica Sua caratteristica è una netta riduzione di globuli bianchi, rossi e piastrine nel sangue (pancitopenia periferica) a volte gravissima
Scelta della terapia di 1 linea
 Scelta della terapia di 1 linea Uomo di 45 anni anamnesi patologica muta Giugno 2009: dolore emicostato a dx FANS (scarsa risposta) Luglio 2009: dolore emicostato sin rx mostra frattura costale emocromo
Scelta della terapia di 1 linea Uomo di 45 anni anamnesi patologica muta Giugno 2009: dolore emicostato a dx FANS (scarsa risposta) Luglio 2009: dolore emicostato sin rx mostra frattura costale emocromo
Rassegna stampa. A cura dell Ufficio Stampa FIDAS Nazionale. Giovedì 17 dicembre 2015
 Rassegna stampa A cura dell Ufficio Stampa FIDAS Nazionale Giovedì 17 dicembre 2015 Rassegna associativa 2 Rassegna Sangue e emoderivati 6 Rassegna sanitaria, medico-scientifica e Terzo settore 8 Prima
Rassegna stampa A cura dell Ufficio Stampa FIDAS Nazionale Giovedì 17 dicembre 2015 Rassegna associativa 2 Rassegna Sangue e emoderivati 6 Rassegna sanitaria, medico-scientifica e Terzo settore 8 Prima
Ipereosinofilie e Mastocitosi: problematiche cliniche
 Prima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Venerdì 15 aprile 2011 Ipereosinofilie e Mastocitosi: problematiche cliniche Lisa Pieri Università degli Studi di
Prima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Venerdì 15 aprile 2011 Ipereosinofilie e Mastocitosi: problematiche cliniche Lisa Pieri Università degli Studi di
UNIVERSITÀ DEGLI STUDI DI CAGLIARI APPROCCI GENETICI E FUNZIONALI NELLO STUDIO DELLE LEUCEMIE LINFOBLASTICHE ACUTE (LLA)
 UNIVERSITÀ DEGLI STUDI DI CAGLIARI FACOLTÀ DI SCIENZE MATEMATICHE, FISICHE E NATURALI CORSO DI LAUREA SPECIALISTICA IN BIOLOGIA SPERIMENTALE E APPLICATA DIPARTIMENTO DI BIOLOGIA SPERIMENTALE BERNARDO LODDO
UNIVERSITÀ DEGLI STUDI DI CAGLIARI FACOLTÀ DI SCIENZE MATEMATICHE, FISICHE E NATURALI CORSO DI LAUREA SPECIALISTICA IN BIOLOGIA SPERIMENTALE E APPLICATA DIPARTIMENTO DI BIOLOGIA SPERIMENTALE BERNARDO LODDO
PROGRAMMA DEL CORSO DI MALATTIE DEL SANGUE Per gli studenti del Corso di Laurea Magistrale in Medicina e Chirurgia. Titolare Prof.
 PROGRAMMA DEL CORSO DI MALATTIE DEL SANGUE Per gli studenti del Corso di Laurea Magistrale in Medicina e Chirurgia Titolare Prof. Arcangelo LISO FISIOPATOLOGIA DEL SANGUE E DEGLI ORGANI EMATOPOIETICI Ematopoiesi
PROGRAMMA DEL CORSO DI MALATTIE DEL SANGUE Per gli studenti del Corso di Laurea Magistrale in Medicina e Chirurgia Titolare Prof. Arcangelo LISO FISIOPATOLOGIA DEL SANGUE E DEGLI ORGANI EMATOPOIETICI Ematopoiesi
LEUCEMIE SONO TUMORI MALIGNI DEL SISTEMA EMOLINFOPOIETICO. ORIGINANO DA CELLULE STAMINALI
 LEUCEMIE SONO TUMORI MALIGNI DEL SISTEMA EMOLINFOPOIETICO. ORIGINANO DA CELLULE STAMINALI. SONO DETERMINATE DA ALMENO UNA (SPESSO PIU DI UNA) ALTERAZIONE GENICA CHE GENERA UN CLONE DI CELLULE LEUCEMICHE.
LEUCEMIE SONO TUMORI MALIGNI DEL SISTEMA EMOLINFOPOIETICO. ORIGINANO DA CELLULE STAMINALI. SONO DETERMINATE DA ALMENO UNA (SPESSO PIU DI UNA) ALTERAZIONE GENICA CHE GENERA UN CLONE DI CELLULE LEUCEMICHE.
Striscio di formazione HD
 Febbraio 2012 Striscio di formazione 11-11-HD Ha ricevuto gratuitamente, con l inchiesta 11-11-HD, uno striscio supplementare di formazione. Trova qui sotto il commento dell esperto, il Dott. Keller dell
Febbraio 2012 Striscio di formazione 11-11-HD Ha ricevuto gratuitamente, con l inchiesta 11-11-HD, uno striscio supplementare di formazione. Trova qui sotto il commento dell esperto, il Dott. Keller dell
Laura Albertazzi. Responsabile Struttura Semplice Ematologia -Coagulazione Laboratorio Analisi Chimico-Cliniche ed Endocrinologia
 Laura Albertazzi Responsabile Struttura Semplice Ematologia -Coagulazione Laboratorio Analisi Chimico-Cliniche ed Endocrinologia L'analisi delle immagini è «l'estrazione di informazioni significative dalle
Laura Albertazzi Responsabile Struttura Semplice Ematologia -Coagulazione Laboratorio Analisi Chimico-Cliniche ed Endocrinologia L'analisi delle immagini è «l'estrazione di informazioni significative dalle
Malattie ematologiche maligne
 Malattie ematologiche maligne Sono tutte condizioni di crescita cellulare incontrollata di cellule emopoietiche. Malattie quindi di notevole gravità. CELLULA MIELOIDE CELLULA LINFOIDE Malattie mieloproliferative
Malattie ematologiche maligne Sono tutte condizioni di crescita cellulare incontrollata di cellule emopoietiche. Malattie quindi di notevole gravità. CELLULA MIELOIDE CELLULA LINFOIDE Malattie mieloproliferative
neoplasia o tumore: patologia caratterizzata da proliferazione cellulare incontrollata
 Genetica del cancro neoplasia o tumore: patologia caratterizzata da proliferazione cellulare incontrollata tumore benigno: tumore localizzato tumore maligno o cancro: tumore capace di infiltrare i tessuti
Genetica del cancro neoplasia o tumore: patologia caratterizzata da proliferazione cellulare incontrollata tumore benigno: tumore localizzato tumore maligno o cancro: tumore capace di infiltrare i tessuti
Allegato B al Decreto n. 65 del 7 giugno 2017 pag. 1/6
 giunta regionale Allegato B al Decreto n. 65 del 7 giugno 2017 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Indicazione Per il trattamento di pazienti adulti
giunta regionale Allegato B al Decreto n. 65 del 7 giugno 2017 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Indicazione Per il trattamento di pazienti adulti
La diagnostica della determinazione del grado di Ipermutazione somatica nei disordini linfoproliferativi
 La diagnostica della determinazione del grado di Ipermutazione somatica nei disordini linfoproliferativi INTERVENTO REALIZZATO AVVALENDOSI DEL FINANZIAMENTO POR - OBIETTIVO COMPETITIVITÀ REGIONALE E OCCUPAZIONE
La diagnostica della determinazione del grado di Ipermutazione somatica nei disordini linfoproliferativi INTERVENTO REALIZZATO AVVALENDOSI DEL FINANZIAMENTO POR - OBIETTIVO COMPETITIVITÀ REGIONALE E OCCUPAZIONE
UNIVERSITA VITA E SALUTE
 UNIVERSITA VITA E SALUTE Corso di laurea in igiene dentale CORSO INTEGRATO DI EMATONCOLOGIA ODONTOIATRICA PROTOCOLLI OPERATIVI DOCENTE: Prof. Luigi Quasso LA MALATTIA LEUCEMICA PRIMA EST ELOQUENTIAE VIRTUS
UNIVERSITA VITA E SALUTE Corso di laurea in igiene dentale CORSO INTEGRATO DI EMATONCOLOGIA ODONTOIATRICA PROTOCOLLI OPERATIVI DOCENTE: Prof. Luigi Quasso LA MALATTIA LEUCEMICA PRIMA EST ELOQUENTIAE VIRTUS
Cure palliative in ematologia
 Cure palliative in ematologia Dott.ssa Maria Savarè Cure simultanee Modello organizzativo mirato a garantire la presa in carico globale del paziente con una progressiva integrazione tra terapie oncologiche
Cure palliative in ematologia Dott.ssa Maria Savarè Cure simultanee Modello organizzativo mirato a garantire la presa in carico globale del paziente con una progressiva integrazione tra terapie oncologiche
CASO CLINICO: UOMO DI 48 ANNI 29/08/2014 PRONTO SOCCORSO FEBBRE
 CASO CLINICO: UOMO DI 48 ANNI 29/08/2014 PRONTO SOCCORSO FEBBRE 28/08/2014 WBC: 10.43 x10^9/l RBC: 2.73 x10^12/l HB : 89 x10^9/l MCV: 95,MCH:32.6,MCHC:344 PLT: 117 x10^9/l LUC: 1.29 x10^9/l ALLARME ADVIA:MDS
CASO CLINICO: UOMO DI 48 ANNI 29/08/2014 PRONTO SOCCORSO FEBBRE 28/08/2014 WBC: 10.43 x10^9/l RBC: 2.73 x10^12/l HB : 89 x10^9/l MCV: 95,MCH:32.6,MCHC:344 PLT: 117 x10^9/l LUC: 1.29 x10^9/l ALLARME ADVIA:MDS
Linee di indirizzo sul Mieloma Multiplo (aggiornamento 8 Agosto 2018)
 Linee di indirizzo sul Mieloma Multiplo (aggiornamento 8 Agosto 2018) a cura Gruppo di Lavoro Regionale per l appropriatezza prescrittiva sull Ematologia: Alberto Bosi - AOU Careggi Monica Bocchia - AOU
Linee di indirizzo sul Mieloma Multiplo (aggiornamento 8 Agosto 2018) a cura Gruppo di Lavoro Regionale per l appropriatezza prescrittiva sull Ematologia: Alberto Bosi - AOU Careggi Monica Bocchia - AOU
Allegato A al Decreto n. 107 del 8 agosto 2017 pag. 1/6
 giunta regionale Allegato A al Decreto n. 107 del 8 agosto 2017 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Atriance (Nelarabina) Arzerra (Ofatumumab) Arzerra
giunta regionale Allegato A al Decreto n. 107 del 8 agosto 2017 pag. 1/6 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Atriance (Nelarabina) Arzerra (Ofatumumab) Arzerra
Allegato A al Decreto n. 14 del 2 FEB pag. 1/7
 giunta regionale Allegato A al Decreto n. 14 del 2 FEB. 2018 pag. 1/7 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Atriance (Nelarabina) Arzerra (Ofatumumab) Arzerra
giunta regionale Allegato A al Decreto n. 14 del 2 FEB. 2018 pag. 1/7 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Adcetris (Brentuximab vedotin) Atriance (Nelarabina) Arzerra (Ofatumumab) Arzerra
EPIDEMIOLOGIA DEI LINFOMI NEL VENETO
 EPIDEMIOLOGIA DEI LINFOMI NEL VENETO Paolo Spolaore CRRC-SER (Sistema Epidemiologico Regionale) http://www.ser-veneto.it Castelfranco Veneto, 13 novembre 2009 sistemi di classificazione Sistemi di classificazione
EPIDEMIOLOGIA DEI LINFOMI NEL VENETO Paolo Spolaore CRRC-SER (Sistema Epidemiologico Regionale) http://www.ser-veneto.it Castelfranco Veneto, 13 novembre 2009 sistemi di classificazione Sistemi di classificazione
AULA ROSSA Policitemia Vera Le Novità Terapeutiche. Alessandro M. Vannucchi
 AULA ROSSA Policitemia Vera Le Novità Terapeutiche Alessandro M. Vannucchi CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Farmaci in Sperimentazione Clinica Interferone
AULA ROSSA Policitemia Vera Le Novità Terapeutiche Alessandro M. Vannucchi CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi Farmaci in Sperimentazione Clinica Interferone
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica
 Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica I miei riferimenti per questa relazione: le linee-guida nazionali e internazionali Clinical Practice Guidelines
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica I miei riferimenti per questa relazione: le linee-guida nazionali e internazionali Clinical Practice Guidelines
La vita media delle cellule del sangue è breve
 La vita media delle cellule del sangue è breve Eritrociti: 120 giorni Neutrofili: 6 ore in circolo; pochi giorni nei tessuti Eosinofili: 8-12 giorni Monociti: 14 ore in circolo; mesi-anni nei tessuti (macrofagi)
La vita media delle cellule del sangue è breve Eritrociti: 120 giorni Neutrofili: 6 ore in circolo; pochi giorni nei tessuti Eosinofili: 8-12 giorni Monociti: 14 ore in circolo; mesi-anni nei tessuti (macrofagi)
Leucemie acute e sindromi mielodisplastiche
 Leucemie acute e sindromi mielodisplastiche Gli strumenti di governo clinico e la vigilanza da parte della Farmacia 23/02/2012 Paola Fiacchi Strumenti di governo Individuare per ogni molecola ad alto costo
Leucemie acute e sindromi mielodisplastiche Gli strumenti di governo clinico e la vigilanza da parte della Farmacia 23/02/2012 Paola Fiacchi Strumenti di governo Individuare per ogni molecola ad alto costo
Leucemia Mieloide Acuta (LMA)
 Leucemia Mieloide Acuta (LMA) Il termine di leucemia mieloide acuta (LMA) identifica un gruppo eterogeneo di neoplasie ematologiche con caratteristiche biologiche e cliniche peculiari tali da comportare
Leucemia Mieloide Acuta (LMA) Il termine di leucemia mieloide acuta (LMA) identifica un gruppo eterogeneo di neoplasie ematologiche con caratteristiche biologiche e cliniche peculiari tali da comportare
LE SINDROMI MIELODISPLASTICHE. Sono disordini acquisiti clonali delle cellule staminali emopoietiche
 LE SINDROMI MIELODISPLASTICHE Sono disordini acquisiti clonali delle cellule staminali emopoietiche EMOPOIESI INEFFICACE (midollo ipercellulare) ANEMIA e/o NEUTROPENIA e/o PIASTRINOPENIA EVOLUZIONE IN
LE SINDROMI MIELODISPLASTICHE Sono disordini acquisiti clonali delle cellule staminali emopoietiche EMOPOIESI INEFFICACE (midollo ipercellulare) ANEMIA e/o NEUTROPENIA e/o PIASTRINOPENIA EVOLUZIONE IN
STUDIO PROSPETTICO OSSERVAZIONALE MULTICENTRICO SUL TRATTAMENTO DI PAZIENTI AFFETTI DA LEUCEMIA MIELOIDE ACUTA CON ETA SUPERIORE OD UGUALE A 65 ANNI
 STUDIO PROSPETTICO OSSERVAZIONALE MULTICENTRICO SUL TRATTAMENTO DI PAZIENTI AFFETTI DA LEUCEMIA MIELOIDE ACUTA CON ETA SUPERIORE OD UGUALE A 65 ANNI Dott. Marino Clavio Ospedale Policlinico S Martino-IST
STUDIO PROSPETTICO OSSERVAZIONALE MULTICENTRICO SUL TRATTAMENTO DI PAZIENTI AFFETTI DA LEUCEMIA MIELOIDE ACUTA CON ETA SUPERIORE OD UGUALE A 65 ANNI Dott. Marino Clavio Ospedale Policlinico S Martino-IST
Azacitidina Indicazioni terapeutiche
 Azacitidina Meccanismo d azione Analogo della citidina. Viene incorporata nel materiale genetico delle cellule (RNA e DNA). Agisce: modificando il modo in cui la cellula attiva e disattiva i geni interferendo
Azacitidina Meccanismo d azione Analogo della citidina. Viene incorporata nel materiale genetico delle cellule (RNA e DNA). Agisce: modificando il modo in cui la cellula attiva e disattiva i geni interferendo
Campagna di sensibilizzazione patrocinata da
 Campagna di sensibilizzazione patrocinata da Ogni anno sono oltre 1600 le nuove ricerche attivate dai Centri di trapianto presso il Registro per pazienti candidati al trapianto di midollo osseo che non
Campagna di sensibilizzazione patrocinata da Ogni anno sono oltre 1600 le nuove ricerche attivate dai Centri di trapianto presso il Registro per pazienti candidati al trapianto di midollo osseo che non
Febbre Mediterranea Familiare
 www.printo.it/pediatric-rheumatology/ch_it/intro Febbre Mediterranea Familiare Versione 2016 2. DIAGNOSI E TRATTAMENTO 2.1 Come viene diagnosticata? In genere si segue il seguente approccio: Sospetto clinico:
www.printo.it/pediatric-rheumatology/ch_it/intro Febbre Mediterranea Familiare Versione 2016 2. DIAGNOSI E TRATTAMENTO 2.1 Come viene diagnosticata? In genere si segue il seguente approccio: Sospetto clinico:
Emocromo differenziale al microscopio Target (%) Risultati nel range di accettabilità 194 Partecipanti Striscio
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione a metà dell ottocento Solo dopo più di 100 anni è stato riconosciuto che le parap
 I DATI DI LABORATORIO NELLA PRATICA CLINICA DEL MEDICO DI MEDICINA GENERALE LE GAMMOPATIE MONOCLONALI Alessandro Montanelli 31 marzo 2011 DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione
I DATI DI LABORATORIO NELLA PRATICA CLINICA DEL MEDICO DI MEDICINA GENERALE LE GAMMOPATIE MONOCLONALI Alessandro Montanelli 31 marzo 2011 DEFINIZIONI GAMMOPATIE MONOCLONALI PARAPROTEINEMIE Prima descrizione
Caso clinico. Emocromo: Hb 14,5 g/dl; PLT 230000/mmc; GB 7700/mmc; formula N45 E1 B0 L50 M4; (Linfociti 4350/mmc)
 Caso clinico Sesso: M Età: 55 anni Professione: insegnante APR: muta APP: riscontro occasionale di inversione della formula con lieve linfocitosi assoluta Emocromo: Hb 14,5 g/dl; PLT 230000/mmc; GB 7700/mmc;
Caso clinico Sesso: M Età: 55 anni Professione: insegnante APR: muta APP: riscontro occasionale di inversione della formula con lieve linfocitosi assoluta Emocromo: Hb 14,5 g/dl; PLT 230000/mmc; GB 7700/mmc;
LE MALATTIE DEL SANGUE ASPETTI CLINICI. Dr. Lucia Farina Ematologia
 LE MALATTIE DEL SANGUE ASPETTI CLINICI Dr. Lucia Farina Ematologia Fondazione IRCCS Istituto Nazionale Tumori Incidenza dei tumori ematologici I tumori ematologici costituiscono il 10% di tutti i tumori
LE MALATTIE DEL SANGUE ASPETTI CLINICI Dr. Lucia Farina Ematologia Fondazione IRCCS Istituto Nazionale Tumori Incidenza dei tumori ematologici I tumori ematologici costituiscono il 10% di tutti i tumori
IL MIELOMA MULTIPLO Opuscolo informativo Anno 2014
 IL MIELOMA MULTIPLO Opuscolo informativo Anno 2014 Mieloma Multiplo Epidemiologia, caratteristiche biologiche e sintomi della malattia Il mieloma è un tumore delle plasmacellule. Le plasmacellule sono
IL MIELOMA MULTIPLO Opuscolo informativo Anno 2014 Mieloma Multiplo Epidemiologia, caratteristiche biologiche e sintomi della malattia Il mieloma è un tumore delle plasmacellule. Le plasmacellule sono
LEUCEMIE ACUTE. Prof AM Vannucchi-AA
 LEUCEMIE ACUTE Prof AM Vannucchi-AA2010-11 1 DEFINIZIONE Leucemia Acuta Sangue bianco decorso rapido, aggressivo Malattia clonale a carico dei progenitori emopoietici caratterizzata da alterate differenziazione
LEUCEMIE ACUTE Prof AM Vannucchi-AA2010-11 1 DEFINIZIONE Leucemia Acuta Sangue bianco decorso rapido, aggressivo Malattia clonale a carico dei progenitori emopoietici caratterizzata da alterate differenziazione
E possibile chiedere meno elettroforesi. senza danni per la salute dei cittadini?
 V.Zanardi, Core-Lab AUSL della Romagna E possibile chiedere meno elettroforesi senza danni per la salute dei cittadini? 1 Valutazione generale dello stato del paziente (flogosi, sindrome nefrosica, epatopatia,
V.Zanardi, Core-Lab AUSL della Romagna E possibile chiedere meno elettroforesi senza danni per la salute dei cittadini? 1 Valutazione generale dello stato del paziente (flogosi, sindrome nefrosica, epatopatia,
FISIOPATOLOGIA DEL SANGUE
 FISIOPATOLOGIA DEL SANGUE LEUCOCITI Granulociti: Neutrofili Eosinofili Basofili Linfociti Monociti LEUCOCITI 8-15 x 10 3 /μl Distribuzione Percentuale Cane, Gatto, Cavallo: 60-65% 65% Neutrofili 20-30%
FISIOPATOLOGIA DEL SANGUE LEUCOCITI Granulociti: Neutrofili Eosinofili Basofili Linfociti Monociti LEUCOCITI 8-15 x 10 3 /μl Distribuzione Percentuale Cane, Gatto, Cavallo: 60-65% 65% Neutrofili 20-30%
CORSO INTEGRATO DI SPECIALITA' MEDICHE
 CORSO INTEGRATO DI SPECIALITA' MEDICHE AMBITO CULTURALE UNITA' DIDATTICA ELEMENTARE CONOSCENZA COMPETENZA ABILITA' Malattie Infettive: Clinica medica e cure primarie Sospettare dai fattori di rischio ed
CORSO INTEGRATO DI SPECIALITA' MEDICHE AMBITO CULTURALE UNITA' DIDATTICA ELEMENTARE CONOSCENZA COMPETENZA ABILITA' Malattie Infettive: Clinica medica e cure primarie Sospettare dai fattori di rischio ed
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica
 Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica Clinical Practice Guidelines for Chronic Kidney Disease Chronic kidney disease: NICE guideline LINEA GUIDA
Il paziente con problema renale: non solo Insufficienza Renale Cronica ma Malattia Renale Cronica Clinical Practice Guidelines for Chronic Kidney Disease Chronic kidney disease: NICE guideline LINEA GUIDA
Allegato A al Decreto n. 82 del 9 luglio 2018 pag. 1/8
 giunta regionale Allegato A al Decreto n. 82 del 9 luglio 2018 pag. 1/8 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Indicazione Centri autorizzati (con decreti Direttore Generale Area Sanità e Sociale)
giunta regionale Allegato A al Decreto n. 82 del 9 luglio 2018 pag. 1/8 ELENCO FARMACI ONCO-EMATOLOGICI* PRINCIPIO ATTIVO Indicazione Centri autorizzati (con decreti Direttore Generale Area Sanità e Sociale)
BORTEZOMIB (Velcade)
 BORTEZOMIB (Velcade) POTENZIALI EFFETTI COLLATERALI 2 Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
BORTEZOMIB (Velcade) POTENZIALI EFFETTI COLLATERALI 2 Le informazioni contenute in questo modello sono fornite in collaborazione con la Associazione Italiana Malati di Cancro, parenti ed amici ; per maggiori
Genetica del cancro. Lezione 13
 Genetica del cancro Lezione 13 1 I geni nei tumori I geni alterati nel cancro sono definiti oncogeni: questo nome deriva dalla scoperta di geni virali responsabili della trasformazione in tumore delle
Genetica del cancro Lezione 13 1 I geni nei tumori I geni alterati nel cancro sono definiti oncogeni: questo nome deriva dalla scoperta di geni virali responsabili della trasformazione in tumore delle
Anatomia Umana. Apparato Cardiovascolare: il sangue
 Anatomia Umana Apparato Cardiovascolare: il sangue FUNZIONI DEL SANGUE: Trasporto: gas disciolti, sostanze di rifiuto, enzimi e ormoni Distribuzione nutrienti Stabilizzazione ph e dei livelli di elettroliti
Anatomia Umana Apparato Cardiovascolare: il sangue FUNZIONI DEL SANGUE: Trasporto: gas disciolti, sostanze di rifiuto, enzimi e ormoni Distribuzione nutrienti Stabilizzazione ph e dei livelli di elettroliti
Le Neutropenie del bambino
 Le Neutropenie del bambino Leonardo Felici UOC Pediatria e Neonatologia Az. Ospedaliera Marche Nord Pesaro/Fano Fano 8 aprile 2017 1 Neutropenie del bambino. considerazioni sul percorso diagnostico terapeutico
Le Neutropenie del bambino Leonardo Felici UOC Pediatria e Neonatologia Az. Ospedaliera Marche Nord Pesaro/Fano Fano 8 aprile 2017 1 Neutropenie del bambino. considerazioni sul percorso diagnostico terapeutico
Una guida per i malati e per i loro familiari
 Regione Siciliana AZIENDA OSPEDALIERA di rilievo nazionale e di alta specializzazione ARNAS GARIBALDI di Catania U.O.C di Ematologia (Unità Accreditata ISO 9001:2008 per la gestione della terapia antitumorale)
Regione Siciliana AZIENDA OSPEDALIERA di rilievo nazionale e di alta specializzazione ARNAS GARIBALDI di Catania U.O.C di Ematologia (Unità Accreditata ISO 9001:2008 per la gestione della terapia antitumorale)
Analisi morfologica del sangue periferico
 Analisi morfologica del sangue periferico Giuseppe d Onofrio Università Cattolica del Sacro Cuore, Roma Struttura del corso 1. Linfociti e patologie linfoproliferative 2. Granulociti e neoplasie mieloproliferative
Analisi morfologica del sangue periferico Giuseppe d Onofrio Università Cattolica del Sacro Cuore, Roma Struttura del corso 1. Linfociti e patologie linfoproliferative 2. Granulociti e neoplasie mieloproliferative
Bibbiena 17 aprile dr. Marcello Grifagni
 Bibbiena 17 aprile 2010 Quando si sospetta una Gammopatia monoclonale? È un reperto spesso occasionale È spesso asintomatica Quando si individua in conseguenza di sintomi, questi stessi indirizzano la
Bibbiena 17 aprile 2010 Quando si sospetta una Gammopatia monoclonale? È un reperto spesso occasionale È spesso asintomatica Quando si individua in conseguenza di sintomi, questi stessi indirizzano la
Espressione fenotipica: effetto di molti geni + fattori ambientali
 GENETICA DEL CANCRO CLASSIFICAZIONE DELLE MALATTIE GENETICHE CROMOSOMICHE MALATTIE MONOGENICHE GENETICHE MULTIFATTORIALI MITOCONDRIALI MALATTIE MULTIFATTORIALI Incidenza Tumori 1/4 Diabete (tipi I o II)
GENETICA DEL CANCRO CLASSIFICAZIONE DELLE MALATTIE GENETICHE CROMOSOMICHE MALATTIE MONOGENICHE GENETICHE MULTIFATTORIALI MITOCONDRIALI MALATTIE MULTIFATTORIALI Incidenza Tumori 1/4 Diabete (tipi I o II)
La vita media delle cellule del sangue è breve
 La vita media delle cellule del sangue è breve Eritrociti: 120 giorni Neutrofili: 6 ore in circolo; pochi giorni nei tessuti Eosinofili: 8-12 giorni Monociti: 14 ore in circolo; mesi-anni nei tessuti (macrofagi)
La vita media delle cellule del sangue è breve Eritrociti: 120 giorni Neutrofili: 6 ore in circolo; pochi giorni nei tessuti Eosinofili: 8-12 giorni Monociti: 14 ore in circolo; mesi-anni nei tessuti (macrofagi)
Update sulle Patologie Oncoematologiche
 R LIGION C ARD. Update sulle Patologie Oncoematologiche Le patologie oncoematologiche (leucemie acute, linfomi,mielomi) sono in costante incremento. Tale incremento è legato a fattori genetici, ambientali,
R LIGION C ARD. Update sulle Patologie Oncoematologiche Le patologie oncoematologiche (leucemie acute, linfomi,mielomi) sono in costante incremento. Tale incremento è legato a fattori genetici, ambientali,
2017: le novità. Paola Guglielmelli CRIMM. AOU Careggi. Università degli Studi di Firenze
 Settima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 13 Maggio 2017 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi 2017:
Settima Giornata Fiorentina dedicata ai pazienti con malattie mieloproliferative croniche Sabato 13 Maggio 2017 CRIMM Centro di Ricerca e Innovazione per le Malattie Mieloproliferative AOU Careggi 2017:
Lo slogan del Karate è ARTE, RISPETTO, PASSIONE
 Lo slogan del Karate è ARTE, RISPETTO, PASSIONE Concetti fondamentali che esprimono la filosofia di questa disciplina e che sono compatibili per dare un autentico significato al gesto della donazione di
Lo slogan del Karate è ARTE, RISPETTO, PASSIONE Concetti fondamentali che esprimono la filosofia di questa disciplina e che sono compatibili per dare un autentico significato al gesto della donazione di
Elena Zamagni (Bologna)
 LA TERAPIA DEL PAZIENTE GIOVANE Elena Zamagni (Bologna) 40% 30% 30% 55 65 75 ETA Lesioni ossee Insufficienza renale Anemia Neuropatie periferiche Infezioni i Componente monoclonale Mieloma Multiplo Patologia
LA TERAPIA DEL PAZIENTE GIOVANE Elena Zamagni (Bologna) 40% 30% 30% 55 65 75 ETA Lesioni ossee Insufficienza renale Anemia Neuropatie periferiche Infezioni i Componente monoclonale Mieloma Multiplo Patologia
ematologia in Medicina Generale La Leucemia Linfatica Cronica
 Società Italiana di Medicina Generale Sezione di Lunigiana Massa - Carrara ematologia in Medicina Generale La Leucemia Linfatica Cronica Giuseppe Galli - SIMG Lunigiana LLC: di cosa parliamo? Emopatia
Società Italiana di Medicina Generale Sezione di Lunigiana Massa - Carrara ematologia in Medicina Generale La Leucemia Linfatica Cronica Giuseppe Galli - SIMG Lunigiana LLC: di cosa parliamo? Emopatia
ASPETTI DIAGNOSTICI DEL LINFOMA E DELLE LEUCEMIE NEL CANE
 . ASPETTI DIAGNOSTICI DEL LINFOMA E DELLE LEUCEMIE NEL CANE Roberta Guglielmino Dipartimento di Patologia Animale Università degli Studi di Torino 25-26 Gennaio 2003 NEOPLASIE EMOLINFOPOIETICHE Hanno origine
. ASPETTI DIAGNOSTICI DEL LINFOMA E DELLE LEUCEMIE NEL CANE Roberta Guglielmino Dipartimento di Patologia Animale Università degli Studi di Torino 25-26 Gennaio 2003 NEOPLASIE EMOLINFOPOIETICHE Hanno origine
Emocromo differenziale al microscopio Emocromo differenziale al microscopio Target (%) Risultati nel range di accettabilità 181 Partecipanti Vetrino
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Maria Rita Bongiorno Professore Ordinario
 SCUOLA MEDICINA E CHIRURGIA ANNO ACCADEMICO 04-05 CORSO DI LAUREA MAGISTRALE Odontoiatria e Protesi dentaria CORSO INTEGRATO Scienze mediche TIPO DI ATTIVITÀ Caratt/ (Mal.cutanee); Caratt/4 (Mal. Del sangue);
SCUOLA MEDICINA E CHIRURGIA ANNO ACCADEMICO 04-05 CORSO DI LAUREA MAGISTRALE Odontoiatria e Protesi dentaria CORSO INTEGRATO Scienze mediche TIPO DI ATTIVITÀ Caratt/ (Mal.cutanee); Caratt/4 (Mal. Del sangue);
Neoplasie della linea mieloide
 Neoplasie della linea mieloide - Malattie mieloproliferative croniche - Sindromi mielodisplastiche - Leucemia acuta mieloide Origine quasi sempre da cellula staminale pluripotente Neoplasie della linea
Neoplasie della linea mieloide - Malattie mieloproliferative croniche - Sindromi mielodisplastiche - Leucemia acuta mieloide Origine quasi sempre da cellula staminale pluripotente Neoplasie della linea
FINALITA DEL SERVIZIO
 FINALITA DEL SERVIZIO La Divisione comprende un Reparto di Degenza con 7 posti letto piu 1 ( 7 posti per ematologia e 1 per immunologia). La Divisione di Ematologia e Trapianti si occupa della diagnosi
FINALITA DEL SERVIZIO La Divisione comprende un Reparto di Degenza con 7 posti letto piu 1 ( 7 posti per ematologia e 1 per immunologia). La Divisione di Ematologia e Trapianti si occupa della diagnosi
Dalla diagnosi all infusione: coinvolgimento della persona e responsabilità dei professionisti. Brunatti Simona
 Dalla diagnosi all infusione: coinvolgimento della persona e responsabilità dei professionisti Brunatti Simona TIPOLOGIA DI TRAPIANTO TRAPIANTO AUTOLOGO RAPPRESENTA UNA TRASFUSIONE DI SANGUE RICCO DI CELLULE
Dalla diagnosi all infusione: coinvolgimento della persona e responsabilità dei professionisti Brunatti Simona TIPOLOGIA DI TRAPIANTO TRAPIANTO AUTOLOGO RAPPRESENTA UNA TRASFUSIONE DI SANGUE RICCO DI CELLULE
Sviluppo dei linfociti B
 Sviluppo dei linfociti B ATTENZIONE: questi file compresi testo ed immagini in essi contenuti sono destinati esclusivaemnte agli studenti del corso per favorirne lo studio. Nessun file, che potrebbe contenere
Sviluppo dei linfociti B ATTENZIONE: questi file compresi testo ed immagini in essi contenuti sono destinati esclusivaemnte agli studenti del corso per favorirne lo studio. Nessun file, che potrebbe contenere
Macroglobulinemia di Waldenström
 Macroglobulinemia di Waldenström La Macroglobulinemia di Waldenstrõm fa parte del gruppo delle gammopatie monoclonali IgM. Queste comprendono: La Macroglobulinemia di Waldenstrõm: malattia linfoproliferativa
Macroglobulinemia di Waldenström La Macroglobulinemia di Waldenstrõm fa parte del gruppo delle gammopatie monoclonali IgM. Queste comprendono: La Macroglobulinemia di Waldenstrõm: malattia linfoproliferativa
POLICITEMIA VERA. Nicola Vianelli. Istituto di Ematologia e Oncologia medica Seràgnoli, Policlinico S. Orsola Malpighi/Università di Bologna
 POLICITEMIA VERA Nicola Vianelli Istituto di Ematologia e Oncologia medica Seràgnoli, Policlinico S. Orsola Malpighi/Università di Bologna Prof. Michele Cavo Epidemiologia MMP Ph Incidenza EU * Prevalenza
POLICITEMIA VERA Nicola Vianelli Istituto di Ematologia e Oncologia medica Seràgnoli, Policlinico S. Orsola Malpighi/Università di Bologna Prof. Michele Cavo Epidemiologia MMP Ph Incidenza EU * Prevalenza
EMATOLOGIA: LA STORIA
 EMATOLOGIA: LA STORIA 1970 Le Le medicine specialistiche si si staccano dalla medicina interna 1980 L ematologia include alcune attività di di laboratorio specialistiche 1990 Le Le tecnologie diagnostiche
EMATOLOGIA: LA STORIA 1970 Le Le medicine specialistiche si si staccano dalla medicina interna 1980 L ematologia include alcune attività di di laboratorio specialistiche 1990 Le Le tecnologie diagnostiche
UNIVERSITA DEGLI STUDI DI PAVIA
 UNIVERSITA DEGLI STUDI DI PAVIA DIPARTIMENTO DI SCIENZE PEDIATRICHE E PATOLOGIA UMANA ED EREDITARIA SEZIONE DI BIOLOGIA GENERALE E GENETICA MEDICA PROGETTO DI RICERCA Definizione del momento di insorgenza
UNIVERSITA DEGLI STUDI DI PAVIA DIPARTIMENTO DI SCIENZE PEDIATRICHE E PATOLOGIA UMANA ED EREDITARIA SEZIONE DI BIOLOGIA GENERALE E GENETICA MEDICA PROGETTO DI RICERCA Definizione del momento di insorgenza
Costellazione paziente, famiglia e professionista sanitario: spazi, regole e modi di convivenza assistenziale.
 Costellazione paziente, famiglia e professionista sanitario: spazi, regole e modi di convivenza assistenziale. C Cartoni - Dipartimento di Ematologia, Azienda Policlinico Umberto I Roma Il ricovero in
Costellazione paziente, famiglia e professionista sanitario: spazi, regole e modi di convivenza assistenziale. C Cartoni - Dipartimento di Ematologia, Azienda Policlinico Umberto I Roma Il ricovero in
Allegato A al Decreto n. 48 del 17 maggio 2016 pag. 1/3
 giunta regionale Allegato A al Decreto n. 48 del 17 maggio 2016 pag. 1/3 INDIVIDUAZIONE DELLA RETE DEI CENTRI PRESCRITTORI DI FARMACI ONCOEMATOLOGICI SOGGETTI A REGISTRO AIFA L area oncoematologica rappresenta
giunta regionale Allegato A al Decreto n. 48 del 17 maggio 2016 pag. 1/3 INDIVIDUAZIONE DELLA RETE DEI CENTRI PRESCRITTORI DI FARMACI ONCOEMATOLOGICI SOGGETTI A REGISTRO AIFA L area oncoematologica rappresenta
