Linee guida per la gestione dell ictus ischemico e dell attacco ischemico transitorio 2008
|
|
|
- Clemente Manzi
- 8 anni fa
- Visualizzazioni
Transcript
1 Linee guida per la gestione dell ictus ischemico e dell attacco ischemico transitorio 2008 The European Stroke Organization (ESO) Executive Committee and the ESO Writing Committee Peter A. Ringleb, Heidelberg, Germania; Marie-Germaine Bousser, Paris, Francia; Gary Ford, Newcastle, Regno Unito; Philip Bath, Nottingham, Regno Unito; Michael Brainin, Krems, Austria; Valeria Caso, Perugia, Italia; Álvaro Cervera, Barcelona, Spagna; Angel Chamorro, Barcelona, Spagna; Charlotte Cordonnier, Lille, Francia; László Csiba, Debrecen, Hungary; Antoni Davalos, Barcelona, Spain; Hans- Christoph Diener, Essen, Germany; José Ferro, Lisbon, Portugal; Werner Hacke, Heidelberg, Germany; Michael Hennerici, Mannheim, Germany; Markku Kaste, Helsinki, Finlandia; Peter Langhorne, Glasgow, Regno Unito; Kennedy Lees, Glasgow, Regno Unito; Didier Leys, Lille, Francia; Jan Lodder, Mastricht, The Netherlands; Hugh S. Markus, London, UK; Jean-Louis Mas, Paris, Francia; Heinrich P. Mattle, Bern, Svizzera; Keith Muir, Glasgow, Regno Unito; Bo Norrving, Lund, Sweden; Victor Obach, Barcelona, Spagna; Stefano Paolucci, Roma, Italia; E. Bernd Ringelstein, Münster, Germania; Peter D. Schellinger, Erlangen, Germania; Juhani Sivenius, Kuopio, Finlandia; Veronika Skvortsova, Mosca, Russia; Katharina Stibrant Sunnerhagen, Göteborg, Svezia; Lars Thomassen, Bergen, Norvegia; Danilo Toni, Roma, Italia; Rüdiger von Kummer, Dresden, Germania; Nils Gunnar Wahlgren, Stockholm, Svezia; Marion F. Walker, Nottingham, Regno Unito; Joanna Wardlaw, Edinburgh, Regno Unito UK Indirizzo per la corrispondenza: Werner Hacke MD PhD Department of Neurology Im Neuenheimer Feld Heidelberg Germany Parola chiave: Linee guida, Ictus ischemico, Prevenzione, Educazione, Stroke Unit, Imaging, trattamento acuto, riabilitazione Version:
2 Glossario ADC ADL FA AR PA SAC CEA CE-MRA CI CSF TC CTA CV DSA TVP DWI ECG ED EEG EFNS EMS ESO EUSI FLAIR GCP HR ICA PIC INR IV LDL ACM IMA MRA RMI mrs NASCET SNG NIHSS NINDS NNH NNT OSAS OR OT EP PEG Coefficiente apparente di diffusione Attività di vita quotidiana Fibrillazione atriale Rischio assoluto Pressione arteriosa Stenting arteria carotidea Endoarterectomia carotidea Angio RM con contrasto Intervallo di confidenza Liquor cefalo-rachidiano Tomografia computerizzata Angio TC Cardiovascolare Angiografia digitale Trombosi venosa profonda RM in diffusione Elettrocardiogramma Dipartmento di emergenza Elettroencefalografia European Federation of Neurological Societies Servizio medico di emergenza European stroke organisation European stroke initiative Fluid attenuated inversion recovery Regole di buona condotta clinica Hazard ratio Arteria carotide interna Pressione intracranica International normalized ratio Intravenoso Lipoproteine a bassa densità Arteria cerebrale media Infarto del miocardio Risonanza magnetica con sequenze angio Immagini di risonanza magnetica Scala di Rankin modificata North american symptomatic carotid endarterectomy trial Sondino nasogastrico National Institutes of Health Stroke Scale National Institute of Neurological Disorders and Stroke Numbers needed to harm Numbers needed to treat Sindrome delle Apnee Ostruttive del Sonno Odds ratio Terapia occupazionale Embolia polmonare Gastrostomia Endoscopica Percutanea - 2 -
3 PFO puk QTc RCT RR rtpa TLP SSRI TCD TEE TIA TTE UFH Patent foramen ovale Pro-urochinasi Intervallo QT corretto Trial clinico randomizzato Rischio relativo Attivatore tissutale del plasminogeno ricombinante Logoterapia Inibitori selettivi dell uptake della serotonina Doppler transcranico Ecocardiogramma transesofageo Attacco ischemico transitorio Ecocardiogramma transtoracico Eparina non frazionata - 3 -
4 Prefazione Questo articolo rappresenta un aggiornamento delle raccomandazioni dell European Stroke Initiative (EUSI) per la gestione dell ictus, pubblicate la prima volta in questo giornale nel 2000 [1, 2], e poi tradotte in diverse lingue (spagnolo, portoghese, italiano, tedesco, greco, turco, lituano, polacco, russo e cinese mandarino). Un primo aggiornamento e stato pubblicato nel 2003 [2]. Nel 2006 l EUSI ha deciso che un gruppo più ampio di autori dovesse preparare questo nuovo aggiornamento. Nel frattempo e stata fondata una nuova società europea (ESO) che ha portato avanti il compito di creare delle linee guida. Conseguentemente, le nuove raccomandazioni sono state preparate dai membri della vecchia commissione di redazione dell EUSI e dall ESO (vedi appendice). Nel dicembre 2007 i membri della commissione di redazione si sono incontrati a Heidelberg, in Germania, per 3 giorni per concludere la stesura delle raccomandazioni. I membri della commissione di redazione sono stati divisi in sei gruppi e ad ogni gruppo e stato assegnato un tema diverso. Ogni gruppo e stato presieduto da due colleghi e includeva fino a cinque membri. Per evitare conflitti di interesse nessuno dei presidenti aveva avuto alcun coinvolgimento nei trial clinici o negli studi discussi dai rispettivi gruppi. 窠 Inoltre, un modulo di rilevazione di conflitto di interesse è visibile sul file che l editore ha allegato alla versione elettronica del giornale. Infatti, a causa del numero ampio degli autori, l esclusione dei conflitti di interesse dettagliata non e stata elencata nella versione stampata. Queste linee guida si occupano sia di Ictus ischemico e che dell attacco ischemico transitorio (TIA), che è considerato una entità singola. Se le raccomandazioni si differenziano per le due condizioni, questo sarà esplicitamente menzionato; altrimenti le raccomandazioni si intendono valide per entrambe le condizioni. Linee guida apposite per l emorragia cerebrale[3] e per l emorragia subaracnoidea già esistono o stanno per essere preparate. Le classi di evidenza e i livelli di raccomandazioni utilizzati in queste linee guida sono definiti secondo i criteri dell European Federation of Neurological Societies (EFNS) (Tabella 1,Tabella 2). Il manoscritto è diviso nei seguenti sottocapitoli: trasporto del paziente, la gestione nel reparto di emergenza, Stroke Unit, diagnostica, prevenzione primaria e secondaria, trattamento generale dell ictus, trattamento specifico incluso la gestione dell ictus acuto, la gestione delle complicanze, e la riabilitazione
5 I cambiamenti delle linee guida dovuti a nuove evidenze saranno continuamente aggiornati sulla versione on-line che può essere trovata sul sito web dell ESO (eso-stroke.org). Si consiglia il lettore di controllare la versione online quando deve prendere decisioni importanti
6 Introduzione L ictus e una delle principali cause di mortalità e morbilità nel mondo [4]. Ci sono delle differenze notevoli nell incidenza, prevalenza e mortalità tra l Europa dell est e quella occidentale. Questo fenomeno e stato attribuito alla differenza dei fattori di rischio, in quanto i livelli maggiori di ipertensione e altri fattori di rischio sono responsabili di ictus più gravi nell Europa dell Est [5]. Notevoli differenze regionali sono state individuate anche all interno dell Europa occidentale. L ictus è la più importante causa di morbilità e disabilita a lungo termine in Europa, ed i cambiamenti demografici porteranno ad un aumento sia della incidenza che della prevalenza. E inoltre la seconda causa più comune di demenza, la causa più frequente di epilessia negli anziani ed una causa frequente di depressione n [6, 7]. Nell ultimo decennio sono stati pubblicate molte linee guida e raccomandazioni per la gestione dell ictus o per specifici aspetti della cura dell ictus [2, 8-18]. Di recente, nella dichiarazione di Helsingborg aggiornata, è stato focalizzato l interesse sugli standard della cura dell ictus e sulla necessità di incrementare la ricerca in Europa in questo campo[19]. In futuro, l armonizzazione globale delle linee guida sull ictus sarà lo scopo primario della World Stroke Organisation, supportato dall ESO e altre società nazionali e regionali sull ictus
7 Pubblica conoscenza ed educazione Raccomandazioni Programmi educativi sono indicati per aumentare la conoscenza sull ictus a livello della popolazione (Classe II, Livello B) Programmi educativi sono indicati per aumentare la conoscenza sull ictus tra i professionisti sanitari (paramedici, medici dell emergenza) (Classe II, Livello B). Il concetto di tempo e cervello significa che il trattamento dell ictus deve essere considerato un emergenza. Perciò evitare i ritardi dovrebbe essere lo scopo primario della fase pre-ospedaliera del trattamento dell ictus acuto. Questo concetto ha profonde implicazioni per quanto riguarda il riconoscimento dei segni e dei sintomi dell ictus da parte del paziente stesso, dei suoi familiari o da parte di terzi. Inoltre queste implicazioni interessano sia il tipo di primo contatto con il medico sia i mezzi di trasporto verso l'ospedale. I ritardi nel trattamento dell ictus acuto sono stati identificati a diversi livelli [20]: A livello della popolazione, dovuto al mancato riconoscimento dei sintomi dell ictus e della chiamata dei servizi di emergenza. A livello del servizio di emergenza e dei medici dell emergenza, dovuto all incapacità di dare l opportuna priorità al trasporto di emergenza dei pazienti con ictus. A livello dell ospedale, dovuto al ritardo nel neuroimaging e ad una presa in carico non efficiente. Una gran parte del tempo viene perso prima dell arrivo in ospedale [21]. Da uno studio effettuato in un ospedale universitario portoghese emerge che il ritardo preospedaliero è del 82%[22]. Altri studi hanno identificato fattori demografici, sociali, culturali, comportamentali e clinici che sono associati con un ritardo preospedaliero che possono fornire i target per campagne educative [23, 24]
8 L intervallo dall insorgenza dei sintomi alla ricerca di aiuto medico è la parte predominante del ritardo pre-ospedaliero [25-28]. I principali motivi del ritardo sono la mancata consapevolezza dei sintomi dell ictus e il riconoscimento della loro gravità, ma anche la negazione della malattia e la speranza che i sintomi possano regredire. Questo dato suggerisce che educando la popolazione a riconoscere i sintomi dell ictus e cambiando l atteggiamento delle persone verso l ictus acuto, si potrebbe ridurre sensibilmente il ritardo dall insorgenza dell ictus al coinvolgimento del dipartimento di emergenza. L aiuto medico viene raramente cercato dai pazienti: in molti casi il contatto viene avviato da un membro della famiglia [28-30]. L informazione e le campagne sanitarie dovrebbero essere per questo rivolte sia alle persone ad alto rischio di ictus che a quelle che le circondano. La conoscenza dei sintomi dell ictus dipende da fattori demografici e socio-culturali e da una personale conoscenza medica. La conoscenza dei segni di avvertimento dell ictus varia notevolmente, dipendendo dai sintomi e dal modo in cui vengono poste le domande (per esempio a risposta libera o scelta multipla [31, 32]). Mentre la maggior parte delle persone è concorde sul fatto che l ictus sia un emergenza e che per questo si dovrebbe cercare immediatamente aiuto medico, solo un 50% dei pazienti chiama un servizio di emergenza come il 118. In molti casi il primo contatto è con un familiare o con il medico generico; in alcuni studi emerge che una percentuale tra il 45% e il 48% dei pazienti viene inviata tramite medico di base. [29, 33-36]. La maggior parte degli studi dimostra che approssimamente solo il 33-50% dei pazienti riconosce i propri sintomi come ictus. Ci sono considerevoli discrepanze tra la conoscenza teorica dell ictus e la reazione in caso di ictus acuto. Infatti, alcuni studi hanno dimostrato che pazienti con una buona conoscenza dei sintomi dell ictus, non sempre arrivano prima in ospedale
9 Le fonti di informazione più comuni sono i mass media [37-39], e amici e familiari che hanno avuto esperienza con la patologia ictale. Solo raramente l informazione deriva dal medico di base e dai libri. [40-44]. Le fonti di informazioni variano con l età: persone più anziane ottengono l informazione spesso da campagne sanitarie o dai medici di base, mentre la maggior parte dei giovani raccolgono informazioni dalla televisione [38-40]. Durante gli studi che cercavano di intervenire sull informazione della popolazione sono stati misurati gli effetti dell educazione sulla conoscenza dell ictus. Otto studi non randomizzati hanno valutato l impatto delle misure educative sul ritardo preospedaliero o sull utilizzo della trombolisi [45-52]. In sei studi questo intervento su popolazione è stato abbinato ad un programma educativo diretto a paramedici e personale sanitario impiegato nel servizio pubblico, mentre in due studi l educazione era diretta solo alla popolazione. Solo il TLL Temple Foundation Stroke Project ha incluso un gruppo di controllo [50, 51]. Tutti gli studi avevano un disegno pre e post intervento. L utilizzo della terapia trombolitica è aumentato dopo l educazione nel gruppo di studio nel TLL study, ma solo per sei mesi dopo l intervento educativo [51]. Questo dato suggerisce che la pubblica educazione deve essere mantenuta per sostenere la consapevolezza dell ictus nella popolazione. L educazione dovrebbe essere diretta ai paramedici e allo staff del dipartimento di emergenza per migliorare il riconoscimento dell ictus e velocizzare il trasporto all ospedale [53]. L educazione dei paramedici aumenta la conoscenza dell ictus, la capacità clinica e comunicativa e riduce il ritardo pre-ospedaliero [54]. L educazione degli studenti di medicina sulle conoscenze base dell ictus durante i primi anni di medicina, ha dimostrato che informazioni fornite in questo periodo hanno un effetto maggiore e vengono mantenute più a lungo.[55]. Il valore del training post-laurea è universalmente accettato, ma i programmi di training per gli - 9 -
10 specialisti dell ictus non sono omogenei in tutta Europa. Per superare questa eterogeneità e per aumentare il numero di specialisti disponibili per il trattamento dell ictus, alcuni paesi (per esempio Francia e Inghilterra) hanno sviluppato e aumentato la consegna di curricula nazionali (e.g. Francia, Regno Unito), mentre altri paesi si affidano solo al training specialistico fornito ai neurologi in formazione. Nell ottica di armonizzare il training è stato istituito un programma di Master Europeo per la medicina dell ictus ( e la "Stroke Summer School" a cadenza annuale (
11 Invio e trasporto dei pazienti Raccomandazioni E indicato un contatto immediato con il servizio medico di emergenza (EMS) e il trasporto prioritario di emergenza (Classe II, Livello B). E indicato un trasporto prioritario con notifica in anticipo all ospedale ricevente (fuori e dentro l ospedale ) (Classe III, Livello B). E indicato che i pazienti con sospetto ictus vengano trasportati senza ritardo al più vicino centro medico con una stroke unit che possa fornire un trattamento immediato ed ultra-rapido (Classe III, Livello B). E indicato che il personale di trasporto e dell ambulanza siano formati a riconoscere l ictus utilizzando degli strumenti semplici come il Face-Arm Speech-Test (Classe IV, GCP). E indicato eseguire immediato triage al Pronto Soccorso, valutazione clinica, laboratoristica e di neuroimaging, diagnosi accurata, decisione terapeutica e somministrazione del trattamento appropriato all ospedale ricevente (Classe III, Livello B). E indicato che in zone remote o rurali un trasporto con l elicottero dovrebbe essere considerato per migliorare l accesso al trattamento (Classe III, Livello C). E indicato che in zone remote o rurali venga considerata la telemedicina per migliorare l accesso al trattamento (Classe II, Livello B). E indicato che i pazienti con TIA vengano inviati senza ritardo ad una TIA clinic o ad un centro medico con una stroke unit dove e' possibile una valutazione esperta ed un trattamento immediato (Classe III, Livello B). Il trattamento di successo dei pazienti con ictus inizia dal riconoscimento da parte del personale sanitario [56] che l ictus è un emergenza, come l infarto del miocardio o il trauma. In pratica la maggioranza dei pazienti non riceve l attivatore tissutale del plasminogeno ricombinante (rtpa), perché non raggiunge in tempo l ospedale [22, 36, 57, 58]. La gestione di emergenza dei pazienti con ictus dipende da quattro
12 gradini: Rapido riconoscimento e reazione ai segni dell ictus e TIA Contatto immediato dell EMS e del trasporto prioritario EMS Trasporto prioritario con notifica all ospedale ricevente Triage immediato al pronto soccorso, valutazione clinica, laboratoristica e di neuroimaging, diagnosi accurate e somministrazione del trattamento adeguato nell ospedale ricevente. Una volta che si sospettano sintomi dell ictus, i pazienti o i familiari dovrebbero chiamare l'ems. L EMS dovrebbe possedere un algoritmo elettronico validato per diagnosticare l ictus durante il colloquio telefonico [33, 59]. Gli autisti dell ambulanza e i paramedici dovrebbero essere capaci di riconoscere l ictus usando degli strumenti semplici come il Face-Arm-Speech-Test [60]. Gli stessi dovrebbero essere anche capaci di identificare e provvedere ad un aiuto appropriato ai pazienti che necessitano di cure immediate a causa delle complicazioni precoci o commorbidità dell ictus, come la riduzione dello stato di coscienza, crisi comiziali, vomito o instabilità emodinamica. I pazienti con sospetto ictus dovrebbero essere trasportati senza ritardo nel più vicino centro medico che può fornire un trattamento ultra-rapido. Pazienti con insorgenza dell ictus entro tre ore dovrebbero avere una priorità nella valutazione e nel trasporto [20]. In ogni comunità ci dovrebbe essere una rete di stroke unit o, se non ci sono ancora le stroke unit, una rete di centri medici che provvedono al trattamento dell ictus. Questi ultimi dovrebbero essere implementati e pubblicizzati tra la popolazione generale, tra il personale sanitario e nel sistema di trasporto dell emergenza [61, 62]. Se un medico riceve una chiamata od una richiesta di consulenza per un paziente con sospetto ictus, dovrebbe consigliare o organizzare un trasporto, preferibilmente attraverso un trasporto di emergenza, come il 118, al più vicino ospedale con una stroke unit, in modo che venga fornito un trattamento specifico per l ictus acuto ed
13 una terapia ultra-rapida. I sanitari che ricevano la chiamata di emergenza dovrebbero informare le stroke unit e descrivere le condizioni cliniche del paziente. I familiari che possono decrivere i sintomi di esordio o l anamnesi patologica del paziente dovrebbero accompagnare il paziente. Pochi studi interventistici hanno valutato se la riduzione del ritardo tra insorgenza dei sintomi e arrivo in ospedale possa rendere accessibile il trattamento ultra-rapido ad una porzione più ampia della popolazione. La maggioranza di questi studi, che hanno utilizzato un disegno pre- e-post intervento, non erano né randomizzati né in cieco verso l intervento o la valutazione dell outcome, e spesso non avevano un gruppo di controllo[23, 53]. I tipi di intervento includevano programmi educativi e di training, trasferimento in elicottero, telemedicina e riorganizzazione dei protocollo pre-ed intra-ospedalieri per pazienti con ictus acuto. Il modo più veloce per l invio del paziente è la presentazione diretta al dipartimento di emergenza o attraverso il trasporto di emergenza [28, 53, 63-65]. Il trasporto in elicottero può ridurre il tempo tra l invio e l arrivo in ospedale [66, 67] e può, inoltre, promuovere l accesso alla terapia trombolitica in aree remote e rurali [68]. Nelle aree miste rurali e urbane le distanze per via aerea e per via di terra possono essere calcolate usando delle semplici regole [69]. Nessuno studio ha confrontato il trasporto areo o di terra specificamente per pazienti con ictus. In uno studio, in cui erano valutati sopratutto i pazienti con trauma, le ambulanze di terra avevano un tempo di arrivo più breve con distanze inferiori a 10 miglia ( 16 km) dall ospedale; anche quando ci sono solo dei brevi ritardi nel trasporto aereo. Il trasporto aereo era più veloce nelle distanze maggiori di 45 miglia ( 72km) [70]. Uno studio del trasporto con l elicottero ha dimostrato che in pazienti con sospetto ictus ischemico acuto e potenziali candidati per la trombolisi era efficacie dal punto di vista dei costi [71]. La telemedicina che utilizza un sistema di video-conferenza bidirezionale per fornire educazione sanitaria o assistere il personale sanitario in posti distanti, è un mezzo fattibile, valido e affidabile per facilitare l utilizzo della trombolisi in ospedali distanti e rurali, dove un trasporto via aria o terra non è fattibile. La qualità del trattamento, le percentuali di complicanze e l outcome a breve e lungo termine sono simili nei
14 pazienti con ictus acuto trattati con rtpa attraverso il consulto tramite tele-medicina negli ospedali di zone rurali e quelli trattati da centri accademici [72-81]. L attivazione del codice per l ictus caratterizzata da una speciale infrastruttura con chiamata immediata del neurologo vascolare in stroke unit e trasporto prioritario del paziente in questo centro è efficace nell incrementare la percentuale dei pazienti trattati con fibrinolisi, riducendo inoltre il ritardo pre-ospedaliero [82, 83]. Studi recenti di comunità e basati sui registri ospedalieri hanno dimostrato un alto rischio di ictus subito dopo un TIA [6, 84]. Studi osservazionali hanno mostrato che un urgente valutazione presso una TIA clinic riduce il rischio di ictus. [85, 86]. Questo fatto pone l'accento sulla necessità di un invio urgente dei TIA per una valutazione specialistica ed un trattamento immediato
15 GESTIONE IN EMERGENZA RACCOMANDAZIONI E indicata l organizzazione dei percorsi e dei sistemi pre ed intraospedalieri (Classe III, Livello C). E indicata l esecuzione di esami ancillari come indicati in tabella 3 (Classe IV, GCP). Il ritardo intra-ospedaliero rappresenta il 16% della perdita di tempo tra l insorgenza dell ictus e l esecuzione della tomografia cerebrale (TC) [22]. Le ragioni del ritardo intra-ospedaliero sono: Mancato riconoscimento dell ictus come emergenza Trasporto intraospedaliero inefficiente Ritardo della valutazione medica Ritardo del neuroimaging Incertezza nel somministrare la terapia trombolitica [20, 21, 24]. Percorsi organizzati dei pazienti con ictus potrebbero portare ad una maggiore efficienza, anche se dati di una meta-analisi non hanno supportato la loro applicazione routinaria [87]. Tali percorsi possono ridurre i ritardi negli intervalli di tempo arrivo in ospedale-ricovero, arrivo in ospedale-neuroimmagini, [88, 89], arrivo in ospedale-trattamento [89] e se necessario arrivo in ospedale-angiografia. La gestione dell ictus acuto deve integrare l EMS, il team dell emergenza e gli specialisti dell ictus. La comunicazione e la collaborazione tra l EMS, il team dell emergenza, radiologi e laboratorio sono importanti per una rapida somministrazione del trattamento [90-92]. Si è visto che integrando l EMS e lo staff dell emergenza, l utilizzo della trombolisi è stato incrementato[93]. Gli ospedali dove il paziente non è trasportato direttamente in Stroke Unit, dovrebbero implementare un
16 sistema che permetta al dipartimento d emergenza di avvertire lo stroke team il più presto possibile. L informazione routinaria dei medici dell emergenza e dei medici della stroke unit durante il trasporto, è associato a minore ritardo intra-ospedaliero [82, 94-96], aumentato utilizzo della trombolisi [93, 94], ridotta degenza ospedaliera [96] e ridotta mortalità intra-ospedaliara [93]. Uno strumento per riconoscere l ictus con un alta accuratezza diagnostica è necessario per un rapido triage [97]. Infatti alcune condizioni cliniche che possono simulare l ictus come l emicrania e le crisi comiziali potrebbero essere un problema [98, 99]. Gli strumenti di riconoscimento dell ictus come il Face-Arm-Speech-Test and Recognition of Stroke (ROSIER) utilizzati nei dipartimenti d emergenza possono aiutare ad un corretto riconoscimento da parte del loro personale [60, 98, 100]. Un neurologo o medico vascolare dovrebbe essere coinvolto nella gestione acuta dei pazienti con ictus e disponibile al dipartimento di emergenza [99]. Confrontando la gestione neurologica e non, due studi negli Stati Uniti hanno mostrato che i neurologi 渐 щ rispetto a non neurologi eseguono degli esami più approfonditi e più costosi ma che i loro pazienti avevano una più bassa mortalità intraospedaliera, mortalità a 90 giorni ed erano meno disabili alla dimissione[101, 102]. In ogni modo è anche vero che in alcuni paesi, come l Inghilterra, la maggior parte dei medici che si occupano d ictus non sono neurologi e sono esperti nella gestione dei pazienti con TIA e ictus. La riorganizzazione dei reparti per l ictus potrebbe evitare l intasamento dei reparti stessi e un trasporto inutile all ospedale. Gli edifici della neuroradiologia dovrebbero essere localizzati vicino alla stroke unit o al dipartimento d emergenza, e i pazienti dovrebbero avere accesso preferenziale [90]. I neuroradiologi dovrebbero essere avvertiti al più presto possibile [90]. In uno studio finlandese, i ritardi intra-ospedalieri sono stati ridotti notevolmente, avvicinando la TC-cerebrale al dipartimento d emergenza e incrementando nello stesso tempo il sistema di preavviso [95]. La trombolisi dovrebbe iniziare all interno della sala della TC o in vicinanza della stessa. Anche il set angiografico dovrebbe essere prontamente accessibile, se un trattamento endovascolare dovesse essere necessario
17 Protocolli scritti per la gestione dei pazienti con ictus acuto dovrebbero essere disponibili. Si è visto che i centri che utilizzano questi protocolli hanno una più alta percentuale di trombolisi [93]. L'implementazione di uno schema di miglioramento continuo della qualità può diminuire i ritardi all'interno dell'ospedale [81, 103]. Gli obiettivi da raggiungere devono essere predefiniti, e misurati in ogni istituzione e sviluppati per le reti nazionali e regionali. Come requisiti minimi dovrebbero essere monitorizzati i tempi arrivo in ospedale-neuroimmagini e arrivo in ospedaletrattamento. Nonostante solo pochi pazienti con ictus presentino immediatamente una condizione di pericolo di vita, molti hanno significative patologie o commorbitità. Sintomi e segni che possono predire complicazioni successive come infarti maligni od occupanti spazio, emorragie o recidive di ictus e complicanze mediche come crisi ipertensive, infarto del miocardio concomitante, polmonite ab ingestis, devono essere riconosciuti al più presto. La gravità dell ictus va valutatala da un personale esperto usando la National Institutes of Health Stroke Scale (NIHSS) [104]. 渐 щ Gli esami iniziali dovrebbero includere: Osservazione del respiro e della funzione polmonare Segni precoci di disfagia, preferibilmente con un test validato [105]. Valutazione di malattia cardiaca concomitante. Misurazione della pressione arteriosa (PA) e frequenza cardiaca Determinazione della saturazione arteriosa dell ossigeno usando la pulsossimetria se disponibile. Nello stesso tempo, dovrebbero essere effettuati i prelievi ematici per il biochimico, glicemia, coagulazione e profilo ematologico e dovrebbe essere preso un accesso venoso. La visita del paziente dovrebbe includere la ricerca dei fattori di rischio per ictus e malattie cardiovascolari, l anamnesi farmacologica, e le condizioni che possono predisporre a complicazioni emorragiche. Un anamnesi di abuso di sostanze stupefacenti, pillola anticoncezionale, infezione, trauma o emicrania possono dare degli indizi preziosi, particolarmente in pazienti giovani
18 Stroke service e stroke units Raccomandazioni E indicato che tutti i pazienti che presentano un ictus debbano essere trattati in stroke unit (Classe I, Livello A). E indicato che il sistema sanitario assicuri che i pazienti con ictus acuto debbano avere un accesso all alta tecnologia medica e chirurgica quando sono necessarie (Classe III, Livello B). E indicato lo sviluppo di una rete clinica per aumentare l accesso al trattamento specialistico tecnologico per l ictus(classe II, Livello B). La fornitura di Stroke Services Tutti i pazienti con ictus acuto dovrebbero essere ammessi in una Stroke Unit e pazienti selezionati necessitano inoltre di interventi di alta tecnologia. Il sistema sanitario dovrebbe stabilire delle infrastrutture che forniscono questi interventi a tutti i pazienti che ne hanno necessità. L unica ragione per escludere i pazienti dalle stroke unit è se le loro condizioni non necessitano di un trattamento attivo. In un recente documento di consensus [11, 106] sono stati definiti i ruoli degli stroke center di primo e secondo livello (Tabella 4). 渐 щ Gli Stroke Center di primo livello sono definiti come centri che hanno il personale, le infrastrutture, l'expertise e programmi necessari per fornire una diagnosi e trattamento per la maggior parte dei pazienti con ictus. Alcuni pazienti con disordini rari, ictus complesso, e malattie multiorgano potrebbero avere bisogno di un trattamento specializzato e di risorse che non sono disponibili negli stroke center di primo livello. Gli stroke center di secondo livello sono definiti come centri che possono fornire una corretta diagnosi e trattamento per la maggior parte dei pazienti con ictus, e sono inoltre in grado di provvedere ad un trattamento medico e chirurgico di livello tecnico avanzato (metodi diagnostici e riabilitativi nuovi, esami specialistici, monitorizzazione
19 automatica di molteplici parametri fisiologici, radiologia interventistica, chirurgia vascolare e neurochirurgia). L organizzazione della rete clinica usando la telemedicina è raccomandata per facilitare le possibilità terapeutiche che non erano possibili prima negli ospedali remoti. La somministrazione di rtpa durante la consultazione di telemedicina è fattibile e sicura [107]. La rete clinica che usa la telemedicina riesce ad ottenere un aumentato utilizzo di rtpa [80, 108], una migliore gestione dell ictus e un outcome migliore [80]. Il trattamento in Stroke unit Una recente revisione sistematica ha confermato una riduzione significativa di morte (riduzione assoluta del 3%), disabilita (aumento dei 5% di sopravvissuti indipendenti) e della necessità di ricovero in case di cura (riduzione del 2%) dei pazienti trattati in Stroke Unit, paragonati ai pazienti trattati in reparti di medicina generale. Tutti i pazienti, indipendentemente dall età, sesso, età, sottotipi di ictus e gravità dell ictus, beneficiano del trattamento in stroke unit [61, 109]. Questi risultati sono stati 渐 щ confermati da ampi studi osservazionali di pratica clinica routinaria [ ]. Anche se il trattamento in stroke unit è più costoso rispetto a quello nel reparto neurologico generale o in reparti medici, questo riduce i costi post-acuti del paziente ricoverato ed è efficace dal punto di vista dei costi[ ]. Una stroke unit consiste in un area distinta del reparto che è esclusivamente o quasi dedicata ai pazienti con ictus ed è dotata di un team multidisciplinare [61]. Le discipline principali sono medicina, infermieristica, fisioterapia, logopedia e assistenza sociale.[119]. Il team multidisciplinare dovrebbe lavorare in modo coordinato per pianificare la gestione del paziente. Programmi regolari di educazione e di training dovrebbero essere forniti al personale [119]. In tutti i trial clinici gli elementi tipici della gestione delle stroke unit sono [119]: Valutazione medica e diagnosi, incluso il neuroimmaging (TC, risonanza magnetica [RM]), e valutazione precoce dei bisogni assistenziali e terapeutici. Gestione precoce, che consiste in una mobilizzazione precoce, prevenzione delle complicanze e trattamento dell ipossia, iperglicemia, iperpiressia e
20 disidratazione. Riabilitazione precoce, impostando la gestione da parte di un team multidisciplinare e precoce valutazione dei bisogni dopo la dimissione. Sia le stroke unit acute che quelle miste acute-riabilitative ammettono i pazienti in fase acuta e continuano il trattamento per alcuni giorni. Le stroke unit riabilitative ammettono i pazienti dopo 1-2 settimane e continuano, se necessario, il trattamento e la terapia di riabilitazione per diverse settimane. La maggior parte delle evidenze dell efficacia delle stroke unit deriva dai trial sulle stroke unit miste e su quelle riabilitative [61, 120]. Gli stroke team mobili, che forniscono assistenza in diversi reparti, probabilmente non influenzano l outcome e non possono essere raccomandati [121]. Questi team sono stati avviati in ospedali dove non erano disponibili le stroke unit La stroke unit dovrebbe avere una dimensione sufficiente da fornire assistenza multidisciplinare per tutta la durata della degenza in ospedale. Gli ospedali più piccoli 堠 possono raggiungere quest obiettivo con un'unica stroke unit comprensiva, ma ospedali più grandi potrebbero raggiungere lo stesso obiettivo assistenziale con una stroke unit acuta e una riabilitativa
Terapia chirurgica. Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento
 Terapia chirurgica Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Nel caso di stenosi carotidea sintomatica, la endoarteriectomia comporta un modesto beneficio per gradi di stenosi
Terapia chirurgica Ictus Cerebrale: Linee Guida Italiane di Prevenzione e Trattamento Nel caso di stenosi carotidea sintomatica, la endoarteriectomia comporta un modesto beneficio per gradi di stenosi
Fase intraospedaliera, reti e percorsi
 Fase intraospedaliera, reti e percorsi Parte endovascolare Il neuroradiologo interventista Trattamento endovascolare dello stroke ischemico Trattamento endovascolare dello stroke emorragico Salvatore Mangiafico
Fase intraospedaliera, reti e percorsi Parte endovascolare Il neuroradiologo interventista Trattamento endovascolare dello stroke ischemico Trattamento endovascolare dello stroke emorragico Salvatore Mangiafico
 Un progetto di qualità: Stroke Unit di Sara Gamberoni - Novembre Il Problema Ictus Nei paesi industrializzati l ictus è la terza causa di morte, equivalente a ca. 400.000 morti/anno nei paesi della CEE
Un progetto di qualità: Stroke Unit di Sara Gamberoni - Novembre Il Problema Ictus Nei paesi industrializzati l ictus è la terza causa di morte, equivalente a ca. 400.000 morti/anno nei paesi della CEE
Regione Veneto Azienda ULSS 6 Vicenza. Ospedale Civile S. Bortolo
 VICENZA Regione Veneto Azienda ULSS 6 Vicenza Ospedale Civile S. Bortolo Dipartimento AREA MEDICA 1^ Direttore Dr. Giorgio Vescovo MEDICINA INTERNA PER INTENSITA DI CURE LA MEDICINA INTERNA OGGI. COMPLESSA..
VICENZA Regione Veneto Azienda ULSS 6 Vicenza Ospedale Civile S. Bortolo Dipartimento AREA MEDICA 1^ Direttore Dr. Giorgio Vescovo MEDICINA INTERNA PER INTENSITA DI CURE LA MEDICINA INTERNA OGGI. COMPLESSA..
Il problema delle calcificazioni. Este 29.11.2013
 Il problema delle calcificazioni Este 29.11.2013 il tratto extracranico delle arterie carotidi si presta in maniera ottimale allo studio mediante eco-color-doppler I miglioramenti tecnologici apportati
Il problema delle calcificazioni Este 29.11.2013 il tratto extracranico delle arterie carotidi si presta in maniera ottimale allo studio mediante eco-color-doppler I miglioramenti tecnologici apportati
Le malattie cardiovascolari (MCV) sono la principale causa di morte nelle donne, responsabili del 54% dei decessi femminili in Europa
 Red Alert for Women s Heart Compendio DONNE E RICERCA CARDIOVASCOLARE Le malattie cardiovascolari (MCV) sono la principale causa di morte nelle donne, responsabili del 54% dei decessi femminili in Europa
Red Alert for Women s Heart Compendio DONNE E RICERCA CARDIOVASCOLARE Le malattie cardiovascolari (MCV) sono la principale causa di morte nelle donne, responsabili del 54% dei decessi femminili in Europa
QUALITÀ E SICUREZZA PER I NOSTRI PAZIENTI
 QUALITÀ E SICUREZZA PER I NOSTRI PAZIENTI L ACCREDITAMENTO INTERNAZIONALE ALL ECCELLENZA Fondazione Poliambulanza ha ricevuto nel dicembre 2013 l accreditamento internazionale all eccellenza da parte di
QUALITÀ E SICUREZZA PER I NOSTRI PAZIENTI L ACCREDITAMENTO INTERNAZIONALE ALL ECCELLENZA Fondazione Poliambulanza ha ricevuto nel dicembre 2013 l accreditamento internazionale all eccellenza da parte di
Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA. T. Mandarino (MMG ASL RMA )
 Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA T. Mandarino (MMG ASL RMA ) La Malattia di Alzheimer La malattia di Alzheimer è la forma più frequente
Il RUOLO DEL MEDICO DI MEDICINA GENERALE NELLA IDENTIFICAZIONE DELLE PERSONE CON SOSPETTA DEMENZA T. Mandarino (MMG ASL RMA ) La Malattia di Alzheimer La malattia di Alzheimer è la forma più frequente
LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO DOTT. FULVIO D ANGELO
 LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO AZIENDA OSPEDALIERA G. SALVINI DOTT. FULVIO D ANGELO Garbagnate Milanese DEFINIZIONE ICTUS ISCHEMICO ACUTO E UN A TERMINOLOGIA GENERICA
LA TEA CAROTIDEA NEL PAZIENTE CON ICTUS ISCHEMICO ACUTO: PERCHE E QUANDO AZIENDA OSPEDALIERA G. SALVINI DOTT. FULVIO D ANGELO Garbagnate Milanese DEFINIZIONE ICTUS ISCHEMICO ACUTO E UN A TERMINOLOGIA GENERICA
e le gravi cerebrolesioni in Provincia di Ferrara ed in Emilia Romagna
 LA RETE PER L ICTUS L COME PARADIGMA DELLA CONTINUITA DELL ASSISTENZA La rete per l ictus l e le gravi cerebrolesioni in Provincia di Ferrara ed in Emilia Romagna TORINO 3 GIUGNO 2013 Relatore Dott. Paolo
LA RETE PER L ICTUS L COME PARADIGMA DELLA CONTINUITA DELL ASSISTENZA La rete per l ictus l e le gravi cerebrolesioni in Provincia di Ferrara ed in Emilia Romagna TORINO 3 GIUGNO 2013 Relatore Dott. Paolo
UNITA OPERATIVA DI PRONTO SOCCORSO PROCEDURA N. 27 FONTE: DOTT. CASAGRANDE TRASPORTO SANITARIO SECONDARIO TRASPORTI SANITARI
 UNITA OPERATIVA DI PRONTO SOCCORSO PROCEDURA N. 27 FONTE: DOTT. CASAGRANDE TRASPORTO SANITARIO SECONDARIO TRASPORTI SANITARI TRASPORTO SANITARIO Trasporto primario: trasferimento di un paziente dal luogo
UNITA OPERATIVA DI PRONTO SOCCORSO PROCEDURA N. 27 FONTE: DOTT. CASAGRANDE TRASPORTO SANITARIO SECONDARIO TRASPORTI SANITARI TRASPORTO SANITARIO Trasporto primario: trasferimento di un paziente dal luogo
TRASFERIMENTI INTEROSPEDALIERI
 TRASFERIMENTI INTEROSPEDALIERI L attuale organizzazione del Sistema 1-1-8 della Regione Toscana ha evidenziato, fra l altro, una rilevante criticità in merito alla problematica riguardante i Trasporti
TRASFERIMENTI INTEROSPEDALIERI L attuale organizzazione del Sistema 1-1-8 della Regione Toscana ha evidenziato, fra l altro, una rilevante criticità in merito alla problematica riguardante i Trasporti
IPERTENSIONE IPERTENSIONE ARTERIOSA
 UNIVERSITA di FOGGIA C.D.L. in Dietistica AA. 2006-2007 IPERTENSIONE ARTERIOSA IPERTENSIONE L ipertensione è la più comune malattia cardiovascolare. Corso di Medicina Interna Docente: PROF. Gaetano Serviddio
UNIVERSITA di FOGGIA C.D.L. in Dietistica AA. 2006-2007 IPERTENSIONE ARTERIOSA IPERTENSIONE L ipertensione è la più comune malattia cardiovascolare. Corso di Medicina Interna Docente: PROF. Gaetano Serviddio
Il Triage : novità e responsabilità
 Il Triage : novità e responsabilità Luciano Pinto Direttivo Nazionale Simeup Il triage nel PS in Italia incompleta diffusione nel territorio nazionale scarsa diffusione di un modello uniforme e condiviso
Il Triage : novità e responsabilità Luciano Pinto Direttivo Nazionale Simeup Il triage nel PS in Italia incompleta diffusione nel territorio nazionale scarsa diffusione di un modello uniforme e condiviso
Il programma si compone di due ricerche internazionali sulle valutazioni legate all assistenza degli individui affetti da tali patologie.
 Keeping Care Complete Sintesi dei risultati internazionali Keeping Care Complete ha l obiettivo di esaminare e creare consapevolezza circa le questioni emotive e sociali associate al trattamento e all
Keeping Care Complete Sintesi dei risultati internazionali Keeping Care Complete ha l obiettivo di esaminare e creare consapevolezza circa le questioni emotive e sociali associate al trattamento e all
Policlinico Umberto I
 La Stroke Unit integrata nel DEA presso il Policlinico Umberto I di Roma Università La Sapienza Policlinico Umberto I DEA - UTN Stroke Unit Gruppo Romano per la Prevenzione e Cura delle Malattie Cerebro-
La Stroke Unit integrata nel DEA presso il Policlinico Umberto I di Roma Università La Sapienza Policlinico Umberto I DEA - UTN Stroke Unit Gruppo Romano per la Prevenzione e Cura delle Malattie Cerebro-
LA PANDEMIA SILENTE DEL DIABETE: UN EMERGENZA SANITARIA, SOCIALE ED ECONOMICA
 LA PANDEMIA SILENTE DEL DIABETE: UN EMERGENZA SANITARIA, SOCIALE ED ECONOMICA Antonio Nicolucci Direttore Dipartimento di Farmacologia Clinica e Epidemiologia, Consorzio Mario Negri Sud Coordinatore Data
LA PANDEMIA SILENTE DEL DIABETE: UN EMERGENZA SANITARIA, SOCIALE ED ECONOMICA Antonio Nicolucci Direttore Dipartimento di Farmacologia Clinica e Epidemiologia, Consorzio Mario Negri Sud Coordinatore Data
1 Accesso. 2 Accesso. Note 1-2. Nota 3. (dopo 15-30 giorni) STOP. Nota 4
 1 Accesso Note 1-2 1. Individua i pazienti affetti da Sindrome Metabolica utilizzando l algoritmo per la diagnosi secondo l ATP III fra tutti i pazienti con BMI > 27 o affetti da uno dei disordini che
1 Accesso Note 1-2 1. Individua i pazienti affetti da Sindrome Metabolica utilizzando l algoritmo per la diagnosi secondo l ATP III fra tutti i pazienti con BMI > 27 o affetti da uno dei disordini che
I SISTEMI DI GESTIONE DELLA SALUTE E SICUREZZA SUL LAVORO: OHSAS 18001 AV2/07/11 ARTEMIDE.
 I SISTEMI DI GESTIONE DELLA SALUTE E SICUREZZA SUL LAVORO: OHSAS 18001 AV2/07/11 ARTEMIDE. 1 Nel panorama legislativo italiano la Salute e la Sicurezza sul Lavoro sono regolamentate da un gran numero di
I SISTEMI DI GESTIONE DELLA SALUTE E SICUREZZA SUL LAVORO: OHSAS 18001 AV2/07/11 ARTEMIDE. 1 Nel panorama legislativo italiano la Salute e la Sicurezza sul Lavoro sono regolamentate da un gran numero di
Nozioni generali. Principali forme di trattamento
 tano essere di vitale importanza per il benessere psicofisico del paziente, pertanto vale sempre la pena impegnarsi, anche quando la sindrome non venga diagnosticata subito dopo la nascita. Principali
tano essere di vitale importanza per il benessere psicofisico del paziente, pertanto vale sempre la pena impegnarsi, anche quando la sindrome non venga diagnosticata subito dopo la nascita. Principali
Indicatori di qualità dell assistenza ospedaliera per la popolazione anziana residente nel Lazio
 LAZIOSANITÀ AGENZIA DI SANITÀ PUBBLICA Indicatori di qualità dell assistenza ospedaliera per la popolazione anziana residente nel Lazio Anno 2005 Regione Lazio Indicatori di qualità dell assistenza ospedaliera
LAZIOSANITÀ AGENZIA DI SANITÀ PUBBLICA Indicatori di qualità dell assistenza ospedaliera per la popolazione anziana residente nel Lazio Anno 2005 Regione Lazio Indicatori di qualità dell assistenza ospedaliera
La rianimazione cardiopolmonare: consensi e dissensi nelle linee guida
 Azienda Ospedaliera di Verona Pronto Soccorso Policlinico G.B. Rossi Primario: Dott. C. Pistorelli La rianimazione cardiopolmonare: consensi e dissensi nelle linee guida Dott. Adriano Valerio Centro Nazionale
Azienda Ospedaliera di Verona Pronto Soccorso Policlinico G.B. Rossi Primario: Dott. C. Pistorelli La rianimazione cardiopolmonare: consensi e dissensi nelle linee guida Dott. Adriano Valerio Centro Nazionale
IL DOLORE TORACICO Presentazioni di Dolore Taracico Acuto al Pronto Soccorso http://www.cardionet.it/scientifico/approfondimento/dolore_toracico/
 IL DOLORE TORACICO Presentazioni di Dolore Taracico Acuto al Pronto Soccorso http://www.cardionet.it/scientifico/approfondimento/dolore_toracico/ A cura del Dott. Sergio Fasullo DTA CON ALTERAZIONI ECG
IL DOLORE TORACICO Presentazioni di Dolore Taracico Acuto al Pronto Soccorso http://www.cardionet.it/scientifico/approfondimento/dolore_toracico/ A cura del Dott. Sergio Fasullo DTA CON ALTERAZIONI ECG
ICTUS: LA CURA E POSSIBILE!
 ICTUS: LA CURA E POSSIBILE! Dott. Simone Comelli Dott. Giacomo P. Vaudano Dott. Roberto Cavallo Dott. Daniele Savio Dott. Carlo A. Cametti Ospedale S.G. Bosco Ictus: Definizione Deficit neurologico ad
ICTUS: LA CURA E POSSIBILE! Dott. Simone Comelli Dott. Giacomo P. Vaudano Dott. Roberto Cavallo Dott. Daniele Savio Dott. Carlo A. Cametti Ospedale S.G. Bosco Ictus: Definizione Deficit neurologico ad
Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008
 Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008 1 Quali aspetti della menopausa possono essere divulgati come problemi di salute?
Conferenza di consenso Quale informazione per la donna in menopausa sulla terapia ormonale sostitutiva? Torino 17 maggio 2008 1 Quali aspetti della menopausa possono essere divulgati come problemi di salute?
GUIDA AI SERVIZI ASSISTENZIALI
 GUIDA AI SERVIZI ASSISTENZIALI FASIE è una associazione senza scopo di lucro che persegue lo scopo di garantire ai propri assistiti trattamenti sanitari integrativi del Servizio Sanitario Nazionale. Inoltre,
GUIDA AI SERVIZI ASSISTENZIALI FASIE è una associazione senza scopo di lucro che persegue lo scopo di garantire ai propri assistiti trattamenti sanitari integrativi del Servizio Sanitario Nazionale. Inoltre,
Terapia endovascolare dello stroke ischemico
 Terapia endovascolare dello stroke ischemico Mauro Bergui Neuroradiologia, Università di Torino Ischemia da occlusione basilare L arteria basilare vascolarizza il tronco encefalico ed alcune regioni alla
Terapia endovascolare dello stroke ischemico Mauro Bergui Neuroradiologia, Università di Torino Ischemia da occlusione basilare L arteria basilare vascolarizza il tronco encefalico ed alcune regioni alla
1. Introduzione e finalità delle Linee guida
 LINEE GUIDA PER L ACQUISTO DI TRATTAMENTI ALL ESTERO - Versione finale, 09.11.2005 1. Introduzione e finalità delle Linee guida Il Gruppo ad alto livello sui servizi sanitari e l'assistenza medica ha deciso
LINEE GUIDA PER L ACQUISTO DI TRATTAMENTI ALL ESTERO - Versione finale, 09.11.2005 1. Introduzione e finalità delle Linee guida Il Gruppo ad alto livello sui servizi sanitari e l'assistenza medica ha deciso
Processi di continuità e contiguità nella presa in carico globale e multifattoriale della persona con autismo
 Processi di continuità e contiguità nella presa in carico globale e multifattoriale della persona con autismo Prof. Lucio Moderato Psicologo Psicoterapeuta - Direttore Servizi Diurni e Territoriali Fondazione
Processi di continuità e contiguità nella presa in carico globale e multifattoriale della persona con autismo Prof. Lucio Moderato Psicologo Psicoterapeuta - Direttore Servizi Diurni e Territoriali Fondazione
Bocca e Cuore ooklets
 Bocca e Cuore ooklets Una guida per i pazienti Booklets Per aiutare a migliorare qualità e sicurezza delle cure pubblichiamo una collana di guide ( ) con lo scopo di fornire ai pazienti ed ai loro famigliari
Bocca e Cuore ooklets Una guida per i pazienti Booklets Per aiutare a migliorare qualità e sicurezza delle cure pubblichiamo una collana di guide ( ) con lo scopo di fornire ai pazienti ed ai loro famigliari
Obiettivo formativo: Principi, procedure e strumenti per il governo clinico delle attività sanitarie
 Mostra Dettagli Obiettivo formativo: Principi, procedure e strumenti per il governo clinico delle attività sanitarie Il sistema sanitario è un sistema complesso in cui interagiscono molteplici fattori
Mostra Dettagli Obiettivo formativo: Principi, procedure e strumenti per il governo clinico delle attività sanitarie Il sistema sanitario è un sistema complesso in cui interagiscono molteplici fattori
ICTUS CEREBRI. Come per le patologie cardiache acute, il fattore tempo diventa decisivo, per poter ottenere risultati soddisfacenti.
 ICTUS CEREBRI L ictus cerebri è un improvvisa comparsa di segni e/o sintomi riferibili a deficit focale e/o globale (coma) delle funzioni cerebrali di durata superiore alle 24 ore o ad esito infausto,
ICTUS CEREBRI L ictus cerebri è un improvvisa comparsa di segni e/o sintomi riferibili a deficit focale e/o globale (coma) delle funzioni cerebrali di durata superiore alle 24 ore o ad esito infausto,
Progetto Memento. Diagnosi precoce della malattia di Alzheimer e mantenimento della autonomia psicofisica
 Progetto Memento Diagnosi precoce della malattia di Alzheimer e mantenimento della autonomia psicofisica Progetto Memento Diagnosi precoce della malattia di Alzheimer e mantenimento della autonomia psicofisica
Progetto Memento Diagnosi precoce della malattia di Alzheimer e mantenimento della autonomia psicofisica Progetto Memento Diagnosi precoce della malattia di Alzheimer e mantenimento della autonomia psicofisica
SULLE SPONDE DEL TICINO
 SULLE SPONDE DEL TICINO PTA CAROTIDEA Presentazione clinico- assistenziale di un caso e tecnologia G.Sasso, P.Fecchio Divisione di Cardiologia Ospedale degli Infermi Rivoli Direttore Ferdinando dr. Varbella
SULLE SPONDE DEL TICINO PTA CAROTIDEA Presentazione clinico- assistenziale di un caso e tecnologia G.Sasso, P.Fecchio Divisione di Cardiologia Ospedale degli Infermi Rivoli Direttore Ferdinando dr. Varbella
CORSO BUSINESS CONTINUITY AND DISASTER RECOVERY MANAGEMENT LE 10 PROFESSIONAL PRACTICES
 1 CORSO BUSINESS CONTINUITY AND DISASTER RECOVERY MANAGEMENT Il corso è finalizzato a illustrare in dettaglio le competenze richieste al Business Continuity Manager per guidare un progetto BCM e/o gestire
1 CORSO BUSINESS CONTINUITY AND DISASTER RECOVERY MANAGEMENT Il corso è finalizzato a illustrare in dettaglio le competenze richieste al Business Continuity Manager per guidare un progetto BCM e/o gestire
Atrial Fibrillation Study - Italy Study conducted by Opinion Health
 Atrial Fibrillation Study - Italy Study conducted by Opinion Health Obiettivi Valutare il livello di awareness della FA e dei sintomi Comprendere l impatto della FA e del trattamento sulla qualità di vita
Atrial Fibrillation Study - Italy Study conducted by Opinion Health Obiettivi Valutare il livello di awareness della FA e dei sintomi Comprendere l impatto della FA e del trattamento sulla qualità di vita
Stefano Miglior. Il glaucoma ad angolo aperto - G. Cronico SMI
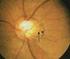 Stefano Miglior Il glaucoma ad angolo aperto - G. Cronico Concetti fondamentali E una malattia estremamente particolare caratterizzata da una progressione lenta ma continua verso la perdita della funzione
Stefano Miglior Il glaucoma ad angolo aperto - G. Cronico Concetti fondamentali E una malattia estremamente particolare caratterizzata da una progressione lenta ma continua verso la perdita della funzione
IL CONTRIBUTO DEGLI INFERMIERI ALLA IDEAZIONE DEL PSS REGIONALE
 IL CONTRIBUTO DEGLI INFERMIERI ALLA IDEAZIONE DEL PSS REGIONALE Il presente documento, presentato in V commissione in occasione dell audizione del 23 settembre, si compone di due parti: Introduzione e
IL CONTRIBUTO DEGLI INFERMIERI ALLA IDEAZIONE DEL PSS REGIONALE Il presente documento, presentato in V commissione in occasione dell audizione del 23 settembre, si compone di due parti: Introduzione e
Sviluppo del Sistema Cure Intermedie al fine dell utilizzo corretto delle risorse ex DGR 1235/2012
 Pagina 1 di 6 Sviluppo del Sistema Cure Intermedie al fine dell utilizzo corretto delle risorse ex DGR 1235/2012 Il presente documento è inteso a suggerire una allocazione ottimale dei pazienti che non
Pagina 1 di 6 Sviluppo del Sistema Cure Intermedie al fine dell utilizzo corretto delle risorse ex DGR 1235/2012 Il presente documento è inteso a suggerire una allocazione ottimale dei pazienti che non
L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale. Società Italiana di Medicina di Emergenza Urgenza Pediatrica
 L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale Società Italiana di Medicina di Emergenza Urgenza Pediatrica Con il nuovo corso PBLS SIMEUP redatto secondo le nuove linee
L insegnamento del primo soccorso per il personale delle scuole di Roma Capitale Società Italiana di Medicina di Emergenza Urgenza Pediatrica Con il nuovo corso PBLS SIMEUP redatto secondo le nuove linee
La continuità assistenziale: il modello PAI. Divisione Oncologia Medica
 La continuità assistenziale: il modello PAI LIVIA DE SIO Divisione Oncologia Medica ACO A.C.O. SanFilippoNeriRoma RETE SANITARIA IN ONCOLOGIA: obiettivi Presa in carico del paziente in modo globale Riconoscimentoi
La continuità assistenziale: il modello PAI LIVIA DE SIO Divisione Oncologia Medica ACO A.C.O. SanFilippoNeriRoma RETE SANITARIA IN ONCOLOGIA: obiettivi Presa in carico del paziente in modo globale Riconoscimentoi
SCHEDA DI VALUTAZIONE DEL TIROCINIO 2 ANNO
 UNIVERSITA POLITECNICA DELLE MARCHE FACOLTA DI MEDICINA E CHIRURGIA Sede di Ascoli Piceno SCHEDA DI VALUTAZIONE DEL TIROCINIO 2 ANNO a.a. 2011 2012 COORDINATORE AFPTC Dott.Silvano Troiani 1 SCHEDA DI VALUTAZIONE
UNIVERSITA POLITECNICA DELLE MARCHE FACOLTA DI MEDICINA E CHIRURGIA Sede di Ascoli Piceno SCHEDA DI VALUTAZIONE DEL TIROCINIO 2 ANNO a.a. 2011 2012 COORDINATORE AFPTC Dott.Silvano Troiani 1 SCHEDA DI VALUTAZIONE
PATOLOGIE MEDICHE in EMERGENZA
 PATOLOGIE MEDICHE in EMERGENZA COSA SONO, COME SI RICONOSCONO, COME SI OPERA Patologia Ischemica (Infarto) Cuore (infarto) Cervello (Ictus) Scompenso Cardiaco Difficoltà Respiratorie Shock Che cosa sono,
PATOLOGIE MEDICHE in EMERGENZA COSA SONO, COME SI RICONOSCONO, COME SI OPERA Patologia Ischemica (Infarto) Cuore (infarto) Cervello (Ictus) Scompenso Cardiaco Difficoltà Respiratorie Shock Che cosa sono,
MANDATO DI AUDIT DI GRUPPO
 MANDATO DI AUDIT DI GRUPPO Data: Ottobre, 2013 UniCredit Group - Public MISSION E AMBITO DI COMPETENZA L Internal Audit è una funzione indipendente nominata dagli Organi di Governo della Società ed è parte
MANDATO DI AUDIT DI GRUPPO Data: Ottobre, 2013 UniCredit Group - Public MISSION E AMBITO DI COMPETENZA L Internal Audit è una funzione indipendente nominata dagli Organi di Governo della Società ed è parte
LA SICUREZZA E LA SALUTE SUL LAVORO cominciamo a SCUOLA
 LA SICUREZZA E LA SALUTE SUL LAVORO cominciamo a SCUOLA PROCEDURE ORGANIZZATIVE PER IL PRIMO SOCCORSO protocollo d intesa 5 febbraio 2015 ASL Brescia ASL Vallecamonica Sebino - Direzione Territoriale del
LA SICUREZZA E LA SALUTE SUL LAVORO cominciamo a SCUOLA PROCEDURE ORGANIZZATIVE PER IL PRIMO SOCCORSO protocollo d intesa 5 febbraio 2015 ASL Brescia ASL Vallecamonica Sebino - Direzione Territoriale del
PROGRAMMA DI PREVENZIONE CARDIOVASCOLARE nella REGIONE VENETO
 PROGRAMMA DI PREVENZIONE CARDIOVASCOLARE nella REGIONE VENETO Il programma di prevenzione cardiovascolare è stato attivato nella Regione Veneto nel corso del 2008, dopo una fase di preparazione durata
PROGRAMMA DI PREVENZIONE CARDIOVASCOLARE nella REGIONE VENETO Il programma di prevenzione cardiovascolare è stato attivato nella Regione Veneto nel corso del 2008, dopo una fase di preparazione durata
Gli interventi delle professioni sanitarie
 Gli interventi delle professioni sanitarie 19 febbraio 2015 Dott. BALDINI CLAUDIO Direttore UOC Direzione Professioni Sanitarie Territoriali ASL 11 EMPOLI 23/02/2015 1 Secondo me la missione delle cure
Gli interventi delle professioni sanitarie 19 febbraio 2015 Dott. BALDINI CLAUDIO Direttore UOC Direzione Professioni Sanitarie Territoriali ASL 11 EMPOLI 23/02/2015 1 Secondo me la missione delle cure
Stefano Miglior. Quando iniziare la terapia medica SMI
 Stefano Miglior Quando iniziare la terapia medica Tradizionalmente per tanti anni si e cominciato a trattare il glaucoma quando la pressione dell occhio (IOP) era =/> 21 mm Hg conseguenza 1: si sottovalutava
Stefano Miglior Quando iniziare la terapia medica Tradizionalmente per tanti anni si e cominciato a trattare il glaucoma quando la pressione dell occhio (IOP) era =/> 21 mm Hg conseguenza 1: si sottovalutava
INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI)
 INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI) Al fine di garantire un approccio coordinato alla gestione
INTESA TRA COMUNE DI MILANO E AZIENDA SANITARIA LOCALE CITTA DI MILANO PER LA SOMMINISTRAZIONE DI FARMACI NEI SERVIZI ALL INFANZIA (0-6 ANNI) Al fine di garantire un approccio coordinato alla gestione
PROTOCOLLO D INTESA PER L INSERIMENTO DEI PAZIENTI PSICHIATRICI NELLE RSA e NEI CDI
 PROTOCOLLO D INTESA PER L INSERIMENTO DEI PAZIENTI PSICHIATRICI NELLE RSA e NEI CDI Indice : 1. Scopo del protocollo 2. Invio 3. Verifiche 2.1 tipologia dell utenza 2.2 procedura segnalazione 2.3 procedura
PROTOCOLLO D INTESA PER L INSERIMENTO DEI PAZIENTI PSICHIATRICI NELLE RSA e NEI CDI Indice : 1. Scopo del protocollo 2. Invio 3. Verifiche 2.1 tipologia dell utenza 2.2 procedura segnalazione 2.3 procedura
COME SVILUPPARE UN EFFICACE PIANO DI INTERNET MARKETING
 Febbraio Inserto di Missione Impresa dedicato allo sviluppo pratico di progetti finalizzati ad aumentare la competitività delle imprese. COME SVILUPPARE UN EFFICACE PIANO DI INTERNET MARKETING COS E UN
Febbraio Inserto di Missione Impresa dedicato allo sviluppo pratico di progetti finalizzati ad aumentare la competitività delle imprese. COME SVILUPPARE UN EFFICACE PIANO DI INTERNET MARKETING COS E UN
BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello. Drssa Grazia Foti
 BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello Drssa Grazia Foti MALATTIE CARDIOVASCOLARI Più importante causa di morte nel mondo, (17.3 milioni di morti ogni anno)
BELLI DI DENTRO Stili di vita e stili alimentari per mantenere giovani cuore e cervello Drssa Grazia Foti MALATTIE CARDIOVASCOLARI Più importante causa di morte nel mondo, (17.3 milioni di morti ogni anno)
PROCEDURA AZIENDALE REV. 0 Pag. 1 / 8. Rev. Data Causale Approvazione 0 Agosto 2011 Prima emissione Comitato per il Rischio
 PROCEDURA AZIENDALE REV. 0 Pag. 1 / 8 Stato delle Modifiche Rev. Data Causale Approvazione 0 Agosto 2011 Prima emissione Comitato per il Rischio 1 SCOPO E CAMPO DI APPLICAZIONE Lo scopo della presente
PROCEDURA AZIENDALE REV. 0 Pag. 1 / 8 Stato delle Modifiche Rev. Data Causale Approvazione 0 Agosto 2011 Prima emissione Comitato per il Rischio 1 SCOPO E CAMPO DI APPLICAZIONE Lo scopo della presente
L integrazione dell Operatore Socio Sanitario nel processo assistenziale Ruolo dell O.S.S nell ambito del piano assistenziale
 L integrazione dell Operatore Socio Sanitario nel processo assistenziale Ruolo dell O.S.S nell ambito del piano assistenziale Vito Petrara Principi di riferimento per l assistenza I principi di riferimento
L integrazione dell Operatore Socio Sanitario nel processo assistenziale Ruolo dell O.S.S nell ambito del piano assistenziale Vito Petrara Principi di riferimento per l assistenza I principi di riferimento
L ipertensione arteriosa. Vittorio Caimi Medico di Medicina Generale, Monza
 L ipertensione arteriosa Vittorio Caimi Medico di Medicina Generale, Monza Che cosa faremo 1. Brainstorming: che cosa sapete sull ipertensione arteriosa? 2. Presentazione: prove disponibili ( che cosa
L ipertensione arteriosa Vittorio Caimi Medico di Medicina Generale, Monza Che cosa faremo 1. Brainstorming: che cosa sapete sull ipertensione arteriosa? 2. Presentazione: prove disponibili ( che cosa
BS OHSAS 18001: 2007. Occupational. Health. Safety. Assesments. Series
 BS OHSAS 18001: 2007 Occupational Health Safety Assesments Series Prefazione La Norma è stata sviluppata per essere compatibile con le Norme: ISO 9001:2000 (Qualità) ISO 14001:2004 (Ambiente) Dr.ssa Carlotta
BS OHSAS 18001: 2007 Occupational Health Safety Assesments Series Prefazione La Norma è stata sviluppata per essere compatibile con le Norme: ISO 9001:2000 (Qualità) ISO 14001:2004 (Ambiente) Dr.ssa Carlotta
10 VALUTAZIONE DELLE ANALISI
 10 VALUTAZIONE DELLE ANALISI ECONOMICHE Questa valutazione economica può aiutarvi? 1 Esistono prove valide che gli interventi sono efficaci? 2 Di quale tipo di analisi economica si tratta? Studio costo-conseguenze
10 VALUTAZIONE DELLE ANALISI ECONOMICHE Questa valutazione economica può aiutarvi? 1 Esistono prove valide che gli interventi sono efficaci? 2 Di quale tipo di analisi economica si tratta? Studio costo-conseguenze
Morte improvvisa in Italia: studio caso-controllo in Medicina Generale. Istruzioni per il ricercatore
 Morte improvvisa in Italia: studio caso-controllo in Medicina Generale Istruzioni per il ricercatore 1. Decidi la partecipazione prima di controllare se hai casi di morte improvvisa. questo aspetto è molto
Morte improvvisa in Italia: studio caso-controllo in Medicina Generale Istruzioni per il ricercatore 1. Decidi la partecipazione prima di controllare se hai casi di morte improvvisa. questo aspetto è molto
Allegato B) PROCEDURA PER LA GESTIONE AZIENDALE DEI CASI DI EVENTI SENTINELLA 1. PREMESSA E INDICAZIONI GENERALI
 Allegato B) PROCEDURA PER LA GESTIONE AZIENDALE DEI CASI DI EVENTI SENTINELLA 1. PREMESSA E INDICAZIONI GENERALI In base alla delibera della Giunta Regionale N 225 del 3/4/2006, la direzione sanitaria
Allegato B) PROCEDURA PER LA GESTIONE AZIENDALE DEI CASI DI EVENTI SENTINELLA 1. PREMESSA E INDICAZIONI GENERALI In base alla delibera della Giunta Regionale N 225 del 3/4/2006, la direzione sanitaria
L angiografia digitale cerebrale (DSA) nella diagnosi di morte cerebrale.
 Università degli Studi di Messina Dipartimento di Diagnostica per Immagini U.O.S di Neuroradiologia L angiografia digitale cerebrale (DSA) nella diagnosi di morte cerebrale. Vinci S. Pitrone A. Farago
Università degli Studi di Messina Dipartimento di Diagnostica per Immagini U.O.S di Neuroradiologia L angiografia digitale cerebrale (DSA) nella diagnosi di morte cerebrale. Vinci S. Pitrone A. Farago
IL diabetico. Gestione condivisa. Claudio Marengo Marco Comoglio Andrea Pizzini
 IL diabetico anziano Gestione condivisa Claudio Marengo Marco Comoglio Andrea Pizzini SEEd srl C.so Vigevano, 35-10152 Torino Tel. 011.566.02.58 - Fax 011.518.68.92 www.edizioniseed.it info@seed-online.it
IL diabetico anziano Gestione condivisa Claudio Marengo Marco Comoglio Andrea Pizzini SEEd srl C.so Vigevano, 35-10152 Torino Tel. 011.566.02.58 - Fax 011.518.68.92 www.edizioniseed.it info@seed-online.it
APPROPRIATEZZA IN ECOCARDIOGRAFIA. MARIA CUONZO Cardiologia UTIC AUSL BA Terlizzi
 APPROPRIATEZZA IN ECOCARDIOGRAFIA MARIA CUONZO Cardiologia UTIC AUSL BA Terlizzi SOGGETTO CON CMD NOTA IN COMPENSO PREGRESSO DOLORE TORACICO Quale esame stato richiesto con appropriatezza? SOGGETTO CON
APPROPRIATEZZA IN ECOCARDIOGRAFIA MARIA CUONZO Cardiologia UTIC AUSL BA Terlizzi SOGGETTO CON CMD NOTA IN COMPENSO PREGRESSO DOLORE TORACICO Quale esame stato richiesto con appropriatezza? SOGGETTO CON
CONTA SU DI ME. Volontari in emergenza (Ospedale, Domicilio, Scuola)
 CONTA SU DI ME Volontari in emergenza (Ospedale, Domicilio, Scuola) CASINA DEI BIMBI Dal 2001 l Associazione Casina dei Bimbi Onlus opera nel territorio delle province di Reggio Emilia, Modena e Parma
CONTA SU DI ME Volontari in emergenza (Ospedale, Domicilio, Scuola) CASINA DEI BIMBI Dal 2001 l Associazione Casina dei Bimbi Onlus opera nel territorio delle province di Reggio Emilia, Modena e Parma
Test di italiano di livello A2 e Permesso di soggiorno CE
 Unità 16 Test di italiano di livello A2 e Permesso di soggiorno CE In questa unità imparerai: a comprendere testi che danno informazioni sul Test di italiano per ottenere il Permesso di soggiorno CE parole
Unità 16 Test di italiano di livello A2 e Permesso di soggiorno CE In questa unità imparerai: a comprendere testi che danno informazioni sul Test di italiano per ottenere il Permesso di soggiorno CE parole
della Valvola Mitrale
 Informazioni sul Rigurgito Mitralico e sulla Terapia con Clip della Valvola Mitrale Supporto al medico per le informazioni al paziente. Informazioni sul Rigurgito Mitralico Il rigurgito mitralico - o RM
Informazioni sul Rigurgito Mitralico e sulla Terapia con Clip della Valvola Mitrale Supporto al medico per le informazioni al paziente. Informazioni sul Rigurgito Mitralico Il rigurgito mitralico - o RM
La gestione del Rischio Clinico in Valle d Aosta: consolidamento del metodo FMEA
 La gestione del Rischio Clinico in Valle d Aosta: consolidamento del metodo FMEA Vuillermin Giuliana Berti Pierluigi Ippolito Rita Azienda USL Regione Valle d Aosta Analisi del contesto L Azienda USL della
La gestione del Rischio Clinico in Valle d Aosta: consolidamento del metodo FMEA Vuillermin Giuliana Berti Pierluigi Ippolito Rita Azienda USL Regione Valle d Aosta Analisi del contesto L Azienda USL della
Percorso Diagnostico Terapeutico Assistenziale - Mammella
 Opuscolo informativo Percorso Diagnostico Terapeutico Assistenziale PDTA Mammella 1 Gentilissima Signora, lei è stata invitata ad eseguire esami di accertamento perché dopo aver visto l ultima mammografia
Opuscolo informativo Percorso Diagnostico Terapeutico Assistenziale PDTA Mammella 1 Gentilissima Signora, lei è stata invitata ad eseguire esami di accertamento perché dopo aver visto l ultima mammografia
Valutazione dell outcome riabilitativo nell ictus ischemico ed emorragico in termini di efficacia ed efficienza del trattamento
 L Unità Operativa di Medicina Riabilitativa della nostra Casa di Cura Lay di Cagliari ha presentato nell ambito della Conferenza Nazionale sull Ictus Cerebrale STROKE 2009 tenutasi a Firenze Fiera il 12
L Unità Operativa di Medicina Riabilitativa della nostra Casa di Cura Lay di Cagliari ha presentato nell ambito della Conferenza Nazionale sull Ictus Cerebrale STROKE 2009 tenutasi a Firenze Fiera il 12
NOI E L AUTISMO: La diagnosi clinica e funzionale
 NOI E L AUTISMO: La diagnosi clinica e funzionale L autismo è una sindrome comportamentale, causata da un disordine dello sviluppo neurobiologico che colpisce la comunicazione e l interazione sociale,
NOI E L AUTISMO: La diagnosi clinica e funzionale L autismo è una sindrome comportamentale, causata da un disordine dello sviluppo neurobiologico che colpisce la comunicazione e l interazione sociale,
Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO
 Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO Gli eventi acuti che mettono in pericolo la vita del bambino sono molto
Dr. Antonio Urbino Direttore S.C. Pediatria d Urgenza Ospedale Infantile Regina Margherita di Torino APPROCCIO AL BAMBINO CRITICO Gli eventi acuti che mettono in pericolo la vita del bambino sono molto
Azienda USL 6 di LIVORNO Progetto Chronic care model Flow chart scompenso cardiaco Versione 2.1 del 29.3.2010
 INIZIO a) Richiesta visita per sintomatologia o b) Controlli clinici a seguito di altra patologia INIZIO Individua tipologia dei pazienti Realizza elenco di pazienti con sintomi di SC e alterazioni strutturali
INIZIO a) Richiesta visita per sintomatologia o b) Controlli clinici a seguito di altra patologia INIZIO Individua tipologia dei pazienti Realizza elenco di pazienti con sintomi di SC e alterazioni strutturali
Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio
 Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio Scompenso cardiaco cronico: che cosa e? Il tuo medico ti ha detto che sei ammalato di scompenso cardiaco.... Ma che
Scompenso cardiaco cronico: conoscerlo per aiutare il tuo cuore a farti vivere meglio Scompenso cardiaco cronico: che cosa e? Il tuo medico ti ha detto che sei ammalato di scompenso cardiaco.... Ma che
La comunicazione medico-paziente
 La comunicazione medico-paziente Prof.ssa Maria Grazia Strepparava Psicologia della comunicazione in ambito sanitario - aa 2004-2005 Competenze che si richiedono al medico Saper capire e spiegare al paziente
La comunicazione medico-paziente Prof.ssa Maria Grazia Strepparava Psicologia della comunicazione in ambito sanitario - aa 2004-2005 Competenze che si richiedono al medico Saper capire e spiegare al paziente
IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A
 IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A IL GLAUCOMA Che cos è? Campagna informativa per la prevenzione delle malattie oculari che possono compromettere la visione
IL GLAUCOMA I A P B I T A L I A O N L U S P E R A M O R E D E L L A V I S T A IL GLAUCOMA Che cos è? Campagna informativa per la prevenzione delle malattie oculari che possono compromettere la visione
FILE. Esperienza nella Formazione. Fondazione FILE - Firenze
 XIX Congresso Nazionale SICP Torino 9 12 Ottobre 2012 Focus on: Fisioterapia in Cure Palliative: quali esperienze e quale formazione specifica? Fare clic per modificare lo stile del sottotitolo dello schema
XIX Congresso Nazionale SICP Torino 9 12 Ottobre 2012 Focus on: Fisioterapia in Cure Palliative: quali esperienze e quale formazione specifica? Fare clic per modificare lo stile del sottotitolo dello schema
Criteri di selezione del collettivo e definizioni
 Appendice A Criteri di selezione del collettivo e definizioni Introduzione L indagine sull integrazione sociale delle persone con disabilità è stata realizzata nell ambito del progetto Sistema di Informazione
Appendice A Criteri di selezione del collettivo e definizioni Introduzione L indagine sull integrazione sociale delle persone con disabilità è stata realizzata nell ambito del progetto Sistema di Informazione
ASL CASERTA OSPEDALE DI COMUNITA. Guida ai Servizi SETTEMBRE 2015
 Regione Campania ASL CASERTA OSPEDALE DI COMUNITA di TEANO Guida ai Servizi SETTEMBRE 2015 GUIDA AI SERVIZI OSPEDALE DI COMUNITÀ DI TEANO (OdC) Premessa L Ospedale di Comunità di Teano è una struttura
Regione Campania ASL CASERTA OSPEDALE DI COMUNITA di TEANO Guida ai Servizi SETTEMBRE 2015 GUIDA AI SERVIZI OSPEDALE DI COMUNITÀ DI TEANO (OdC) Premessa L Ospedale di Comunità di Teano è una struttura
ADOTTATO DALLA DIVISIONE DI CARDIOLOGIA DELL UNIVERSITA MAGNA GRAECIA
 IL COLESTEROLO BENVENUTI NEL PROGRAMMA DI RIDUZIONE DEL COLESTEROLO The Low Down Cholesterol DELL American Heart Association ADOTTATO DALLA DIVISIONE DI CARDIOLOGIA DELL UNIVERSITA MAGNA GRAECIA www.unicz.it/cardio
IL COLESTEROLO BENVENUTI NEL PROGRAMMA DI RIDUZIONE DEL COLESTEROLO The Low Down Cholesterol DELL American Heart Association ADOTTATO DALLA DIVISIONE DI CARDIOLOGIA DELL UNIVERSITA MAGNA GRAECIA www.unicz.it/cardio
MEDICINA DI GRUPPO. Spett. dott. Roma, Oggetto: Servizi di telecardiologia per strutture sanitarie decentrate - Proposta di collaborazione -
 MEDICINA DI GRUPPO Spett. dott. Roma, Oggetto: Servizi di telecardiologia per strutture sanitarie decentrate - Proposta di collaborazione - Facendo seguito ai recenti contatti intercorsi, Le proponiamo
MEDICINA DI GRUPPO Spett. dott. Roma, Oggetto: Servizi di telecardiologia per strutture sanitarie decentrate - Proposta di collaborazione - Facendo seguito ai recenti contatti intercorsi, Le proponiamo
STATUTO DELL AZIENDA OSPEDALIERO-UNIVERSITARIA MEYER INDICE SEZIONE
 STATUTO DELL AZIENDA OSPEDALIERO-UNIVERSITARIA MEYER INDICE SEZIONE Titolo 3 - PROGRAMMAZIONE E SVILUPPO DELLA RETE PEDIATRICA REGIONALE Art. 20 - Art. 21 - Art. 22 - Art. 23 - Art. 24 - Art. 25 - Verso
STATUTO DELL AZIENDA OSPEDALIERO-UNIVERSITARIA MEYER INDICE SEZIONE Titolo 3 - PROGRAMMAZIONE E SVILUPPO DELLA RETE PEDIATRICA REGIONALE Art. 20 - Art. 21 - Art. 22 - Art. 23 - Art. 24 - Art. 25 - Verso
WWW.FISIOKINESITERAPIA.BIZ
 WWW.FISIOKINESITERAPIA.BIZ Imparare a convivere con la BPCO significa cambiare i propri comportamenti in modo da massimizzare lo sfruttamento delle proprie capacità e minimizzare gli effetti negativi della
WWW.FISIOKINESITERAPIA.BIZ Imparare a convivere con la BPCO significa cambiare i propri comportamenti in modo da massimizzare lo sfruttamento delle proprie capacità e minimizzare gli effetti negativi della
Reparto: Pronto Soccorso. Sede: Melzo. Piano: Terra. Responsabile: Dott. Giuseppe Ripoli. Email: giuseppe.ripoli@aomelegnano.it.
 Reparto: Pronto Soccorso Sede: Melzo Piano: Terra Responsabile: Dott. Giuseppe Ripoli Email: giuseppe.ripoli@aomelegnano.it Medici: A rotazione dai reparti di Chirurgia, Medicina, Ostetricia e Pediatria
Reparto: Pronto Soccorso Sede: Melzo Piano: Terra Responsabile: Dott. Giuseppe Ripoli Email: giuseppe.ripoli@aomelegnano.it Medici: A rotazione dai reparti di Chirurgia, Medicina, Ostetricia e Pediatria
UN OPPORTUNITÀ PER IL WELFARE AZIENDALE. Dr. Carlo Cipolla - Direttore Divisione di Cardiologia - IEO
 UN OPPORTUNITÀ PER IL WELFARE AZIENDALE Dr. Carlo Cipolla - Direttore Divisione di Cardiologia - IEO LA PREVENZIONE PRIMARIA SCREENING PERSONALIZZATI E COSE PERFETTAMENTE INUTILI 2 IEO 2014 PREGIUDIZI
UN OPPORTUNITÀ PER IL WELFARE AZIENDALE Dr. Carlo Cipolla - Direttore Divisione di Cardiologia - IEO LA PREVENZIONE PRIMARIA SCREENING PERSONALIZZATI E COSE PERFETTAMENTE INUTILI 2 IEO 2014 PREGIUDIZI
A.L.I.Ce. Italia Onlus
 ICTUS, PREVENZIONE E (IN)FORMAZIONE Paolo Binelli A.L.I.Ce. Italia Onlus ROMA, 12 novembre 2013 ALIC A.L.I.Ce. Italia Onlus È una Federazione a cui aderiscono 20 Associazioni A.L.I.Ce. Regionali ubicate
ICTUS, PREVENZIONE E (IN)FORMAZIONE Paolo Binelli A.L.I.Ce. Italia Onlus ROMA, 12 novembre 2013 ALIC A.L.I.Ce. Italia Onlus È una Federazione a cui aderiscono 20 Associazioni A.L.I.Ce. Regionali ubicate
LA SOLUZIONE AI NODULI BENIGNI DELLA TIROIDE
 LA SOLUZIONE AI NODULI BENIGNI DELLA TIROIDE www.modilite.info MODILITE In Italia la patologia nodulare tiroidea è piuttosto frequente ed è spesso asintomatica. Circa l 80% dei noduli tiroidei sono benigni
LA SOLUZIONE AI NODULI BENIGNI DELLA TIROIDE www.modilite.info MODILITE In Italia la patologia nodulare tiroidea è piuttosto frequente ed è spesso asintomatica. Circa l 80% dei noduli tiroidei sono benigni
Esiste un legame. tra il sonno e la mia salute dentale? Nuovo sistema di diagnosi e trattamento per l'apnea del sonno e la roncopatia
 Esiste un legame tra il sonno e la mia salute dentale? Nuovo sistema di diagnosi e trattamento per l'apnea del sonno e la roncopatia I disturbi del sonno Il sonno è talmente importante che gli esseri umani
Esiste un legame tra il sonno e la mia salute dentale? Nuovo sistema di diagnosi e trattamento per l'apnea del sonno e la roncopatia I disturbi del sonno Il sonno è talmente importante che gli esseri umani
Il case management, metodologia che consente il governo dell intero processo di cura dell uremico cronico D.ssa Cesarina Prandi
 Il case management, metodologia che consente il governo dell intero processo di cura dell uremico cronico D.ssa Cesarina Prandi Infermiera Consulente Formazione e Organizzazione in Sanità In Italia è 10
Il case management, metodologia che consente il governo dell intero processo di cura dell uremico cronico D.ssa Cesarina Prandi Infermiera Consulente Formazione e Organizzazione in Sanità In Italia è 10
Emergenza / Urgenza in Radiologia
 UNIVERSITA DEGLI STUDI DI PERUGIA FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN TECNICHE DI RADIOLOGIA MEDICA PER IMMAGINI E RADIOTERAPIA Emergenza / Urgenza in Radiologia ANNO ACCADEMICO 2010/2011
UNIVERSITA DEGLI STUDI DI PERUGIA FACOLTA DI MEDICINA E CHIRURGIA CORSO DI LAUREA IN TECNICHE DI RADIOLOGIA MEDICA PER IMMAGINI E RADIOTERAPIA Emergenza / Urgenza in Radiologia ANNO ACCADEMICO 2010/2011
LA DIAGNOSTICA MOLECOLARE E I TUMORI DEL SANGUE
 LA DIAGNOSTICA MOLECOLARE E I TUMORI DEL SANGUE UNA NUOVA FRONTIERA NELLA DIAGNOSI DI ALCUNI TUMORI La diagnostica molecolare ha l obiettivo di accertare un ampia varietà di patologie (infettive, oncologiche
LA DIAGNOSTICA MOLECOLARE E I TUMORI DEL SANGUE UNA NUOVA FRONTIERA NELLA DIAGNOSI DI ALCUNI TUMORI La diagnostica molecolare ha l obiettivo di accertare un ampia varietà di patologie (infettive, oncologiche
PARTE III LA VALUTAZIONE DELLA CAPACITà DI PERSEGUIMENTO
 PARTE III LA VALUTAZIONE DELLA CAPACITà DI PERSEGUIMENTO Delle strategie REGIONALI (B) a cura di Sara Barsanti Introduzione L area di valutazione del conseguimento delle strategie regionali (area B) ha
PARTE III LA VALUTAZIONE DELLA CAPACITà DI PERSEGUIMENTO Delle strategie REGIONALI (B) a cura di Sara Barsanti Introduzione L area di valutazione del conseguimento delle strategie regionali (area B) ha
EPIDEMIOLOGIA CARDIOPATIA ISCHEMICA 1 CAUSA DI MORTE IN ITALIA 44% DI TUTTI I DECESSI ANNUI TOLGONO OGNI ANNO OLTRE 300.000 NEGLI UOMINI E 68
 1 OBIETTIVI RICONOSCERE LE PRINCIPALI PATOLOGIE CARDIOCEREBRO VASCOLARI, CHE RICHIEDONO L ATTIVAZIONE DEL SISTEMA D EMERGENZA CON UN FOCUS PARTICOLARE SU ICTUS ED IMA IDENTIFICARE IL RUOLO DEL SOCCORRITORE
1 OBIETTIVI RICONOSCERE LE PRINCIPALI PATOLOGIE CARDIOCEREBRO VASCOLARI, CHE RICHIEDONO L ATTIVAZIONE DEL SISTEMA D EMERGENZA CON UN FOCUS PARTICOLARE SU ICTUS ED IMA IDENTIFICARE IL RUOLO DEL SOCCORRITORE
Il miglioramento delle cure urgenti
 Ogni anno più di 1 milione e 700 mila cittadini in Emilia-Romagna si rivolgono al pronto soccorso quando hanno un problema sanitario. È un numero che tende a crescere costantemente determinando spesso
Ogni anno più di 1 milione e 700 mila cittadini in Emilia-Romagna si rivolgono al pronto soccorso quando hanno un problema sanitario. È un numero che tende a crescere costantemente determinando spesso
SAN GIOVANNI BATTISTA DI TORINO MOLINETTE EMODINAMICA OSPEDALIERA
 SAN GIOVANNI BATTISTA DI TORINO MOLINETTE EMODINAMICA OSPEDALIERA HEART TEAM GLI INFERMIERI DOVREBBERO FAR PARTE DELL HEART TEAM? HEART TEAM Secondo le nuove linee guida europee la condizione indispensabile
SAN GIOVANNI BATTISTA DI TORINO MOLINETTE EMODINAMICA OSPEDALIERA HEART TEAM GLI INFERMIERI DOVREBBERO FAR PARTE DELL HEART TEAM? HEART TEAM Secondo le nuove linee guida europee la condizione indispensabile
Ministero della Salute
 Ministero della Salute Dipartimento della sanità pubblica e dell innovazione Direzione generale dei rapporti europei ed internazionali INFORMATIVA OMS: ATTIVITÀ FISICA Traduzione non ufficiale a cura di
Ministero della Salute Dipartimento della sanità pubblica e dell innovazione Direzione generale dei rapporti europei ed internazionali INFORMATIVA OMS: ATTIVITÀ FISICA Traduzione non ufficiale a cura di
Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può
 Sale e salute Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può causare gravi problemi alla salute. La quantità
Sale e salute Il sale è un elemento fondamentale per l alimentazione umana ed è costituito da cloruro di sodio (NaCl). Una sua eccessiva introduzione però può causare gravi problemi alla salute. La quantità
MODELLO ORGANIZZATIVO REGIONALE PER LA GESTIONE DEL RISCHIO CLINICO.
 ALLEGATO A MODELLO ORGANIZZATIVO REGIONALE PER LA GESTIONE DEL RISCHIO CLINICO. il sistema organizzativo che governa le modalità di erogazione delle cure non è ancora rivolto al controllo in modo sistemico
ALLEGATO A MODELLO ORGANIZZATIVO REGIONALE PER LA GESTIONE DEL RISCHIO CLINICO. il sistema organizzativo che governa le modalità di erogazione delle cure non è ancora rivolto al controllo in modo sistemico
UTILIZZATORI A VALLE: COME RENDERE NOTI GLI USI AI FORNITORI
 UTILIZZATORI A VALLE: COME RENDERE NOTI GLI USI AI FORNITORI Un utilizzatore a valle di sostanze chimiche dovrebbe informare i propri fornitori riguardo al suo utilizzo delle sostanze (come tali o all
UTILIZZATORI A VALLE: COME RENDERE NOTI GLI USI AI FORNITORI Un utilizzatore a valle di sostanze chimiche dovrebbe informare i propri fornitori riguardo al suo utilizzo delle sostanze (come tali o all
I principi di Anffas Onlus sul tema della presa in carico precoce Michele Imperiali comitato tecnico anffas onlus
 I principi di Anffas Onlus sul tema della presa in carico precoce Michele Imperiali comitato tecnico anffas onlus Partire dalla culla.. Esiste un rapporto diretto tra il tempismo con cui ha luogo il processo
I principi di Anffas Onlus sul tema della presa in carico precoce Michele Imperiali comitato tecnico anffas onlus Partire dalla culla.. Esiste un rapporto diretto tra il tempismo con cui ha luogo il processo
La TC. e il mezzo di. contrasto
 Istituto Scientifico di Pavia Sede di Via Salvatore Maugeri 10 La TC e il mezzo di contrasto INFORMATIVA PER PAZIENTI IS PV AL6-0 03/10/2011 INDICE Che cosa è la TAC o meglio la TC? 4 Tutti possono essere
Istituto Scientifico di Pavia Sede di Via Salvatore Maugeri 10 La TC e il mezzo di contrasto INFORMATIVA PER PAZIENTI IS PV AL6-0 03/10/2011 INDICE Che cosa è la TAC o meglio la TC? 4 Tutti possono essere
Dott. Giovanni Ferrari
 Manifestazioni cardiache delle malattie neurologiche acute Comobrain Ottobre 2009 Dott. Giovanni Ferrari Dimensioni del problema George Khechinashvili, 2002 Analisi multivariata della mortalità
Manifestazioni cardiache delle malattie neurologiche acute Comobrain Ottobre 2009 Dott. Giovanni Ferrari Dimensioni del problema George Khechinashvili, 2002 Analisi multivariata della mortalità
