BPCO, sindrome delle apnee ostruttive del sonno e disturbi del sonno
|
|
|
- Mirella Giusti
- 7 anni fa
- Visualizzazioni
Transcript
1 Italian Journal of Medicine (2011) 5S, S151 S158 disponibile su journal homepage: BPCO, sindrome delle apnee ostruttive del sonno e disturbi del sonno Guido Vagheggini, Michela Digiorgio, Simona Reitano Messaggi chiave Disturbi del sonno sono comuni nei pazienti affetti da broncopneumopatia cronica ostruttiva (BPCO), prevalentemente nei più anziani e in quelli con ostruzione più grave, e possono influire negativamente sulla loro qualità di vita e sull evoluzione della malattia. Una parte dei soggetti con BPCO e alterazioni lievimoderate (PaO mmhg) dei gas respiratori durante la veglia sviluppa ipossiemia moderata o severa durante il sonno, per ipoventilazione alveolare indotta dal sonno REM. L ipossiemia e l ipercapnia in veglia e le desaturazioni ossiemoglobiniche notturne sono più pronunciate in soggetti con sovrapposizione di sindrome delle apnee ostruttive del sonno (OSAS) e BPCO (overlap syndrome) che in pazienti con OSAS o BPCO isolata. Le comorbilità cardiovascolari (scompenso cardiaco destro, cardiopatia ischemica, scompenso cardiaco congestizio, aritmie) accomunano OSAS e BPCO; l infiammazione sistemica e lo stress ossidativo sono ritenuti i principali meccanismi fisiopatologici, insieme all iperattività ortosimpatica e alla disfunzione endoteliale. È stato dimostrato che la presenza di OSAS in pazienti con BPCO si associa a un maggiore rischio di morte e ospedalizzazione da riacutizzazione della BPCO, mentre il trattamento con CPAP determinerebbe sia una riduzione delle esacerbazioni sia il miglioramento della sopravvivenza. Introduzione Disturbi del sonno sono comuni nei pazienti affetti da broncopneumopatia cronica ostruttiva (BPCO), prevalentemente nei più anziani e in quelli con ostruzione più grave, e possono influire negativamente sulla qualità di vita dei pazienti e sull evoluzione della malattia [1]. Oltre a eventuali effetti collaterali di farmaci, alla concomitanza di ansia e depressione e, abbastanza frequentemente, alla coesistenza di apnee ostruttive del sonno (OSA), nella BPCO si osservano sia disturbi del sonno legati a effetti della patologia respiratoria, sia alterazioni qualitative del profilo del sonno. L associazione di OSA e BPCO è spesso definita overlap syndrome, e l effetto sinergico delle due condizioni può determinare in questi casi alterazioni dei gas respiratori, anche nella veglia, di gravità superiore a quanto causato da ciascuna di esse [2]. Fisiologicamente, durante il sonno, la ventilazione minuto si riduce rispetto alla veglia, mentre, nel sangue arterioso, la pressione parziale di ossigeno (PaO 2 ) si riduce e la pressione parziale dell anidride carbonica (PaCO 2 ) aumenta [3,4]. Le modificazioni fisiologiche del controllo del respiro e dell attività muscolare che si verificano durante il sonno non determinano ipossiemia nella maggioranza dei soggetti normali. Nei pazienti affetti da BPCO, esse possono interferire con le alterazioni funzionali correlate alla malattia, e determinare la comparsa o il peggioramento di ipossiemia e ipercapnia, particolarmente nei soggetti con ridotta PaO 2 durante la veglia. Indipendentemente dal sonno, anche il clinostatismo può indurre alterazioni delle pressioni parziali dei gas respiratori, attraverso una riduzione della capacità funzionale residua (FRC) e un incremento del volume di chiusura (CV) [5,6]. All inizio del sonno si determina un ipoventilazione, in parte dovuta a incremento della resistenza delle vie aeree superiori da riduzione del tono muscolare e dell output neuromuscolare. Il sonno si accompagna poi alla perdita del riflesso della tosse, che favorisce l accumulo di secrezioni nelle vie aeree e il possibile incremento del mismatch ventilazione/perfusione [7]. La ridotta chemoresponsività dei pazienti comporta inoltre una minore probabilità di risvegli /$ see front matter ß 2011 Elsevier Srl. Tutti i diritti riservati. doi: /j.itjm
2 S152 indotti dall ipossiemia o dall ipercapnia e, quindi, l incapacità a correggere le alterazioni dei gas [8]. Quando la PaO 2 basale è vicina o all interno della porzione rettilinea della curva di dissociazione dell emoglobina, nel sonno possono osservarsi cadute della saturazione ossiemoglobinica (SaO 2 ). Durante le fasi non-rapid eye movement (nrem) del sonno, si osservano comunque soprattutto modeste riduzioni della SaO 2, con conservazione di un pattern respiratorio sostanzialmente regolare, e profonde desaturazioni sono abbastanza rare, a meno di severa ipossiemia basale anche nella veglia. Quando il sonno passa allo stadio dei rapid eye movement (REM), si osservano invece profonde modificazioni fisiologiche, e alle irregolarità fasiche della frequenza e della profondità del respiro possono associarsi desaturazioni prolungate (fino ad alcuni minuti) e a lenta risoluzione, distinguibili dalle desaturazioni correlate alle apnee, che raramente eccedono la durata di un minuto e si risolvono rapidamente [9,10]. Questi prolungati episodi ipossiemici correlati al sonno REM non sono specifici dei soggetti con BPCO, in quanto possono essere documentati in soggetti anziani e in altre patologie respiratorie, e si associano spesso a ipopnee a prevalenti caratteristiche centrali o ostruttive [11]. Tuttavia, nei soggetti con BPCO la riduzione nell attività dei muscoli intercostali e respiratori accessori che si verifica nel sonno REM può determinare marcata ipoventilazione, avendo questi muscoli un importanza maggiore nella [()TD$FIG] G. Vagheggini et al. ventilazione, per la compromissione dell efficienza dei diaframmatici (fig. 1) [12,13]. Nei pazienti con BPCO, i valori di SaO 2 durante il sonno sono correlati ai valori durante la veglia. Pazienti normossiemici o con solo lievi alterazioni delle pressioni parziali dei gas del sangue vanno incontro solo raramente a ipossiemia clinicamente significativa durante il sonno, mentre in pazienti con severa ipossiemia durante la veglia si osserveranno ulteriori riduzioni della saturazione arteriosa durante il sonno. Una parte dei soggetti con alterazioni lievi-moderate dei gas respiratori durante la veglia possono comunque sviluppare quadri di ipossiemia moderata o severa durante il sonno, causati principalmente da ipoventilazione alveolare indotta dal sonno REM, e che si accompagna a transitori incrementi della pressione polmonare [14]. Questi soggetti vengono definiti desaturatori, e la diagnosi viene formulata secondo i seguenti criteri: 1) caduta della SaO 2 al di sotto di 90% per 5 minuti, con SaO 2 minima 85%; 2) SaO 2 < 90% per 30% del tempo totale di sonno [15,16]. Per simili valori di PaO 2 durante la veglia, le desaturazioni tendono a essere più severe nei soggetti ipercapnici rispetto ai normocapnici [17]. Questi dati sono in accordo sia con le prime osservazioni, che riportavano peggiori desaturazioni notturne nei soggetti blue bloaters rispetto ai pink puffers [18], sia con studi più recenti, che hanno mostrato una correlazione inversa tra le risposte ventilatorie all ipossiemia e all ipercapnia e le desaturazioni durante il sonno [19,20]. Figura 1 Meccanismi fisiopatologici dell ipossiemia durante il sonno nel soggetto con BPCO.
3 BPCO, sindrome delle apnee ostruttive del sonno e disturbi del sonno S153 Gli episodi di ipertensione polmonare intermittenti durante il sonno dei pazienti con BPCO potrebbero determinare ipertensione polmonare stabile, tuttavia i dati disponibili sono ancora controversi, poiché gruppi di studio diversi hanno ottenuto risultati opposti [21,22]. Per una corretta impostazione del trattamento, è comunque raccomandabile, con il monitoraggio strumentale notturno, individuare i desaturatori fra i pazienti BPCO con moderata ipossiemia diurna (PaO mmhg). BPCO e sindrome delle apnee ostruttive del sonno: la sindrome overlap BPCO e sindrome delle apnee ostruttive del sonno (OSAS) hanno entrambe un elevata prevalenza nella popolazione adulta, pertanto è prevedibile che molti soggetti possano essere affetti da entrambe le condizioni anche solo per casuale associazione. Il termine sindrome overlap è utilizzato comunemente per descrivere la coesistenza delle due patologie; tuttavia, molto spesso, tale coesistenza non viene adeguatamente indagata e riconosciuta [23]. La prevalenza della BPCO può essere stimata attorno al 10% della popolazione adulta al di sopra dei 40 anni, e nella stessa fascia di età è riportata una prevalenza di OSAS di circa il 5-10%; pertanto è possibile attendersi la coesistenza di entrambe le condizioni nello 0,5-1% degli adulti con età > 40 anni [24 30]. In realtà la prevalenza della diagnosi di OSAS riportata nella letteratura è influenzata dalla definizione e dai criteri diagnostici adottati. La definizione di OSAS comunemente accettata prevede la presenza di eventi respiratori ostruttivi (indice di apnea-ipopnea, AHI, di almeno 5/h) e sintomi diurni compatibili con la diagnosi (per esempio sonnolenza diurna) [31]. NelWisconsin Sleep Cohort Study [24], condotto su adulti lavoratori di età media, il 4% degli uomini e il 2% delle donne aveva i criteri minimi per la diagnosi clinica della sindrome, ma un AHI di 5/h senza sintomi diurni si osservava nel 24% degli uomini e nel 9% delle donne [24]. Comunque, dal momento che l interazione fisiopatologica tra BPCO e OSAS si verifica prevalentemente in relazione agli eventi respiratori, piuttosto che ai sintomi diurni, riguardo alla prevalenza di forme subcliniche di overlap è verosimilmente corretto prendere in considerazione la prevalenza di apnea-ipopnea, anche indipendentemente dai sintomi diurni. Perciò, una prevalenza del 4% negli uomini potrebbe essere dedotta da un semplice calcolo basato sulla prevalenza del 16,8% per lo stadio GOLD I nello studio NHANES [33] e del 24% tra gli uomini per un AHI di almeno 5/ h nel Wisconsin Sleep Cohort Study. Sebbene la rilevanza clinica di un AHI di almeno 5/h isolato sia dubbia, nel Wisconsin Sleep Cohort Study risultava indipendentemente associato a ipertensione [32]. Nel Progetto MONICA II (Multinational Monitoring of Trends and Determinants in Cardiovascular Disease), [34] la prevalenza di OSAS è risultata relativamente alta, circa 11,3%,mal ostruzionedellevie aeree inferiori non predisponeva all OSAS né l OSAS predisponeva all ostruzione delle vie aeree inferiori. La sindrome overlap si osservava nell 1% dei soggetti, ma un AHI di almeno 5/h, associato a un rapporto tra volume espiratorio forzato in un secondo e capacità vitale forzata (FEV1/FVC) inferiore al 70% si osservava nel 3% dei casi, che rappresenta approssimativamentelaprevalenzaprecedentemente stimata [35]. Overlap tra BPCO e sindrome delle apnee ostruttive del sonno Dal momento che entrambe le condizioni condividono alcuni fattori eziologici, come il fumo di tabacco, si è ritenuto a lungo che la presenza di BPCO potesse predisporre allo sviluppo di OSAS [36]. La questione è rimasta controversa fino alla pubblicazione dei risultati dello Sleep Heart Health Study (SHHS), nel 2003, che ci ha fornito dati consistenti riguardo alle relazioni epidemiologiche tra le due condizioni, confermando che la coesistenza di OSAS e BPCO è riconducibile all associazione casuale [37]. Questi risultati, sebbene non direttamente trasponibili a pazienti affetti da BPCO severa, per le caratteristiche di severità dei pazienti arruolati (solo il 3,8% dei pazienti avevano FEV1 < 60%), non supportano l ipotesi che la presenza di BPCO favorisca la coesistenza di OSAS e viceversa [38]. Sebbene lo SHHS abbia dimostrato che la BPCO lieve non è associata a incremento della prevalenza di OSAS, nel 10% dei pazienti con OSAS può essere presente un ostruzione al flusso espiratorio non diagnosticata, ed è stata riportata una prevalenza di ostruzione al flusso espiratorio del 29-40% in soggetti con disturbi respiratori del sonno [37,39]. La relazione tra BPCO e OSAS è molto complessa, influenzata dal fatto che le due condizioni condividono alcuni fattori di rischio, come il fumo, l obesità, l età avanzata, ma presentano anche importanti sovrapposizioni riguardo ad alcuni meccanismi patogenetici, comorbilità e complicanze. Il fumo rappresenta un fattore di rischio per la BPCO e l OSAS, e molti studi mostrano un AHI più elevato nei fumatori che nei non fumatori [32]. Dati ottenuti dal Wisconsin Sleep Cohort, che includeva 811 adulti, hanno evidenziato che un AHI di almeno 5/h era 3 volte più probabile nei fumatori attuali che nei non fumatori. I forti fumatori (> 40 sigarette/die) avevano un odds ratio di 6,74 relativamente a un AHI di almeno 5/h [40]. L obesità è un fattore chiave nell OSAS, ed esiste una relazione diretta tra body mass index (BMI) e severità delle OSA nei soggetti senza BPCO [41], tuttavia un basso BMI è comune nella BPCO, soprattutto nei pazienti in stadio avanzato di malattia. Questa condizione può essere considerata un fattore protettivo nei confronti dell OSAS, ed è supportata dall evidenza di un AHI inferiore, relativamente al minore BMI, in soggetti con ostruzione delle vie aeree. In contrapposizione a ciò, molti pazienti affetti da BPCO presentano un BMI elevato, con conseguente predisposizione a OSAS, e infatti in pazienti sovrappeso con ostruzione delle vie aeree è atto riscontrato un AHI maggiore [37]. OSAS e BPCO sono più comuni negli anziani [42], e Chaouat et al. hanno evidenziato, in una coorte di soggetti con disturbi respiratori del sonno, che i pazienti affetti da sindrome overlap erano più anziani dei pazienti affetti solo da OSAS [2]. La sovrapposizione di OSAS e BPCO influisce anche sulla severità delle alterazioni respiratorie e sulle complicanze. L ipossiemia e l ipercapnia in veglia e le desaturazioni ossiemoglobiniche notturne sono più pronunciate in soggetti con
4 S154 sindrome overlap che in pazienti con OSAS o BPCO isolate [2,37]. Recentemente, la presenza di OSAS in pazienti con BPCO è stata dimostrata associarsi a un maggiore rischio di morte e ospedalizzazione da riacutizzazione della BPCO, mentre il trattamento con pressione positiva continua delle vie aeree (CPAP) determinerebbe sia una riduzione delle esacerbazioni che il miglioramento della sopravvivenza [43]. I pazienti con combinazione di OSAS e BPCO hanno un rischio maggiore di ipertensione polmonare e scompenso cardiaco destro, e soprattutto una maggiore mortalità, comparati a pazienti con OSAS isolata [44,45]. In pazienti con moderata ipossiemia diurna, la pressione arteriosa polmonare media non risulta correlata con il grado e la durata dell ipossiemia notturna, per cui il ruolo dell ipossiemia sonno-correlata nel favorire lo sviluppo di ipertensione polmonare è ancora da definire. Gli effetti delle due malattie possono comunque risultare sinergici nel determinare ipertensione polmonare, e, in soggetti con ipertensione polmonare, quelli affetti da overlap risultavano meno compromessi dal punto di vista della funzione respiratoria rispetto a quelli affetti da BPCO senza OSAS: ciò indica il ruolo significativo dell OSAS nella patogenesi dell ipertensione polmonare [46]. Il ruolo dell infiammazione nella BPCO, nella sindrome delle apnee ostruttive del sonno e nello sviluppo delle comorbilità Una delle principali comorbilità che accomuna OSAS e BPCO è costituita dalle patologie cardiovascolari. In entrambe le condizioni, l ipossiemia, l ipercapnia, l infiammazione sistemica, lo stress ossidativo, insieme all iperattività ortosimpatica e alla disfunzione endoteliale, sono ritenuti i principali meccanismi fisiopatologici del coinvolgimento cardiovascolare, rappresentato, oltre che dal ben noto scompenso cardiaco destro, da cardiopatia ischemica, scompenso cardiaco congestizio, aritmie [21,47], sebbene a oggi non siano stati effettuati studi clinici di conferma. L infiammazione sistemica sembrerebbe rivestire un ruolo determinante, e sia nell OSAS che nella BPCO è stata dimostrata l attivazione delle vie enzimatiche e delle cellule infiammatorie coinvolte anche nel processo di aterosclerosi [48]. L ipossia potrebbe costituire uno dei fattori principali nella progressione dell aterosclerosi, principalmente inducendo un elevazione dei livelli di tumor necrosis factor-alfa (TNF-alfa) e di interleuchina-8 (IL-8), e anche attraverso l attivazione del fattore di trascrizione nucleare kb (NFkB), a prevalente effetto proinfiammatorio, e dell hypoxia inducile factor-1 (HIF-1), che sarebbe coinvolto maggiormente nell angiogenesi della placca aterosclerotica. In particolare l ipossia intermittente, che si realizza generalmente nell OSAS e nella sindrome overlap, attraverso l attivazione dell NF-kB e la produzione di metaboliti ad azione ossidante da parte dei leucociti circolanti, potrebbe avere un effetto proinfiammatorio anche superiore all ipossiemia sostenuta, analogamente al danno da ischemia-riperfusione [49,50]. I livelli di proteina C-reattiva (PCR), prodotta a livello epatico in risposta all interleuchina-6 (IL-6) risultano elevati nella BPCO, e correlano con la pressione arteriosa polmonare [51]; nello studio NHANES i livelli di PCR sono stati messi in relazione con il grado di ostruzione e con il rischio di ischemia miocardica, associazione non ancora univocamente G. Vagheggini et al. confermata in studi successivi [52]. Il significato degli elevati livelli di PCR e IL-6 riscontrati nell OSAS sarebbe meno chiaro, essendo in parte imputabile alla concomitante obesità, che determinerebbe incremento dei livelli di IL-6 per aumento della massa di tessuto adiposo. L evidenza di infiammazione sistemica (incremento dei valori plasmatici di PCR e IL-6, coinvolgimento del sistema NF-kB e delle citochine TNF-alfa e IL-8) potrebbe fornire una nuova visione delle possibili interazioni fra OSAS e BPCO e della loro potenziale relazione con le malattie cardiovascolari. Non è comunque ancora chiarito quanto questa infiammazione sia un entità indipendente, o piuttosto rappresenti una manifestazione sistemica del processo infiammatorio presente a livello polmonare nella BPCO, e nelle alte vie aeree nell OSAS [53,54], sebbene, almeno per la BPCO, i livelli circolanti di IL-8 e TNF-alfa non siano correlati con quelli riscontrati nell escreato [55]. La diagnosi dei disturbi respiratori del sonno nei soggetti con BPCO La presenza di disturbi respiratori del sonno può essere indagata mediante monitoraggio notturno, che permette, oltre che di diagnosticarla, anche di quantificarne l entità e, successivamente, di valutare l efficacia del trattamento. Fondamentalmente esistono due tipologie di monitoraggio: la polisonnografia, una procedura complessa che prevede la registrazione simultanea dell elettroencefalogramma e dei parametri cardiorespiratori durante il sonno, e l ossimetria notturna, di più facile impiego e meglio tollerata. La polisonnografia rappresenta il test più accurato per esplorare la funzionalità respiratoria durante il sonno, e permette di individuare gli episodi di desaturazione e le alterazioni della ventilazione, nonché di correlarle temporalmente con gli stadi del sonno. Attualmente, tuttavia, l esecuzione dell ossimetria notturna tende a essere preferita nella maggioranza dei pazienti con BPCO, sia per la sua facilità di impiego e la possibilità di effettuare monitoraggi ripetuti che ne migliorano l affidabilità, sia perché i parametri ottenuti, in particolare la SaO 2 media e minima e il tempo trascorso con SaO 2 < 90%, sono abbastanza riproducibili e permettono di evidenziare rapidamente i soggetti desaturatori fra i pazienti con BPCO e lieve ipossiemia diurna [16,56]. L esecuzione della polisonnografia viene riservata ai pazienti con BPCO e sospetto di OSAS (russamento e apnee riferite, sonnolenza e faticabilità diurna, ipertensione polmonare, policitemia) [57]. Come abbiamo precedentemente riportato, la prevalenza di OSAS tra i pazienti con BPCO lieve è simile a quella della popolazione generale adulta (22-29%); inoltre, un ulteriore 25% circa di pazienti con BPCO e lieve ipossiemia diurna presenta desaturazioni ossiemoglobiniche notturne in assenza di OSA, e un maggiore rischio di desaturazioni notturne si riscontra in soggetti con FEV1/FVC inferiore al 65%. Complessivamente quindi, circa la metà dei pazienti con BPCO senza significativa ipossiemia diurna può presentare desaturazioni ossiemoglobiniche notturne, in presenza o meno di OSAS [58]. Nelle linee guida attuali, a fronte di questa elevata prevalenza attesa, non è raccomandata routinariamente l esecuzione di monitoraggio ossiemoglobinico notturno in
5 BPCO, sindrome delle apnee ostruttive del sonno e disturbi del sonno S155 pazienti BPCO senza ipossiemia diurna significativa. Nei pazienti con BPCO e pressione PaO 2 diurna compresa tra 55 e 59 mmhg, la valutazione della saturazione ossiemoglobinica notturna è raccomandata solo in caso di concomitante policitemia a eziologia sconosciuta o cuore polmonare. In realtà, dal momento che anche pazienti con ipossiemia diurna lieve possono sviluppare desaturazioni notturne significative, è stato, secondo noi, correttamente proposto di considerare l esecuzione dell ossimetria notturna nei pazienti con BPCO e PaO 2 diurna compresa tra mmhg e/o rapporto FEV1/FVC < 65% [59], per individuare i soggetti desaturatori, da valutare successivamente con polisonnografia per escludere la presenza di OSA. La polisonnografia notturna potrebbe essere eseguita come primo esame diagnostico, come raccomandato dalle linee guida, in pazienti con BPCO e sintomi suggestivi di OSA, tra cui gli obesi russatori, quelli che lamentano cefalea mattutina, e quelli con ipercapnia diurna e moderata riduzione del FEV1 [60]. La concomitanza di OSA nei pazienti con BPCO è però difficile da predire sulla base dei sintomi diurni, poiché spesso questi non presentano ipercapnia diurna o cefalea e alcuni non sono obesi e non hanno sonnolenza diurna [61,62]. La diagnosi di OSAS nei pazienti con BPCO necessita comunque di una particolare attenzione, soprattutto per la significativa morbilità cardiovascolare e la mortalità, che si associano nella sindrome overlap e che possono essere favorevolmente influenzate dal trattamento con CPAP delle OSA [63]. D altro canto, in soggetti con OSAS, deve essere indagata anche la coesistenza di BPCO, in particolare effettuando prove di funzionalità respiratoria nei soggetti a maggior rischio, come quelli con ipercapnia diurna, ipertensione polmonare e tachiaritmie notturne [64,65]. La terapia dei disturbi respiratori del sonno nel soggetto BPCO Il trattamento dell ipossiemia notturna in soggetti con BPCO stabile comprende l utilizzo di farmaci, ossigeno e ventilazione meccanica. La terapia farmacologica non riveste un ruolo di primo piano, poiché i broncodilatatori che determinano un miglioramento dell ipossiemia, per esempio la teofillina, possono indurre un peggioramento della qualità del sonno [66]; recentemente è stato dimostrato che il tiotropio sarebbe in grado, dopo 4 settimane di trattamento, di migliorare lievemente la SaO 2 notturna durante sonno REM, senza interferire con la qualità del sonno [67]. L indicazione attuale al trattamento con ossigenoterapia a lungo termine (OLT), in assenza di OSAS, si pone soltanto nei pazienti con BPCO e valori di PaO 2 a riposo inferiori a 55 mmhg [60]. Il flusso di ossigeno raccomandato deve assicurare una SaO 2 > 90% durante la veglia, e poiché è stata dimostrata, con questa modalità di somministrazione, la presenza di importanti desaturazioni notturne, è stato proposto, su base empirica, un incremento del flusso di ossigeno durante la notte di 1 L/min [68]. Uno studio effettuato su un piccolo numero di pazienti ha mostrato che anche un incremento di 0,5 L/min potrebbe essere sufficiente, tuttavia l esecuzione di un monitoraggio ossiemoglobinico notturno potrebbe essere utile al fine di determinare il flusso di ossigeno ottimale [69]. L OLT non è invece attualmente indicata nei pazienti con lieve ipossiemia diurna (PaO 2 > 60 mmhg), anche se in presenza di desaturazioni ossiemoglobiniche notturne non associate a OSA. In questo gruppo di pazienti i vantaggi della somministrazione di ossigeno durante le ore notturne non sono certi, poiché gli studi effettuati sull ossigenoterapia notturna hanno fornito risultati non univoci riguardo all efficacia del trattamento sulla sopravvivenza e sulla progressione dell alterazione diurna dei gas ematici [70,71]. La mancanza di dati univoci, riguardo all efficacia del trattamento con ventilazione meccanica non invasiva (VMNI) notturna nei pazienti affetti da BPCO, ha impedito finora la formulazione di raccomandazioni forti a questo riguardo, per cui sono disponibili soltanto strategie cliniche suggerite [72]. Oltre agli effetti sugli scambi gassosi, il trattamento ventilatorio sembra associato a un miglioramento della qualità di vita e a un miglioramento della quantità e qualità del sonno, mentre non sono stati dimostrati effetti sulla sopravvivenza e sul numero di riacutizzazioni dopo 3 anni di trattamento [73,74]. È stata proposta la prescrizione della VMNI a lungo termine nei pazienti BPCO stabili, con sintomi suggestivi di ipoventilazione notturna (cefalea mattutina, fatica o dispnea) in caso di: a) PaCO 2 55 mmhg; b) PaCO 2 50 mmhg associata a insufficienza respiratoria ipercapnica ricorrente; c) PaCO 2 50 mmhg associata a valori di SaO 2 notturni < 88% per almeno 5 minuti consecutivi nonostante somministrazione di ossigeno a 2 L/min. Nei soggetti con BPCO e OSAS, il trattamento a lungo termine con CPAP notturna può determinare una riduzione del grado di ostruzione delle vie aeree, il miglioramento della forza dei muscoli espiratori e degli scambi gassosi, riducendo la PaCO 2 e incrementando la PaO 2, il FEV1 e la FVC [75,76].In particolare, in uno studio condotto su 55 soggetti con ipossiemia diurna e concomitante BPCO e OSAS, dopo 6 mesi di trattamento con CPAP soltanto il 22% continuava ad avere PaO 2 diurna < 60 mmhg, non rientrando quindi più nell indicazione all OLT [77]. L efficacia della CPAP nei pazienti con coesistente OSAS e BPCO sarebbe da ricondurre agli effetti di contrasto della pressione telespiratoria positiva intrinseca delle vie aeree (autopeep), al defaticamento dei muscoli respiratori, e al lieve effetto broncodilatatore, che consegue, da un lato, alla riduzione dell edema delle vie aeree, dall altro alla riduzione dell irritazione e dell iperreattività delle vie aeree superiori indotta dal russamento e dalle OSA [78,79]. Sebbene la terapia con CPAP risulti efficace nella maggioranza dei pazienti con BPCO e OSAS, la VMNI con applicazione di pressione di supporto inspiratoria può essere utile in pazienti che abbiano difficoltà a espirare contro una pressione positiva fissa, o che presentino persistente ipossiemia notturna intermittente nonostante trattamento con CPAP. In questi casi, nonostante con la titolazione della CPAP si ottenga un discreto flusso aereo, la correzione completa dei disturbi respiratori durante il sonno viene impedita dalla presenza di mismatch ventilazione-perfusione e/o di ipoventilazione correlati a quadri di BPCO più severi, che possono venire corretti mediante applicazione di VMNI, con adeguata titolazione della pressione di supporto inspiratorio, ed eventualmente aggiunta di ossigenoterapia supplementare [80,81]. Il monitoraggio notturno riveste un
6 [()TD$FIG] S156 G. Vagheggini et al. Figura 2 Algoritmo diagnostico-terapeutico proposto per i disturbi respiratori del sonno in soggetti con BPCO. ruolo fondamentale nel processo di titolazione della CPAP, per decidere il passaggio alla VMNI, e, se è necessaria, l associazione un supplemento di ossigeno. Nella fig. 2 proponiamo un algoritmo per la diagnosi e l impostazione del trattamento dei disturbi respiratori del sonno in soggetti con BPCO, che riassume quanto esposto nel testo precedente. Bibliografia [1] Nunes DM, Mota RM, de Pontes Neto OL, Pereira ED, de Bruin VM, de Bruin PF. Impaired sleep reduces quality of life in chronic obstructive pulmonary disease. Lung 2009;187(3): [2] Chaouat A, Weitzenblum E, Krieger J, Ifoundza T, Oswald M, Kessler R. Association of chronic obstructive pulmonary disease and sleep apnea syndrome. Am J Respir Crit Care Med 1995; 151(1):82 6. [3] Douglas NJ, White DP, Pickett CK, Weil JV, Zwillich CW. Respiration during sleep in normal man. Thorax 1982;37(11): [4] Midgren B, Hansson L. Changes in transcutaneous PCO2 with sleep in normal subjects and in patients with chronic respiratory diseases. Eur J Respir Dis 1987;71(5): [5] Douglas NJ. Nocturnal hypoxemia in patients with chronic obstructive pulmonary disease. Clin Chest Med 1992;13(3): [6] Catterall JR, Calverley PM, MacNee W, Warren PM, Shapiro CM, Douglas NJ, et al. Mechanism of transient nocturnal hypoxemia in hypoxic chronic bronchitis and emphysema. J Appl Physiol 1985;59(6): [7] Ballard RD, Clover CW, Suh BY. Influence of sleep on respiratory function in emphysema. Am J Respir Crit Care Med 1995;151(4): [8] Phillipson EA. Control of breathing during sleep. Am Rev Respir Dis 1978;118(5): [9] George CF, West P, Kryger MH. Oxygenation and breathing pattern during phasic and tonic REM in patients with chronic obstructive pulmonary disease. Sleep 1987;10(3): [10] Bonsignore G, Marrone O, Macaluso C, Salvaggio A, Stallone A, Bellia V. Validation of oximetry as a screening test for obstructive sleep apnoea syndrome. Eur Respir J Suppl;11:542-4s. [11] White JE, Drinnan MJ, Smithson AJ, Griffiths CJ, Gibson GJ. Respiratory muscle activity during rapid eye movement (REM) sleep in patients with chronic obstructive pulmonary disease. Thorax 1995;50(4): [12] Johnson MW, Remmers JE. Accessory muscle activity during sleep in chronic obstructive pulmonary disease. J Appl Physiol 1984;57(4): [13] Becker HF, Piper AJ, Flynn WE, McNamara SG, Grunstein RR, Peter JH, et al. Breathing during sleep in patients with nocturnal desaturation. Am J Respir Crit Care Med 1999;159(1): [14] Fletcher EC, Levin DC. Cardiopulmonary hemodynamics during sleep in subjects with chronic obstructive pulmonary disease. The effect of short- and long-term oxygen. Chest 1984;85(1):6 14. [15] Fletcher EC, Miller J, Divine GW, Fletcher JG, Miller T. Nocturnal oxyhemoglobin desaturation in COPD patients with arterial oxygen tensions above 60 mm Hg. Chest 1987;92(4): [16] Levi-Valensi P, Aubry P, Rida Z. Nocturnal hypoxemia and longterm oxygen therapy in COPD patients with daytime PaO mmhg. Lung 1990;168 Suppl:770 5.
7 BPCO, sindrome delle apnee ostruttive del sonno e disturbi del sonno S157 [17] Bradley TD, Mateika J, Li D, Avendano M, Goldstein RS. Daytime hypercapnia in the development of nocturnal hypoxemia in COPD. Chest 1990;97(2): [18] DeMarco Jr FJ, Wynne JW, Block AJ, Boysen PG, Taasan VC. Oxygen desaturation during sleep as a determinant of the Blue and Bloated syndrome. Chest 1981;79(6): [19] Tatsumi K, Kimura H, Kunitomo F, Kuriyama T, Watanabe S, Honda Y. Sleep arterial oxygen desaturation and chemical control of breathing during wakefulness in COPD. Chest 1986;90(1): [20] Vos PJ, Folgering HT, van Herwaarden CL. Predictors for nocturnal hypoxaemia (mean SaO2 < 90%) in normoxic and mildly hypoxic patients with COPD. Eur Respir J 1995; 8(1):74 7. [21] Chaouat A, Weitzenblum E, Kessler R, Charpentier C, Ehrhart M, Levi-Valensi P, et al. Sleep-related O2 desaturation and daytime pulmonary haemodynamics in COPD patients with mild hypoxaemia. Eur Respir J 1997;10(8): [22] Fletcher EC, Luckett RA, Miller T, Costarangos C, Kutka N, Fletcher JG. Pulmonary vascular hemodynamics in chronic lung disease patients with and without oxyhemoglobin desaturation during sleep. Chest 1989;95(4): [23] Fleetham JA. Is chronic obstructive pulmonary disease related to sleep apnea-hypopnea syndrome? Am J Respir Crit Care Med 2003;167(1):3 4. [24] Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disordered breathing among middle-aged adults. N Engl J Med 1993;328(17): [25] Bixler EO, Vgontzas AN, Ten Have T, Tyson K, Kales A. Effects of age on sleep apnea in men: I. Prevalence and severity. Am J Respir Crit Care Med 1998;157(1): [26] Bixler EO, Vgontzas AN, Lin HM, Ten Have T, Rein J, Vela-Bueno A, et al. Prevalence of sleep-disordered breathing in women: effects of gender. Am J Respir Crit Care Med 2001;163(3 Pt 1): [27] Durán J, Esnaola S, Rubio R, Iztueta A. Obstructive sleep apneahypopnea and related clinical features in a population-based sample of subjects aged 30 to 70 yr. Am J Respir Crit Care Med 2001;163(3 Pt 1): [28] Lopez AD, Shibuya K, Rao C, Mathers CD, Hansell AL, Held LS, et al. Chronic obstructive pulmonary disease: current burden and future projections. Eur Respir J 2006;27(2): [29] Menezes AM, Perez-Padilla R, Jardim JR, Muiño A, Lopez MV, Valdivia G, et al., PLATINO Team. Chronic obstructive pulmonary disease in five Latin American cities (the PLATINO study): a prevalence study. Lancet 2005;366(9500): [30] Chapman KR, Mannino DM, Soriano JB, Vermeire PA, Buist AS, Thun MJ, et al. Epidemiology and costs of chronic obstructive pulmonary disease. Eur Respir J 2006;27(1): [31] The Report of an American Academy of Sleep Medicine Task Force. Sleep-related breathing disorders in adults: recommendations for syndrome definition and measurement techniques in clinical research. Sleep 1999; 22(5): [32] Young T, Peppard PE, Gottlieb DJ. Epidemiology of obstructive sleep apnea: a population health perspective. Am J Respir Crit Care Med 2002;165(9): [33] [34] [35] Bednarek M, Plywaczewski R, Jonczak L, Zielinski J. There is no relationship between chronic obstructive pulmonary disease and obstructive sleep apnea syndrome: a population study. Respiration 2005;72(2): [36] Guilleminault C, Cummiskey J, Motta J. Chronic obstructive airflow disease and sleep studies. Am Rev Respir Dis 1980; 122(3): [37] Sanders MH, Newman AB, Haggerty CL, Redline S, Lebowitz M, Samet J, et al., Sleep Heart Health Study. Sleep and sleep-disordered breathing in adults with predominantly mild obstructive airway disease. Am J Respir Crit Care Med 2003;167(1):7 14. [38] Weitzenblum E, Chaouat A, Kessler R, Canuet M. Overlap syndrome: obstructive sleep apnea in patients with chronic obstructive pulmonary disease. Proc Am Thorac Soc 2008; 5(2): [39] Lin CC, Huang WC. Sleep quality and nocturnal hypoxemia in patients with chronic obstructive pulmonary disease. J Formos Med Assoc 1992;91(Suppl 3):S [40] Wetter DW, Young TB, Bidwell TR, Badr MS, Palta M. Smoking as a risk factor for sleep-disordered breathing. Arch Intern Med 1994;154(19): [41] Noseda A, Kempenaers C, Kerkhofs M, Houben JJ, Linkowski P. Sleep apnea after 1 year domiciliary nasal-continuous positive airway pressure and attempted weight reduction. Potential for weaning from continuous positive airway pressure. Chest 1996;109(1): [42] Stepnowsky CJ, Ancoli-Israel S. Sleep and its disorders in seniors. Sleep Med Clin 2008;3(2): [43] Marin JM, Soriano JB, Carrizo SJ, Boldova A, Celli BR. Outcomes in patients with chronic obstructive pulmonary disease and obstructive sleep apnea: the overlap syndrome. Am J Respir Crit Care Med 2010;182(3): [44] Chaouat A, Weitzenblum E, Krieger J, Sforza E, Hammad H, Oswald M, et al. Prognostic value of lung function and pulmonary haemodynamics in OSA patients treated with CPAP. Eur Respir J 1999;13(5): [45] Lavie P, Herer P, Peled R, Berger I, Yoffe N, Zomer J, et al. Mortality in sleep apnea patients: a multivariate analysis of risk factors. Sleep 1995;18(3): [46] Sin DD, Man SF. Chronic obstructive pulmonary disease as a risk factor for cardiovascular morbidity and mortality. Proc Am Thorac Soc 2005;2(1):8 11. [47] Macnee W, Maclay J, McAllister D. Cardiovascular injury and repair in chronic obstructive pulmonary disease. Proc Am Thorac Soc 2008;5(8): [48] McNicholas WT, Bonsigore MR, Management Committee of EU COST ACTION B26. Sleep apnoea as an independent risk factor for cardiovascular disease: current evidence, basic mechanisms and research priorities. Eur Respir J 2007;29(1): [49] Lavie L. Obstructive sleep apnoea syndrome an oxidative stress disorder. Sleep Med Rev 2003;7(1): [50] Ryan S, Taylor CT, McNicholas WT. Selective activation of inflammatory pathways by intermittent hypoxia in obstructive sleep apnea syndrome. Circulation 2005;112(17): [51] Joppa P, Petrasova D, Stancak B, Tkacova R. Systemic inflammation in patients with COPD and pulmonary hypertension. Chest 2006;130(2): [52] Sin DD, Man SF. Why are patients with chronic obstructive pulmonary disease at increased risk of cardiovascular diseases? The potential role of systemic inflammation in chronic obstructive pulmonary disease. Circulation 2003;107(11): [53] Wouters EF. Local and systemic inflammation in chronic obstructive pulmonary disease. Proc Am Thorac Soc 2005;2(1): [54] Boyd JH, Petrof BJ, Hamid Q, Fraser R, Kimoff RJ. Upper airway muscle inflammation and denervation changes in obstructive sleep apnea. Am J Respir Crit Care Med 2004;170(5): [55] Vernooy JH, Küçükaycan M, Jacobs JA, Chavannes NH, Buurman WA, Dentener MA, et al. Local and systemic inflammation in patients with chronic obstructive pulmonary disease: soluble tumor necrosis factor receptors are increased in sputum. Am J Respir Crit Care Med 2002;166(9): [56] Lewis CA, Eaton TE, Fergusson W, Whyte KF, Garrett JE, Kolbe J. Home overnight pulse oximetry in patients with COPD: more than one recording may be needed. Chest 2003;123(4): [57] Kushida CA, Littner MR, Morgenthaler T, Alessi CA, Bailey D, Coleman Jr J, et al. Practice parameters for the indications for
8 S158 polysomnography and related procedures: an update for Sleep 2005;28(4): [58] Jelic S. Diagnostic and therapeutic approach to coexistent chronic obstructive pulmonary disease and obstructive sleep apnea. Int J Chron Obstruct Pulmon Dis 2008;3(2): [59] Marrone O, Salvaggio A, Insalaco G. Respiratory disorders during sleep in chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis 2006;1(4): [60] Celli BR, MacNee W, ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J 2004;23(6): [61] Resta O, Foschino Barbaro MP, Bonfitto P, Talamo S, Mastrosimone V, Stefano A, et al. Hypercapnia in obstructive sleep apnoea syndrome. Neth J Med 2000;56(6): [62] Netzer NC, Hoegel JJ, Loube D, Netzer CM, Hay B, Alvarez-Sala R, et al., Sleep in Primary Care International Study Group. Prevalence of symptoms and risk of sleep apnea in primary care. Chest 2003;124(4): [63] Marin JM, Carrizo SJ, Vicente E, Agusti AG. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet 2005;365(9464): [64] Fletcher EC, Schaaf JW, Miller J, Fletcher JG. Long-term cardiopulmonary sequelae in patients with sleep apnea and chronic lung disease. Am Rev Respir Dis 1987;135(3): [65] Olmetti F, La Rovere MT, Robbi E, Taurino AE, Fanfulla F. Nocturnal cardiac arrhythmia in patients with obstructive sleep apnea. Sleep Med 2008;9(5): [66] Mulloy E, McNicholas WT. Theophylline improves gas exchange during rest, exercise, and sleep in severe chronic obstructive pulmonary disease. Am Rev Respir Dis 1993;148(4 Pt 1): [67] McNicholas WT, Calverley PM, Lee A, Edwards JC, Tiotropium Sleep Study in COPD Investigators. Long-acting inhaled anticholinergic therapy improves sleeping oxygen saturation in COPD. Eur Respir J 2004;23(6): [68] American Thoracic Society. Standards for the diagnosis and care of patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1995;152(5 Pt 2):S [69] Servera E, Marín Pardo J, Fernández E, Ferris G, Pérez M. Longterm oxygen therapy. Is it necessary to increase the nocturnal flow by 1 liter? Chest 1994;106(4):1311. [70] Chaouat A, Weitzenblum E, Kessler R, Charpentier C, Enrhart M, Schott R, et al. A randomized trial of nocturnal oxygen therapy in chronic obstructive pulmonary disease patients. Eur Respir J 1999;14(5): G. Vagheggini et al. [71] Fletcher EC, Luckett RA, Goodnight-White S, Miller CC, Qian W, Costarangos-Galarza C. A double-blind trial of nocturnal supplemental oxygen for sleep desaturation in patients with chronic obstructive pulmonary disease and a daytime PaO2 above 60 mm Hg. Am Rev Respir Dis 1992;145(5): [72] Clinical indications for noninvasive positive pressure ventilation in chronic respiratory failure due to restrictive lung disease, COPD, and nocturnal hypoventilation a consensus conference report. Chest 1999; 116(2): [73] Meecham Jones DJ, Paul EA, Jones PW, Wedzicha JA. Nasal pressure support ventilation plus oxygen compared with oxygen therapy alone in hypercapnic COPD. Am J Respir Crit Care Med 1995;152(2): [74] Clini E, Sturani C, Rossi A, Viaggi S, Corrado A, Donner CF, et al., Rehabilitation and Chronic Care Study Group, Italian Association of Hospital Pulmonologists (AIPO). The Italian multicentre study on noninvasive ventilation in chronic obstructive pulmonary disease patients. Eur Respir J 2002;20(3): [75] Mezzanotte WS, Tangel DJ, Fox AM, Ballard RD, White DP. Nocturnal nasal continuous positive airway pressure in patients with chronic obstructive pulmonary disease. Influence on waking respiratory muscle function. Chest 1994;106(4): [76] Mansfield D, Naughton MT. Effects of continuous positive airway pressure on lung function in patients with chronic obstructive pulmonary disease and sleep disordered breathing. Respirology 1999;4(4): [77] de Miguel J, Cabello J, Sánchez-Alarcos JM, Alvarez-Sala R, Espinós D, Alvarez-Sala JL. Long-term effects of treatment with nasal continuous positive airway pressure on lung function in patients with overlap syndrome. Sleep Breath 2002;6(1):3 10. [78] Petrof BJ, Legaré M, Goldberg P, Milic-Emili J, Gottfried SB. Continuous positive airway pressure reduces work of breathing and dyspnea during weaning from mechanical ventilation in severe chronic obstructive pulmonary disease. Am Rev Respir Dis 1990;141(2): [79] Kakkar RK, Berry RB. Positive airway pressure treatment for obstructive sleep apnea. Chest 2007;132(3): [80] Kushida CA, Littner MR, Hirshkowitz M, Morgenthaler TI, Alessi CA, Bailey D, et al., American Academy of Sleep Medicine. Practice parameters for the use of continuous and bilevel positive airway pressure devices to treat adult patients with sleep-related breathing disorders. Sleep 2006;29(3): [81] Chan CS, Woolcock AJ, Sullivan CE. Nocturnal asthma: role of snoring and obstructive sleep apnea. Am Rev Respir Dis 1988; 137(6):
OSAS e BPCO. Mario Polverino
 OSAS e BPCO Mario Polverino l OSAS ha disturbi respiratori solo durante il sonno, la BPCO accentua i disturbi respiratori durante il sonno BPCO + OSAS Overlap Syndrome L 11-16% dei pazienti con BPCO e
OSAS e BPCO Mario Polverino l OSAS ha disturbi respiratori solo durante il sonno, la BPCO accentua i disturbi respiratori durante il sonno BPCO + OSAS Overlap Syndrome L 11-16% dei pazienti con BPCO e
BPCO e DRS (Overlap Syndrome)
 BPCO e DRS (Overlap Syndrome) Centro di Medicina del Sonno ad Indirizzo Respiratorio Fondazione Salvatore Maugeri, IRCCS, Istituto Scientifico di Veruno, Divisione di Pneumologia Riabilitativa Effetti
BPCO e DRS (Overlap Syndrome) Centro di Medicina del Sonno ad Indirizzo Respiratorio Fondazione Salvatore Maugeri, IRCCS, Istituto Scientifico di Veruno, Divisione di Pneumologia Riabilitativa Effetti
Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile. workshop. 23 febbraio 2016
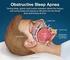 febbraio 20 Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile Auditorium Biagio D Alba Ministero della Salute Viale Giorgio Ribotta, 5 - Roma INTRODUZIONE La Sindrome dell Apnea Ostruttiva
febbraio 20 Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile Auditorium Biagio D Alba Ministero della Salute Viale Giorgio Ribotta, 5 - Roma INTRODUZIONE La Sindrome dell Apnea Ostruttiva
Il sonno nelle patologie cardiovascolari. Dott. Augusto Fontana Neurologo
 Il sonno nelle patologie cardiovascolari Dott. Augusto Fontana Neurologo Sonno: poesia.. «I sogni rappresentano la via maestra verso l inconscio» (Freud) Il sonno è immagine della morte. (Marco Tullio
Il sonno nelle patologie cardiovascolari Dott. Augusto Fontana Neurologo Sonno: poesia.. «I sogni rappresentano la via maestra verso l inconscio» (Freud) Il sonno è immagine della morte. (Marco Tullio
PUNTO DI ASCOLTO FRA MALATI NEUROMUSCOLARI, MEDICI E RICERCATORI
 PUNTO DI ASCOLTO FRA MALATI NEUROMUSCOLARI, MEDICI E RICERCATORI SAN DONATO M.SE 19 SETTEMBRE 2015 DOTT.SSA CHIARA BALDESSARI SPECIALISTA IN MALATTIE DELL APPARATO RESPIRATORIO U.O. PNEUMOLOGIA IRCCS POLICLINICO
PUNTO DI ASCOLTO FRA MALATI NEUROMUSCOLARI, MEDICI E RICERCATORI SAN DONATO M.SE 19 SETTEMBRE 2015 DOTT.SSA CHIARA BALDESSARI SPECIALISTA IN MALATTIE DELL APPARATO RESPIRATORIO U.O. PNEUMOLOGIA IRCCS POLICLINICO
IMPORTANZA DEL MMG NEL SOSPETTO DIAGNOSTICO DELLE APNEE NOTTURNE. Maurizio Verducci
 IMPORTANZA DEL MMG NEL SOSPETTO DIAGNOSTICO DELLE APNEE NOTTURNE Maurizio Verducci Dottore, Lei, a mio marito, gli deve dare qualcosa! Non ne posso più di stare a contare le ore mentre lui russa come una
IMPORTANZA DEL MMG NEL SOSPETTO DIAGNOSTICO DELLE APNEE NOTTURNE Maurizio Verducci Dottore, Lei, a mio marito, gli deve dare qualcosa! Non ne posso più di stare a contare le ore mentre lui russa come una
Investire in prevenzione oggi per scongiurare la cronicità in futuro
 Investire in prevenzione oggi per scongiurare la cronicità in futuro Focus sulle cronicità respiratorie Fausto De Michele Dir. U.O.C. di Pneumologia e Fisiopatologia Respiratoria A.O.R.N. «A. Cardarelli»
Investire in prevenzione oggi per scongiurare la cronicità in futuro Focus sulle cronicità respiratorie Fausto De Michele Dir. U.O.C. di Pneumologia e Fisiopatologia Respiratoria A.O.R.N. «A. Cardarelli»
LINEE GUIDA GOLD PER LA MEDICINA GENERALE. Poppi 23/02/13 dott. Luigi Giannini
 LINEE GUIDA GOLD PER LA MEDICINA GENERALE Poppi 23/02/13 dott. Luigi Giannini Mortalità in Italia Le malattie dell apparato respiratorio rappresentano la 3 a causa di morte in Italia (dopo malattie cardiovascolari
LINEE GUIDA GOLD PER LA MEDICINA GENERALE Poppi 23/02/13 dott. Luigi Giannini Mortalità in Italia Le malattie dell apparato respiratorio rappresentano la 3 a causa di morte in Italia (dopo malattie cardiovascolari
Vivere con la BPCO: IL SONNO. IOLE SIMEONI UOC di Pneumologia ACO S.Filippo Neri - Roma
 Vivere con la BPCO: IL SONNO IOLE SIMEONI UOC di Pneumologia ACO S.Filippo Neri - Roma La ghiandola pineale non rilascia Melatonina La luce entra negli occhi Assenza di luce La ghiandola pineale rilascia
Vivere con la BPCO: IL SONNO IOLE SIMEONI UOC di Pneumologia ACO S.Filippo Neri - Roma La ghiandola pineale non rilascia Melatonina La luce entra negli occhi Assenza di luce La ghiandola pineale rilascia
Commissione Regionale Farmaco (D.G.R. 1209/2002)
 Commissione Regionale Farmaco (D.G.R. 1209/2002) Documento relativo a: BUDESONIDE + FORMOTEROLO SALMETEROLO XINAFOATO + FLUTICASONE PROPIONATO usi appropriati delle associazioni di farmaci steroidei e
Commissione Regionale Farmaco (D.G.R. 1209/2002) Documento relativo a: BUDESONIDE + FORMOTEROLO SALMETEROLO XINAFOATO + FLUTICASONE PROPIONATO usi appropriati delle associazioni di farmaci steroidei e
L OSA: condizione di elevata rilevanza epidemiologica e clinica. Fausto De Michele
 L OSA: condizione di elevata rilevanza epidemiologica e clinica Fausto De Michele OSA: patologia largamente sottodiagnosticata OSA grave sintomatica Osa grave asintomatica OSA lieve moderata pauci o asintomatica
L OSA: condizione di elevata rilevanza epidemiologica e clinica Fausto De Michele OSA: patologia largamente sottodiagnosticata OSA grave sintomatica Osa grave asintomatica OSA lieve moderata pauci o asintomatica
La sindrome delle apnee notturne. Incontro con lo Pneumologo Dott. Federico L. Dente
 La sindrome delle apnee notturne. Incontro con lo Pneumologo Dott. Federico L. Dente Specialista pneumologo Convenzionato a tempo indeterminato presso AOUP Sezione Fisiopat. Respir. & Riabilit. Resp. del
La sindrome delle apnee notturne. Incontro con lo Pneumologo Dott. Federico L. Dente Specialista pneumologo Convenzionato a tempo indeterminato presso AOUP Sezione Fisiopat. Respir. & Riabilit. Resp. del
Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile
 febbraio 20 Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile Antonio Sanna Azienda Sanitaria Centro UO Pneumologia, Ospedale San Jacopo Pistoia Il percorso diagnostico-terapeutico-assistenziale
febbraio 20 Sindrome Apnee Ostruttive nel Sonno (OSAS): quale prevenzione possibile Antonio Sanna Azienda Sanitaria Centro UO Pneumologia, Ospedale San Jacopo Pistoia Il percorso diagnostico-terapeutico-assistenziale
BPCO e disturbi del sonno: più che una associazione. Riccardo Drigo
 BPCO e disturbi del sonno: più che una associazione Riccardo Drigo BPCO: quale impatto sul sonno Sonno: quale impatto sulla BPCO Overlap OSA e BPCO Sleep quality in chronic obstructive pulmonary disease
BPCO e disturbi del sonno: più che una associazione Riccardo Drigo BPCO: quale impatto sul sonno Sonno: quale impatto sulla BPCO Overlap OSA e BPCO Sleep quality in chronic obstructive pulmonary disease
L identificazione del paziente con BPCO
 L identificazione del paziente con BPCO BPCO : crescente morbilità e mortalità in tutto il mondo nel 2004 4 causa di morte nel 2030 3 causa di morte e 5 causa di disabilità da Roadmap Respiratoria Europea
L identificazione del paziente con BPCO BPCO : crescente morbilità e mortalità in tutto il mondo nel 2004 4 causa di morte nel 2030 3 causa di morte e 5 causa di disabilità da Roadmap Respiratoria Europea
Katia Ferrari Alessio Montereggi Corrado Pini
 Katia Ferrari Alessio Montereggi Corrado Pini Il paziente con BPCO nella sua complessità Le problematiche nella gestione affrontate dal medico di medicina generale Corrado Pini Possibili cause di sottodiagnosi
Katia Ferrari Alessio Montereggi Corrado Pini Il paziente con BPCO nella sua complessità Le problematiche nella gestione affrontate dal medico di medicina generale Corrado Pini Possibili cause di sottodiagnosi
Ipercapnia diurna in pazienti adulti con OSAS in Francia, prima dell inizio della terapia con CPAP nasale notturno*
 Ipercapnia diurna in pazienti adulti con OSAS in Francia, prima dell inizio della terapia con CPAP nasale notturno* Jean-Pierre Laaban, MD, FCCP; Edmond Chailleux, MD; per il Gruppo di osservazione dell
Ipercapnia diurna in pazienti adulti con OSAS in Francia, prima dell inizio della terapia con CPAP nasale notturno* Jean-Pierre Laaban, MD, FCCP; Edmond Chailleux, MD; per il Gruppo di osservazione dell
Dott.ssa Alessia Memmi Dipartimento di Scienze Mediche traslazionali Università degli Studi di Federico II Napoli
 EFFETTI A LUNGO TERMINE DELL USO DEL BETA-BLOCCANTE β-1 SELETTIVO, BISOPROLOLO, SULLE RIOSPEDALIZZAZIONI E SUI PARAMETRI DI FUNZIONALITA RESPIRATORIA DI PAZIENTI ANZIANI AFFETTI DA COESISTENTE BPCO E INSUFFICIENZA
EFFETTI A LUNGO TERMINE DELL USO DEL BETA-BLOCCANTE β-1 SELETTIVO, BISOPROLOLO, SULLE RIOSPEDALIZZAZIONI E SUI PARAMETRI DI FUNZIONALITA RESPIRATORIA DI PAZIENTI ANZIANI AFFETTI DA COESISTENTE BPCO E INSUFFICIENZA
Get the core: advancing in Screening e diagnosi precoce. risk stratification and. treatment in heart failure
 Get the core: advancing in Screening e diagnosi precoce risk stratification and dell ipertensione arteriosa treatment in heart failure Michele Senni Unità Complessa di Medicina Cardiovascolare Michele
Get the core: advancing in Screening e diagnosi precoce risk stratification and dell ipertensione arteriosa treatment in heart failure Michele Senni Unità Complessa di Medicina Cardiovascolare Michele
Anna Rita Tusino Malattie Apparato Respiratorio/Riabilitazione Respiratoria Terapia Semi-Intensiva Respiratoria P.O.«T. Masselli Mascia» San Severo
 Anna Rita Tusino Malattie Apparato Respiratorio/Riabilitazione Respiratoria Terapia Semi-Intensiva Respiratoria P.O.«T. Masselli Mascia» San Severo (Fg) Direttore: Paride Morlino Osas-Bpco : una Overlap
Anna Rita Tusino Malattie Apparato Respiratorio/Riabilitazione Respiratoria Terapia Semi-Intensiva Respiratoria P.O.«T. Masselli Mascia» San Severo (Fg) Direttore: Paride Morlino Osas-Bpco : una Overlap
IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
 GUIDA RAPIDA PER LA GESTIONE AMBULATORIALE DELLA BPCO Basatasuprogettoglobaleperladiagnosi,gestionee prevenzionebpco (Aggiornamento2007) IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
GUIDA RAPIDA PER LA GESTIONE AMBULATORIALE DELLA BPCO Basatasuprogettoglobaleperladiagnosi,gestionee prevenzionebpco (Aggiornamento2007) IldocumentoGOLD completo(w ORKSHOPREPORTS)èconsultabilesulsitowww.goldcopd.it
IL CONTRIBUTO ASSISTENZIALE NELLA GESTIONE DELL OSSIGENO TERAPIA
 IL CONTRIBUTO ASSISTENZIALE NELLA GESTIONE DELL OSSIGENO TERAPIA ERIKA FINOCCHIO INFERMIERA S.C. COORDINAMENTO PROFESSIONI SANITARIE TERRITORIALE ASL 2 SSRL 12 MAGGIO 2019 La sottoscritta Erika Finocchio
IL CONTRIBUTO ASSISTENZIALE NELLA GESTIONE DELL OSSIGENO TERAPIA ERIKA FINOCCHIO INFERMIERA S.C. COORDINAMENTO PROFESSIONI SANITARIE TERRITORIALE ASL 2 SSRL 12 MAGGIO 2019 La sottoscritta Erika Finocchio
Modulo 4. Manifestazioni cliniche e possibili complicanze dell'asma allergico
 Modulo 4 Manifestazioni cliniche e possibili complicanze dell'asma allergico Classificazione di gravità prima dell inizio del trattamento STEP 4 Grave persistente STEP 3 Moderato persistente STEP 2 Lieve
Modulo 4 Manifestazioni cliniche e possibili complicanze dell'asma allergico Classificazione di gravità prima dell inizio del trattamento STEP 4 Grave persistente STEP 3 Moderato persistente STEP 2 Lieve
SESSIONE 1. Riconoscere e diagnosticare la BPCO in medicina generale. Lezione di sintesi. Dal sospetto alla diagnosi alla stadiazione di malattia
 SESSIONE 1 Riconoscere e diagnosticare la BPCO in medicina generale Lezione di sintesi Dal sospetto alla diagnosi alla stadiazione di malattia BPCO: definizione Quadro caratterizzato da persistente ostruzione
SESSIONE 1 Riconoscere e diagnosticare la BPCO in medicina generale Lezione di sintesi Dal sospetto alla diagnosi alla stadiazione di malattia BPCO: definizione Quadro caratterizzato da persistente ostruzione
LA RETE TERRITORIALE: INNOVAZIONE NELL ASSISTENZA AI PAZIENTI CON PATOLOGIE RESPIRATORIE E NELLA PRESA IN CARICO DEGLI STESSI
 LA RETE TERRITORIALE: INNOVAZIONE NELL ASSISTENZA AI PAZIENTI CON PATOLOGIE RESPIRATORIE E NELLA PRESA IN CARICO DEGLI STESSI L OMS stima la BPCO come quarta causa di morte nel mondo e l unica causa di
LA RETE TERRITORIALE: INNOVAZIONE NELL ASSISTENZA AI PAZIENTI CON PATOLOGIE RESPIRATORIE E NELLA PRESA IN CARICO DEGLI STESSI L OMS stima la BPCO come quarta causa di morte nel mondo e l unica causa di
La diagnosi di asma nel paziente adulto Legnago Sala Riello AULSS Maggio 2011
 La diagnosi di asma nel paziente adulto Legnago Sala Riello AULSS 21 11 Maggio 2011 Dott.G. Scarmagnan U.O.C. Pneumologia Legnago -VR- Asma bronchiale: definizione L asma bronchiale è una malattia cronica
La diagnosi di asma nel paziente adulto Legnago Sala Riello AULSS 21 11 Maggio 2011 Dott.G. Scarmagnan U.O.C. Pneumologia Legnago -VR- Asma bronchiale: definizione L asma bronchiale è una malattia cronica
DOTT.ssa Rigoletta Vincenti. U.O.C.A. Pneumologia Livorno. La gestione integrata delle comorbidità Ruolo del Pneumologo
 DOTT.ssa Rigoletta Vincenti U.O.C.A. Pneumologia Livorno La gestione integrata delle comorbidità Ruolo del Pneumologo Comorbidità: un probelma rilevante Alcuni studi dimostrano che il 94% dei pz affetti
DOTT.ssa Rigoletta Vincenti U.O.C.A. Pneumologia Livorno La gestione integrata delle comorbidità Ruolo del Pneumologo Comorbidità: un probelma rilevante Alcuni studi dimostrano che il 94% dei pz affetti
LA SINDROME DELLE APNEE OSTRUTTIVE DEL SONNO. Anna Caparra
 LA SINDROME DELLE APNEE OSTRUTTIVE DEL SONNO Anna Caparra OSAS LA SINDROME DELLE APNEE OSTRUTTIVE DEL SONNO e una condizione morbosa caratterizzata da episodi ricorrenti di ostruzione completa (apnea)
LA SINDROME DELLE APNEE OSTRUTTIVE DEL SONNO Anna Caparra OSAS LA SINDROME DELLE APNEE OSTRUTTIVE DEL SONNO e una condizione morbosa caratterizzata da episodi ricorrenti di ostruzione completa (apnea)
La BPCO e le comorbilità. Federico Sciarra
 La BPCO e le comorbilità Federico Sciarra La BPCO, essendo una malattia cronica con caratteristiche di infiammazione sistemica, facilmente coesiste con altre patologie sia acute che croniche, che influenzano
La BPCO e le comorbilità Federico Sciarra La BPCO, essendo una malattia cronica con caratteristiche di infiammazione sistemica, facilmente coesiste con altre patologie sia acute che croniche, che influenzano
Aprilia 19 Ottobre BPCO e comorbidità cardiovascolari: nuove evidenze scientifiche in ambito terapeutico. Stefano Montanari
 Aprilia 19 Ottobre 2013 BPCO e comorbidità cardiovascolari: nuove evidenze scientifiche in ambito terapeutico Stefano Montanari QUESTO ASPETTO RICHIEDE L INTERVENTO FARMACOLOGICO CON BRONCODILATATORE
Aprilia 19 Ottobre 2013 BPCO e comorbidità cardiovascolari: nuove evidenze scientifiche in ambito terapeutico Stefano Montanari QUESTO ASPETTO RICHIEDE L INTERVENTO FARMACOLOGICO CON BRONCODILATATORE
Il Monitoraggio Cardio-Respiratorio nel Sonno
 24-25 novembre 2016 II Corso Teorico-Pratico Il Monitoraggio Cardio-Respiratorio nel Sonno Aula Didattica del Presidio Ospedaliero di Sesto S.G. Via Matteotti, 83 Sesto San Giovanni (MI) RAZIONALE Nella
24-25 novembre 2016 II Corso Teorico-Pratico Il Monitoraggio Cardio-Respiratorio nel Sonno Aula Didattica del Presidio Ospedaliero di Sesto S.G. Via Matteotti, 83 Sesto San Giovanni (MI) RAZIONALE Nella
OSAS Lo stato dell Arte
 SECONDA UNIVERSITÀ DEGLI STUDI DI NAPOLI FACOLTÀ DI MEDICINA E CHIRURGIA Dipartimento di Scienze Cardio Toraciche e Respiratorie CATTEDRA DI MALATTIE DELL APPARATO RESPIRATORIO Prof. C. Marzo OSAS Lo stato
SECONDA UNIVERSITÀ DEGLI STUDI DI NAPOLI FACOLTÀ DI MEDICINA E CHIRURGIA Dipartimento di Scienze Cardio Toraciche e Respiratorie CATTEDRA DI MALATTIE DELL APPARATO RESPIRATORIO Prof. C. Marzo OSAS Lo stato
LA VENTILAZIONE MECCANICA NON INVASIVA LA NIV NEL MALATO OSTRUITO
 LA VENTILAZIONE MECCANICA NON INVASIVA LA NIV NEL MALATO OSTRUITO Dott.ssa Chiara Rivera Geriatra presso Policlinico Universitario Campus Bio-Medico Roma La Broncopneumopatia Cronica Ostruttiva (BPCO)
LA VENTILAZIONE MECCANICA NON INVASIVA LA NIV NEL MALATO OSTRUITO Dott.ssa Chiara Rivera Geriatra presso Policlinico Universitario Campus Bio-Medico Roma La Broncopneumopatia Cronica Ostruttiva (BPCO)
Comorbidità, disfunzione endoteliale ed esercizio fisico
 Comorbidità, disfunzione endoteliale ed esercizio fisico Eva Bernardi Ferrara, 6 Novembre 2015 Asma, BPCO ed esercizio fisico BPCO e Comorbidità La BPCO è una malattia multisistemica complessa, frequente,
Comorbidità, disfunzione endoteliale ed esercizio fisico Eva Bernardi Ferrara, 6 Novembre 2015 Asma, BPCO ed esercizio fisico BPCO e Comorbidità La BPCO è una malattia multisistemica complessa, frequente,
Cambia marcia: l importanza della guida per la tutela del lavoratore
 Convegno gratuito Cambia marcia: l importanza della guida per la tutela del lavoratore Relatore: Pierluigi Innocenti BOLOGNA, 19 ottobre 2016 dalle ore 14.00 alle ore 17.00 PITONE 18 ore TIGRE 15.8 ore
Convegno gratuito Cambia marcia: l importanza della guida per la tutela del lavoratore Relatore: Pierluigi Innocenti BOLOGNA, 19 ottobre 2016 dalle ore 14.00 alle ore 17.00 PITONE 18 ore TIGRE 15.8 ore
Angela Marie Abbatecola Direzione Scientifica, INRCA Ancona
 Angela Marie Abbatecola Direzione Scientifica, INRCA Ancona Composizione Corporea e Mortalità nella BPCO (n=413) Schols A et al, 2005 BIA Composizione Corporea e Mortalità nella BPCO (n=413) Schols A et
Angela Marie Abbatecola Direzione Scientifica, INRCA Ancona Composizione Corporea e Mortalità nella BPCO (n=413) Schols A et al, 2005 BIA Composizione Corporea e Mortalità nella BPCO (n=413) Schols A et
Studi randomizzati controllati, elevato numero di studi. Studi non randomizzati e studi osservazionali. Opinione di un gruppo di esperti
 PROGETTO MONDIALE BPCO Livelli di evidenza CATEGORIA FONTE A B C D Studi randomizzati controllati, elevato numero di studi Studi randomizzati controllati, scarso numero di studi Studi non randomizzati
PROGETTO MONDIALE BPCO Livelli di evidenza CATEGORIA FONTE A B C D Studi randomizzati controllati, elevato numero di studi Studi randomizzati controllati, scarso numero di studi Studi non randomizzati
Proposta di una caratterizzazione funzionale legata alla disabilità per i pazienti in ossigeno-terapia
 58 Congresso Nazionale SIGG Società Italiana di Gerontologia e Geriatria Torino, 27-30 novembre 2013 Proposta di una caratterizzazione funzionale legata alla disabilità per i pazienti in ossigeno-terapia
58 Congresso Nazionale SIGG Società Italiana di Gerontologia e Geriatria Torino, 27-30 novembre 2013 Proposta di una caratterizzazione funzionale legata alla disabilità per i pazienti in ossigeno-terapia
30 novembre 1 dicembre 2017
 30 novembre 1 dicembre 2017 Prove di funzionalità respiratoria: un aiuto alla diagnosi Dr.ssa Maria Rosa Mirenda 2015 ESC/ERS Spirometria semplice Spirometria globale (pletismografia) DLCO (singolo respiro)
30 novembre 1 dicembre 2017 Prove di funzionalità respiratoria: un aiuto alla diagnosi Dr.ssa Maria Rosa Mirenda 2015 ESC/ERS Spirometria semplice Spirometria globale (pletismografia) DLCO (singolo respiro)
OSAS: ASPETTI CLINICI DI ENDOCRINOLOGIA E METABOLISMO DISTURBI RESPIRATORI OSTRUTTIVI IN SONNO MEDICINA INTERNA,
 Fondazione per la Ricerca e la Cura dei Disturbi del Sonno Onlus DISTURBI RESPIRATORI OSTRUTTIVI IN SONNO OSAS: ASPETTI CLINICI DI MEDICINA INTERNA, ENDOCRINOLOGIA E METABOLISMO CASO CLINICO N. 1 OSAS
Fondazione per la Ricerca e la Cura dei Disturbi del Sonno Onlus DISTURBI RESPIRATORI OSTRUTTIVI IN SONNO OSAS: ASPETTI CLINICI DI MEDICINA INTERNA, ENDOCRINOLOGIA E METABOLISMO CASO CLINICO N. 1 OSAS
LE CRONICITA RESPIRATORIE
 Fausto De Michele LE CRONICITA RESPIRATORIE BPCO ASMA APNEE OSTRUTTIVE (OSA) La dimensione del problema OSA in Italia In Italia si può stimare che almeno 6.000.000 di persone siano affette da OSA e di
Fausto De Michele LE CRONICITA RESPIRATORIE BPCO ASMA APNEE OSTRUTTIVE (OSA) La dimensione del problema OSA in Italia In Italia si può stimare che almeno 6.000.000 di persone siano affette da OSA e di
Insufficienza respiratoria sul territorio Inquadramento clinico e l'assistenza del paziente ipossiemico
 VII CONGRESSO NAZIONALE IL SISTEMA 118 E LA RETE CLINICA PERUGIA, 21-2323 maggio 2009 Insufficienza respiratoria sul territorio Inquadramento clinico e l'assistenza del paziente ipossiemico V.Antonaglia
VII CONGRESSO NAZIONALE IL SISTEMA 118 E LA RETE CLINICA PERUGIA, 21-2323 maggio 2009 Insufficienza respiratoria sul territorio Inquadramento clinico e l'assistenza del paziente ipossiemico V.Antonaglia
La donna anziana fragile
 5 Workshop: La salute della differenza L evoluzione del Sistema Socio Sanitario Lombardo a promozione della salute della donna Aula Bussolati - 30 novembre 2016 La donna anziana fragile Differenze di genere
5 Workshop: La salute della differenza L evoluzione del Sistema Socio Sanitario Lombardo a promozione della salute della donna Aula Bussolati - 30 novembre 2016 La donna anziana fragile Differenze di genere
IL POST-ACUTO: LA RIABILITAZIONE RESPIRATORIA
 Dott. Michele Maiellari Specialista in Malattie dell Apparato Respiratorio Universita di Bari U.O. di Medicina e Chirurgia d Urgenza e Pronto Soccorso Resp.Dott.F. Serafino Ospedale San Giacomo Monopoli
Dott. Michele Maiellari Specialista in Malattie dell Apparato Respiratorio Universita di Bari U.O. di Medicina e Chirurgia d Urgenza e Pronto Soccorso Resp.Dott.F. Serafino Ospedale San Giacomo Monopoli
LA RIABILITAZIONE. Gamna, Renzulli
 LA RIABILITAZIONE Gamna, Renzulli Definitions of Dyspnea The sensation of difficulty in breathing Breathing discomfort Inability to breathe deeply enough Uncomfortable awareness of breathing* Increased
LA RIABILITAZIONE Gamna, Renzulli Definitions of Dyspnea The sensation of difficulty in breathing Breathing discomfort Inability to breathe deeply enough Uncomfortable awareness of breathing* Increased
Obstructive Sleep Apnea Syndrome
 U.O.S.D. Audiologia e foniatria Dir. Prof. Stefano Di Girolamo Università Tor Vergata Roma Aspetti di economia sanitaria nel paziente Obstructive Sleep Apnea Syndrome La valutazione economica del costo
U.O.S.D. Audiologia e foniatria Dir. Prof. Stefano Di Girolamo Università Tor Vergata Roma Aspetti di economia sanitaria nel paziente Obstructive Sleep Apnea Syndrome La valutazione economica del costo
Ventilazione non-invasiva e. EPA cardiogeno: CPAP vs BPAP. Dott. Andrea Bellone. UOC di PS - Medicina d Urgenza
 Ventilazione non-invasiva e EPA cardiogeno: CPAP vs BPAP Dott. Andrea Bellone UOC di PS - Medicina d Urgenza ASST Grande Ospedale Metropolitano Niguarda INSUFFICIENZE RESPIRATORIA Tipo 1 «Parenchimale»:
Ventilazione non-invasiva e EPA cardiogeno: CPAP vs BPAP Dott. Andrea Bellone UOC di PS - Medicina d Urgenza ASST Grande Ospedale Metropolitano Niguarda INSUFFICIENZE RESPIRATORIA Tipo 1 «Parenchimale»:
Fabrizio Giostra UOC Medicina e Chirurgia d Accettazione e d Urgenza Area Vasta 4 - Fermo Santa Margherita Ligure,
 Modalità ventilatorie Fabrizio Giostra UOC Medicina e Chirurgia d Accettazione e d Urgenza Area Vasta 4 - Fermo Santa Margherita Ligure, 7.6.2016 Modalità Pressometrica Pressometrica Mandatoria trigger
Modalità ventilatorie Fabrizio Giostra UOC Medicina e Chirurgia d Accettazione e d Urgenza Area Vasta 4 - Fermo Santa Margherita Ligure, 7.6.2016 Modalità Pressometrica Pressometrica Mandatoria trigger
DOTT.SSA TIZIANA GILIBERTI CURRICULUM FORMATIVO E PROFESSSIONALE
 DOTT.SSA TIZIANA GILIBERTI CURRICULUM FORMATIVO E PROFESSSIONALE Dati anagrafici: Nome e Cognome:Tiziana Giliberti Luogo e Data di nascita: Bari, 16 giugno 1969 Qualifica: Dirigente Medico Incarico attuale:
DOTT.SSA TIZIANA GILIBERTI CURRICULUM FORMATIVO E PROFESSSIONALE Dati anagrafici: Nome e Cognome:Tiziana Giliberti Luogo e Data di nascita: Bari, 16 giugno 1969 Qualifica: Dirigente Medico Incarico attuale:
LA SINDROME DELLE APNEE NOTTURNE: UNA SFIDA DIAGNOSTICO TERAPEUTICA
 Roma, 8 novembre 2012 La Polisonnografia (PSG) è il monitoraggio di molteplici parametri fisiologici nel Sonno, e rappresenta l'attuale gold standard diagnostico per lo studio e la classificazione dei
Roma, 8 novembre 2012 La Polisonnografia (PSG) è il monitoraggio di molteplici parametri fisiologici nel Sonno, e rappresenta l'attuale gold standard diagnostico per lo studio e la classificazione dei
CRF SCHEDA RACCOLTA DATI
 Percorso assistenziale per la presa in carico multidisciplinare del paziente con comorbilità cardiorespiratoria finalizzata alla riduzione della morbilità ed al miglioramento dell appropriatezza prescrittiva
Percorso assistenziale per la presa in carico multidisciplinare del paziente con comorbilità cardiorespiratoria finalizzata alla riduzione della morbilità ed al miglioramento dell appropriatezza prescrittiva
Broncopneumopatia Cronica Ostruttiva e Malattia Cardiovascolare
 V Giornata Mondiale BPCO 15 novembre 2006 Broncopneumopatia Cronica Ostruttiva Prof. Massimo Santini M.D., FESC, FACC Dipartimento Cardiovascolare Ospedale S. Filippo Neri Roma Coinvolgimento Cardiaco
V Giornata Mondiale BPCO 15 novembre 2006 Broncopneumopatia Cronica Ostruttiva Prof. Massimo Santini M.D., FESC, FACC Dipartimento Cardiovascolare Ospedale S. Filippo Neri Roma Coinvolgimento Cardiaco
Qualità della vita. Pulmonary rehabilitation programme. Quali misure di outcome? Franco Pasqua
 Qualità della vita..the GOAL IS TO REDUCE.. DEFICIT FISIOLOGICO EFFETTO SULLA VITA IMPAIRMENT, DISABILITY AND HANDICAP Franco Pasqua SVANTAGGIO SOCIALE MORGAN 2003; CELLI 2003 Una misura di valutazione
Qualità della vita..the GOAL IS TO REDUCE.. DEFICIT FISIOLOGICO EFFETTO SULLA VITA IMPAIRMENT, DISABILITY AND HANDICAP Franco Pasqua SVANTAGGIO SOCIALE MORGAN 2003; CELLI 2003 Una misura di valutazione
Studio SENIORS Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza
 Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza cardiaca (1) Introduzione (1) Età media dei pazienti con insufficienza
Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza cardiaca (1) Introduzione (1) Età media dei pazienti con insufficienza
Medicina di genere e appropriatezza nel setting della Medicina Generale e Cure Primarie
 Medicina di genere e appropriatezza nel setting della Medicina Generale e Cure Primarie Dr Marchi Rita Medico di Medicina Generale Presidente S.I.M.G di Ferrara 24 settembre 2016 Dati ISTAT 2012-2013,
Medicina di genere e appropriatezza nel setting della Medicina Generale e Cure Primarie Dr Marchi Rita Medico di Medicina Generale Presidente S.I.M.G di Ferrara 24 settembre 2016 Dati ISTAT 2012-2013,
Fattori clinici e parametri funzionali associati allo status di frequente riacutizzatore nei pazienti con BPCO di grado severo
 Università degli Studi di Bari Aldo Moro Scuola di Specializzazione in Malattie dell Apparato Respiratorio Direttore : Prof. Onofrio Resta Fattori clinici e parametri funzionali associati allo status di
Università degli Studi di Bari Aldo Moro Scuola di Specializzazione in Malattie dell Apparato Respiratorio Direttore : Prof. Onofrio Resta Fattori clinici e parametri funzionali associati allo status di
linee guida, raccomandazioni o documento da rivedere?
 XXXIII Congresso Sezione SIAAIC Toscana Firenze, 10-11 novembre 2017 BPCO e GOLD: linee guida, raccomandazioni o documento da rivedere? Massimo Pistolesi Dipartimento di Medicina Sperimentale e Clinica
XXXIII Congresso Sezione SIAAIC Toscana Firenze, 10-11 novembre 2017 BPCO e GOLD: linee guida, raccomandazioni o documento da rivedere? Massimo Pistolesi Dipartimento di Medicina Sperimentale e Clinica
Classificazione spirometrica(*) di gravità della BPCO
 Classificazione spirometrica(*) di gravità della BPCO STADIO CARATTERISTICHE ILIEVE VEMS/CVF < 0.7; VEMS 80% del teorico II MODERATA VEMS/CVF< 0.7; 50% VEMS < 80% III GRAVE VEMS/CVF < 0.7; 30% VEMS < 50%
Classificazione spirometrica(*) di gravità della BPCO STADIO CARATTERISTICHE ILIEVE VEMS/CVF < 0.7; VEMS 80% del teorico II MODERATA VEMS/CVF< 0.7; 50% VEMS < 80% III GRAVE VEMS/CVF < 0.7; 30% VEMS < 50%
Prove di funzionalità respiratoria: un aiuto alla diagnosi. Dr.ssa Maria Rosa Mirenda
 Prove di funzionalità respiratoria: un aiuto alla diagnosi Dr.ssa Maria Rosa Mirenda 2015 ESC/ERS Spirometria semplice Spirometria globale (pletismografia) DLCO (singolo respiro) Respiratory Medicine,
Prove di funzionalità respiratoria: un aiuto alla diagnosi Dr.ssa Maria Rosa Mirenda 2015 ESC/ERS Spirometria semplice Spirometria globale (pletismografia) DLCO (singolo respiro) Respiratory Medicine,
Letteratura consigliata di rilevanza clinica
 11 Letteratura consigliata di rilevanza clinica 150 Letteratura consigliata di rilevanza clinica Di seguito è elencata una piccola scelta di fonti di letteratura con importanza clinica, di recente pubblicazione.
11 Letteratura consigliata di rilevanza clinica 150 Letteratura consigliata di rilevanza clinica Di seguito è elencata una piccola scelta di fonti di letteratura con importanza clinica, di recente pubblicazione.
INDICAZIONI GENERALI PER L'UTILIZZO DELLA VENTILAZIONE NON INVASIVA NELLE STRUTTURE 'ALTA INTENSITÀ' CHIRUGICA" E "STROKE UNIT"
 INDICAZIONI GENERALI PER L'UTILIZZO DELLA VENTILAZIONE NON INVASIVA NELLE STRUTTURE 'ALTA INTENSITÀ' CHIRUGICA" E "STROKE UNIT" La ventilazione non invasiva rappresenta una metodica che, applicata tempestivamente,
INDICAZIONI GENERALI PER L'UTILIZZO DELLA VENTILAZIONE NON INVASIVA NELLE STRUTTURE 'ALTA INTENSITÀ' CHIRUGICA" E "STROKE UNIT" La ventilazione non invasiva rappresenta una metodica che, applicata tempestivamente,
E una delle maggiori cause di mortalità e morbidità nel modo Entro il 2020 passerà al terzo posto tra le cause di morte (le malattie respiratorie nel
 E una delle maggiori cause di mortalità e morbidità nel modo Entro il 2020 passerà al terzo posto tra le cause di morte (le malattie respiratorie nel loro complesso saranno la seconda causa di morte) Il
E una delle maggiori cause di mortalità e morbidità nel modo Entro il 2020 passerà al terzo posto tra le cause di morte (le malattie respiratorie nel loro complesso saranno la seconda causa di morte) Il
Malattie rare, polmone e fumo Sergio Harari U.O. di Pneumologia e Terapia Semi Intensiva Osp. San Giuseppe - MultiMedica, Milano
 Malattie rare, polmone e fumo Sergio Harari U.O. di Pneumologia e Terapia Semi Intensiva Osp. San Giuseppe - MultiMedica, Milano 29 maggio 2019, Milano Recent Advances BPCO Tumore del polmone Fumo Enfisema
Malattie rare, polmone e fumo Sergio Harari U.O. di Pneumologia e Terapia Semi Intensiva Osp. San Giuseppe - MultiMedica, Milano 29 maggio 2019, Milano Recent Advances BPCO Tumore del polmone Fumo Enfisema
PERCORSO DIAGNOSTICO-TERAPEUTICO PER L USO APPROPRIATO DI FARMACI AD ALTO COSTO PER LA CURA DELLA BPCO AGOSTO 2008
 PERCORSO DIAGNOSTICO-TERAPEUTICO PER L USO APPROPRIATO DI FARMACI AD ALTO COSTO PER LA CURA DELLA BPCO AGOSTO 2008 Documento redatto dal gruppo di lavoro coordinato dall ASL di Brescia - Dipartimento Cure
PERCORSO DIAGNOSTICO-TERAPEUTICO PER L USO APPROPRIATO DI FARMACI AD ALTO COSTO PER LA CURA DELLA BPCO AGOSTO 2008 Documento redatto dal gruppo di lavoro coordinato dall ASL di Brescia - Dipartimento Cure
SINDROME DELLE APNEE OSTRUTTIVE NOTTURNE (OSAS) E PARKINSON
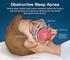 SINDROME DELLE APNEE OSTRUTTIVE NOTTURNE (OSAS) E PARKINSON Dott.ssa Francesca Crosta Università degli Studi dell Aquila Scuola di Specializzazione di Geriatria DISTURBI DEL SONNO E PARKINSON Tra i sintomi
SINDROME DELLE APNEE OSTRUTTIVE NOTTURNE (OSAS) E PARKINSON Dott.ssa Francesca Crosta Università degli Studi dell Aquila Scuola di Specializzazione di Geriatria DISTURBI DEL SONNO E PARKINSON Tra i sintomi
Epidemiologia e caratteristiche cliniche dell anziano con FA
 Epidemiologia e caratteristiche cliniche dell anziano con FA Dott. Gianluca Isaia SC Geriatria AOU San Luigi Gonzaga di Orbassano Pollenzo 2-3 Marzo 2018 La Fibrillazione Atriale è la più comune aritmia
Epidemiologia e caratteristiche cliniche dell anziano con FA Dott. Gianluca Isaia SC Geriatria AOU San Luigi Gonzaga di Orbassano Pollenzo 2-3 Marzo 2018 La Fibrillazione Atriale è la più comune aritmia
trattamento della BPCO: confronto tra Tiotropio e LABA.
 Rischio di mortalità associato al trattamento della BPCO: confronto tra Tiotropio e LABA. Silvia Cascini, Kirchmayer Ursula, Di Martino Mirko, Agabiti Nera, Bauleo Lisa, Belleudi Valeria, Fusco Danilo,
Rischio di mortalità associato al trattamento della BPCO: confronto tra Tiotropio e LABA. Silvia Cascini, Kirchmayer Ursula, Di Martino Mirko, Agabiti Nera, Bauleo Lisa, Belleudi Valeria, Fusco Danilo,
DELIBERAZIONE N. 660/2015 ADOTTATA IN DATA 23/04/2015 IL DIRETTORE GENERALE
 DELIBERAZIONE N. 660/2015 ADOTTATA IN DATA 23/04/2015 OGGETTO: Integrazione del bando di ricerca contributi da privati n. 16 con il progetto P16-03.31 Valutazione di un percorso di presa in carico dei
DELIBERAZIONE N. 660/2015 ADOTTATA IN DATA 23/04/2015 OGGETTO: Integrazione del bando di ricerca contributi da privati n. 16 con il progetto P16-03.31 Valutazione di un percorso di presa in carico dei
Diaframma e malattie ostruttive. Enrico Clini
 Diaframma e malattie ostruttive Enrico Clini Outline Come funziona il diaframma Valutazione ecografica del diaframma Studio del diaframma durante AE-COPD Outline Come funziona il diaframma Valutazione
Diaframma e malattie ostruttive Enrico Clini Outline Come funziona il diaframma Valutazione ecografica del diaframma Studio del diaframma durante AE-COPD Outline Come funziona il diaframma Valutazione
SESSIONE 2. Riconoscere i soggetti a rischio per BPCO: il case finding opportunistico. Lezione di sintesi
 SESSIONE 2 Riconoscere i soggetti a rischio per BPCO: il case finding opportunistico Lezione di sintesi BPCO: opportunità ed efficacia del case-finding in medicina generale Mortalità in Italia Le malattie
SESSIONE 2 Riconoscere i soggetti a rischio per BPCO: il case finding opportunistico Lezione di sintesi BPCO: opportunità ed efficacia del case-finding in medicina generale Mortalità in Italia Le malattie
L utilizzo della linea guida regionale su diagnosi e terapia della BPCO per la sanità d iniziativa B. Bruni Servizio di Riabilitazione Respiratoria e
 L utilizzo della linea guida regionale su diagnosi e terapia della BPCO per la sanità d iniziativa B. Bruni Servizio di Riabilitazione Respiratoria e Profilassi Tisiopneumologica Centro Servizi Grocco,
L utilizzo della linea guida regionale su diagnosi e terapia della BPCO per la sanità d iniziativa B. Bruni Servizio di Riabilitazione Respiratoria e Profilassi Tisiopneumologica Centro Servizi Grocco,
Bronco-Pneumopatia Cronica Ostruttiva (BPCO) e Comorbilità
 ARNO Osservatorio 1987 2007 VENT ANNI DI STORIA DELL EPIDEMIOLOGIA DEL FARMACO per guardare al futuro Bronco-Pneumopatia Cronica Ostruttiva (BPCO) e Comorbilità Caterina Anecchino Laboratorio di Farmacoepidemiologia
ARNO Osservatorio 1987 2007 VENT ANNI DI STORIA DELL EPIDEMIOLOGIA DEL FARMACO per guardare al futuro Bronco-Pneumopatia Cronica Ostruttiva (BPCO) e Comorbilità Caterina Anecchino Laboratorio di Farmacoepidemiologia
L identificazione dei soggetti a rischio
 Fibrillazione Atriale: up to date L identificazione dei soggetti a rischio Dipart. Scienze Biomed. Chirurg. Università Verona Sezione Medicina Interna C Per prevenire efficacemente la fibrillazione atriale
Fibrillazione Atriale: up to date L identificazione dei soggetti a rischio Dipart. Scienze Biomed. Chirurg. Università Verona Sezione Medicina Interna C Per prevenire efficacemente la fibrillazione atriale
Germano Bettoncelli Roma 17 Novembre 2010
 Germano Bettoncelli Roma 17 Novembre 2010 Tinkelman D.G, Price D.B, Nordyke R.J, Halbert R.J. COPD screening efforts in primary care: Primary Care respiratory Journal (2007) 16 (1): 41-48 Screening of
Germano Bettoncelli Roma 17 Novembre 2010 Tinkelman D.G, Price D.B, Nordyke R.J, Halbert R.J. COPD screening efforts in primary care: Primary Care respiratory Journal (2007) 16 (1): 41-48 Screening of
Cos è l OSAS? Attualmente solo lo 0,25% della popolazione è in terapia.
 1 Cos è l OSAS? L OSAS o Sindrome delle Apnee Ostruttive del Sonno è uno dei disturbi respiratori più comuni, e si manifesta attraverso interruzioni respiratorie del sonno complete o parziali per un tempo
1 Cos è l OSAS? L OSAS o Sindrome delle Apnee Ostruttive del Sonno è uno dei disturbi respiratori più comuni, e si manifesta attraverso interruzioni respiratorie del sonno complete o parziali per un tempo
Le cure palliative. Strategie terapeutiche nell anziano con BPCO. Claudio Pedone. Università Campus Bio-Medico di Roma
 Le cure palliative Strategie terapeutiche nell anziano con BPCO Claudio Pedone Università Campus Bio-Medico di Roma LXII Congresso Nazionale SIGG Napoli, 29 novembre 2 dicembre 2017 C. Pedone (UCBM) Le
Le cure palliative Strategie terapeutiche nell anziano con BPCO Claudio Pedone Università Campus Bio-Medico di Roma LXII Congresso Nazionale SIGG Napoli, 29 novembre 2 dicembre 2017 C. Pedone (UCBM) Le
Valutazione del rischio anestesiologico
 Valutazione del rischio anestesiologico Dipartimento di Medicina Perioperatoria, Terapia Intensiva ed Emergenza Università degli Studi di Trieste Prof. Umberto Lucangelo MD, PhD Dislipidemia Diabete Mellito
Valutazione del rischio anestesiologico Dipartimento di Medicina Perioperatoria, Terapia Intensiva ed Emergenza Università degli Studi di Trieste Prof. Umberto Lucangelo MD, PhD Dislipidemia Diabete Mellito
I nuovi scenari della OTLT. Parametri di percezione o outcomes
 I nuovi scenari della OTLT. Parametri di percezione o outcomes Claudio Micheletto Fin dai tempi dell introduzione dell ossigeno come agente terapeutico, molto è stato appreso sugli effetti nocivi dell
I nuovi scenari della OTLT. Parametri di percezione o outcomes Claudio Micheletto Fin dai tempi dell introduzione dell ossigeno come agente terapeutico, molto è stato appreso sugli effetti nocivi dell
La gestione del paziente con BPCO e le più frequenti co-morbidità
 Respiro è Vita: il 2009 anno per la Salute del Respiro Torino 17/6/2009 La gestione del paziente con BPCO e le più frequenti co-morbidità Dr. Francesco Torta S.C. di Medicina Interna Ospedale di Chieri
Respiro è Vita: il 2009 anno per la Salute del Respiro Torino 17/6/2009 La gestione del paziente con BPCO e le più frequenti co-morbidità Dr. Francesco Torta S.C. di Medicina Interna Ospedale di Chieri
Farmaci per il trattamento dell asma bronchiale
 Farmaci per il trattamento dell asma bronchiale Università degli studi di Cagliari Facoltà di Medicina e Chirurgia Dipartimento di Neuroscienze Bernard B. Brodie Sezione Farmacologia Clinica Prof.ssa Maria
Farmaci per il trattamento dell asma bronchiale Università degli studi di Cagliari Facoltà di Medicina e Chirurgia Dipartimento di Neuroscienze Bernard B. Brodie Sezione Farmacologia Clinica Prof.ssa Maria
L apparato respiratorio. In movimento Marietti Scuola 2010 De Agostini Scuola S.p.A. Novara
 L apparato respiratorio Fasi della respirazione La ventilazione polmonare (o esterna) La diffusione Il trasporto dei gas La respirazione cellulare (o interna) Le vie aeree Le vie aeree I polmoni Il destro
L apparato respiratorio Fasi della respirazione La ventilazione polmonare (o esterna) La diffusione Il trasporto dei gas La respirazione cellulare (o interna) Le vie aeree Le vie aeree I polmoni Il destro
CHRONIC LOW GRADE INFLAMMATION NELL ANZIANO: INSUFFICIENZA CARDIACA
 CHRONIC LOW GRADE INFLAMMATION NELL ANZIANO: INSUFFICIENZA CARDIACA Valentina Parisi, MD, PhD Dipartimento di Scienze Mediche Traslazionali Università degli Studi di Napoli Federico II PREVALENZA DELLO
CHRONIC LOW GRADE INFLAMMATION NELL ANZIANO: INSUFFICIENZA CARDIACA Valentina Parisi, MD, PhD Dipartimento di Scienze Mediche Traslazionali Università degli Studi di Napoli Federico II PREVALENZA DELLO
L USO DEI SUPPORTI VENTILATORI IN RIABILITAZIONE RESPIRATORIA
 WWW.FISIOKINESITERAPIA.BIZ L USO DEI SUPPORTI VENTILATORI IN RIABILITAZIONE RESPIRATORIA BPCO Ostruzione cronica delle vie aeree Dispnea Disability Capacità di esercizio Ansia e depressione Qualità della
WWW.FISIOKINESITERAPIA.BIZ L USO DEI SUPPORTI VENTILATORI IN RIABILITAZIONE RESPIRATORIA BPCO Ostruzione cronica delle vie aeree Dispnea Disability Capacità di esercizio Ansia e depressione Qualità della
Obesità e disturbi respiratori durante il riposo notturno. Gennaio C.I.D.I.M.U
 Obesità e disturbi respiratori durante il riposo notturno Gennaio 2009 - C.I.D.I.M.U SINTOMI NOTTURNI: RUSSAMENTO CON SENSO DI SOFFOCAMENTO INCUBI NOTTURNI CON SENSO DI ANNEGAMENTO, CADUTA NEL VUOTO.
Obesità e disturbi respiratori durante il riposo notturno Gennaio 2009 - C.I.D.I.M.U SINTOMI NOTTURNI: RUSSAMENTO CON SENSO DI SOFFOCAMENTO INCUBI NOTTURNI CON SENSO DI ANNEGAMENTO, CADUTA NEL VUOTO.
Dott. Giuseppe Misuraca Direttore f.f Centrale Operativa SUES 118 Caltanissetta Dott. Giovanni Sbrana Dirigente Medico Base HEMS Grosseto Palermo, 25
 Dott. Giuseppe Misuraca Direttore f.f Centrale Operativa SUES 118 Caltanissetta Dott. Giovanni Sbrana Dirigente Medico Base HEMS Grosseto Palermo, 25 maggio 2018 Razionale Fonte del problema Le reti DM
Dott. Giuseppe Misuraca Direttore f.f Centrale Operativa SUES 118 Caltanissetta Dott. Giovanni Sbrana Dirigente Medico Base HEMS Grosseto Palermo, 25 maggio 2018 Razionale Fonte del problema Le reti DM
Titolo linea guida. Management of chronic obstructive pulmonary disease in adults in primary and secondary care. Prodotta da: NICE
 Titolo linea guida Management of chronic obstructive pulmonary disease in adults in primary and secondary care Prodotta da: NICE Anno di pubblicazione: 2004, update 2010 Sospetta la diagnosi Verifica diagnosi
Titolo linea guida Management of chronic obstructive pulmonary disease in adults in primary and secondary care Prodotta da: NICE Anno di pubblicazione: 2004, update 2010 Sospetta la diagnosi Verifica diagnosi
Coordinazione respiratoria
 Coordinazione respiratoria Tecniche di rieducazione respiratoria largamente diffuse nella pratica riabilitativa allo scopo di migliorare i parametri respiratori, funzionali e sintomatici mediante la consapevole
Coordinazione respiratoria Tecniche di rieducazione respiratoria largamente diffuse nella pratica riabilitativa allo scopo di migliorare i parametri respiratori, funzionali e sintomatici mediante la consapevole
Fattori di rischio comuni a uomini e donne
 Uomini e donne: affari di cuore Varese, 3 Dicembre 2014 Fattori di rischio comuni a uomini e donne Andrea M. Maresca Dipartimento di Medicina Clinica e Sperimentale Università degli Studi dell Insubria
Uomini e donne: affari di cuore Varese, 3 Dicembre 2014 Fattori di rischio comuni a uomini e donne Andrea M. Maresca Dipartimento di Medicina Clinica e Sperimentale Università degli Studi dell Insubria
Modulo 2 L IMPATTO DELLA RINITE ALLERGICA SULL ASMA
 Modulo 2 L IMPATTO DELLA RINITE ALLERGICA SULL ASMA 1 Obiettivi del modulo 2 Spiegare la cosiddetta ipotesi unitaria alla base della patogenesi di rinite allergica e asma Commentare la frequente coesistenza
Modulo 2 L IMPATTO DELLA RINITE ALLERGICA SULL ASMA 1 Obiettivi del modulo 2 Spiegare la cosiddetta ipotesi unitaria alla base della patogenesi di rinite allergica e asma Commentare la frequente coesistenza
Dott. Francesco Paolo Brunese Pediatra di Famiglia Phd Fisiopatologia Respiratoria Infantile
 Dott. Francesco Paolo Brunese Pediatra di Famiglia Phd Fisiopatologia Respiratoria Infantile DISPNEA: Definizione Anormale e disagevole consapevolezza del proprio respiro Sensazione soggettiva di respirazione
Dott. Francesco Paolo Brunese Pediatra di Famiglia Phd Fisiopatologia Respiratoria Infantile DISPNEA: Definizione Anormale e disagevole consapevolezza del proprio respiro Sensazione soggettiva di respirazione
Abitudini dietetico-comportamentali e rischio cardiovascolare : aggiornamenti
 XV Simposio di Cardiologia della Regio Insubrica Manno - 6 marzo 2013 Abitudini dietetico-comportamentali e rischio cardiovascolare : aggiornamenti Anna Maria Grandi Dipartimento di Medicina Clinica e
XV Simposio di Cardiologia della Regio Insubrica Manno - 6 marzo 2013 Abitudini dietetico-comportamentali e rischio cardiovascolare : aggiornamenti Anna Maria Grandi Dipartimento di Medicina Clinica e
INTERESSAMENTO PNEUMOLOGICO NELLA SLA: Diagnosi e trattamento
 INTERESSAMENTO PNEUMOLOGICO NELLA SLA: Diagnosi e trattamento Dott.ssa Barbara Fusar Poli ICS Maugeri Pavia Pneumologia Riabilitativa barbara.fusarpoli@icsmaugeri.it NORMALE V T P mus P max NEUROMUSCOLARE
INTERESSAMENTO PNEUMOLOGICO NELLA SLA: Diagnosi e trattamento Dott.ssa Barbara Fusar Poli ICS Maugeri Pavia Pneumologia Riabilitativa barbara.fusarpoli@icsmaugeri.it NORMALE V T P mus P max NEUROMUSCOLARE
La Sindrome Obesità-Ipoventilazione e le Ipoventilazioni Centrali
 La Sindrome Obesità-Ipoventilazione e le Ipoventilazioni Centrali Dott. Francesco Carbone II Corso multidisciplinare di aggiornamento La Sindrome delle Apnee Notturne: una sfida diagnostico terapeutica
La Sindrome Obesità-Ipoventilazione e le Ipoventilazioni Centrali Dott. Francesco Carbone II Corso multidisciplinare di aggiornamento La Sindrome delle Apnee Notturne: una sfida diagnostico terapeutica
CONGRESSO NAZIONALE CARD ITALIA
 CONGRESSO NAZIONALE CARD ITALIA PDTA E CURE PERSONALIZZATE Bari 24-26 maggio 2018 Dott. G. ERRICO DSS - Maglie Fattori di rischio / Asintomatico Sintomatico / Modificazioni Lievi/Discrete della Meccanica
CONGRESSO NAZIONALE CARD ITALIA PDTA E CURE PERSONALIZZATE Bari 24-26 maggio 2018 Dott. G. ERRICO DSS - Maglie Fattori di rischio / Asintomatico Sintomatico / Modificazioni Lievi/Discrete della Meccanica
Sommario. Premessa... 2 Percorso diagnostico Trattamento... 5
 pag. 1 di 10 Sommario Premessa... 2 Percorso diagnostico... 3 Esame clinico all ingresso in Reparto... 3 Indagini da eseguire... 4 Monitoraggio nel corso del ricovero... 4 Trattamento... 5 Trattamento
pag. 1 di 10 Sommario Premessa... 2 Percorso diagnostico... 3 Esame clinico all ingresso in Reparto... 3 Indagini da eseguire... 4 Monitoraggio nel corso del ricovero... 4 Trattamento... 5 Trattamento
BPCO i punti essenziali
 BPCO i punti essenziali La broncopneumopatia cronica ostruttiva o BPCO, COPD in inglese, è una malattia caraterizzata da limitazione al flusso aereo bronchiale non completamente reversibile. La limitazione
BPCO i punti essenziali La broncopneumopatia cronica ostruttiva o BPCO, COPD in inglese, è una malattia caraterizzata da limitazione al flusso aereo bronchiale non completamente reversibile. La limitazione
Approccio Terapeutico all iperglicemia a digiuno e postprandiale. Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013
 Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
AVAPS. AVAPS Volume medio assicurato in pressione di supporto
 AVAPS Volume medio assicurato in pressione di supporto AVAPS La pressione giusta al momento giusto per migliorare il comfort del paziente e garantire una ventilazione più efficace Che cos è l AVAPS? L
AVAPS Volume medio assicurato in pressione di supporto AVAPS La pressione giusta al momento giusto per migliorare il comfort del paziente e garantire una ventilazione più efficace Che cos è l AVAPS? L
BPCO
 www.fisiokinesiterapia.biz BPCO Definizione La BPCO è una malattia prevenibile e trattabile caratterizzata da una limitazione di flusso aereo non completamente reversibile.l ostruzione è usualmente progressiva
www.fisiokinesiterapia.biz BPCO Definizione La BPCO è una malattia prevenibile e trattabile caratterizzata da una limitazione di flusso aereo non completamente reversibile.l ostruzione è usualmente progressiva
CORTICOSTEROIDI INALATORI IN PAZIENTI DIMESSI PER BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA
 CORTICOSTEROIDI INALATORI IN PAZIENTI DIMESSI PER BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA Razionale Evidenze scientifiche dimostrano che nei pazienti BPCO con frequenti riacutizzazioni (BPCO di gravità moderata
CORTICOSTEROIDI INALATORI IN PAZIENTI DIMESSI PER BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA Razionale Evidenze scientifiche dimostrano che nei pazienti BPCO con frequenti riacutizzazioni (BPCO di gravità moderata
