Transizione dalla terapia insulinica infusiva a quella sottocutanea: esperienza pilota in pazienti diabetici con sindrome coronarica acuta
|
|
|
- Carmelo Romano
- 7 anni fa
- Visualizzazioni
Transcript
1 G It Diabetol Metab 2007;27: Lavoro originale Transizione dalla terapia insulinica infusiva a quella sottocutanea: esperienza pilota in pazienti diabetici con sindrome coronarica acuta RIASSUNTO Nei diabetici con sindrome coronarica acuta (SCA) è suggerito un trattamento con insulina in infusione venosa nella fase acuta seguito dalla somministrazione sottocute (sc). In assenza di protocolli validati per questa condizione clinica, il passaggio dalla terapia insulinica infusiva a quella sc e la sua impostazione rappresenta un problema generalmente affrontato attraverso la consulenza dello specialista diabetologo. Abbiamo valutato i risultati dei primi 6 mesi di applicazione di 2 protocolli per il passaggio dalla terapia insulinica infusiva a quella sc in pazienti ricoverati per SCA. Sono stati inclusi nel protocollo tutti i pazienti ricoverati per SCA con diabete noto o con glicemia all ingresso > 200 mg/dl. Nella prima fase dello studio la dose iniziale di insulina da somministrare sc è stata calcolata secondo le indicazioni suggerite da Bode et al. moltiplicando per 4 il numero delle unità (U) di insulina somministrate ev nelle ultime 6 ore, ridotte del 20%. La metà della dose è stata somministrata come insulina glargine due ore prima del termine dell infusione, l altra metà come insulina lispro prima dei pasti. Le dosi di insulina sc sono state rivalutate quotidianamente seguendo un algoritmo predefinito. In base ai risultati osservati nei primi mesi, il protocollo è stato modificato (Desio Diabetes Diagram, DDD) calcolando la dose iniziale di insulina sulla base delle ultime 12 ore di infusione ed eliminando la riduzione del 20%. Sono stati valutati 35 pazienti, in 27 dei quali è stato effettuato il passaggio dall insulina in infusione a quella sc (21 M e 6 F, età media 71,0 ± 8,9 anni, tutti diabetici noti). Il passaggio è avvenuto in media dopo 53,2 ± 19,6 ore di infusione di insulina. Nelle ultime 24 ore di infusione di insulina i valori glicemici medi sono risultati pari a 124,5 ± 10,8 mg/dl. Nei primi tre giorni di terapia con insulina sc i valori di glicemia preprandiale sono stati in media pari a 129,7 ± 37,8 e quelli postprandiali a 165,7 ± 30,4 mg/dl. Per ottimizzare il trattamento insulinico nel corso del ricovero le dosi di insulina sc sono state aumentate in media del 21,4 ± 33,9%. La modifica del protocollo dopo i primi mesi di applicazione ha permesso di migliorare la titolazione della dose di insulina, ridu- G. Marelli 1, F. Avanzini 2, W. Donzelli 2, L. Bellato 1, L. Sorbara 2, E. Palazzo 2, E. Colombo 3, M. De Martini 2 per il Gruppo di Studio DDD 1 UOSS di Diabetologia e Malattie Metaboliche; 2 UOC di Cardiologia/UTIC; 3 Servizio di Dietologia, Ospedale di Desio, AO Ospedale Civile di Vimercate (MI) Il Gruppo di Studio DDD è composto da tutto il personale medico, infermieristico e ausiliario della UOC di Cardiologia/UTIC, dal personale medico e infermieristico della UOSS di Diabetologia e Malattie Metaboliche e dalle dietiste del Servizio di Dietologia dell Ospedale di Desio Corrispondenza: dott. Giuseppe Marelli, UOSS di Diabetologia e Malattie Metaboliche, Ospedale di Desio, AO Ospedale Civile di Vimercate (MI), via Mazzini 1, Desio (MI) giuseppe.marelli@aovimercate.org G It Diabetol Metab 2007;27: Pervenuto in Redazione il Accettato per la pubblicazione il Parole chiave: iperglicemia, transizione, terapia infusionale insulinica endovenosa, terapia insulinica sottocutanea Key words: hyperglycemia, transition, intravenous insulin infusion therapy, subcutaneous insulin therapy
2 Transizione dalla terapia insulinica infusiva a quella sottocutanea 213 cendo significativamente dal 50 al 13% (p = 0,038) la proporzione di pazienti nei quali si è dovuta incrementare durante il ricovero di più del 20% la dose iniziale di insulina sc. Il protocollo DDD sembra rappresentare uno strumento efficace per identificare la dose iniziale di insulina da somministrare sc al termine della fase infusiva così da ottimizzare il controllo glicemico nei pazienti diabetici ricoverati per SCA. SUMMARY Conversion from intravenous to subcutaneous insulin therapy: pilot experience in diabetic patients with acute coronary syndrome Diabetic patients with acute coronary syndromes (ACS) benefit from tight glucometabolic control by means of insulin intravenous (IV) infusion followed by subcutaneous (SC) administration. In the absence of protocols validated for this clinical condition, the transition from IV to SC insulin therapy represent a problem usually managed consulting the diabetologist. Aim of our study was to evaluate a protocol for the conversion from intravenous (IV) to subcutaneous (SC) insulin therapy in diabetic patients with acute coronary syndromes (ACS) implemented autonomously by the nurse and the medical staff of the Coronary Care Unit (CCU) and the Cardiology ward. Inclusion criteria were ACS in patients with known diabetes or admission blood glucose (BG) > 200 mg/dl requiring more than 0,5 U of IV insulin therapy per hour to maintain a target BG between 100 and 139 mg/dl. In the first phase of the work the initial daily dose of the scheduled SC insulin was estimated according to recommendations of Bode and colleagues 4 the average amount of insulin infused in the last 6 h, reduced by 20%. Half dose was administered as insulin glargine two hour before IV insulin infusion discontinuation, half dose as insulin lispro before meals. The target BG was < 100 mg/dl before meals and < 135 mg/dl 2 hours after meals. On the basis of the first 3 months experience, the protocol was modified estimating the average amount of insulin infused in the last 12 h, removing the 20% reduction in the estimate of initial SC insulin daily dose and raising the pre- and postprandial BG target to < 120 and < 160 mg/dl (Desio Diabetes Diagram, DDD). In the first 6 months of the protocol implementation 35 patients were included, 27 of whom passed from IV to SC insulin therapy (21 M and 6 F, mean age 71.0 ± 8.9 y, all known diabetics). The transition to SC insulin therapy occurred after a mean IV insulin infusion duration of 53.2 ± 19.6 h. In the last 24 h of IV insulin infusion mean BG levels were ± 10.8 mg/dl. In the first 3 days of SC insulin therapy mean BG levels were ± 37.8 and ± 30.4 mg/dl respectively before and after meals. To optimize the glycaemic control the mean SC insulin doses were incremented before the discharge by 21.4 ± 33.9%. Changing the protocol after a few months allowed faster titration of SC insulin dose: the proportion of patients who needed to increase before discharge the SC insulin initial dose by more than 20% significantly decreased from 50% to 13% (p = 0.038). In conclusion, DDD protocol seems to offer a feasible and efficacious tool to identify the initial dose of SC insulin. This protocol enables the CCU and cardiology ward staff to manage the insulin treatment of diabetic patients with ACS. Introduzione Negli ultimi anni numerosi studi hanno documentato gli effetti del controllo glicemico su morbilità e mortalità in diverse situazioni cliniche critiche, quali per esempio un infarto miocardico acuto, un ictus, un intervento cardiochirurgico o un ricovero in terapia intensiva Numerosi autori suggeriscono l utilizzo di schemi di terapia insulinica in infusione venosa in questi pazienti per un più rapido ed efficace controllo dei valori glicemici sulla base di alcune evidenze di beneficio clinico Alcuni studi condotti su pazienti diabetici con infarto miocardico acuto indicano l utilità di proseguire il trattamento insulinico anche successivamente all evento acuto con somministrazioni refratte sottocutanee. Nello studio DIGAMI (Diabetes Mellitus Insulin-Glucose Infusion in Acute Myocardal Infarction) condotto in Svezia tra il 1990 e il 1993 venne dimostrata una riduzione della mortalità del 30% a un anno dall infarto del miocardio nel gruppo trattato con glucosio e insulina endovena nelle prime 24 ore, seguiti da una terapia multiiniettiva sottocutanea per almeno 3 mesi 16. Il beneficio in termini di sopravvivenza si manteneva anche a distanza di anni 17. Il più recente studio DIGAMI 2 conferma che i livelli glicemici nel post-infarto rappresentano un predittore prognostico forte e indipendente, sottolineando così l importanza del controllo glicemico a lungo termine in questi pazienti 18. Uno dei problemi comuni a questi studi è stata la gestione del passaggio dalla terapia insulinica infusiva iniziale a quella successiva sottocutanea. Quando il protocollo insulinico infusivo veniva interrotto in occasione del miglioramento clinico del paziente e dell inizio dell alimentazione per os, nella maggior parte degli studi veniva osservato un rialzo dei valori glicemici fino a vere e proprie iperglicemie. Per esempio, nello studio di Goldberg del 2004 di presentazione dei risultati iniziali dello Yale insulin infusion protocol, al termine dell infusione di insulina i valori glicemici salivano dal target di mg/dl a livelli medi di 178 ± 57 mg/dl nelle prime 12 ore e a valori medi di 200 ± 70 mg/dl nelle 12 ore successive. Nella discussione del loro lavoro Goldberg et al. riconoscono la necessità di studi volti a sviluppare protocolli per la transizione dalla terapia insulinica infusiva a quella sottocutanea, disegnati per minimizzare questo effetto rebound 19. In questo lavoro presentiamo i risultati relativi ai primi 6 mesi di applicazione di un protocollo disegnato per ottimizzare il passaggio dalla terapia insulinica infusiva a quella sottocutanea in pazienti ricoverati in Unità di Terapia Intensiva Coronarica (UTIC) per una sindrome coronarica acuta (SCA). Materiale e metodi Lo studio è stato condotto su 35 pazienti ricoverati consecutivamente dall al nella nostra UTIC con sospetta SCA e diabete mellito noto o glicemia all ingresso > 200 mg/dl che sono stati sottoposti nella fase acuta a una terapia insulinica infusiva endovena seguita da una terapia insulinica sottocutanea. Il passaggio alla terapia insulinica sc
3 214 G. Marelli et al. Tabella 1 Schema per il calcolo della dose iniziale di insulina sottocutanea. Step Azione Esempio 1 Calcolare la quantità di insulina che il paziente ha ricevuto 20 ml in 12 h = 20 U di insulina nelle ultime 12 ore sommando i ml/h di infusione somministrati (1 ml = 1 unità di insulina) 2 Moltiplicare questo numero 2 al fine di rapportare il quan- 20 U 2 = 40 U titativo alle 24 ore (quantità totale giornaliera di insulina) 3 Il 50% di questa quantità andrà somministrata come insu- 40 U 50% = 20 U lina basale utilizzando un analogo lento dell insulina (quantità giornaliera di insulina basale) 4 L altro 50% andrà somministrato come insulina in bolo ai 40 U 50% = 20 U pasti utilizzando un analogo rapido dell insulina (quantità giornaliera di insulina prandiale) 5 Suddividere la quantità dell analogo rapido dell insulina ai 20% a colazione: 4 U pasti in 20% a colazione, 40% a pranzo, 40% a cena 40% a pranzo: 8 U 40% a cena: 8 U non è avvenuto in 8 casi su 35 (22,9%) per i seguenti motivi: 3 pazienti sono stati trasferiti in fase acuta in altro ospedale per eseguire interventi di rivascolarizzazione coronarica chirurgica urgente e 5 pazienti hanno presentato alla fine della fase infusiva di insulina un controllo ottimale delle glicemie con un fabbisogno di insulina giornaliero inferiore a 12 U. Nel primo gruppo di 12 pazienti il passaggio alla terapia insulinica sottocute con insulina glargine e lispro è stato effettuato tenendo conto delle indicazioni fornite da Bode et al. (fase 1) 20. Sulla base dell esperienza maturata in questi pazienti, le modalità di passaggio alla terapia insulinica sottocute sono state modificate, adottando una nuova e originale versione del protocollo denominato Desio Diabetes Diagram (DDD) (fase 2) 21. In entrambe le fasi dello studio il passaggio dalla terapia insulinica infusionale a quella sottocutanea è stato effettuato dopo un periodo di almeno 24 ore di glicemia nel range desiderato, cioè quando più del 50% dei valori di glicemia rientrava nei limiti prefissati di mg/dl. Nei pazienti nei quali la glicemia si manteneva nel range prefissato con una quantità di insulina inferiore a 0,5 U/h e quindi con un fabbisogno giornaliero di insulina stimato inferiore a 12 U il passaggio alla terapia insulinica sottocute non veniva effettuato, utilizzando in alternativa la sola terapia dietetica. Nella fase 1 per il calcolo della quantità di insulina da somministrare sottocute sono state seguite le indicazioni di Bode et al. che prevedevano l utilizzo della quantità di insulina infusa nelle ultime 6 ore, rapportata alle 24 ore, e la sua riduzione del 20% al fine di limitare cautelativamente il rischio di eventi ipoglicemici 20. La valutazione dei risultati raggiunti con questo schema ci ha portato a definire un nuovo algoritmo considerando un intervallo più ampio per il calcolo della dose iniziale di insulina (12 ore anziché 6) ed eliminando la riduzione del 20%. La dose totale di insulina giornaliera così calcolata veniva poi suddivisa in due quote: 50% a copertura del fabbisogno insulinico basale utilizzando un analogo dell insulina a lunga durata in monosomministrazione (glargine); 50% sotto forma di boli ai 3 pasti principali, utilizzando un analogo dell insulina ad azione ultrarapida (lispro) suddividendo la dose in 20% per la colazione, 40% per il pasto e 40% per la cena. Il passaggio alla terapia insulinica sottocute è stato effettuato in corrispondenza del primo pasto serale, praticando la somministrazione della prima dose di insulina glargine due ore prima dell orario del pasto. In corrispondenza quindi della cena veniva interrotta l infusione venosa di insulina e praticata la prima somministrazione di insulina ultrarapida. Dal giorno successivo l iniezione di glargine veniva praticata alle ore 14 (Tabb. 1 e 2). Tabella 2 Indicazioni operative per il passaggio dalla terapia insulinica ev a quella sc. Giorno del passaggio all insulina sc Giorno successivo e seguenti Due ore prima del primo pasto serale somministrare sottocute la dose stabilita di insulina glargine Subito prima della cena interrompere l infusione venosa di insulina e quella di glucosio e somministrare sottocute la dose prevista di insulina ultrarapida Il giorno dopo, subito prima della colazione, somministrare sottocute la dose prevista di insulina ultrarapida Subito prima del pranzo somministrare sottocute la dose prevista di insulina ultrarapida Alle ore 14 somministrare sottocute la dose prevista di insulina glargine Subito prima della cena somministrare sottocute la dose prevista di insulina ultrarapida
4 Transizione dalla terapia insulinica infusiva a quella sottocutanea 215 Durante tutto il periodo della terapia insulinica sottocute sono state utilizzate diete a quantità calorica variabile, elaborate sulla base delle più recenti indicazioni nutrizionali per il paziente diabetico 22. Per facilitare il calcolo delle dosi di insulina necessarie per la terapia sottocutanea la quantità di carboidrati era la stessa di quella somministrata endovena per tutto il periodo della terapia insulinica per via infusionale 21. L andamento dei valori glicemici è stato valutato mediante determinazione della glicemia su sangue venoso, durante la fase di infusione insulinica ev, e capillare, durante la fase di somministrazione di insulina sottocute, utilizzando il glucometro in dotazione al reparto (Ascensia Elite XL, Bayer ). Nei primi 3 mesi sono stati utilizzati come obiettivi glicemici quelli suggeriti dalle linee guida della International Diabetes Federation del : glicemia preprandiale < 100 mg/dl e glicemia postprandiale < 135 mg/dl. Successivamente, nella fase 2, la glicemia preprandiale è stata considerata a target se 120 mg/dl e la glicemia postprandiale se 160 mg/dl, secondo quanto suggerito nelle linee guida della Third Joint Task Force of European and other Societies on Cardiovascular Disease Prevention in Clinical Practice del 2003 e della International Diabetes Federation European Region del ,25. Statistica I risultati relativi alle variabili quantitative sono presentati come media ± DS in caso di distribuzione normale e come mediana e range interquartile (IQR) in caso di distribuzione non normale. I risultati relativi alle variabili qualitative sono presentati come percentuali. Il confronto delle variabili quantitative distribuite normalmente è stato effettuato con il test t di Student e quello delle variabili distribuite in modo non normale con il test di Mann-Whitney. Il confronto delle variabili qualitative è stato effettuato con il test del chi-quadrato. Un valore di p < 0,05 con il test a due code è stato considerato statisticamente significativo. Risultati Nella tabella 3 sono illustrate le principali caratteristiche dei 27 pazienti in cui è stata effettuata la transizione dalla somministrazione endovena (ev) di insulina a quella sottocute (sc). Il passaggio alla terapia insulinica sc si è verificato in media dopo 53,2 ± 19,6 ore di infusione endovena di insulina, con una durata minore nella fase 2 (47,4 ± 17,3 ore) rispetto alla fase 1 (60,5 ± 20,5 ore), anche se la differenza non risulta statisticamente significativa. La media dei valori glicemici nelle ultime 12 ore di infusione insulinica è risultata pari a 125,3 ± 30,6 mg/dl, con valori sovrapponibili nelle due fasi (123,7 ± 33,8 e 126,5 ± 27,9, p = 0,429). La dose mediana di insulina infusa nelle ultime 12 ore è stata di 1,6 U/ora (IQR 1,2-2,5), senza differenze significative tra la prima (1,6, IQR 1,3-2,5) e la seconda fase (1,4, IQR 1,2-2,6). La figura 1 mostra i valori glicemici nelle ultime 24 ore di infusione e quelli pre- e postprandiali a colazione, pranzo e cena nei primi 3 giorni di insulina sc. Tabella 3 Caratteristiche dei pazienti studiati. Caratteristiche Totale Fase 1 Fase 2 (DDD) p (n = 27) (n = 12) (n = 15) Età (aa, media ± DS) 71,0 ± 8,9 73,6 ± 9,4 69,0 ± 8,3 0,198 Sesso (M, n, %) 21 (77,8%) 7 (58,3%) 14 (93,3%) 0,030 Storia di diabete: tipo 1 (n, %) 2 (7,4%) 2 (16,7%) 0 (0,0%) 0,129 tipo 2 (n, %) 25 (92,6%) 10 (83,3%) 15 (100,0%) Trattamento ipoglicemizzante: ipoglicemizzante orale (n, %) 17 (63,0%) 6 (50,0%) 11 (73,3%) insulina (n, %) 9 (33,3%) 5 (41,7%) 4 (26,7%) 0,255 nessuno (n, %) 1 (3,7%) 1 (8,3%) 0 (0,0%) BMI (kg/m 2, mediana ± IQR) 26,4 (24,2-30,6) 26,0 (23,1-29,5) 29,0 (22,0-30,5) 0,500 Glicemia all ingresso 183 ( ) 186 ( ) 181 ( ) 0,733 (mg/dl, mediana ± IQR) HbA 1c (%, media ± DS) 7,7 ± 1,5 7,4 ± 1,0 7,9 ± 1,8 0,335 Diagnosi: IMA (n, %) 21 (77,8%) 10 (83,3%) 11 (73,3%) angina instabile (n, %) 1 (3,7%) 0 (0,0%) 1 (6,7%) 0,535 altro (n, %) 5 (18,5%) 2 (16,7%) 3 (20,0%) IQ: range interquartile; DS: deviazione standard; IMA: infarto miocardico acuto.
5 216 G. Marelli et al Glicemia (mg/dl) Glucosio ev = pasto Ore Figura 1 Valori glicemici nelle ultime 24 ore di infusione ev e quelli pre- e postprandiali a colazione, pranzo e cena nei primi 3 giorni di insulina sc (valori mediani e IQR). Nel gruppo intero di pazienti nei primi 3 giorni di terapia con insulina sc i valori di glicemia preprandiale risultavano in media pari a 129,7 ± 37,8 mg/dl e la proporzione di valori glicemici nel range ottimale, tra 70 e 120 mg/dl, è stata pari al 47,5%. Negli stessi giorni i valori glicemici postprandiali sono stati in media pari a 165,7 ± 30,4 mg/dl e la proporzione dei valori giudicabili ben controllati, tra 70 e 160 mg/dl, è stata pari al 43,0%. Il confronto tra le 2 fasi mostra valori medi di glicemia sia pre- sia postprandiali più bassi nella fase 2 (gruppo DDD), anche se non statisticamente significativi (Tab. 4). Il calcolo dell incremento postprandiale della glicemia ai 3 pasti nei primi 3 giorni di terapia insulinica sottocutanea ha mostrato valori medi entro il limite accettabile di 50 mg/dl: a colazione 45,8 (± 41,1), a pranzo 43,4 (± 59,5), a cena 20,5 (± 62,4). I più bassi incrementi rilevati a cena sono da attribuire a frequenti problemi di assunzione non completa del pasto serale. Nel corso del ricovero la dose di insulina è stata modificata in funzione dei valori glicemici sia pre- sia postprandiali. Mentre non si è osservato in dimissione alcun incremento della dose mediana di insulina glargine, la quantità mediana di insulina lispro aumenta di 3 U (Tab. 5). In dimissione le dosi di insulina risultano in media aumentate del 21,3 ± 33,9% rispetto a quelle iniziali. Nella fase 2 l incremento medio di insulina è stato inferiore rispetto alla fase 1, anche se non in modo statisticamente significativo: 12,5 ± 23,2% vs 32,5 ± 42,2% (p = 0,159). Se si considera la proporzione di pazienti nei quali si è dovuta incrementare la Tabella 4 Valori glicemici pre- e postprandiali nei primi 3 giorni di trattamento (media delle 9 determinazioni eseguite per 3 giorni consecutivi in occasione dei 3 pasti). Totale Fase 1 Fase 2 (DDD) p (n = 27) (n = 12) (n = 15) Glicemia preprandiale nei primi 3 giorni di trattamento con insu- 129,7 ± 37,8 138,7 ± 40,1 122,4 ± 35,4 0,280 lina sc (mg/dl, media ± DS) Glicemia postprandiale nei primi 3 giorni di trattamento con insu- 165,7 ± 30,4 172,1 ± 33,4 160,5 ± 27,8 0,344 lina sc (mg/dl, media ± DS) *Fase 1 vs fase 2.
6 Transizione dalla terapia insulinica infusiva a quella sottocutanea 217 Tabella 5 Variazioni della dose di insulina sottocute (U/die) in dimissione rispetto a quella iniziale (mediana e IQR della differenza tra la dose degli ultimi 3 giorni di ricovero e quella programmata inizialmente in base alla dose somministrata ev). Totale (n = 27) Fase 1 (n = 12) Fase 2 (DDD) (n = 15) p Glargine 0 (-2/+4) +1 (-1/+5) 0 (-1/+2) 0,751 Lispro +3 (+ 1/+9) +5 (+3/+11) +2 (+1/+4) 0,143 Totale +3 (+1/+10) +5 (+3/+14) +2 (-1/+5) 0,164 dose totale di insulina di almeno il 25% le differenze tra i 2 gruppi diventano significative: 13,3% dei pazienti nella fase 2 vs 50,0% dei pazienti nella fase 1 (p = 0,038). Nelle prime 24 ore di somministrazione dell insulina sottocute si sono registrati 7 episodi di ipoglicemia in 5 pazienti su 27 (18,5%). Complessivamente nella prima notte e nei successivi 3 giorni di terapia insulinica sc gli episodi di ipoglicemia sono stati 31 (2 gravi), coinvolgendo poco più di un terzo dei pazienti, senza differenze significative tra la fase 1 e la fase 2 (Tab. 6). Discussione Numerose evidenze cliniche mostrano che il rapido ed efficace controllo dei valori glicemici e il loro mantenimento in pazienti critici è in grado di migliorarne gli outcomes clinici 26. Nei pazienti con SCA lo studio DIGAMI ha documentato i benefici di una terapia insulinica infusiva nella fase acuta e di una terapia insulinica sottocutanea nei mesi successivi 16,17. Questi dati hanno trovato conferma in studi osservazionali quali il registro della Academic Schwabing Hospital di Monaco (Germania), che ha evidenziato una significativa riduzione della mortalità ospedaliera nei pazienti con SCA dopo una intensificazione delle strategie terapeutiche, comprensive di una terapia insulinica intensiva (Munich registry) 27. Per quanto riguarda la fase infusiva di insulina sono presenti in letteratura numerosi protocolli 15 mentre non esistono a nostra conoscenza studi che hanno sperimentato schemi per il passaggio dalla terapia insulinica infusiva a quella sottocutanea. La transizione dalla terapia insulinica endovenosa a quella sottocutanea è un momento delicato, e la possibilità di utilizzare schemi appositi a gestione totale in ambiente cardiologico può rendere questo passaggio più facile, sicuro ed efficace. Tra le poche indicazioni presenti in letteratura 13,20, abbiamo utilizzato lo schema proposto da Bode et al. L applicazione di queste indicazioni ha permesso nei nostri pazienti di evitare il rebound iperglicemico descritto in altri studi 19 e di ottenere fin dalle prime ore un discreto controllo dei valori glicemici. Durante i successivi giorni di ricovero per mantenere un controllo ottimale delle glicemie la dose di insulina è stata incrementata in media del 32,5%. Nella fase 2 l abolizione della riduzione del 20% suggerita da Bode nel calcolo della prima dose totale di insulina da effettuare sottocute ha portato a una riduzione della differenza tra la dose insulinica programmata e quella alla dimissione del paziente (incremento medio del 12,5%). Anche il confronto dei valori di glicemia pre- e postprandiali nei primi giorni di trattamento insulinico sc mostra una tendenza al miglior controllo glicemico con il protocollo DDD, senza pur raggiungere la significatività statistica. Uno dei problemi nella gestione di protocolli di terapia insulinica intensiva è rappresentato dalle ipoglicemie, motivo che ha portato in alcune esperienze a modificare i target glicemici al termine della fase infusiva 28. Nel nostro studio nella fase di transizione episodi di ipoglicemia si sono verificati in un terzo dei pazienti; solo in due casi la glicemia è scesa sotto i 40 mg/dl e mai ha comportato conseguenze cliniche significative. Gli episodi di ipoglicemia sono stati spesso in relazione alla mancata o parziale assunzione dei pasti, sia per l inappetenza da parte dei pazienti sia per la necessità di eseguire procedure diagnostiche e/o terapeutiche. Tabella 6 Episodi di ipoglicemia verificatisi nella prima notte e nei primi 3 giorni di somministrazione di insulina sc Totale Fase 1 Fase 2 (DDD) p (n = 27) (n =12) (n = 15) Numero episodi di glicemia < 70 mg/dl Numero episodi di glicemia < 40 mg/dl Mediana (IQR) episodi di ipoglicemia (< 70 mg/dl) per paziente 0 (0-2) 0 (0-1) 0 (0-2) 0,826 Pazienti con episodi di ipoglicemia (n, %) 10 (37%) 4 (33,3%) 6 (40,0%) 0,722
7 218 G. Marelli et al. L utilizzo di dosi iniziali più alte di insulina con il protocollo DDD non ha comportato un incremento del numero di episodi di ipoglicemia. Una delle ragioni della buona performance della fase di transizione osservata nel nostro studio è da ricercare nella scelta di adeguare la dose di glucosio da somministrare endovena a quella che il paziente avrebbe assunto dopo la fase acuta. Questo schema di transizione nutrizionale ha permesso anche di ottenere una buona corrispondenza tra la dose di insulina programmata inizialmente e quella prescritta alla dimissione. Mentre per quanto riguarda l insulina basale non è stato necessario aumentare in media la dose nel corso del ricovero, modesti incrementi ha richiesto l insulina prandiale. Ottenere un buon controllo delle glicemie in ospedale è alquanto difficile e richiede uno sforzo notevole sia da parte del personale medico che di quello infermieristico attraverso il monitoraggio continuo dei valori glicemici, l utilizzo e la gestione di protocolli infusionali insulinici e di quelli per la somministrazione di insulina sottocutanea. I protocolli presenti in letteratura sono strumenti efficaci per il controllo dell iperglicemia in pazienti critici. Il protocollo DDD sembra essere in grado di identificare con maggior precisione la dose iniziale di insulina da somministrare sc al termine della fase infusiva così da favorire l ottimizzare del controllo glicemico nei pazienti diabetici ricoverati per SCA. Ringraziamenti Si ringrazia il dott. Stefano Signorini della UOC di Medicina di Laboratorio dell Ospedale di Desio per il prezioso contributo nella validazione della metodica di misurazione della glicemia, il personale della cucina dell Ospedale di Desio gestita dalla ditta SeRist per la paziente collaborazione nella preparazione dei pasti a contenuto glicemico predefinito, le dott.sse Simona Barlera e Carla Roncaglioni dell Istituto di Ricerche Farmacologiche Mario Negri di Milano per l opera di consulenza sulle analisi statistiche. Il Gruppo di Studio DDD (Desio Diabetes Diagram) è composta da: personale medico della UOC di Cardiologia/UTIC: M. De Martini, A. Alberzoni, F. Avanzini, P. Bertocchi, P. Camisasca, W. Donzelli, G. Iacuitti, G. Mantovani, M. Mistò, E. Planca, G. Pozzoli, D. Saltafossi, S. Tresoldi, P. Vandoni; personale infermieristico della UOC di Cardiologia/UTIC: S. Tomasello, R. Amodeo, M. Berizzi, J. Bertazzolo, S. Bottan, G. Busi, S. Carbone, M. Caspani, L. Ciotta, A. Colaianni, R. Cotza, A. De Ponti, E. Di rocco, V. Donè, G. Feroleto, A.M. Gagliardi, M. Klajn, M. Ilardi, A. Ledda, R. Mamo, M. Mulieri, F. Orsenigo, E. Palazzo, C. Radaelli, I. Saltarel, L. Sorbara, G. Stelluti, S. Sutera, L. Tonelli; personale di supporto della UOC di Cardiologia/UTIC: L. Battaglia, M. Calati, P. Sala; personale medico della UOS di Diabetologia e Malattie Metaboliche: G. Marelli, E. Fochesato; personale infermieristico della UOS di Diabetologia e Malattie Metaboliche: L. Bellato, M. Fedeli, A. Merlini, G. Pinelli; dietiste del Servizio di Dietologia: E. Colombo, E. De Luca, C. Galimberti. Bibliografia 1. McCowen KC, Malhotra A, Bistrian BR. Stress-induced hyperglycemia. Crit Care Clin 2001;17: Capes SE, Hunt D, Malmberg K, Gerstain HC. Stress hyperglycemia and increased risk of death after myocardial infarction in patients with and without diabetes: a systematic overview. Lancet 2000;355: Malmberg K, Norhammar A, Wedel H, Ryden L. Glycometabolic state at admission: important risk marker of mortality in conventionally treated patients with diabetes mellitus and acute myocardial infarction: long-term results from the Diabetes and Insulin-Glucose Infusion in Acute Myocardial Infarction (DIGAMI) study. Circulation 1999;99: Gray CS, Taylor R, French JM, Alberti KG, Venables GS, James OFW et al. The prognostic value of stress hyperglycaemia and previously unrecognized diabetes in acute stroke. Diab Med 1987;4: Levetan CS. Effect of hyperglycemia on stroke outcomes. Endocr Pract 2004;10(suppl 2): Zerr KJ, Furnary AP, Grunkemeier GL, Bookin S, Kanhere V, Starr A. Glucose control lowers the risk of wound infection in diabetics after open heart operations. Ann Thorac Surg 1997;63: Golden SH, Peart-Vigilance C, KaoWHL, Brancati FL. Perioperative glycemic control and the risk of infectious complications in a cohort of adults with diabetes. Diabetes Care 1999;22: Lind L, Lithell H. Impaired glucose and lipid metabolism seen in intensive care patients is related to severity of illness and survival. Clin Intens Care 1994;5: Krinsley Js. Association between hyperglycemia and increased hospital mortality in a heterogeneous population of critically ill patients. Mayo Clin Proc 2003;78: Umpierrez GE, Isaacs SD, Bazargan N, You X, Thaler LM, Kitabchi AE. Hyperglycemia: an independent marker of in-hospital mortality in patients with undiagnosed diabetes. J Clin Endocrinol Metab 2002;87: Capes SE, Hunt D, Malmberg K, Pathak P, Gerstein HC. Stress hyperglycemia and prognosis of stroke in nondiabetic and diabetic patients: a systematic overview. Stroke 2001;32: Kosiborod M, Rathore SS, Inzucchi SE, Masoudi FA, Wang Y, Havranek EP et al. Admission glucose and mortality in elderly patients hospitalized with acute myocardial infarction: implications for patients with and without recognized diabetes. Circulation 2005;111: Clement S, Braithwaite SS, Magee MF, Ahmann A, Smith EP, Schafer RG et al.; Diabetes in Hospitals Writing Committee. Management of diabetes and hyperglycemia in hospitals. Diabetes Care 2004;27: American College of Endocrinology Task Force on Inpatient Diabetes and Metabolic Control. American College of Endocrinology position statement on inpatient diabetes and metabolic control. Endocr Pract 2004;10(suppl 2): Meijering S, Corstjens AM, Tulleken JE, Meertens JHJM, Zijlstra JG, Ligtenberg JJM. Towards a feasible algorithm for tight glycaemic control in critically ill patients: a systematic review of the literature. Critical Care 2006;10:R Malmberg K, Ryden L, Efendic S, Herlitz J, Nicol P, Waldenstrom A et al.; DIGAMI Study Group. Randomized trial of insulin-glucose infusion followed by subcutaneous insulin treatment in diabetic patients with acute myocardial infarction
8 Transizione dalla terapia insulinica infusiva a quella sottocutanea 219 (DIGAMI study): effects on mortality at 1 year. J Am Coll Cardiol 1995;26: Malmberg K, DIGAMI Study Group. Prospective randomized study of intensive insulin treatment on long term survival after acute myocardial infarction in patients with diabetes mellitus. BMJ 1997;314: Malmberg K, Ryden L, Wedel H, Birkeland K, Bootsma A, Dickstein K et al. Intense metabolic control by means of insulin in patients with diabetes mellitus and acute myocardial infarction (DIGAMI 2): effects on mortality and morbidity. Eur Heart J 2005;26: Goldberg PA, Siegel MD, Sherwin RS, Halickman JI, Lee M, Bailey VA et al. Implementation of a safe and effective insulin infusion protocol in a medical intensive care unit. Diabetes Care 2004;27: Bode BW, Braithwaite SS, Steed RD, Davidson PC. Intravenous insulin infusion therapy: indications, methods, and transition to subcutaneous insulin therapy. Endocr Pract 2004;10(suppl 2): Avanzini F, Marelli G, Donzelli W, Sorbara L, Palazzo E, Bellato L et al. Protocollo di infusione di insulina a gestione infermieristica per il controllo intensivo della glicemia: esperienza pilota in pazienti diabetici con sindrome coronarica acuta. G It Diabetol Metab 2007;27: Nutrition Recommendations and Interventions for Diabetes. A position statement of the American Diabetes Association. Diabetes Care 2007;30(suppl 1):S International Diabetes Federation del Third Joint Task Force of European and other Societies on Cardiovascular Disease Prevention in Clinical Practice. European guidelines on cardiovascular prevention in clinical practice. Eur J Cardiovasc Prev Rehabil 2003;10(suppl 1): S European Diabetes Policy Group A desktop guide to type 2 diabetes mellitus. Diabet Med 1999;16: Langley J, Adams G. Insulin-based regimens decrease mortality rates in critically ill patients: A systematic review. Diabetes Metab Res Rev 2007;23: Schnell O, Schafer O, Kleybrink S, Doering W, Standl E, Otter W. Intensification of therapeutic approaches reduces mortality in diabetic patients with acute myocardial infarction. The Munich registry. Diabetes Care 2004;27: Van den Berghe G, Wilmer A, Hermans G, Meersseman W, Wouters PJ, Milants I et al. Intensive insulin therapy in the Medical ICU. N Engl J Med 2006;354:
Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI.
 Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI. Riduzione rischio relativo:31% DIGAMI study JACC 1995;26:57-65 65 I pazienti con diabete mellito hanno
Effetti del Trattamento Insulinico Intensivo nei pazienti diabetici (glicemia 198 mg/dl) con STE- MI. Riduzione rischio relativo:31% DIGAMI study JACC 1995;26:57-65 65 I pazienti con diabete mellito hanno
Gli obiettivi glicemici nel paziente diabetico e iperglicemico ospedalizzato
 Gli obiettivi glicemici nel paziente diabetico e iperglicemico ospedalizzato Maria Del Ben Dipartimento di Medicina Interna e Specialità Mediche Sapienza Università Roma L iperglicemia è di frequente riscontro
Gli obiettivi glicemici nel paziente diabetico e iperglicemico ospedalizzato Maria Del Ben Dipartimento di Medicina Interna e Specialità Mediche Sapienza Università Roma L iperglicemia è di frequente riscontro
Il Trattamento dell Iperglicemia. nel Paziente Ricoverato. Il Problema dell Iperglicemia. nel Paziente Ricoverato
 Il Trattamento dell Iperglicemia nel Paziente Ricoverato Conegliano, 19 novembre 201 Il Problema dell Iperglicemia nel Paziente Ricoverato Antonio Sacchetta Conegliano Inerzia Terapeutica L atteggiamento
Il Trattamento dell Iperglicemia nel Paziente Ricoverato Conegliano, 19 novembre 201 Il Problema dell Iperglicemia nel Paziente Ricoverato Antonio Sacchetta Conegliano Inerzia Terapeutica L atteggiamento
Paziente diabetico in condizioni non
 Paziente diabetico in condizioni non critiche:linee guida e schemi terapeutici Paola Battisti Medicina ad indirizzo Endocrino Metabolico Azienda Ospedaliera San Giovanni Addolorata Roma Cause più frequenti
Paziente diabetico in condizioni non critiche:linee guida e schemi terapeutici Paola Battisti Medicina ad indirizzo Endocrino Metabolico Azienda Ospedaliera San Giovanni Addolorata Roma Cause più frequenti
Sabato 23 Marzo 2013 Convegno Animo - Fadoi
 Sabato 23 Marzo 2013 Convegno Animo - Fadoi Esistono numerosi studi che documentano in differenti contesti di condizioni critiche l utilità di un trattamento insulinico endovenoso volto a controllare i
Sabato 23 Marzo 2013 Convegno Animo - Fadoi Esistono numerosi studi che documentano in differenti contesti di condizioni critiche l utilità di un trattamento insulinico endovenoso volto a controllare i
Lavoro originale. G It Diabetol Metab 2007;27:202-211
 G It Diabetol Metab 2007;27:202-211 Lavoro originale Protocollo di infusione di insulina a gestione infermieristica per il controllo intensivo della glicemia Esperienza pilota in pazienti diabetici con
G It Diabetol Metab 2007;27:202-211 Lavoro originale Protocollo di infusione di insulina a gestione infermieristica per il controllo intensivo della glicemia Esperienza pilota in pazienti diabetici con
Conta i carboidrati, utilizza gli algoritmi e il calcolatore e migliora la tua vita
 Conta i carboidrati, utilizza gli algoritmi e il calcolatore e migliora la tua vita Presentazione del caso (1) Laura, donna di anni 39, diabetica tipo 1 dall età di 19 anni. A distanza di quasi 20 anni
Conta i carboidrati, utilizza gli algoritmi e il calcolatore e migliora la tua vita Presentazione del caso (1) Laura, donna di anni 39, diabetica tipo 1 dall età di 19 anni. A distanza di quasi 20 anni
Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia. UOC Medicina I per l urgenza Breve Osservazione CPSI Piera Grattarola
 Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia S S S Corretto trattamento iperglicemia: Correzione : disidratazione iperglicemia squilibri idroelettrolitici Identificazione e cura
Gestione Medico- Infermieristica in Pronto Soccorso dell Iperglicemia S S S Corretto trattamento iperglicemia: Correzione : disidratazione iperglicemia squilibri idroelettrolitici Identificazione e cura
Un nuovo metodo di monitoraggio glicemico e una nuova opzione terapeutica per il paziente con diabete di tipo 1
 Un nuovo metodo di monitoraggio glicemico e una nuova opzione terapeutica per il paziente con diabete di tipo 1 Silvia Burlina, Annunziata Lapolla Università degli Studi di Padova, Dipartimento di Medicina,
Un nuovo metodo di monitoraggio glicemico e una nuova opzione terapeutica per il paziente con diabete di tipo 1 Silvia Burlina, Annunziata Lapolla Università degli Studi di Padova, Dipartimento di Medicina,
Requisiti di Qualità per la Medicina Interna Sezione B5 Requisiti relativi alla gestione della comorbilità IPERGLICEMIA. Sommario
 pag. 1 di 6 Sommario Premessa... 2 Ingresso in Reparto/Percorso diagnostico... 4 Percorso terapeutico... 4 Valutazione di esito... 6 Dimissione... 6 pag. 2 di 6 Premessa Il documento si propone di presentare
pag. 1 di 6 Sommario Premessa... 2 Ingresso in Reparto/Percorso diagnostico... 4 Percorso terapeutico... 4 Valutazione di esito... 6 Dimissione... 6 pag. 2 di 6 Premessa Il documento si propone di presentare
CONTROLLO GLICEMICO NEI PAZIENTI IN T.I.
 STRUTTURA DI RIFERIMENTO PROTOCOLLO Versione n._ del ALL_03_MCI_PRO_02 GLICEMICO NEI PAZIENTI IN T.I. AUTORIZZAZIONI Redazione / Aggiornamento Verifica Approvazione Data Paolo Chiarandini Data Data Inserire
STRUTTURA DI RIFERIMENTO PROTOCOLLO Versione n._ del ALL_03_MCI_PRO_02 GLICEMICO NEI PAZIENTI IN T.I. AUTORIZZAZIONI Redazione / Aggiornamento Verifica Approvazione Data Paolo Chiarandini Data Data Inserire
Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini Giuliana Cavani
 Nuovo Ospedale Civile Sant Agostino Estense Unità Operativa di Medicina d Urgenza e PS Direttore Dott. Giovanni Pinelli Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini
Nuovo Ospedale Civile Sant Agostino Estense Unità Operativa di Medicina d Urgenza e PS Direttore Dott. Giovanni Pinelli Esempio di un protocollo a gestione infermieristica Giovanni Pinelli Erica Michelini
La Gestione del Paziente Diabetico in Area Critica. Cinzia Barletta, MD,PhD MCAU S Eugenio, Roma Segretario Nazionale SIMEU
 La Gestione del Paziente Diabetico in Area Critica Cinzia Barletta, MD,PhD MCAU S Eugenio, Roma Segretario Nazionale SIMEU Stretto controllo glicemia nei pazienti Critici Intensive insulin therapy in critically
La Gestione del Paziente Diabetico in Area Critica Cinzia Barletta, MD,PhD MCAU S Eugenio, Roma Segretario Nazionale SIMEU Stretto controllo glicemia nei pazienti Critici Intensive insulin therapy in critically
La gestione dell iperglicemia nel paziente ospedalizzato non critico
 La gestione dell iperglicemia nel paziente ospedalizzato non critico IPERGLICEMIA IN OSPEDALE La gestione del diabete e in genere dell iperglicemia in ospedale è considerata spesso di secondaria importanza
La gestione dell iperglicemia nel paziente ospedalizzato non critico IPERGLICEMIA IN OSPEDALE La gestione del diabete e in genere dell iperglicemia in ospedale è considerata spesso di secondaria importanza
Approccio Terapeutico all iperglicemia a digiuno e postprandiale. Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013
 Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
Approccio Terapeutico all iperglicemia a digiuno e postprandiale Irene Brandolin S.C. Medicina Interna E.O. Ospedali Galliera Savona, 23 Marzo 2013 La triade glicemica nella gestione del diabete Glicemia
IL PAZIENTE DIABETICO / IPERGLICEMICO ALL INGRESSO IN OSPEDALE
 IL PAZIENTE DIABETICO / IPERGLICEMICO ALL INGRESSO IN OSPEDALE Classificazione dell Iperglicemia in Ospedale 1) Diabete mellito noto diabete diagnosticato e trattato prima del ricovero 2) Diabete mellito
IL PAZIENTE DIABETICO / IPERGLICEMICO ALL INGRESSO IN OSPEDALE Classificazione dell Iperglicemia in Ospedale 1) Diabete mellito noto diabete diagnosticato e trattato prima del ricovero 2) Diabete mellito
Le problematiche connesse alla gestione del paziente diabetico in Unità di Cura Coronarica Taormina 10 novembre Claudio Cuccia Brescia
 Le problematiche connesse alla gestione del paziente diabetico in Unità di Cura Coronarica Taormina 10 novembre 2005 Claudio Cuccia Brescia Cosa sa il cardiologo del diabete in corso di infarto ST sopra
Le problematiche connesse alla gestione del paziente diabetico in Unità di Cura Coronarica Taormina 10 novembre 2005 Claudio Cuccia Brescia Cosa sa il cardiologo del diabete in corso di infarto ST sopra
IL PERCORSO DIAGNOSTICO TERAPEUTICO DEL DIABETICO IN OSPEDALE
 IL PERCORSO DIAGNOSTICO TERAPEUTICO DEL DIABETICO IN OSPEDALE INQUADRAMENTO DELL IPERGLICEMIA Dr Gennaro Gadaleta UO di Medicina Ospedale di Cittiglio Association Between Hyperglycemia and Increased Hospital
IL PERCORSO DIAGNOSTICO TERAPEUTICO DEL DIABETICO IN OSPEDALE INQUADRAMENTO DELL IPERGLICEMIA Dr Gennaro Gadaleta UO di Medicina Ospedale di Cittiglio Association Between Hyperglycemia and Increased Hospital
Terapia del DM in ambiente ospedaliero. Edoardo Duratorre U.O. Medicina Interna Ospedale di Luino
 Terapia del DM in ambiente ospedaliero Edoardo Duratorre U.O. Medicina Interna Ospedale di Luino Profili glicemici delle 24 ore: Normotolleranza glicemica e Diabete di Tipo 2 400 Glicemia (mg/dl) 300 200
Terapia del DM in ambiente ospedaliero Edoardo Duratorre U.O. Medicina Interna Ospedale di Luino Profili glicemici delle 24 ore: Normotolleranza glicemica e Diabete di Tipo 2 400 Glicemia (mg/dl) 300 200
AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1
 AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1 A. Bellomo Damato, G. Lisco, F. Giorgino Dipartimento dell Emergenza e dei Trapianti di Organi Sezione di Medicina Interna,
AGP: una nuova opportunità per migliorare la gestione del diabete mellito tipo 1 A. Bellomo Damato, G. Lisco, F. Giorgino Dipartimento dell Emergenza e dei Trapianti di Organi Sezione di Medicina Interna,
Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali
 Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali Letizia Tomaselli UO Endocrinologia, ARNAS Garibaldi, Catania Presentazione del caso GD, anni 19. Peso
Diagnosi di diabete tipo 1 durante l adolescenza: implicazioni cliniche, motivazionali e relazionali Letizia Tomaselli UO Endocrinologia, ARNAS Garibaldi, Catania Presentazione del caso GD, anni 19. Peso
Il calcolatore di bolo migliora la qualità di vita e riduce la variabilità glicemica nel diabete tipo 1 di lunga durata
 Il calcolatore di bolo migliora la qualità di vita e riduce la variabilità glicemica nel diabete tipo 1 di lunga durata Presentazione del caso Circa dieci anni fa i microinfusori insulinici sono stati
Il calcolatore di bolo migliora la qualità di vita e riduce la variabilità glicemica nel diabete tipo 1 di lunga durata Presentazione del caso Circa dieci anni fa i microinfusori insulinici sono stati
EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO
 EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO Edith Angellotti 1, Papa Michela 1, Boccardi Virginia 1, Esposito Antonietta 1, Ambrosino Immacolata
EFFETTI DEL CONTROLLO GLICEMICO INTENSIVO SUL POTENZIALE RIGENERATIVO DEL MIOCARDIO DURANTE UN INFARTO ACUTO Edith Angellotti 1, Papa Michela 1, Boccardi Virginia 1, Esposito Antonietta 1, Ambrosino Immacolata
Terapia insulinica intensiva in fase acuta
 XXXVII CONGRESSO NAZIONALE DI CARDIOLOGIA CARDIONURSING ANMCO 2006 Terapia insulinica intensiva in fase acuta Firenze, 2 giugno 2006 Gianluca Montefrancesco U.O. Cardiologia Ospedale Maggiore Bologna Diabete
XXXVII CONGRESSO NAZIONALE DI CARDIOLOGIA CARDIONURSING ANMCO 2006 Terapia insulinica intensiva in fase acuta Firenze, 2 giugno 2006 Gianluca Montefrancesco U.O. Cardiologia Ospedale Maggiore Bologna Diabete
Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo
 Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo Luciano Zenari, Servizio di Diabetologia, Ospedale Sacro Cuore -
Monitoraggio continuo della glicemia in paziente con diabete di tipo 2 trattato con insulina (basal-bolus): confronto con autocontrollo Luciano Zenari, Servizio di Diabetologia, Ospedale Sacro Cuore -
Quale farmaco per il Diabete 2: efficacia vs farmaco-economia INSULINE. E. Tortato UOC Diabetologia Fermo ASUR Marche
 Quale farmaco per il Diabete 2: efficacia vs farmaco-economia INSULINE E. Tortato UOC Diabetologia Fermo ASUR Marche Natural History of Type 2 Diabetes 350 Obesity IFG* Diabetes Uncontrolled Hyperglycemia
Quale farmaco per il Diabete 2: efficacia vs farmaco-economia INSULINE E. Tortato UOC Diabetologia Fermo ASUR Marche Natural History of Type 2 Diabetes 350 Obesity IFG* Diabetes Uncontrolled Hyperglycemia
Andamento fisiologico della secrezione insulinica
 Come utilizzare le informazioni ottenute dall autocontrollo Gabriele Forlani SSD Malattie del Metabolismo e Dietetica Clinica Policlinico S. Orsola-Malpighi Bologna Andamento fisiologico della secrezione
Come utilizzare le informazioni ottenute dall autocontrollo Gabriele Forlani SSD Malattie del Metabolismo e Dietetica Clinica Policlinico S. Orsola-Malpighi Bologna Andamento fisiologico della secrezione
IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO
 Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
Criticità e bisogni della persona con diabete Bologna, 9 giugno 2014 IMPORTANZA DELLA PRECOCE NA NEL PAZIENTE CRITICO: IL PUNTO DI VISTA DEL DIABETOLOGO Franco Tomasi LO SCENARIO L iperglicemia costituisce
Con un calcolatore in più, la glicata va giù
 Con un calcolatore in più, la glicata va giù Presentazione del caso Un uomo di 42 anni, con DM tipo 1 all esordio (HBA 1c = 13,5%), viene addestrato all autocontrollo glicemico e alla conta dei carboidrati
Con un calcolatore in più, la glicata va giù Presentazione del caso Un uomo di 42 anni, con DM tipo 1 all esordio (HBA 1c = 13,5%), viene addestrato all autocontrollo glicemico e alla conta dei carboidrati
Il tempo ottimale di somministrazione del bolo in bambini e adolescenti affetti da DMT1 in terapia con microinfusore (Studio TiBoDi)
 Ospedale Luigi Sacco AZIENDA OSPEDALIERA POLO UNIVERSITARIO Università degli Studi di Milano Facoltà di Medicina e Chirurgia Il tempo ottimale di somministrazione del bolo in bambini e adolescenti affetti
Ospedale Luigi Sacco AZIENDA OSPEDALIERA POLO UNIVERSITARIO Università degli Studi di Milano Facoltà di Medicina e Chirurgia Il tempo ottimale di somministrazione del bolo in bambini e adolescenti affetti
IL CONTROLLO GLICEMICO NEL PAZIENTE CON INFARTO MIOCARDICO ACUTO
 cardiotigullio_1-128 24-01-2008 10:35 Pagina 69 IL CONTROLLO GLICEMICO NEL PAZIENTE CON INFARTO MIOCARDICO ACUTO G. Mathieu Introduzione Nella realtà degli Stati Uniti, negli ultimi 25-30 anni, il numero
cardiotigullio_1-128 24-01-2008 10:35 Pagina 69 IL CONTROLLO GLICEMICO NEL PAZIENTE CON INFARTO MIOCARDICO ACUTO G. Mathieu Introduzione Nella realtà degli Stati Uniti, negli ultimi 25-30 anni, il numero
Dr. G. Di Falco. Primario 3^ Div. Chirurgica O.C. di Treviso. Dipartimento Chirurgia 1. Centro regionale Specializzato di Chirurgia Toracica
 Dr. G. Di Falco Primario 3^ Div. Chirurgica O.C. di Treviso Dipartimento Chirurgia 1 Centro regionale Specializzato di Chirurgia Toracica ASSENZA DI LINEE GUIDA CHIRURGICHE SUL TRATTAMENTO DEL DIABETE
Dr. G. Di Falco Primario 3^ Div. Chirurgica O.C. di Treviso Dipartimento Chirurgia 1 Centro regionale Specializzato di Chirurgia Toracica ASSENZA DI LINEE GUIDA CHIRURGICHE SUL TRATTAMENTO DEL DIABETE
Supplementazione orale nella prevenzione e nel trattamento della malnutrizione Alessandro Laviano
 53 Congresso Nazionale Società Italiana di Gerontologia e Geriatria Firenze, 26-29 Novembre 2008 Supplementazione orale nella prevenzione e nel trattamento della malnutrizione Alessandro Laviano alessandro.laviano@uniroma1.it
53 Congresso Nazionale Società Italiana di Gerontologia e Geriatria Firenze, 26-29 Novembre 2008 Supplementazione orale nella prevenzione e nel trattamento della malnutrizione Alessandro Laviano alessandro.laviano@uniroma1.it
Asti, 30 giugno 2007
 Dipartimento di Medicina Direttore: Prof. Fiorenzo Gaita La gestione del paziente diabetico per prevenire le complicanze c.v. Asti, 30 giugno 2007 Luigi Gentile SOC M.M. Diabetologia ASL19, Asti 1 2 i
Dipartimento di Medicina Direttore: Prof. Fiorenzo Gaita La gestione del paziente diabetico per prevenire le complicanze c.v. Asti, 30 giugno 2007 Luigi Gentile SOC M.M. Diabetologia ASL19, Asti 1 2 i
La malattia diabetica
 La malattia diabetica URBINO 15 marzo 2016 Prof. Mauro Andreani La malattia diabetica Malattia sociale Colpisce oltre il 20% della popolazione Per i prossimi 20 anni si prospetta una PANDEMIA OMS per 2025
La malattia diabetica URBINO 15 marzo 2016 Prof. Mauro Andreani La malattia diabetica Malattia sociale Colpisce oltre il 20% della popolazione Per i prossimi 20 anni si prospetta una PANDEMIA OMS per 2025
PROTOCOLLI PER IL TRATTAMENTO INSULINICO INTENSIVO DELL'IPERGLICEMIA NEI PAZIENTI IN NUTRIZIONE ARTIFICIALE.
 PROTOCOLLI PER IL TRATTAMENTO INSULINICO INTENSIVO DELL'IPERGLICEMIA NEI PAZIENTI IN NUTRIZIONE ARTIFICIALE. a cura di: Anna Demagistris 1, Giorgio Grassi 2, Antonello Lombardo 3, Paola Massucco 4, Augusta
PROTOCOLLI PER IL TRATTAMENTO INSULINICO INTENSIVO DELL'IPERGLICEMIA NEI PAZIENTI IN NUTRIZIONE ARTIFICIALE. a cura di: Anna Demagistris 1, Giorgio Grassi 2, Antonello Lombardo 3, Paola Massucco 4, Augusta
Il congresso del decennale
 Continuous Glucose Monitoring in pazienti diabetici critici ospedalizzati Esperienza preliminare su trenta soggetti Aglialoro A. 1, Patrone M. 1, Isetta M. 2, Magaia O. 3, Grondona P. 4, Guido R. 1, Caviglia
Continuous Glucose Monitoring in pazienti diabetici critici ospedalizzati Esperienza preliminare su trenta soggetti Aglialoro A. 1, Patrone M. 1, Isetta M. 2, Magaia O. 3, Grondona P. 4, Guido R. 1, Caviglia
Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia
 Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia Presentazione del caso (1) Una donna di 20 anni, con diabete mellito tipo 1 da circa
Nel diabete tipo 1, il calcolatore di bolo favorisce il lavoro del team e ottimizza l adesione del paziente alla terapia Presentazione del caso (1) Una donna di 20 anni, con diabete mellito tipo 1 da circa
Cause del cattivo controllo glicemico negli ospedalizzati. Dott.ssa D. Piccolo
 Cause del cattivo controllo glicemico negli ospedalizzati Dott.ssa D. Piccolo Come mai il cattivo controllo glicemico è tanto frequente tra i pazienti ospedalizzati? Le informazioni disponibili sul grado
Cause del cattivo controllo glicemico negli ospedalizzati Dott.ssa D. Piccolo Come mai il cattivo controllo glicemico è tanto frequente tra i pazienti ospedalizzati? Le informazioni disponibili sul grado
IL DATA MANAGEMENT NELLA PRATICA CLINICA. Dott.ssa Silvia Acquati U.O. di Endocrinologia e Malattie Metaboliche Direttore Dott. M.
 IL DATA MANAGEMENT NELLA PRATICA CLINICA Dott.ssa Silvia Acquati U.O. di Endocrinologia e Malattie Metaboliche Direttore Dott. M. Nizzoli RUOLO DEL COMPENSO GLICEMICO The Diabetes control and complications
IL DATA MANAGEMENT NELLA PRATICA CLINICA Dott.ssa Silvia Acquati U.O. di Endocrinologia e Malattie Metaboliche Direttore Dott. M. Nizzoli RUOLO DEL COMPENSO GLICEMICO The Diabetes control and complications
Per un doppio aiuto al tuo cuore.
 NOVITA Per un doppio aiuto al tuo cuore. Un alto livello di colesterolo è fra i principali fattori di rischio per la salute del cuore., con estratti naturali, favorisce il controllo di c-ldl e l aumento
NOVITA Per un doppio aiuto al tuo cuore. Un alto livello di colesterolo è fra i principali fattori di rischio per la salute del cuore., con estratti naturali, favorisce il controllo di c-ldl e l aumento
IPERGLICEMIA IN OSPEDALE
 IPERGLICEMIA IN OSPEDALE IL CONTESTO OSPEDALIERO I DIABETICI IN OSPEDALE SONO IL 30 % DEI RICOVERATI SONO IL 13-26 % DI TUTTI I PAZIENTI RICOVERATI NELLE UNITA DI CURA INTENSIVA SONO IL 30 % DEI PAZIENTI
IPERGLICEMIA IN OSPEDALE IL CONTESTO OSPEDALIERO I DIABETICI IN OSPEDALE SONO IL 30 % DEI RICOVERATI SONO IL 13-26 % DI TUTTI I PAZIENTI RICOVERATI NELLE UNITA DI CURA INTENSIVA SONO IL 30 % DEI PAZIENTI
Studio Re.mo.te "A randomized clinical trial on home telemonitoring for the management of metabolic and cardiovascular risk in individuals with type
 Studio Re.mo.te "A randomized clinical trial on home telemonitoring for the management of metabolic and cardiovascular risk in individuals with type 2 diabetes" Protocollo di Studio:durata e campione La
Studio Re.mo.te "A randomized clinical trial on home telemonitoring for the management of metabolic and cardiovascular risk in individuals with type 2 diabetes" Protocollo di Studio:durata e campione La
5. PROTOCOLLO di STUDIO
 5. PROTOCOLLO di STUDIO Validazione dei protocolli di terapia insulinica intensiva mediante l utilizzo di strumenti per il monitoraggio continuo della glicemia Alessandra Dei Cas, Ivana Zavaroni UOS di
5. PROTOCOLLO di STUDIO Validazione dei protocolli di terapia insulinica intensiva mediante l utilizzo di strumenti per il monitoraggio continuo della glicemia Alessandra Dei Cas, Ivana Zavaroni UOS di
TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso
 TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso Documento condiviso di Associazione Medici Diabetologi (AMD), Federazione delle Associazioni dei Dirigenti Ospedalieri Internisti
TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso Documento condiviso di Associazione Medici Diabetologi (AMD), Federazione delle Associazioni dei Dirigenti Ospedalieri Internisti
Progetti e Survey AMD Antonino Cimino Il Giornale di AMD 2013;16:
 I risultati della Survey on-line : conteggio dei carboidrati (CHO). Utilizzo nella comune pratica clinica A. Cimino, S. Bonfadini ancim@tin.it Unità Operativa di Diabetologia e Malattie Metaboliche, Spedali
I risultati della Survey on-line : conteggio dei carboidrati (CHO). Utilizzo nella comune pratica clinica A. Cimino, S. Bonfadini ancim@tin.it Unità Operativa di Diabetologia e Malattie Metaboliche, Spedali
Prevenire le complicanze del diabete: come? Donata Richini
 Prevenire le complicanze del diabete: come? Donata Richini Capo di Ponte, 17 marzo 2013 Nel MONDO: 2011 = 366 milioni 2030 = 552 milioni IDF. Diabetes Atlas 5 th Ed. 2011 *Health in european Union:
Prevenire le complicanze del diabete: come? Donata Richini Capo di Ponte, 17 marzo 2013 Nel MONDO: 2011 = 366 milioni 2030 = 552 milioni IDF. Diabetes Atlas 5 th Ed. 2011 *Health in european Union:
Angioplastica coronarica percutanea (PTCA) Percutaneous coronary angioplasty
 e&panno 37 (2-3) marzo-giugno 213 SCHEDA 4 Angioplastica (PTCA) Percutaneous coronary angioplasty La revisione sistematica della letteratura evidenzia un associazione positiva nella maggioranza degli studi
e&panno 37 (2-3) marzo-giugno 213 SCHEDA 4 Angioplastica (PTCA) Percutaneous coronary angioplasty La revisione sistematica della letteratura evidenzia un associazione positiva nella maggioranza degli studi
Michele Aragona, Isabella Crisci, Stefano Del Prato. UO Malattie Metaboliche e Diabetologia, Dipartimento Area Medica, AOUP, Pisa
 Utilità del Flash Glucose Monitoring e dell Ambulatory Glucose Profile nella gestione della terapia insulinica, in paziente con diabete tipo 1, durante attività fisica intensa Michele Aragona, Isabella
Utilità del Flash Glucose Monitoring e dell Ambulatory Glucose Profile nella gestione della terapia insulinica, in paziente con diabete tipo 1, durante attività fisica intensa Michele Aragona, Isabella
L'impatto delle nuove evidenze nella pratica clinica quotidiana
 L'impatto delle nuove evidenze nella pratica clinica quotidiana AGOSTINO CONSOLI DMSI - Università d Annunzio CHIETI LUNCHEON PANEL Iperglicemia postprandiale e complicanze diabetiche: un update ADA STANDARDS
L'impatto delle nuove evidenze nella pratica clinica quotidiana AGOSTINO CONSOLI DMSI - Università d Annunzio CHIETI LUNCHEON PANEL Iperglicemia postprandiale e complicanze diabetiche: un update ADA STANDARDS
La terapia farmacologica del Diabete Mellito Tipo 2
 La terapia farmacologica del Diabete Mellito Tipo 2 Il punto di vista del Diabetologo MARIO MANUNTA Senior Clinical Diabetologist Formatore Scuola Nazionale Formazione Permanente AMD Formatore Associazione
La terapia farmacologica del Diabete Mellito Tipo 2 Il punto di vista del Diabetologo MARIO MANUNTA Senior Clinical Diabetologist Formatore Scuola Nazionale Formazione Permanente AMD Formatore Associazione
La terapia insulinica. Alessandra Cosma Noale, 28 Novembre 2014
 La terapia insulinica Alessandra Cosma Noale, 28 Novembre 2014 Terapia insulinica nel DM tipo 1 DM tipo 1 la terapia insulinica è l unica terapia possibile in quanto sostitutiva della carenza ormonale
La terapia insulinica Alessandra Cosma Noale, 28 Novembre 2014 Terapia insulinica nel DM tipo 1 DM tipo 1 la terapia insulinica è l unica terapia possibile in quanto sostitutiva della carenza ormonale
CORSO: La gestione del paziente diabetico in ospedale. Caso clinico: Paziente con STROKE ANTONELLA SCIARAPPA. Dirigente Medico I.P.A.S.
 Caso clinico: CORSO: La gestione del paziente diabetico in ospedale ANTONELLA SCIARAPPA Dirigente Medico I.P.A.S. Diabetologia Paziente con STROKE Lunedì 17 maggio 2010 Dipartimento di Medicina Ospedale
Caso clinico: CORSO: La gestione del paziente diabetico in ospedale ANTONELLA SCIARAPPA Dirigente Medico I.P.A.S. Diabetologia Paziente con STROKE Lunedì 17 maggio 2010 Dipartimento di Medicina Ospedale
Educazione terapeutica nel diabete mellito tipo 1
 Educazione terapeutica nel diabete mellito tipo 1 Alessandra Dei Cas Dipartimento di Medicina Clinica e Sperimentale U.O. Endocrinologia CLASSIFICAZIONE EZIOLOGICADELLE PRINCIPALI FORME DI DIABETE MELLITO
Educazione terapeutica nel diabete mellito tipo 1 Alessandra Dei Cas Dipartimento di Medicina Clinica e Sperimentale U.O. Endocrinologia CLASSIFICAZIONE EZIOLOGICADELLE PRINCIPALI FORME DI DIABETE MELLITO
Una marea di nuovi farmaci per il diabete.. all orizzonte
 SOD Clinica Medica Dott. Marco Cardinali Una marea di nuovi farmaci per il diabete.. all orizzonte Il sottoscritto Marco Cardinali ai sensi dell art. 76 comma 4 dell Accordo Stato-Regioni del 2 febbraio
SOD Clinica Medica Dott. Marco Cardinali Una marea di nuovi farmaci per il diabete.. all orizzonte Il sottoscritto Marco Cardinali ai sensi dell art. 76 comma 4 dell Accordo Stato-Regioni del 2 febbraio
Caro collega, ci sfugge qualcosa?
 Caro collega, ci sfugge qualcosa? Ivano Franzetti UOC Endocrinologia, AO Sant'Antonio Abate, Gallarate (VA) Presentazione del caso A.M., medico radiologo, 59 anni, senza familiarità per diabete, normopeso
Caro collega, ci sfugge qualcosa? Ivano Franzetti UOC Endocrinologia, AO Sant'Antonio Abate, Gallarate (VA) Presentazione del caso A.M., medico radiologo, 59 anni, senza familiarità per diabete, normopeso
Diabete e nutrizione artificiale. Edoardo Guastamacchia Università degli Studi di Bari A. Moro
 Diabete e nutrizione artificiale Edoardo Guastamacchia Università degli Studi di Bari A. Moro NUTRIZIONE ARTIFICIALE La Nutrizione Artificiale (NA) è una procedura terapeutica destinata alle persone in
Diabete e nutrizione artificiale Edoardo Guastamacchia Università degli Studi di Bari A. Moro NUTRIZIONE ARTIFICIALE La Nutrizione Artificiale (NA) è una procedura terapeutica destinata alle persone in
Consensus AMD SID FADOI Il Giornale di AMD 2012;15:93-100
 TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso Gruppo di lavoro G.P. Beltramello 1, V. Manicardi 2, R. Trevisan 3 1 Unità di Medicina Interna, Ospedale San Bassiano, Bassano
TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso Gruppo di lavoro G.P. Beltramello 1, V. Manicardi 2, R. Trevisan 3 1 Unità di Medicina Interna, Ospedale San Bassiano, Bassano
Linee Guida Terapia Insulinica Ottimizzata nel Paziente Diabetico con Sindrome Coronarica acuta
 N documento Pagina 1 di 20 SINDROME CORONARICA ACUTA Revisione n 0 REGIONE PIEMONTE- ASL 4 OSPEDALE TORINO NORD EMERGENZA SAN GIOVANNI BOSCO Linee Guida Terapia Insulinica Ottimizzata nel Paziente Diabetico
N documento Pagina 1 di 20 SINDROME CORONARICA ACUTA Revisione n 0 REGIONE PIEMONTE- ASL 4 OSPEDALE TORINO NORD EMERGENZA SAN GIOVANNI BOSCO Linee Guida Terapia Insulinica Ottimizzata nel Paziente Diabetico
Il calcolo dei carboidrati nel diabete tipo 1 in età pediatrica
 Trento, 20-27 ottobre 2012 Il calcolo dei carboidrati nel diabete tipo 1 in età pediatrica R. Franceschi, V. Cauvin, A. Di Palma Unità Semplice di Diabetologia Pediatrica Agenda 1) Alimentazione in età
Trento, 20-27 ottobre 2012 Il calcolo dei carboidrati nel diabete tipo 1 in età pediatrica R. Franceschi, V. Cauvin, A. Di Palma Unità Semplice di Diabetologia Pediatrica Agenda 1) Alimentazione in età
SIEDP JOURNAL CLUB DIABETE. Maggio 2012
 SIEDP JOURNAL CLUB DIABETE Maggio 2012 Commento su: Insulin degludec, an ultra-longacting basal insulin, versus insulin glargine in basalbolus treatment with mealtime insulin aspart in type 1 diabetes
SIEDP JOURNAL CLUB DIABETE Maggio 2012 Commento su: Insulin degludec, an ultra-longacting basal insulin, versus insulin glargine in basalbolus treatment with mealtime insulin aspart in type 1 diabetes
TRIALOGUE La gestione dell iperglicemia in area medica. Istruzioni per l uso
 2012 Associazione Medici Diabetologi (AMD), Federazione delle Associazioni dei Dirigenti Ospedalieri Internisti (FADOI), Società Italiana di Diabetologia (SID) È prevista la pubblicazione del documento
2012 Associazione Medici Diabetologi (AMD), Federazione delle Associazioni dei Dirigenti Ospedalieri Internisti (FADOI), Società Italiana di Diabetologia (SID) È prevista la pubblicazione del documento
Beneficio dell utilizzo dell AGP in paziente con microinfusore
 Beneficio dell utilizzo dell AGP in paziente con microinfusore Dario Pitocco, Alessandro Rizzi UO Diabetologia, Policlinico universitario Agostino Gemelli, Roma Presentazione del caso Il caso clinico presentato
Beneficio dell utilizzo dell AGP in paziente con microinfusore Dario Pitocco, Alessandro Rizzi UO Diabetologia, Policlinico universitario Agostino Gemelli, Roma Presentazione del caso Il caso clinico presentato
10 anni di Pioglitazone: solo un Ipoglicemizzante? Roberto Trevisan Direttore U.S.C. Diabetologia Ospedali Riuniti di Bergamo
 10 anni di Pioglitazone: solo un Ipoglicemizzante? Roberto Trevisan Direttore U.S.C. Diabetologia Ospedali Riuniti di Bergamo 60 45 Ipoglicemizzanti orali in uso in Italia (anno 2009) 46.6 % sul totale
10 anni di Pioglitazone: solo un Ipoglicemizzante? Roberto Trevisan Direttore U.S.C. Diabetologia Ospedali Riuniti di Bergamo 60 45 Ipoglicemizzanti orali in uso in Italia (anno 2009) 46.6 % sul totale
Studio SENIORS Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza
 Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza cardiaca (1) Introduzione (1) Età media dei pazienti con insufficienza
Trial sull effetto di nebivololo su mortalità e ospedalizzazioni per malattie cardiovascolari in pazienti anziani con insufficienza cardiaca (1) Introduzione (1) Età media dei pazienti con insufficienza
Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo
 Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo Presentazione del caso DDM è un sacerdote di 43 anni, giunto per la prima volta
Diabete di tipo 2 scompensato in terapia insulinica intensiva: risoluzione di un caso clinico con il calcolatore di bolo Presentazione del caso DDM è un sacerdote di 43 anni, giunto per la prima volta
Caso clinico : Infarto miocardico acuto (IMA)
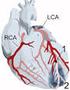 La gestione del Paziente Diabetico in Ospedale Caso clinico : Infarto miocardico acuto (IMA) Anna Vittoria Ciardullo Anna Morselli Lorella Rossetti UO Medicina Interna Ospedale Ramazzini AUSL Modena Bologna,
La gestione del Paziente Diabetico in Ospedale Caso clinico : Infarto miocardico acuto (IMA) Anna Vittoria Ciardullo Anna Morselli Lorella Rossetti UO Medicina Interna Ospedale Ramazzini AUSL Modena Bologna,
I nuovi antiaggreganti piastrinici: dai trial alla pratica clinica
 Scuola di Specializzazione in Malattie dell Apparato Cardiovascolare I nuovi antiaggreganti piastrinici: dai trial alla pratica clinica Antonino Rotolo 12 febbraio 2013 SPA: Spontaneous Platelet Aggregation
Scuola di Specializzazione in Malattie dell Apparato Cardiovascolare I nuovi antiaggreganti piastrinici: dai trial alla pratica clinica Antonino Rotolo 12 febbraio 2013 SPA: Spontaneous Platelet Aggregation
AMD IV Convegno Nazionale Centro Studi e Ricerche Fondazione
 AMD IV Convegno Nazionale Centro Studi e Ricerche Fondazione La Clinical Governance in Diabetologia Cernobbio 8 10 ottobre 2008 Target glicemico e outcomes cardiovascolari: lo studio QUASAR e le evidenze
AMD IV Convegno Nazionale Centro Studi e Ricerche Fondazione La Clinical Governance in Diabetologia Cernobbio 8 10 ottobre 2008 Target glicemico e outcomes cardiovascolari: lo studio QUASAR e le evidenze
AUTOCONTROLLO E AUTOGESTIONE DUE OBBIETTIVI FONDAMENTALI PER AFFRONTARE LA QUOTIDIANETA
 AUTOCONTROLLO E AUTOGESTIONE DUE OBBIETTIVI FONDAMENTALI PER AFFRONTARE LA QUOTIDIANETA CON TRANQUILLITA OBIETTIVI Importanza del monitoraggio glicemico Come e quando eseguire l autocontrollo glicemico
AUTOCONTROLLO E AUTOGESTIONE DUE OBBIETTIVI FONDAMENTALI PER AFFRONTARE LA QUOTIDIANETA CON TRANQUILLITA OBIETTIVI Importanza del monitoraggio glicemico Come e quando eseguire l autocontrollo glicemico
CHIRURGIA IN URGENZA
 AME: ASSOCIAZIONE MEDICI ENDOCRINOLOGI 12 Congresso Nazionale AME 6th Joint Meeting with AACE (American Association of Clinical Endocrinologist) SIMPOSIO Gestione dell iperglicemia in chirurgia CHIRURGIA
AME: ASSOCIAZIONE MEDICI ENDOCRINOLOGI 12 Congresso Nazionale AME 6th Joint Meeting with AACE (American Association of Clinical Endocrinologist) SIMPOSIO Gestione dell iperglicemia in chirurgia CHIRURGIA
Il diabete noto e non noto fra i pazienti ricoverati nei reparti di Medicina Interna della Regione Campania
 G It Diabetol Metab 2006;26:5-9 Lavoro originale Il diabete noto e non noto fra i pazienti ricoverati nei reparti di Medicina Interna della Regione Campania P. Di Bonito 1, M. Rinaldi 2, S. Genovese 3,
G It Diabetol Metab 2006;26:5-9 Lavoro originale Il diabete noto e non noto fra i pazienti ricoverati nei reparti di Medicina Interna della Regione Campania P. Di Bonito 1, M. Rinaldi 2, S. Genovese 3,
Dr. Vincenzo Provenzano
 Dr. Vincenzo Provenzano OBIETTIVO DELLO STUDIO 5 GRUPPI : MATERIALI E METODI * 1) utenti con eta inferiore a 5 ANNI (34) * 2) utenti con eta tra 5 ed inferiore a 12 ANNI (75) * 3) utenti con eta tra 12-18
Dr. Vincenzo Provenzano OBIETTIVO DELLO STUDIO 5 GRUPPI : MATERIALI E METODI * 1) utenti con eta inferiore a 5 ANNI (34) * 2) utenti con eta tra 5 ed inferiore a 12 ANNI (75) * 3) utenti con eta tra 12-18
limitata efficacia clinica nel migliorare il controllo glicemico in pazienti con DMT2 in terapia con ipoglicemizzanti orali
 Six randomised controlled trials were included in the review. Because of the differences in patient characteristics, interventions and outcomes between the studies, it was not possible to perform a meta-analysis.
Six randomised controlled trials were included in the review. Because of the differences in patient characteristics, interventions and outcomes between the studies, it was not possible to perform a meta-analysis.
Diabete e cardiopatia ischemica cronica. Lorenzo Grazioli Gauthier MD Clinica Luganese Dip. Medicina Interna -Lugano
 Diabete e cardiopatia ischemica cronica Lorenzo Grazioli Gauthier MD Clinica Luganese Dip. Medicina Interna -Lugano Cardiopatia ischemica stabile e Angina: dimensioni del problema! 17 milioni di adulti
Diabete e cardiopatia ischemica cronica Lorenzo Grazioli Gauthier MD Clinica Luganese Dip. Medicina Interna -Lugano Cardiopatia ischemica stabile e Angina: dimensioni del problema! 17 milioni di adulti
Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C.
 Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C. di Pediatria e Neonatologia Ospedale San Paolo di Savona ASL-2 Diabete Terapia
Cosa è necessario sapere e saper fare se in classe ho un bambino con diabete Dr Alberto Gaiero e Dr.ssa Graziella Fichera S.C. di Pediatria e Neonatologia Ospedale San Paolo di Savona ASL-2 Diabete Terapia
Brittle diabetes in paziente con poliendocrinopatia autoimmune gestita con tecnologia Flash Glucose Monitoring
 Brittle diabetes in paziente con poliendocrinopatia autoimmune gestita con tecnologia Flash Glucose Monitoring Marco C. Amato Ricercatore di Endocrinologia presso Dipartimento Biomedico di Medicina Interna
Brittle diabetes in paziente con poliendocrinopatia autoimmune gestita con tecnologia Flash Glucose Monitoring Marco C. Amato Ricercatore di Endocrinologia presso Dipartimento Biomedico di Medicina Interna
Contributi ed esperienze
 Valutazione dell introduzione di un protocollo a gestione infermieristica per il trattamento ed il monitoraggio del paziente con iperglicemia in ospedale Scopo. Valutare l efficacia di un protocollo a
Valutazione dell introduzione di un protocollo a gestione infermieristica per il trattamento ed il monitoraggio del paziente con iperglicemia in ospedale Scopo. Valutare l efficacia di un protocollo a
Gestione peri-operatoria del compenso glicemico
 Gestione peri-operatoria del compenso glicemico Luca Busetto Dipartimento di Medicina Università degli Studi di Padova Clinica Medica 1 Unità Bariatrica 1 Corso SICOb SID SIO Il managemet peri-operatorio
Gestione peri-operatoria del compenso glicemico Luca Busetto Dipartimento di Medicina Università degli Studi di Padova Clinica Medica 1 Unità Bariatrica 1 Corso SICOb SID SIO Il managemet peri-operatorio
La Gestione dell Iperglicemia in Ospedale
 La Gestione dell Iperglicemia in Ospedale Quali Problematiche e Quali Risposte.. Graziano Di Cianni UOC Diabetologia e Mal. del Metabolismo - ASL 6- Livorno Diabete in Ospedale - Entità del Problema Il
La Gestione dell Iperglicemia in Ospedale Quali Problematiche e Quali Risposte.. Graziano Di Cianni UOC Diabetologia e Mal. del Metabolismo - ASL 6- Livorno Diabete in Ospedale - Entità del Problema Il
Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1
 DIABETE IN GRAVIDANZA: Raccomandazioni in dimissione e presa in carico sul territorio Cuneo 30 gennaio 2016 Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1 ORGANIZZAZIONE S.C Diabetologia,
DIABETE IN GRAVIDANZA: Raccomandazioni in dimissione e presa in carico sul territorio Cuneo 30 gennaio 2016 Dott.ssa D.Sansone S.C. Diabetologia ed Endocrinologia ASLCN1 ORGANIZZAZIONE S.C Diabetologia,
LA DURATA DEL DELIRIUM POSTOPERATORIO E UN PREDITTORE INDIPENDENTE DI MORTALITA A 6 MESI IN PAZIENTI ANZIANI CON FRATTURA DI FEMORE
 58 Congresso Nazionale S.I.G.G. Torino, 27-30 Novembre 2013 LA DURATA DEL DELIRIUM POSTOPERATORIO E UN PREDITTORE INDIPENDENTE DI MORTALITA A 6 MESI IN PAZIENTI ANZIANI CON FRATTURA DI FEMORE Adriana Bruni
58 Congresso Nazionale S.I.G.G. Torino, 27-30 Novembre 2013 LA DURATA DEL DELIRIUM POSTOPERATORIO E UN PREDITTORE INDIPENDENTE DI MORTALITA A 6 MESI IN PAZIENTI ANZIANI CON FRATTURA DI FEMORE Adriana Bruni
Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo
 Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo Anamnesi e indagini diagnostiche (1) Al nostro ambulatorio giunge per visita di controllo un paziente maschio
Riduzione della variabilità glicemica dopo introduzione di un dispositivo con calcolatore di bolo Anamnesi e indagini diagnostiche (1) Al nostro ambulatorio giunge per visita di controllo un paziente maschio
Il fattore di insulino sensibilità e il calcolo del rapporto insulina carboidrati
 Il fattore di insulino sensibilità e il calcolo del rapporto insulina carboidrati Giuseppe Marelli Responsabile SSD Diabetologia Endocrinologia e Nutrizione Clinica ASST Vimercate (MB) Cosa sono? Due strumenti
Il fattore di insulino sensibilità e il calcolo del rapporto insulina carboidrati Giuseppe Marelli Responsabile SSD Diabetologia Endocrinologia e Nutrizione Clinica ASST Vimercate (MB) Cosa sono? Due strumenti
Dottoressa Angioni Anna Rita Diabetologia Oristano UN ESORDIO COMPLICATO
 Dottoressa Angioni Anna Rita Diabetologia Oristano UN ESORDIO COMPLICATO ANGELO ü 68 aa ü da 14 aa in pensione ü non familiarità per diabete, IA e dislipidemia Durante la vita lavorativa ha praticato annualmente
Dottoressa Angioni Anna Rita Diabetologia Oristano UN ESORDIO COMPLICATO ANGELO ü 68 aa ü da 14 aa in pensione ü non familiarità per diabete, IA e dislipidemia Durante la vita lavorativa ha praticato annualmente
Un reale buon compenso glicometabolico?
 Un reale buon compenso glicometabolico? Dei Cas A., Bellei G. U.O. Endocrinologia, Azienda Ospedaliero-Universitaria di Parma Presentazione del caso Presentiamo il caso di un paziente maschio di 43 anni,
Un reale buon compenso glicometabolico? Dei Cas A., Bellei G. U.O. Endocrinologia, Azienda Ospedaliero-Universitaria di Parma Presentazione del caso Presentiamo il caso di un paziente maschio di 43 anni,
Diabete e Malattia CV: la strana simmetria
 Diabete e Malattia CV: la strana simmetria Diabetici: 10-20% Evidenza di CHD 20-30% Stress Test (+) 30-40% Aterosclerosi Cardiopatici: 10-20% Diabete 20-30% Diabete non noto 30-40% IGT 20-30% No Aterosclerosi
Diabete e Malattia CV: la strana simmetria Diabetici: 10-20% Evidenza di CHD 20-30% Stress Test (+) 30-40% Aterosclerosi Cardiopatici: 10-20% Diabete 20-30% Diabete non noto 30-40% IGT 20-30% No Aterosclerosi
Fattori di rischio comuni a uomini e donne
 Uomini e donne: affari di cuore Varese, 3 Dicembre 2014 Fattori di rischio comuni a uomini e donne Andrea M. Maresca Dipartimento di Medicina Clinica e Sperimentale Università degli Studi dell Insubria
Uomini e donne: affari di cuore Varese, 3 Dicembre 2014 Fattori di rischio comuni a uomini e donne Andrea M. Maresca Dipartimento di Medicina Clinica e Sperimentale Università degli Studi dell Insubria
WorkShop Triveneto Attualità in tema di terapia insulinica
 Diapositiva 1 WorkShop Triveneto Attualità in tema di terapia insulinica Analisi del controllo glicemico in pazienti trattati con analoghi ultrarapidi. Dott. E. Scaldaferri U. O. Autonoma Dip. - ULSS 9
Diapositiva 1 WorkShop Triveneto Attualità in tema di terapia insulinica Analisi del controllo glicemico in pazienti trattati con analoghi ultrarapidi. Dott. E. Scaldaferri U. O. Autonoma Dip. - ULSS 9
Il valore dell autocontrollo glicemico come strumento gestionale nell ottimizzazione degli schemi di terapia insulinica nel diabete di tipo 2
 Il valore dell autocontrollo glicemico come strumento gestionale nell ottimizzazione degli schemi di terapia insulinica nel diabete di tipo 2 Presentazione del caso MR, uomo di 60 anni, è ricoverato in
Il valore dell autocontrollo glicemico come strumento gestionale nell ottimizzazione degli schemi di terapia insulinica nel diabete di tipo 2 Presentazione del caso MR, uomo di 60 anni, è ricoverato in
Utilizzo della tecnologia Flash Glucose Monitoring e del profilo glicemico ambulatoriale (AGP) in un paziente con stile di vita di difficile gestione
 Utilizzo della tecnologia Flash Glucose Monitoring e del profilo glicemico ambulatoriale (AGP) in un paziente con stile di vita di difficile gestione Giuliana Petraroli SS Diabetologia Distretti 8-9-10
Utilizzo della tecnologia Flash Glucose Monitoring e del profilo glicemico ambulatoriale (AGP) in un paziente con stile di vita di difficile gestione Giuliana Petraroli SS Diabetologia Distretti 8-9-10
Gestione della terapia insulinica in ospedale Schemi ed esempi di terapia insulinica. Conegliano Dr. G. L. Gidoni Guarnieri
 Gestione della terapia insulinica in ospedale Schemi ed esempi di terapia insulinica Conegliano Dr. G. L. Gidoni Guarnieri IL CONTESTO OSPEDALIERO I DIABETICI IN OSPEDALE SONO IL 30 % DEI RICOVERATI SONO
Gestione della terapia insulinica in ospedale Schemi ed esempi di terapia insulinica Conegliano Dr. G. L. Gidoni Guarnieri IL CONTESTO OSPEDALIERO I DIABETICI IN OSPEDALE SONO IL 30 % DEI RICOVERATI SONO
Azienda Sanitaria Firenze Efficacia e sostenibilità del management della malattia diabetica
 Azienda Sanitaria Firenze Efficacia e sostenibilità del management della malattia diabetica F. Manetti SOS Diabetologia e Malattie Metaboliche Ospedale S,M.Annunziata Firenze L invecchiamento della popolazione
Azienda Sanitaria Firenze Efficacia e sostenibilità del management della malattia diabetica F. Manetti SOS Diabetologia e Malattie Metaboliche Ospedale S,M.Annunziata Firenze L invecchiamento della popolazione
IL PAZIENTE DIABETICO IN OSPEDALE: FRA NUTRIZIONE E FARMACOTERAPIA
 IL PAZIENTE DIABETICO IN OSPEDALE: FRA NUTRIZIONE E FARMACOTERAPIA NUTRIZIONE ARTIFICIALE NEL DIABETICO Prof. Maria Grazia Carbonelli UO Dietologia e Nutrizione Azienda Ospedaliera S. Camillo Forlanini
IL PAZIENTE DIABETICO IN OSPEDALE: FRA NUTRIZIONE E FARMACOTERAPIA NUTRIZIONE ARTIFICIALE NEL DIABETICO Prof. Maria Grazia Carbonelli UO Dietologia e Nutrizione Azienda Ospedaliera S. Camillo Forlanini
numero di pazienti diabetici, cronici o di nuova insorgenza e a soggetti
 24 Gestione della terapia insulinica nel paziente critico con protocollo infermieristico: monitoraggio, somministrazione e complicanze. The management of insulin therapy in critically ill patient with
24 Gestione della terapia insulinica nel paziente critico con protocollo infermieristico: monitoraggio, somministrazione e complicanze. The management of insulin therapy in critically ill patient with
AUTOCONTROLLO ED AUTOGESTIONE DEL DIABETE MELLITO
 AUTOCONTROLLO ED AUTOGESTIONE DEL DIABETE MELLITO Prof. Paolo Brunetti Parte I Montepulciano, 23 Febbraio 2008 Complicanze microangiopatiche del diabete Nefropatia -Prevalenza:20-30% -Contributo alla dialisi/tx:
AUTOCONTROLLO ED AUTOGESTIONE DEL DIABETE MELLITO Prof. Paolo Brunetti Parte I Montepulciano, 23 Febbraio 2008 Complicanze microangiopatiche del diabete Nefropatia -Prevalenza:20-30% -Contributo alla dialisi/tx:
Epidemiologia delle sindromi coronariche acute
 1 sessione Il dolore toracico Epidemiologia delle sindromi coronariche acute Daniele Bertoli 1/34 Circulation 2012;125:e2-e220 BMJ 2012;344 2/34 International Death Rates (Revised May 2011): Death Rates
1 sessione Il dolore toracico Epidemiologia delle sindromi coronariche acute Daniele Bertoli 1/34 Circulation 2012;125:e2-e220 BMJ 2012;344 2/34 International Death Rates (Revised May 2011): Death Rates
G. Fusco coordinatore infermieristico
 Il Diabete in Ospedale da un Problema ad un Opportunità Clinico-Manageriale Napoli 27 /28 gennaio 2012 Il ruolo e l importanza degli infermieri nel controllo della glicemia G. Fusco coordinatore infermieristico
Il Diabete in Ospedale da un Problema ad un Opportunità Clinico-Manageriale Napoli 27 /28 gennaio 2012 Il ruolo e l importanza degli infermieri nel controllo della glicemia G. Fusco coordinatore infermieristico
Convegno Medicina di Genere
 Convegno Medicina di Genere Un percorso di genere nel sistema diabete: criticità e opportunità Angelo Avogaro Università di Padova Progetto CUORE: carte del rischio Fonte: http://www.cuore.iss.it/valutazione/carte-pdf.pdf
Convegno Medicina di Genere Un percorso di genere nel sistema diabete: criticità e opportunità Angelo Avogaro Università di Padova Progetto CUORE: carte del rischio Fonte: http://www.cuore.iss.it/valutazione/carte-pdf.pdf
Variabilità glicemica e ipoglicemie asintomatiche: potenziale ruolo protettivo di un autocontrollo domiciliare strutturato
 Variabilità glicemica e ipoglicemie asintomatiche: potenziale ruolo protettivo di un autocontrollo domiciliare strutturato Presentazione del caso (1) Il diabete mellito è una sindrome clinica in costante
Variabilità glicemica e ipoglicemie asintomatiche: potenziale ruolo protettivo di un autocontrollo domiciliare strutturato Presentazione del caso (1) Il diabete mellito è una sindrome clinica in costante
